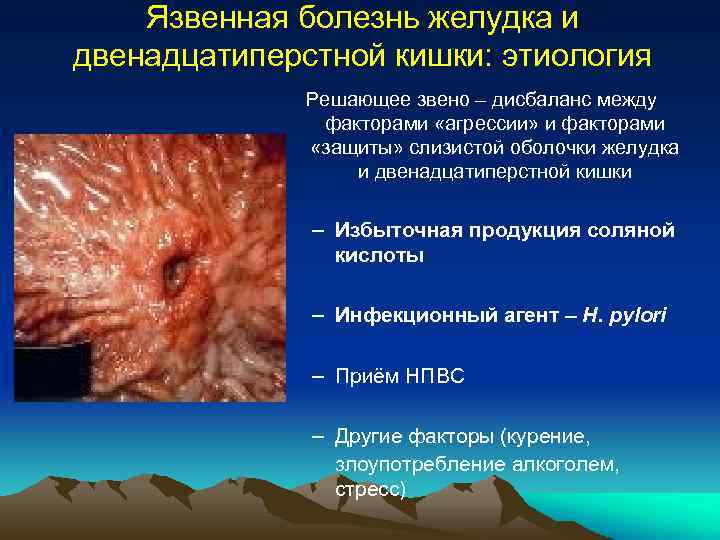
Язве желудка история болезни
Скачать историю болезни [12,3 Кб] Информация о работе Паспортная часть. ФИО: Возраст: Пол: Место жительства: Место работы: Дата поступления: Дата курации: Жалобы. Ноющие боли в эпигастральной области постоянного Anamnesismorbi. Считает себя больной в течение 6 мес., когда впервые Anamnesisvitae. Больная родилась и жила постоянно в Москве. Росла и Работала на АМО ЗИЛ, условия труда нормальные, график Вредные привычки: отрицает. Перенесенные заболевания: грипп, ОРЗ, детские Аллергию отрицает. Наследственность – не отягощена. Общий осмотр. Состояние удовлетворительное. Т-37.0 С. Сознание ясное. Положение активное. Нормостенический конституционный тип. Телосложение Кожные покровы нормальной окраски, чистые. Пигментация Ногти овальной формы, розового цвета, ногтевые Видимые слизистые розовые, влажные, высыпания на Подкожно-жировая клетчатка выражена слабо (толщина кожно-подкожно-жировой Лимфатические узлы не пальпируются. Общее развитие мышечной системы удовлетворительное. Деформаций костей нет. Болезненности при ощупывании и Суставы обычной конфигурации, припухлости, Сердечно-сосудистая система. Выпячивания в области сердца, видимой пульсации нет. Перкуссия сердца: Границы относительной сердечной тупости правая по правому краю грудины в 4 межреберье левая на 2 см кнутри от левой среднеключичной линии в верхняя на 3 ребра у левого края грудины Перкуторные границы абсолютной сердечной тупости правая левого края грудины в 4 межреберье левая на 2 см кнутри от среднеключичной линии на верхняя у левого края грудины на уровне 4 ребра Аускультациясердца: тоны сердца приглушены, ЧСС 72 удара в минуту. Пульс ритмичный, хорошего Артериальное давление на плечевых артериях / по методу Набухания шейных вен, видимой пульсации, Двойной шум Виноградова-Дюрозье, двойной тон Траубе не Расширенных вен грудной клетки, брюшной стенки нет. Система органов дыхания. Нос нормальной формы, дыхание через нос свободное, При сравнительной перкуссии легких над поверхностью Топографическая перкуссия легких: Линия справа слева l.parasternalis 6межреберье — l.medioclavicularis 6 ребро — l.axillaris anterior 7 ребро 7 l.axillaris media 8 ребро 8 l.axillaris posterior 9 ребро 9 l. scapularis 10 ребро 10ребро l.paravertebralis на уровне остистого отростка 11 грудного Высота стояния верхушек легких: . слева справа спереди 3 см 3 см сзади на уровне остистого отростка 7 шейного Подвижность легочных краев Справа 6 см Слева 6 см Аускультативно дыхание везикулярное во всех отделах Бронхофония одинаковая с обеих сторон, не изменена. Система органов пищеварения. Слизистая ротовой полости, чистая, язык обложен белым При аускультации прослушивается периодическая Печень и желчный пузырь. Нижний край печени из под реберной дуги не выходит за Границы печени по Курлову 9-8-8 По правой срединно-ключичной линии 9 см. По передней срединной линии 8 см. По левой реберной дуге 7 см. Желчный пузырь не пальпируется. Симптом Ортнера отрицательный. Френикус-симптом Селезенка. Селезенка не пальпируется, Перкуторные границы селезенки: продольный по Х ребру- 7 см. поперечный- 5 см. Мочеполовая система. Почки пропальпировать не удалось. Симптом Нервная система и органы чувств. Сознание ясное, настроение хорошее ориентирована во Предварительный диагноз. Язвенная болезнь желудка впервые выявленная. План обследования. Лабораторные исследования: клинический анализ крови, Инструментальные Данные анализов и специальных исследований. Клинический анализ крови от 13.11.2001 гемоглобин 142 гл эритроциты 4.58 лейкоциты 5.9 х 10 в 9 степени на литр лимфоциты 20.4 % моноциты 5.5 % гранулоциты 74.1 % СОЭ 20 мм/ч Анализ мочи общий 13.11.2001. цвет соломенно-желтый прозрачность мутная реакция щелочная удельный вес 1015 белок abs желчные кислоты abs сахар abs билирубин abs лейкоциты abs эритроциты abs эпителий переходный мало Биохимический анализ крови 30.10.2001 Общий белок 74 г/л Мочевина 5.1 ммоль/л Креатинин 84 ммоль/л Билирубин 7.0 ммоль/л АЛТ 21.0 АСТ 36.0 ЛДГ 454 ГГТП 50 Глюкоза 6.3 ммоль/л Данные инструментальных исследований. ЭКГ от 25.10.2001 : синусовый ритм, правильный, R-скопия Диагностическая ЭГДСот 23.10.01 . Пищевод свободно проходим. Кардия смыкается. В желудке Заключение: Язва верхней трети тела желудка, Биопсийное исследование от 26.10.01. Макроскопически: 4 кусочка серой ткани размером 0.1 х Микроскопически: В кусочках взятых по- видимому из Контрольная ЭГДС от14.11.01. При контрольном исследовании в верхней трети тела Заключение: Рубцующаяся язва желудка, поверхностный Окончательный диагноз и обоснование. Язвенная На Дифференциальный диагноз. Ведущими симптомами язвенной болезни у нашей больной Хронический холецистит, как правило, развивается на Рак желудка. Ведущими симптомами в картине заболевания Хронический гастрит чаще наблюдается в молодом Дневники22.11.01 Состояние удовлетворительное. Т-37.0 С Жалоб нет. Кожные покровы чистые, нормальной влажности, бледные, видимые слизистые розовые, влажные, чистые. В легких Назначения: 1. Стол — голод 2. Режим — постельный 3. Противоязвенная терапия — Ранитидин 100мг х 3р Викалин 1т х 3р Трихопол 1т х 3р Тетрациклин 1т х 3р Церукал 1.0 х 4р вм 4. Спазмолитическая терапия — Платифилин 1.0 вм 5. Витаминотерапия — Vit B1 2.0, Vit B6 2.0 через день 26.11.01 Состояние удовлетворительное. Т-36.7 С Жалоб нет. Кожные покровы чистые, нормальной влажности, бледные, видимые слизистые розовые, влажные, чистые. В легких Назначения: 1. Стол — 1 2. Режим — постельный 3. Противоязвенная терапия: Ранитидин 100мг х 3р Викалин 1т х 3р Трихопол 1т х 3р Тетрациклин 1т х 3р Церукал 1.0 х 4р вм 4. Спазмолитическая терапия — Платифилин 1.0 вм Папаверин 2.0 вм5. Витаминотерапия — Vit B1 2.0, Vit B6 2.0 через день 29.11.01 Состояние удовлетворительное. Т-36.6 С Жалобы на боли, тяжесть в эпигастрии, тошноту, Кожные покровы чистые, нормальной влажности, бледные, Назначения: 1. Стол — 1 2. Режим — палатный 3. Противоязвенная терапия — Ранитидин 100мг х 3р Викалин 1т х 3р Трихопол 1т х 3р Тетрациклин 1т х 3р Церукал 1.0 х 4р вм 4. Спазмолитическая терапия — Платифилин 1.0 вм Папаверин 2.0 вм5. Витаминотерапия — Vit B1 2.0, Vit B6 2.0 через день Эпикриз. Х, 42 лет поступила в МСЧ ЗИЛ 24.10.01. Заболела около В настоящее время больной проводится консервативная Скачать историю болезни [12,3 Кб] Информация о работе |
Источник
I.
Ïàñïîðòíàÿ ÷àñòü
Ôàìèëèÿ — Ëóêüÿíîâà
Èìÿ Îëüãà
Îò÷åñòâî Íèêîëàåâíà
Âîçðàñò 32 ãîäà
Ïðîôåññèÿ — âîñïèòàòåëü äåòñêîãî ñàäà
Äîìàøíèé àäðåñ
Äàòà ïîñòóïëåíèÿ 20 àâãóñòà 2003ã.
Äèàãíîç ïðè ïîñòóïëåíèè: ßçâåííàÿ áîëåçíü. Ôàçà îáîñòðåíèÿ.
Êëèíè÷åñêèé äèàãíîç: ßçâåííàÿ áîëåçíü, îáîñòðåíèå. ßçâà ëóêîâèöû äâåíàäöàòèï¸ðñòíîé êèøêè. Õðîíè÷åñêèé ãàñòðèò.
II.
Æàëîáû
Íà ìîìåíò ïîñòóïëåíèÿ: íà ñèëüíûå, êèíæàëüíûå áîëè â ýïèãàñòðàëüíîé îáëàñòè; âîçíèêàþùóþ íà âûñîòå áîëåé ðâîòó ñâåæåñúåäåíîé ïèùåé, ïðèíîñÿùóþ îáëåã÷åíèå â òå÷åíèå òð¸õ äíåé; ðåçêóþ ïîòåðþ âåñà; ðàñïèðàþùèå ãîëîâíûå áîëè.
III.
Anamnesis
morbi
Ñ÷èòàåò ñåáÿ áîëüíîé ñ âåñíû 1993 ãîäà, êîãäà ïîÿâèëèñü íîþùèå áîëè â ýïèãàñòðàëüíîé îáëàñòè; ÷óâñòâî òÿæåñòè, âîçíèêàþùåå ïîñëå ïðèåìà ïèùè, ñîïðîâîæäàþùååñÿ òîøíîòîé; ïîòåðþ âåñà. Îáðàòèëàñü â ìåäñàí÷àñòü ¹15, îòêóäà áûëà íàïðàâëåíà â îòäåëåíèå ôàêóëüòåòñêîé òåðàïèè êëèíèê Ñàìàðñêîãî ãîñóäàðñòâåííîãî ìåäèöèíñêîãî óíèâåðñèòåòà, ãäå, íà îñíîâàíèè ñäåëàííîé ÔÃÄÑ (ñî ñëîâ áîëüíîé), áûë ïîñòàâëåí äèàãíîç ãàñòðèòà. Íàçíà÷åíà òåðàïèÿ: öåðóêàë, íî-øïà, ìåòàöèí, äèåòîòåðàïèÿ. Íà ôîíå òåðàïèè íàñòóïèëî óëó÷øåíèå ñîñòîÿíèÿ.
 èþëå 1997 ãîäà ïîñëå íåðâíîãî ñòðåññà, ñâÿçàííîãî ñ ðàçâîäîì, âíåçàïíî ïîÿâèëèñü ðåçêèå, íåïðåêðàùàþùèåñÿ áîëè â ëåâîì ïîäðåáåðüå; îäíîêðàòíî — ñòóë ÷åðíîãî öâåòà, îôîðìëåííûé; ñèëüíûå ãîëîâíûå áîëè, ðâîòà ñúåäåííîé ïèùåé, ñëàáîñòü. Äîñòàâëåíà áðèãàäîé ñêîðîé ïîìîùè â îòäåëåíèå ôàêóëüòåòñêîé òåðàïèè êëèíèê ÑàìÃÌÓ.  ðåçóëüòàòå ïðîâåäåííîé ÔÃÄÑ â ïðè¸ìíîì ïîêîå áûëà âïåðâûå âûÿâëåíà (ñî ñëîâ áîëüíîé) ÿçâà ëóêîâèöû äâåíàäöàòèïåðñòíîé êèøêè d = 12 ìì. Áûëà íàçíà÷åíà òåðàïèÿ: öåðóêàë, àìïèöèëëèí, ïàïàâåðèí, ñïàçìîë, âåíòåð, ìåòàöèí (èëè àëüìàãåëü), ñîê àëîý, â/ì ñîëêîñåðèë, â/â àëîý, ãëþêîçà, îòâàð èç ïëîäîâ øèïîâíèêà, âèòàìèíîòåðàïèÿ. Íà ôîíå òåðàïèè íàñòóïèëî óëó÷øåíèå.
20 àâãóñòà 2003 ãîäà ïîñòóïèëà â îòäåëåíèå ôàêóëüòåòñêîé òåðàïèè êëèíèê ÑàìÃÌÓ ñ æàëîáàìè íà ñèëüíûå, ñõâàòêîîáðàçíûå, êèíæàëüíûå áîëè â ýïèãàñòðàëüíîé îáëàñòè, óñèëèâàþùèåñÿ ïîñëå ïðèåìà ïèùè ÷åðåç 15-20 ìèíóò; âîçíèêàþùóþ íà âûñîòå áîëåé ðâîòó ñâåæåñúåäåíîé ïèùåé â òå÷åíèå òð¸õ äíåé, ïðèíîñÿùóþ îáëåã÷åíèå; ðåçêóþ ïîòåðþ âåñà (20 êã çà ëåòî, ñî ñëîâ áîëüíîé); ðàñïèðàþùèå ãîëîâíûå áîëè.
Ðàç â ãîä áîëüíàÿ îòìå÷àåò ïîÿâëåíèå ãàñòðàëãèé, ïîÿâëåíèå êîòîðûõ íè ñ ÷åì íå ñâÿçûâàåò.
IV.
Anamnesis vitae
Ðîäèëàñü â 1971 ãîäó â Ñàìàðå, ðîñëà è ðàçâèâàëàñü ñîîòâåòñòâåííî âîçðàñòó, çàêîí÷èëà 11 êëàññîâ ñðåäíåé øêîëû.
1. Ñåìåéíûé àíàìíåç è íàñëåäñòâåííîñòü
:
Çàìóæåì, èìååò äâóõ äåòåé. Ó ìàòåðè áîëüíîé ãèïåðòîíè÷åñêàÿ áîëåçíü, ìèêðîèíôàðêò.
2.Ïðîôåññèîíàëüíûé àíàìíåç
:
Òðóäîâóþ äåÿòåëüíîñòü íà÷àëà ñ 1989 ãîäà è ïî íàñòîÿùåå âðåìÿ ðàáîòàåò âîñïèòàòåëåì â äåòñêîì ñàäó ¹225 â ã.Ñàìàðà.
3. Áûòîâîé àíàìíåç
:
Ãèãèåíè÷åñêèé ðåæèì ñîáëþäàåò, ïèòàíèå ðåãóëÿðíîå è ïîëíîöåííîå (íå ñîáëþäàåò ðåêîìåíäàöèè ïî ïèòàíèþ, ïðîïèñàííûå âðà÷îì ëþáèò ñîë¸íóþ ðûáó).
4. Ýïèä. àíàìíåç
: áîëåçíü Áîòêèíà, òóáåðêóë¸ç, ìàëÿðèÿ, òèôû, äèôòåðèþ, õîëåðó, âåíåðè÷åñêèå çàáîëåâàíèÿ îòðèöàåò.
5. Ýìîöèîíàëüíî-íåðâíîïñèõè÷åñêèé àíàìíåç
:
Áåç îñîáåííîñòåé.
6. Ïåðåíåñåííûå çàáîëåâàíèÿ
: îïåðàöèè: ãíîéíûé àïïåíäèöèò — àïïåíäýêòîìèÿ â 1991 ãîäó.
8. Âðåäíûå ïðèâû÷êè
: Çëîóïîòðåáëåíèåàëêîãîëåì, êóðåíèå è óïîòðåáëåíèå íàðêîòèêîâ îòðèöàåò.
9. Ãåìîòðàíñôóçèîííûé àíàìíåç
: Ñî ñëîâ áîëüíîé, ãåìîòðàíñôóçèè, èíúåêöèè çà ïîñëåäíèå 6 ìåñÿöåâ íå ïðîèçâîäèëèñü. Êîíòàêò ñ èíôåêöèîííûìè áîëüíûìè îòðèöàåò.
10. Àëëåðãîëîãè÷åñêèé àíàìíåç
: àëëåðãè÷åñêèå ðåàêöèè íà ïèùåâûå ïðîäóêòû îòðèöàåò. Ëåêàðñòâåííûå ïðåïàðàòû: íîâîêàèí.
V.
Status praesens
.
1. Îáùèé
îñìîòð
.
Îáùèé âèä áîëüíîãî: ñîñòîÿíèå óäîâëåòâîðèòåëüíîå, ñîçíàíèå ÿñíîå.
Ïîëîæåíèå: àêòèâíîå.
Òåëîñëîæåíèå: íîðìîñòåíè÷åñêîå.
Ðîñò: 164 ñì.
Âåñ: 64 êã.
Êîæíûå ïîêðîâû: ÷èñòûå, áëåäíûå, òóðãîð êîæè ñîõðàíåí.
Âîëîñÿíîé ïîêðîâ: ðàâíîìåðíûé, ñèììåòðè÷íûé, ñîîòâåòñòâóåò ïîëó.
Íîãòè: îâàëüíîé ôîðìû, ñóõèå, ýëàñòè÷íûå, æåëòîâàòî-ðîçîâûå.
Âèäèìûå ñëèçèñòûå îáîëî÷êè: ÷èñòûå, âëàæíûå, áëåäíûå.
Ïîäêîæíàÿ êëåò÷àòêà: âûðàæåíà óìåðåííî, ðàñïðåäåëåíà ðàâíîìåðíî. Òîëùèíà ñêëàäêè íà óðîâíå ïóïêà — 2 ñì.
Ëèìôàòè÷åñêàÿ ñèñòåìà: ïîä÷åëþñòíûå, øåéíûå, íàäêëþ÷è÷íûå, ïîäêëþ÷è÷íûå, ïîäìûøå÷íûå, ïàõîâûå óçëû íå ïàëüïèðóþòñÿ, áåçáîëåçíåííû.
Ìûøå÷íî-ñóñòàâíàÿ ñèñòåìà: äåôîðìàöèé ñêåëåòà íåò, ìûøå÷íàÿ ñèñòåìà ðàçâèòà õîðîøî; ñèëà ìûøö ñîõðàíåíà â ïîëíîì îáú¸ìå.
2. Ñåðäå÷íî
—
ñîñóäèñòàÿ
ñèñòåìà
.
Îñìîòð: ãðóäíàÿ êëåòêà â îáëàñòè ñåðäöà áåç èçìåíåíèé.
Ïàëüïàöèÿ: âåðõíèé òîë÷îê íå ïàëüïèðóåòñÿ; ïóëüñ — 78 óäàðîâ â ìèíóòó; ðèòìè÷íûé, óäîâëåòâîðèòåëüíîãî íàïîëíåíèÿ; íå íàïðÿæ¸í; ñèììåòðè÷åí íà îáåèõ ðóêàõ; ÀÄ — 110 / 70 ìì ðò. ñò.
Ïåðêóññèÿ:
Ãðàíèöû ñåðäöà | Îòíîñèòåëüíàÿ ñåðäå÷íàÿ òóïîñòü | Àáñîëþòíàÿ ñåðäå÷íàÿ òóïîñòü |
Ïðàâàÿ: | íà 1.5 ñì îò ïðàâîãî êðàÿ ãðóäèíû | ó ïðàâîãî êðàÿ ãðóäèíû |
| Âåðõíÿÿ | ñîîòâåòñòâóåò íèæíåìó êðàþ III ðåáðà ïî l. parasternalis | âåðõíèé êðàé IV ðåáðà ìåæäó l.sternalis è l.parasternalis |
Ëåâàÿ: V ì/ð. | íà 1.0 ñìêíóòðèîò l.medieclavicularis sinistra | íà 1 ñì êíóòðè îò ãðàíèö îòíîñèòåëüíîé ñåðäå÷íîé òóïîñòè |
Ñîñóäèñòûé ïó÷îê âî II ì/ð. íå âûõîäèò çà êðàÿ ãðóäèíû.
Àóñêóëüòàöèÿ: òîíû ñåðäöà ïðèãëóøåíû, ñîîòíîøåíèå òîíîâ íà âåðõóøêå è íà îñíîâàíèè íå èçìåíåíî.
3. Äûõàòåëüíàÿ
ñèñòåìà
.
Îñìîòð: ÷àñòîòà äûõàíèÿ — 18 â ìèíóòó; Äûõàíèå ñðåäíåé ãëóáèíû, ðèòìè÷íîå. Òèï äûõàíèÿ — ãðóäíîé, ãðóäíàÿ êëåòêà êîíè÷åñêîé ôîðìû. Îáå ïîëîâèíû àêòèâíî ó÷àñòâóþò â àêòå äûõàíèÿ.
Ïàëüïàöèÿ: ãðóäíàÿ êëåòêà áåçáîëåçíåííà, ðèãèäíà, ãîëîñîâîå äðîæàíèå íå èçìåíåíî è îäèíàêîâî â ñèììåòðè÷íûõ ó÷àñòêàõ ãðóäíîé êëåòêè.
Òîïîãðàôè÷åñêàÿ ïåðêóññèÿ ë¸ãêèõ:
Íèæíèå ãðàíèöû ë¸ãêèõ:
| ïðàâîå ë¸ãêîå | ëåâîå ë¸ãêîå | |
| l.parasternalis | âåðõíèé êðàé VI ðåáðà | ‑‑‑‑‑‑‑‑‑‑‑‑‑‑‑‑‑ |
| l.medioclavicularis | íèæíèé êðàé VI ðåáðà | ‑‑‑‑‑‑‑‑‑‑‑‑‑‑‑‑‑ |
| l.axillaris ant. | VII ðåáðî | VII ðåáðî |
| l.axillaris med. | VIII ðåáðî | IX ðåáðî |
| l.axillaris post. | IX ðåáðî | IX ðåáðî |
| l.scapularis | X ðåáðî | X ðåáðî |
| l.paravertebralis | íà óðîâíå îñòèñòîãî îòðîñòêà XI ãðóäíîãî ïîçâîíêà | |
Âûñîòà ñòîÿíèÿ âåðõóøåê:
| Ñïðàâà | ñëåâà | |
| ñïåðåäè | 2.5 ñì âûøå êëþ÷èöû | |
| ñçàäè | íà óðîâíå îñòèñòîãî îòðîñòêà VII øåéíîãî ïîçâîíêà | |
Ïîäâèæíîñòü ë¸ãî÷íûõ êðà¸â: ïî l.axillaris ant. ñïðàâà — 7 ñì, ñëåâà — 7 ñì.
Ïðè ÑÐÀÂÍÈÒÅËÜÍÎÉ ÏÅÐÊÓÑÑÈÈ — ÿñíûé ëåãî÷íûé çâóê.
Àóñêóëüòàöèÿ: äûõàíèå âåçèêóëÿðíîå, õðèïîâ íåò.
4. Ïèùåâàðèòåëüíàÿ
ñèñòåìà
.
Îñìîòð: Æèâîò ïðàâèëüíîé ôîðìû, ñèììåòðè÷íûé, ðàâíîìåðíî ó÷àñòâóåò â àêòå äûõàíèÿ, ãðóáûõ àíàòîìè÷åñêèõ èçìåíåíèé íåò, èìååòñÿ ñëåä îò ïðîâåä¸ííîé àïïåíäýêòîìèè â 1991 ãîäó.
Ïàëüïàöèÿ:
à) Ïîâåðõíîñòíàÿ ïàëüïàöèÿ: áðþøíàÿ ñòåíêà íå íàïðÿæåíà, ýëàñòè÷íà, óìåðåííî áîëåçíåííà â ýïèãàñòðàëüíîé îáëàñòè. Îðãàíû áðþøíîé ïîëîñòè áåç ãðóáûõ àíàòîìè÷åñêèõ èçìåíåíèé.
á) Ãëóáîêàÿ ïàëüïàöèÿ: — â ëåâîé ïîäâçäîøíîé îáëàñòè ïàëüïèðóåòñÿ ñèãìîâèäíàÿ êèøêà — 1.5 ñì â äèàìåòðå, ìÿãêàÿ, ïîäâèæíàÿ, ýëàñòè÷íàÿ, áåçáîëåçíåííàÿ, íå óð÷èò — â ïðàâîé ïîäâçäîøíîé îáëàñòè ïàëüïèðóåòñÿ ñëåïàÿ êèøêà — 2 ñì â äèàìåòðå, ìÿãêàÿ, ïîäâèæíàÿ, áåçáîëåçíåííàÿ, íå óð÷èò — íà óðîâíå ïóïêà ïàëüïèðóåòñÿ ïîïåðå÷íî- îáîäî÷íàÿ êèøêà — 3 ñì â äèàìåòðå, ïëîòíàÿ, ïîäâèæíàÿ, áåçáîëåçíåííàÿ, íå óð÷èò — ïå÷åíü — íå âûõîäèò çà êðàé ð¸áåðíîé äóãè. Ðàçìåð ïå÷åíè ïî Êóðëîâó: 9 õ 8 õ 7 ñì. — ñåëåç¸íêà — íå ïàëüïèðóåòñÿ.
Àóñêóëüòàöèÿ: ïåðèñòàëüòèêà êèøå÷íèêà àêòèâíàÿ.
5. Ìî÷åïîëîâàÿ ñèñòåìà
.
Îñìîòð ïîÿñíè÷íîé îáëàñòè è îáëàñòè ìî÷åâîãî ïóçûðÿ: ïîÿñíè÷íàÿ îáëàñòü ñèììåòðè÷íà, áåç âèäèìûõ äåôîðìàöèé.  îáëàñòè ìî÷åâîãî ïóçûðÿ èçìåíåíèé áðþøíîé ñòåíêè íå âûÿâëåíî.
Ïàëüïàöèÿ ïî÷åê: íå ïàëüïèðóþòñÿ, áåçáîëåçíåíû.
Ñèìïòîì Ïàñòåðíàöêîãî îòðèöàòåëüíûé ñ îáåèõ ñòîðîí.
6. Íåðâíî-ïñèõè÷åñêèé ñòàòóñ
.
Ñòàáèëåí, ñîí ïëîõîé èç-çà ðåäêèõ íî÷íûõ áîëåé, ðåôëåêñû ñîõðàíåíû.
VI
.
Ïðåäâàðèòåëüíûé êëèíè÷åñêèé äèàãíîç
Íà îñíîâàíèè æàëîá (íà ñèëüíûå, êèíæàëüíûå, ñõâàòêîîáðàçíûå áîëè â ýïèãàñòðàëüíîé îáëàñòè (íî÷íûå); âîçíèêàþùóþ íà âûñîòå áîëåé ðâîòó ñâåæåñúåäåíîé ïèùåé, ïðèíîñÿùóþ îáëåã÷åíèå, ðåçêóþ ïîòåðþ âåñà), äàííûõ anamnesis morbi (ñ 1993 ãîäà ðåçêèå, íåïðåêðàùàþùèåñÿ áîëè â ëåâîì ïîäðåáåðüå, ãàñòðàëãèè, ðåäêèå òÿíóùèå áîëè ïî íî÷àì; â ðåçóëüòàòå ïðîâåäåííîé ÔÃÄÑ áûëà âïåðâûå âûÿâëåíà (ñî ñëîâ áîëüíîé) ÿçâà ëóêîâèöû äâåíàäöàòèïåðñòíîé êèøêè d = 12 ìì, îáîñòðåíèå â 1997 ãîäà (ðåìèòòèðóþùåå òå÷åíèå çàáîëåâàíèÿ)), äàííûõ anamnesis vitae (ñèëüíûé íåðâíûé ñòðåññ è ýìîöèîíàëüíûå ïåðåæèâàíèÿ â 1997 ãîäó, ñâÿçàííûå ñ ìóæåì), äàííûõ status praesens (êîæíûå ïîêðîâû è âèäèìûå ñëèçèñòûå áëåäíûå, ïðè ïîâåðõíîñòíîé ïàëüïàöèè óìåðåííàÿ áîëåçíåííîñòü â ýïèãàñòðàëüíîé îáëàñòè) ìîæíî ïîñòàâèòü äèàãíîç: ÿçâåííàÿ áîëåçíü â ôàçå îáîñòðåíèÿ, õð. ÿçâà ëóêîâèöû äâåíàäöàòèïåðñòíîé êèøêè.
Ïëàíèðóåòñÿ ïðîâåäåíèå ñëåäóþùèõ èññëåäîâàíèé:
1/ Êëèíè÷åñêèé àíàëèç êðîâè
2/ Áèîõèìè÷åñêèé àíàëèç êðîâè
3/ Îáùèé àíàëèç ìî÷è
4/ Àíàëèç êàëà (íà ÿéöà ãëèñòîâ è ñêðûòóþ êðîâü)
5/ ÝÊÃ
6/ ÔÃÄÑ
7/ ÓÇÈ îðãàíîâ áðþøíîé ïîëîñòè è ïî÷åê
8/ Àíàëèç êðîâè íà RW
9/ Ñöèíòèãðàôèÿ ïå÷åíè è ñåëåçåíêè
VII.
Äàííûå àíàëèçîâ è ñïåöèàëüíûõ
èññëåäîâàíèé
Îáùèé àíàëèç êðîâè
îò 20.08.2003 ã.
ÑÎÝ — 18 ìì/÷àñ;
Öâ. ï. — 1,06;
Leu
— 6,3 × 109
/ë;
Er
— 4,56 × 1012
/ë;
ÍÍâ — 141 ã/ë;
Ëèìôîöèòû — 2,38 × 109
/ë;
Ìîíîöèòû — 0,44 × 109
/ë;
Íåéòðîôèëû — 3,4 × 109
/ë;
Ýîçèíîôèëû — 0,15 × 109
/ë;
Áàçîôèëû — 0,07 × 109
/ë;
Áèîõèìè÷åñêèé àíàëèç êðîâè
îò 21.08.2003 ã.
Îáù. áåëîê: 70,2 ã/ë;
àëüáóìèí: 40,7 ã/ë;
ãëîáóëèíû: 21,6 ã/ë;
êðåàòèíèí: 90 ììîëü/ë;
õîëåñòåðèí îáùèé: 6,2 ììîëü/ë;
áèëèðóáèí îáùèé: 8,9 ìêìîëü/ë;
æåëåçî ñûâîðîòî÷íîå: 11 ììîëü/ë;
ÀËÒ- 10 íìîëü/(ñë)
ÀÑÒ- 16 íìîëü/(ñë)
àìèëàçà- 60 ìêã/(ñë)
ùåëî÷íàÿ ôîñôàòàçà- 90 íìîëü/(ñë)
ãëþêîçà- 3,0 ììîëü/ë
òèìîëîâàÿ ïðîáà- 3,2
Êðîâü íà ðåàêöèþ Âàññåðìàíà îò 20.08.2003 ã.
Ïðîáà îòðèöàòåëüíàÿ.
Îáùèé àíàëèç ìî÷è
: îò 20.08.2003 ã.
öâåò: ñâåòëî-æ¸ëòûé;
ïðîçðà÷íîñòü: ïðîçðà÷íàÿ;
áåëîê: îòðèöàòåëüíûé;
ðåàêöèÿ: êèñëàÿ;
ñàõàð: îòðèöàòåëüíûé
óäåëüíûé âåñ: 1,024;
ýïèòåëèé: îòñóòñòâóåò;
ñëèçü: íåò;
óðàòû: íåò;
îêñàëàòû: íåò.
ÝÊÃ
: 20.08.2003
— Ñèíóñîâàÿ àðèòìèÿ.
— Ãîðèçîíòàëüíîå ïîëîæåíèå ÝÎÑ
— Ðèòì ñèíóñîâûé
ÔÃÄÑ (ïðè¸ìíûé ïîêîé)
: 20.08.2003
Çàêëþ÷åíèå: ÿçâà ëóêîâèöû äâåíàäöàòèï¸ðñòíîé êèøêè, ðóáöîâàÿ äåôîðìàöèÿ ëóêîâèöû äâåíàäöàòèï¸ðñòíîé êèøêè.
Àíàëèç êàëà
: 20.08.2003 (íà ÿéöà ãåëüìèíòîâ, ñêðûòóþ êðîâü)
ßéöà ãëèñòîâ íå îáíàðóæåíî.
Ðåàêöèÿ íà ñêðûòóþ êðîâü ïîëîæèòåëüíàÿ.
VIII.
Êëèíè÷åñêèé äèàãíîç è åãî îáîñíîâàíèå.
Íà îñíîâàíèè æàëîá (íà ñèëüíûå, êèíæàëüíûå áîëè â ýïèãàñòðàëüíîé îáëàñòè (íî÷íûå); âîçíèêàþùóþ íà âûñîòå áîëåé ðâîòó ñâåæåñúåäåíîé ïèùåé, ïðèíîñÿùóþ îáëåã÷åíèå. Ðåçêóþ ïîòåðþ âåñà, äàííûõ anamnesis morbi (ñ 1993 ãîäà ðåçêèå, íåïðåêðàùàþùèåñÿ áîëè â ëåâîì ïîäðåáåðüå, ãàñòðàëãèè, ðåäêèå òÿíóùèå áîëè ïî íî÷àì; â ðåçóëüòàòå ïðîâåäåííîé ÔÃÄÑ áûëà âïåðâûå âûÿâëåíà (ñî ñëîâ áîëüíîé) ÿçâà ëóêîâèöû äâåíàäöàòèïåðñòíîé êèøêè d = 12 ìì, îáîñòðåíèå â 1997 ãîäà (ðåìèòòèðóþùåå òå÷åíèå çàáîëåâàíèÿ)), äàííûõ anamnesis vitae (ñòðåññ â 1997ã.), äàííûõ status praesens (êîæíûå ïîêðîâû è âèäèìûå ñëèçèñòûå áëåäíûå, ïðè ïîâåðõíîñòíîé ïàëüïàöèè óìåðåííàÿ áîëåçíåííîñòü â ýïèãàñòðàëüíîé îáëàñòè), äàííûõ èíñòðóìåíòàëüíûõ ìåòîäîâ èññëåäîâàíèÿ (ÔÃÄÑ îò 20.08.03 — ÿçâà ëóêîâèöû äâåíàäöàòèï¸ðñòíîé êèøêè, ðóáöîâàÿ äåôîðìàöèÿ ëóêîâèöû äâåíàäöàòèï¸ðñòíîé êèøêè) ìîæíî ïîñòàâèòü îêîí÷àòåëüíûé äèàãíîç : ßçâåííàÿ áîëåçíü, ôàçà îáîñòðåíèÿ. Õðîíè÷åñêêàÿ ÿçâà ëóêîâèöû äâåííàäöàòèïåðñòíîé êèøêè. Ñðåäíåé ñòåïåíè òÿæåñòè.
I
X.
Ñïîñîáû ëå÷åíèÿ äàííîãî çàáîëåâàíèÿ
1) Äèåòà ñòîë ¹ 1 (ïîæèçíåííûé ñòîë ¹ 5).
2) Àíòèñåêðåòîðíûå ïðåïàðàòû:
à) Í2
— áëîêàòîðû
I ïîêîëåíèå — Öèìåòèäèí (òàá. 200ìã, ïî 1 òàá. 3 ðàçà â äåíü çà 30-40 ìèí äî åäû è 2 òàá. íà íî÷ü) ñîáëþäàòü ïðèíöèï ïîñòåïåííîé îòìåíû, íà÷èíàÿ ñ óòðåííèõ äîç. Ïðåïàðàòû I ïîêîëåíèÿ äàþò ìíîãî îñëîæíåíèé.
II ïîêîëåíèå — Ðàíèòèäèí, Çîíòàê, Ðàíòîë, Ðàíèñàí, Óëüãàñòðàí
Rp: Tab.Ranitidini 0,15 N 30
DS.Ïî 1 òàáëåòêå 2 ðàçà â äåíü óòðîì è âå÷åðîì çà 30-40 ìèí äîåäû èëè 2 òàáëåòêè íà íî÷ü
III ïîêîëåíèå — Ôàìîòèäèí( Óëüôàìèä)
Rp: Tab.Ulfamidi 0,02 N 30
DS. Ïî 1 òàáëåòêå 2 ðàçà â äåíü çà 30 ìèí äî åäû
IV ïîêîëåíèå — Ìåçîòèäèí
Rp: Tab. Mesotidini 0,02 N 30
DS. Ïî 1 òàáëåòêå 1 ðàç â äåíü.
á) Áëîêàòîðû ïðîòîííîé ïîìïû — Îìåïðàçîë (ïîäàâëÿåò ñåêðåöèþ, íî íèæå ôèçèîëîãè÷åñêîãî óðîâíÿ, ïðè ýòîì íå âëèÿåò íà áàçàëüíóþ ñåêðåöèþ, ÿâëÿåòñÿ ïðåïàðàòîì ðåçåðâà).
Rp: Tab. Omeprazoli 0,02 N 30
DS.Ïî 1 òàáëåòêå 1 ðàç â äåíü.
3) Õîëèíîëèòèêè — àòðîïèí, ïëàòèôèëëèí (ïðèìåíÿþòñÿ äëÿ êóïèðîâàíèÿ áîëåâîãî ñèíäðîìà è îäíîâðåìåííîãî ñíèæåíèÿ ñåêðåöèè)
Rp: Sol. Atropini sulfatis 0,1% — 1ml
D.t.d.N 6 in amp.
S.Ïîäêîæíî 1 ìë (ïðè áîëÿõ).
4) Àíòèäîôàìèíîâûå ïðåïàðàòû-Ìåòàêëîïðîìèä( Öåðóêàë), Ïëàòèôèëëèí — äëÿ íîðìàëèçàöèè ìîòîðèêè.
Rp: Tab.Platyphyllini hydrotartratis 0,005
D.t.d.N 50.
S.Âíóòðü ïî 1 òàáëåòêå 2 ðàçà â äåíü äî åäû.
5) Àíòèáàêòåðèàëüíûå ñðåäñòâà (âîçäåéñòâèå íà ýòèîëîãè÷åñêèé ôàêòîð H.pylori) — Êëàðèòðîìèöèí, Àìîêâèöèëëèí, Äîêñàöèêëèí, ìàêðîëèäû (Ýðèòðîìèöèí)
Rp: Caps. Ampioxi 0,25
D.t.d.N 50
S.Âíóòðü, ïî 2 êàïñóëû 4 ðàçà â äåíü ÷åðåç êàæäûå 6 ÷àñîâ.
Òðèõîïîë — óñèëèâàåò ðåãåíåðàöèþ ñëèçèñòîé è îáëàäàåò àíòèáàêòåðèàëüíûì äåéñòâèåì
Rp: Tab. Metronidazoli 0,25 N20
DS.Ïî 1 òàáëåòêå 3 ðàçà â äåíü ïîñëå åäû.
6) Öèòîïðîòåêòîðû — Äå-íîë (Ïèëîöèä) , Âåíòåð, Ñóêðàëüôàò
Rp: Tab.Venter 0,5
D.t.d.N 100
S. Ïðèíèìàòü âíóòðü çà 1 ÷àñ äî åäû ïî 1 òàáëåòêå 3 ðàçà â äåíü è 1 òàáëåòêó íà íî÷ü.
7) Ôèçèîòåðàïåâòè÷åñêîå ëå÷åíèå: ëàçåðîòåðàïèÿ â/â, ìàãíèòîòåðàïèÿ (8 ñåàíñîâ), èãëîðåôëåêñîòåðàïèÿ (10 ñåàíñîâ), ýëåêòðîñîí (3 ñåàíñà), ÃÁÎ (13 ñåàíñîâ)
X.
Ïðîôèëàêòèêà
Ðåêîìåíäóåòñÿ äèåòà: èñêëþ÷èòü èç ðàöèîíà îñòðóþ, æàðåííóþ, ñîëåíóþ, æèðíóþ ïèùó, èñêëþ÷èòü àëêîãîëü.
Ïîêàçàííî ïåðèîäè÷åñêîå ñàíàòîðíî-êóðîðòíîå ëå÷åíèå.
Íåîáõîäèìî ñîáëþäàòü ðåæèì äíÿ: ðåãóëÿðíîå ïîëíîöåííîå ïèòàíèå, ñîí íå ìåíåå 8 ÷àñîâ â ñóòêè, ïîêîé. Ïîêàçàííî èçáåãàòü ñòðåññîâ è ýìîöèîíàëüíûõ ïåðåíàïðÿæåíèé.
Ðåêîìåíäóþòñÿ ïðîôèëàêòè÷åñêèå êóðñû ðàíèòèäèíà (ïî 1 òàá. 2 ðàçà â äåíü â òå÷åíèå 2-3 ìåñÿöåâ â âåñåííå-îñåííèé ïåðèîä); ðàç â 6 ìåñÿöåâ êîíñóëüòàöèÿ ãàñòðîýíòåðîëîãà (ÔÃÄÑ, ÓÇÈ).
ÕI.
Äíåâíèê
| Äàòà | Òåêñò äíåâíèêà | Íàçíà÷åíèÿ |
| 1.09 | Æàëîá íåò. Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ãåìîäèíàìèêà ñòàáèëüíàÿ. Æèâîò ìÿãêèé, áåçáîëåçíåííûé. Îò¸êîâ íåò. ÀÄ — 110 è 70 ìì.ðò.ñò., ïóëüñ 74 óä. / ìèí. | Äèåòà ¹ 1à. Rp: Tab. Metronidosoli 0.25 DS.Ïî 2 òàáëåòêå 3 ðàçà â äåíü. # Rp: Tab. Oxacyllyni 0.25 DS.Ïî 1 òàáëåòêå 4 ðàç â äåíü. # Rp: Tab. Ranitidini 0.15 DS.Ïî 1 òàáëåòêå óòðîì è âå÷åðîì. # Rp: Sol. Plasmoli 1.0 DS. â/ì 1 ðàç â äåíü. # Rp.: Sol. Cerucali 1.0 DS. â/ì ïåðåä îáåäîì. # Rp.: Tab. De-noli Ôèçèîòåðàïèÿ (ÊÂ×). |
| 2.0 9 | Æàëîá íåò. Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ãåìîäèíàìèêà ñòàáèëüíàÿ. Æèâîò ìÿãêèé, áåçáîëåçíåííûé. Îò¸êîâ íåò. ÀÄ — 105 è 75 ìì.ðò.ñò., ïóëüñ 80 óä. / ìèí. | |
| 3.09 | Æàëîáû íà íåèíòåíñèâíûå, íîþùèå áîëè â ëåâîé ïîäâçäîøíîé îáëàñòè íî÷üþ. Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ãåìîäèíàìèêà ñòàáèëüíàÿ. Æèâîò ìÿãêèé, áåçáîëåçíåííûé. Îò¸êîâ íåò. ÀÄ — 90 è 60 ìì.ðò.ñò., ïóëüñ 76 óä./ ìèí. | |
| 4.09 | Æàëîá íåò. Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ãåìîäèíàìèêà ñòàáèëüíàÿ. Æèâîò ìÿãêèé, áåçáîëåçíåííûé. Îò¸êîâ íåò. ÀÄ — 110 è 80 ìì.ðò.ñò., ïóëüñ 80 óä. / ìèí. | |
| 5.09 | Æàëîá íåò. Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ãåìîäèíàìèêà ñòàáèëüíàÿ. Æèâîò ìÿãêèé, áåçáîëåçíåííûé. Îò¸êîâ íåò. ÀÄ — 105 è 80 ìì.ðò.ñò., ïóëüñ 75 óä. / ìèí. | |
| Æàëîáû íà çóáíóþ áîëü. Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ãåìîäèíàìèêà ñòàáèëüíàÿ. Æèâîò ìÿãêèé, áåçáîëåçíåííûé. Îò¸êîâ íåò. ÀÄ — 129 / 78 ìì.ðò.ñò., ïóëüñ 77 óä. / ìèí. | ||
| Æàëîá íåò. Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ãåìîäèíàìèêà ñòàáèëüíàÿ. Æèâîò ìÿãêèé, áåçáîëåçíåííûé. Îò¸êîâ íåò. ÀÄ — 134 / 79 ìì.ðò.ñò., ïóëüñ 74 óä. / ìèí. | ||
| Æàëîá íåò. Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ãåìîäèíàìèêà ñòàáèëüíàÿ. Æèâîò ìÿãêèé, áåçáîëåçíåííûé. Îò¸êîâ íåò. ÀÄ — 130 / 85 ìì.ðò.ñò., ïóëüñ 73 óä. / ìèí. | ||
| Æàëîá íåò. Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ãåìîäèíàìèêà ñòàáèëüíàÿ. Æèâîò ìÿãêèé, áåçáîëåçíåííûé. Îò¸êîâ íåò. ÀÄ — 127 / 85 ìì.ðò.ñò., ïóëüñ 70 óä. / ìèí. |
X
I
I.
Ýïèêðèç
Ô. È. Î.: Ëóêüÿíîâà Îëüãà Íèêîëàåâíà
Âîçðàñò: 32
Ïîñòóïèëà: 20 àâãóñòà 2003ã.
Íà ìîìåíò ïîñòóïëåíèÿ ïðåäúÿâëÿëà æàëîáû íà ñèëüíûå, ñõâàòêîîáðàçíûå áîëè â ýïèãàñòðàëüíîé îáëàñòè (íî÷íûå); âîçíèêàþùóþ íà âûñîòå áîëåé ðâîòó ñâåæåñúåäåíîé ïèùåé, ïðèíîñÿùóþ îáëåã÷åíèå. Ðåçêóþ ïîòåðþ âåñà. Ðàñïèðàþùèå ãîëîâíûå áîëè.
Îáúåêòèâíî — óìåðåííàÿ áîëåçíåííîñòü â ýïèãàñòðàëüíîé îáëàñòè.
Áûëè ïðîâåäåíû èññëåäîâàíèÿ: 1) Êëèíè÷. àíàëèç êðîâè — áåç èçìåíåíèé, 2) ÁÀÊ — áåç èçìåíåíèé, 3) Îáùèé àíàëèç ìî÷è — áåç èçìåíåíèé, 4) ÝÊà ñèíóñîâàÿ àðèòìèÿ, 5) ÔÃÄÑ — õð. ÿçâà ËÄÏÊ ñ ðóáöîâûìè èçìåíåíèÿìè, 6) Àíàëèç êàëà ñêðûòàÿ êðîâü.
Ïðè îáñëåäîâàíèè óñòàíîâëåí äèàãíîç: ßçâåííàÿ áîëåçíü. Ôàçà îáîñòðåíèÿ. Õð. ÿçâà ëóêîâèöû äâåíàäöàòèïåðñòíîé êèøêè.
 ñòàöèîíàðå ïðîâåäåíà òåðàïèÿ: Äå-íîë, ìåòðîíèäîçîë, îêñàöèëëèí, ðàíèòèäèí, ïëàçìîë, öåðóêàë, ôèçèîòåðàïèÿ (ÊÂ×).
Íà ôîíå ïðîâîäèìîé òåðàïèè íàñòóïèëè óëó÷øåíèÿ: æàëîáû èñ÷åçëè, ñîñòîÿíèå íîðìàëèçîâàëîñü. Íåîáõîäèìî ïðîâåäåíèå êîíòðîëüíîé ÔÃÄÑ.
Ðåêîìåíöèè:
1) Äèåòà (èñêëþ÷èòü îñòðóþ, ñîëåíóþ, æàðåííóþ,æèðíóþ ïèùó, èñêëþ÷èòü àëêîãîëü)
2) Ðàç â 6 ìåñÿöåâ êîíñóëüòàöèÿ ó ãàñòðîýíòåðîëîãà (ÔÃÄÑ, ÓÇÈ)
3) Ïîêàçàííî ïåðèîäè÷åñêîå ñàíàòîðíî-êóðîðòíîå ëå÷åíèå
4) Íåîáõîäèìî ñîáëþäàòü ðåæèì äíÿ: ðåãóëÿðíîå ïîëíîöåííîå ïèòàíèå, ñîí íå ìåíåå 8 ÷àñîâ â ñóòêè, ïîêîé.
5) Ïîêàçàííî èçáåãàòü ñòðåññîâ è ýìîöèîíàëüíûõ ïåðåíàïðÿæåíèé.
6) Ðåêîìåíäóþòñÿ ïðîô. êóðñû ðàíèòèäèíà (ïî 1 òàá. 2 ðàçà â äåíü â òå÷åíèå 2-3 ìåñÿöåâ â âåñåííå-îñåííèé ïåðèîä)
Источник