Язва желудка с некротическим дном
Патологическая анатомия. Начальные язвы не проникают глубже слизистой оболочки. Хроническая язва может распространяться на мышечную и серозную оболочки. Каллезной называют язву с твердыми возвышающимися краями. Язва, захватывающая все слои желудочной стенки, может вызвать ее прободение. Язва, проникающая в соседние органы, чаще всего в поджелудочную железу, носит название пенетрирующей. После заживления язвы возникают рубцы, иногда деформирующие желудок («песочные часы», желудок в виде улитки) либо вызывающие сужение (стеноз) привратника желудка. Воспаление серозной оболочки в месте расположения язвы приводит к перигастриту или перидуодениту и образованию спаек с близлежащими органами.
Острые язвы имеют обычно круглую или овальную форму. Края язв четкие, дно обычно чистое, без наложений. Острые язвы могут вызвать перфорацию стенки желудка и смертельные желудочные кровотечения.
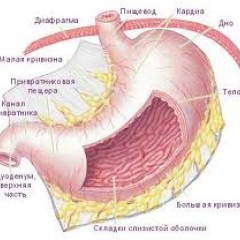
Хроническая язва, по мнению большинства исследователей, является исходом острой и отличается от нее значительным развитием фиброзной ткани в дне и краях. Хроническая язва обычно круглой или овальной формы, реже она имеет неправильные очертания. Кардиальный край язвы как бы подрыт, пилорический — пологий. Дно покрыто грязно-серыми наложениями, в дне пенетрирующих язв виден орган, в который произошла пенетрация. Язва желудка обычно больше язвы двенадцатиперстной кишки. Размеры ниши, определяемой при рентгенологическом исследовании, не всегда соответствуют размерам язвы. За счет отека краев, заполнения язвенного кратера слизью, экссудатом или пищевыми массами язвенный дефект может не полностью заполняться барием. Большинство язв желудка располагается на малой кривизне и в пилорическом отделе. Язвы двенадцатиперстной кишки обычно локализуются в 1—2 см от привратника, одинаково часто на передней и задней стенках кишки. Реже наблюдаются постбульбарные язвы. Хронические язвы обычно одиночные, но встречаются и множественные поражения. При гастроскопии вблизи крупной язвы находят иногда несколько мелких, не обнаруживаемых рентгенологически. У больных язвой желудка иногда одновременно выявляются язвы двенадцатиперстной кишки. Множественные язвы двенадцатиперстной кишки нередко располагаются на противоположных стенках кишки («целующиеся» язвы). Наиболее редкой локализацией язв в желудке являются кардиальный отдел, дно и большая кривизна.
При микроскопическом исследовании в дне язвы различают четыре слоя. С внутренней стороны видны фибринозно-некротические наложения, десквамированный эпителий, лейкоциты, эритроциты и солянокислый гематин, окрашивающий дно язвы в серый или темно-коричневый цвет. Под этим слоем располагается слой фибриноидного некроза, образованный дезорганизованными и некротизированными коллагеновыми волокнами. В быстро и бурно прогрессирующих язвах этот слой может достигать нескольких миллиметров ширины. Глубже лежит грануляционная ткань. Нередко она не выявляется, так как полностью бывает вовлечена в деструктивный процесс. Грануляционная ткань переходит в следующий, наиболее развитый слой — рубцовую ткань, которая образована рыхлой и плотной волокнистой соединительной тканью. Встречаются небольшие лимфоидные фолликулы с выраженными реактивными центрами. При рецидивах язвы в рубцах можно видеть множество тучных клеток с признаками усиленной секреторной активности. Рубцовая ткань прорастает мышечные слои, подслизистый слой, объем ее значительно превышает размеры самой язвы.
При обострении язвенной болезни обычно возникают некроз грануляционной ткани и коллагеновых волокон, воспалительная реакция в окружающих тканях, отторжение участков некроза и за счет этого увеличение язвенного дефекта. Ю. М. Лазовский считает, что прогрессирующее разрастание фиброзной ткани в дне язвы связано не с превращением в рубец грануляционной ткани, а с непосредственным образованием коллагеновых волокон из основного вещества.
В районе язвы обычно наблюдаются изменения кровеносных сосудов с развитием в них воспалительно-некротических процессов, участков фибриноидного некроза стенок артерий, тромбозами артерий и вен и последующей перекалибровкой их. Эти вторичные поражения сосудов нарушают трофику тканей и служат одной из причин, препятствующих заживлению хронических язв. В дне язвы встречаются замурованные в рубцовой ткани нервные стволы и разрастания нервных волокон типа ампутационных невром. В ганглиозных клетках интрамуральных нервных узлов наблюдаются дистрофические изменения и явления раздражения (С. С. Вайль, П. В. Сиповский).
При язвенной болезни возникают изменения всей слизистой оболочки желудка и двенадцатиперстной кишки. В краях язвы желудка наблюдается пролиферация эпителия, который может разрастаться в глубь слизистой и по поверхности ее, принимая форму полипов. Пилорические железы гинерплазируются, в них видны признаки усиленной мукоидной секреции. В секрете появляются отсутствующие в норме кислые мукополисахариды. При длительном существовании язвы возникают атрофические изменения желез, секреция их ослабевает. В фундальных железах отмечаются картины атрофии, кишечной метаплазии, образуются так называемые псевдопилорические железы Штерна, содержащие мукоидный секрет. В строме можно видеть диффузные лимфоплазмоцитарные инфильтраты, крупные лимфоидные фолликулы, разрастания гладких мышечных волокон. При язве двенадцатиперстной кишки значительно увеличивается количество обкладочных клеток, которые обнаруживают даже в пилорическом отделе.
Заживление хронических язв происходит путем образования рубца. Перед началом заживления наступают отек и воспалительная инфильтрация краев язвы. Края сглаживаются, приближаются ко дну, некротические массы, покрывающие дно, отторгаются. В дне и краях появляются грануляции, которые постепенно заполняют кратер язвы. Поверхностный эпителий, насыщенный РНК, нарастает на грануляционную ткань и выстилает ее. Мышечный слой слизистой оболочки, желудочные и дуоденальные железы не регенерируют. В заживлении язвы большое значение имеет накопление кислых мукополисахаридов. Для заживления язвы с нерезко выраженным фиброзом дна и краев требуется около 5—7 недель. Иногда полное заживление наступает через 10 дней, иногда для этого требуется несколько месяцев. В результате заживления глубоких, особенно пенетрирующих, язв могут возникнуть деформации желудка. Заживление рубцом язв пилорического отдела может привести к стенозу привратника. Между зарубцевавшейся язвой двенадцатиперстной кишки и привратником могут развиться дивертикулы (ulcus diverticulum).
Осложнения. В. М. Самсонов выделяет пять групп осложнений язвенной болезни.
1. Осложнения язвенно-деструктивного происхождения: прободение, аррозивные кровотечения и пенетрация. Прободение язвы — одно из самых грозных осложнений. Чаще всего прободение наступает во вторую половину дня. Диаметр перфорационного отверстия около 0,5 см. При гистологическом исследовании обнаруживаются картина обострения язвенной болезни, некроз и лейкоцитарная инфильтрация краев и дна язвы, наложения фибрина на серозном покрове.
Аррозивные кровотечения возникают из крупных сосудов дна язвы. М. К. Даль и др. нашли, что аррозии сосуда может предшествовать ограниченный некроз стенки с образованием аневризмы и последующим ее разрывом. Особенно опасны кровотечения из хронических язв, сосуды которых фиксированы рубцовой тканью, препятствующей сокращению артерий. Язвы малой кривизны желудка обычно пенетрируют в малый сальник, язвы двенадцатиперстной кишки — в поджелудочную железу.
При пенетрации язв в полые органы возникают желудочные свищи (желудочно-ободочный, желудочно-тонкокишечный, желудочно-желчнопузырный). Язвы кардиального и субкардиального отделов могут пенетрировать в диафрагму. В дальнейшем может наступить прорыв такой язвы в плевральную полость, в полость перикарда.
2. Осложнения воспалительного характера: гастрит, дуоденит, перигастрит, перидуоденит, флегмона желудка, гепатохолангит.
3. Осложнения язвенно-рубцового происхождения: стенозы кардиального отдела желудка, привратника, двенадцатиперстной кишки, укорочение малой кривизны, деформация желудка в виде «песочных часов», дивертикулы желудка и двенадцатиперстной кишки.
4. Малигнизация язвы желудка, по данным А. И. Абрикосова, возникает в 8—10% случаев. Отсутствие единого мнения о частоте малигнизации язвы связано с трудностями дифференциальной диагностики озлокачествленной язвы и первично-язвенного рака. Малигнизация язв двенадцатиперстной кишки наблюдается чрезвычайно редко.
5. Комбинированные осложнения.
Источник
Зависит от периода
течения заболевания.
В период ремиссии:
В дне и краях язвы видна рубцовая ткань,
которая вытесняет мышечную оболочку
на ту или иную глубину. Среди рубцовой
ткани обнаруживаются одиночные сосуды
со склерозированными стенками и суженным,
иногда облитерированным просветом.
Встречаются разрастания нервных волокон,
напоминающие ампутационные невромы. С
поверхности рубцовая ткань обычно
покрыта слизистой (при гигантских язвах
отсутствует).
В период обострения:
в дне различают 4 зоны:
Зона экссудации
– поверхностный слой шириной 1-2 мм.
Фибринозно-гнойный
экссудат
(бесструктурные некротические массы,
слизь, фибрин, десквамированный эпителий,
лейкоциты, эритроциты. Часто встречаются
грибы и реже колонии микробов).Зона фибриноидного
некроза.Зона грануляционной
ткани с
большим числом тонкостенных полнокровных
сосудов и клеток, среди которых много
ПЯЛ, эозинофилов. Она появляется через
48-72 часа после повреждения.Зона грубоволокнистой
рубцовой ткани. Она
всегда распространяется в стороны,
далеко за пределы самого язвенного
дефекта.
Признаки обострения язвы:
Экссудативно-некротические
изменения ее дна.Фибриноидные
изменения стенок сосудов, нередко с
тромбами в их просветах.Мукоидное и
фибриноидное набухание рубцовой ткани
в дне язвы.
Заживление язвы
Постепенное
очищение дна язвы от некротических
масс, рассасывание экссудата.Зону некроза
прорастает грануляционная ткань,
постепенно созревая в грубоволокнистую
рубцовую.Регенерация
эпителия, который с краев раны
пролиферирует и «наползает» на дно
язвы. Со временем в дне формируется
полноценная слизистая оболочка.
Подслизистая основа и мышечная оболочка
в области дна не восстанавливается, а
замещается рубцом.
Морфогенез и
патологическая анатомия хронической
язвы 12-перстной кишки
принципиально не отличается от таковой
при хронической язве желудка, за
исключением срока заживления. Хроническая
язва желудка заживает за 8 недель, а
хроническая язва 12-перстной кишки — за
6 недель.
Однако, поскольку
полной регенерации в дне язвы не
происходит, заболевание протекает
длительно и волнообразно, с обострениями
и ремиссиями.
Прогрессирование
язвенного процесса
– расширение и углубление язвенного
дефекта.
Расширение,
два варианта:
Центрифугальный
– за счет разрушения краев язвы.Центрипетальный
– за счет образования эрозий и острых
язв вблизи хронической с последующим
их слиянием.
Глубина увеличивается
за счет некроза в области дна.
Морфологические признаки хронической язвы:
Наличие разрастания
соединительной ткани в краях и
подслизистой основеУтолщение стенок
сосудов с сужением их просветовУтолщение и
деформация нервных стволов с образование
невромРяд структурных
изменений слизистой в целом: форма,
дно, края.
Осложнения язвенной болезни:
Язвенно-деструктивные
пенетрация
перфорация
кровотечения
Воспалительные
перигатрит
перидуоденит
язвенно-рубцовые
стеноз входного
и выходного отверстий желудкадеформация желудка
стеноз и деформация
луковицы двенадцатиперстной кишки
Малигнизация,
однако, сейчас озлокачествление язвы
расценивают не осложнением, а развитием
другого заболевания.Комбинированные
осложнения.
Пенетрация
– проникновение язвы за пределы стенки
желудка или двенадцатиперстной кишки
в соседние органы. Около 5%. Чаще в
поджелудочную железу, малый сальник,
реже в печень.
Перфорация
— при быстром разрушении дна язвы.
Развивается перитонит. Чаще
пилородуоденальные язвы – в 6 раз чаще,
чем желудка.
Кровотечение
— наиболее частое осложнение. Наступает
у 16-37% больных с незажившими язвами. При
пилородуоденальных язвах в два раза
чаще. Чаще, расположенные в задней стенке
луковицы.
Возникает за счет
аррозии стенок сосудов, расположенных
в дне язвы.
У детей течение
язвенной болезни благоприятное.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
ХРОНИЧЕСКАЯ ЯЗВА.
Проникает в стенку желудка на различную глубину. Разрушает все слои, включая мышечный слой, и доходит иногда до серозного слоя.
- Дно язвы гладкое, иногда шероховатое.
- Края волнообразно приподняты, плотные.
- Серозная оболочка в области язвы утолщена.
- Локализуется преимущественно на малой кривизне. Нижней трети тела и угла желудка.
- Размеры от 1 до 4см.
- И отмечено, что чем проксимальнее расположена язва, тем её размеры крупнее.
Микроскопическая картина:
- в период обострения: в области дна и краёв язвы появляется зона фибриноидного некроза. Зону некроза отграничивает, грануляционная ткань с большим количеством тонкостенных сосудов. Глубже, вслед за грануляционной тканью располагается грубоволокнистая рубцовая ткань.
- В период ремиссии наблюдается обратная микроскопическая картина: зону некроза прорастает грануляционная ткань, которая созревает в грубоволокнистую рубцовую, нередко наступает эпителизация язвы. В сосудах, расположенных в области язвы, развивается склероз стенки и облитерация просвета.
Таким образом, язвенная болезнь желудка ведёт к усилению рубцовых изменений в желудке и усугубляет нарушение трофики его тканей.
Вновь образованная рубцовая ткань при очередном обострении легко разрушается.
ЭНДОСКОПИЧЕСКИЕ ПРИЗНАКИ ХРОНИЧЕСКОЙ ЯЗВЫ.
1. Форма чаще овальная или округлая, реже линейная, щелевидная.
2. Края гладкие, чёткие, равномерно отграничены от окружающей слизистой.
3. Отсутствие инфильтрации окружающей слизистой оболочки — отёк!
4. Одинаковая окраска краёв и окружающей язву слизистой оболочки, нередко геморрагические /подслизистые/ пятна.
5. Дно гладкое, часто покрыто налётом жёлтого или серого цвета.
6. Дно и края язвы резко отграничены друг от друга по окружности.
7. Кровоточивость чаще дна язвы.
8. Конвергенция складок слизистой оболочки к язве видна равномерно по всей окружности и доходит до её краёв.
9. Деформация стенки в области язвы встречается довольно часто, но имеет более ограниченный характер, нередко наблюдается втяжение стенки в области язвы — в виде «шатра».
10. При прицельной биопсии ригидность краёв язвы отмечается редко. Фрагментации при взятии биопсии нет.
Пути заживления язвы, 4 варианта:
1. Заживление путём эпителизации от периферии к центру, причём язва сохраняет округлую или овальную форму.
2. Заживление через стадию линейной язвы, перпендикулярной малой кривизне.
3. Заживление путём разделения на 2 “зеркальные” или «целующиеся» язвы.
4. Заживление через стадию линейной язвы параллельной малой кривизне /для глубоких/. Язвы, заживающие по 2-3 типу — чаще рецидивируют.
Каллезная язва — это язва не склонная к заживлению, с плотными краями и дном. Склонна к перерождению в рак. По направлению от привратника к кардиальному отделу склонность к малигнизации увеличивается в 5 раз, т.е. чем выше в желудке расположена язва, тем более вероятен её злокачественный характер .
Старческая язва — одиночная, плоская с невыраженными признаками воспаления вокруг. Встречается на фоне атрофического гастрита, похожа на изьязвившийся рак. Заживает через 1-2 мес. без деформации стенки. Не склонна к рецидивам.
Щелевидная или траншееподобная язва встречается у пациентов старше 60 лет при сохранённой желудочной секреции. Локализуется по малой кривизне желудка. В длину может достигать 10см.
Особенности изъязвлений желудка и двенадцатиперстной кишки в зависимости от типа хронического гастрита
| Морфологические изменения слизистой оболочки желудка | Интерпретация |
|---|---|
Нормальная слизистая оболочка | Язвенная болезнь невозможна. При наличии язвы она вероятнее всего вызвана употреблением НПВП |
| Хронический антральный или пангастрит, в фундальном отделе атрофии нет (+ бульбит) | Язвенная болезнь возможна или даже имеется; риск ее возникновения велик |
| Хронический пангастрит с атрофией в фундальном отделе | Язвенная болезнь 12п кишки невозможна. Язвенная болезнь желудка возможна, хотя ее вероятность мала |
| Хронический пангастрит или фундальный гастрит + выраженная атрофия в фундальном отделе | Язвенная болезнь невозможна; если имеется язва, то, скорее всего, она злокачественная |
В связи с вышеизложенным, и после открытия H.pylori возникло понятие, которое находит всё больше и больше сторонников о «гастритассоциированной язвенной болезни» как о наиболее частом её варианте. G.Borsch (1987) в этом тандеме «гастрит-язва» на первое место ставит гастрит и формулирует это следующим образом:
- «язвы желудка и двенадцатиперстной кишки — не просто нарушение целостности эпителия, а эпизодическое и рецидивирующее осложнение, накладывающееся на более выраженные и диффузные поражения слизистой оболочки, в виде гастрита типа В или гастродуоденита».
Непременное условие хронизации язв — развитие в дне и краях рубцовой ткани, нарушающей трофику новообразованной слизистой оболочки и способствующей рецидивированию язв.
При заживлении хроническая язва проходит 4 стадии.
Выделение этих стадий основано на сопоставлении эндоскопических и гистологических картин:
1. Стадия начального заживления.
Эндоскопически и при изучении с помощью стереоскопического микроскопа для неё характерно наползание эпителия в направлении от краёв к центру и наличие веретенообразных выступов на поверхности. Гистологически отмечается рост призматического эпителия.
2. Стадия пролиферативного заживления (мембранозная регенерация).
Эндоскопическое и стереомикроскопическое исследование выявляет низкие веретеновидные выступы, гистологическое — регенерирующий эпителий, покрывающий одним слоем эти выступы.
3. Стадия палисадного рубца.
Язвенный кратер не виден, на его месте палисадоподобные тяжи, конвергирующие к центру язвы. В ткани рубца много капилляров, появляются незрелые железы типа псевдопилорических.
4. Стадия булыжного рубца.
Названа из-за характерного вида, который имеет новообразованная слизистая оболочка при рассматривании её через эндоскоп или стереоскопический микроскоп. Видны также мелкие ямки. Гистологически выявляется много псевдопилорических желез.
Заживление язв считается полным только при формировании «булыжного» рубца.
Качество заживления язв.
Язвенная болезнь характеризуется не только наличием длительно незаживающей (хронической) язвы, но и, что не менее важно, склонностью её к рецидивированию. При этом обычно рецидивы возникают на месте зажившей язвы.
Оптимальный исход любой репаративной регенерации — реституция, т.е. полное восстановление структуры утраченной ткани.
В желудке реституция наступает при заживлении эрозий и при артефициальных повреждениях после биопсии или эндоскопической полипэктомии.
В отличие от эрозий при язвах разрушается не только слизистая оболочка, но и подлежащие слои. При этом принципиально меняется тип и полнота регенерации.
Все язвы заживают вторичным натяжением с помощью грануляционной ткани. Строение слизистой оболочки полностью при этом не восстанавливается.
Такую картину слизистой оболочки на месте зажившей язвы обозначили термином «субституция» Обычно субституцией обозначают такой исход заживления, при котором участок некроза замещается соединительной тканью, которая в дальнейшем подвергается рубцеванию.
Таким образом, понятие качество заживления определяет не просто полноту регенерации, но и прогноз.
В последние годы установлено, что в восстановлении экстрацеллюлярного матрикса после повреждений ведущая роль принадлежит трансформирующему фактору роста (ТФР).
Усиленная продукция ТФР является причиной избыточного рубцевания. Значение ТФР для качества заживления язв была недавно установлена. Местное введение ТФР в зону язв ускоряло их заживление, но сопровождалось развитием выраженного и грубого склероза на месте зажившей язвы.
В то же время, инъекция антител нейтрализующих ТФР, также ускоряла заживление, но выраженность склероза была значительно меньшей, а качество заживления за счёт этого — более высоким.
Не исключено, что такой путь повышения качества заживления язв сможет найти и клиническое применение. Здесь, правда, важно найти момент, когда целесообразно ввести в дно язвы этот фактор роста. В экспериментах ТФР вводили как бы профилактически, сразу после нанесения на серозную оболочку 100% уксусной кислоты.
Важно решить, следует ли вводить ТФР в активную фазу или в фазу очищения дна язвы.
Синдром Золлингера-Эллисона
Синдром Золлингера-Эллисона характеризуется гипергастринемией, гиперсекрецией HCL, наличием упорно рецидивирующих язв двенадцатиперстной или тощей кишки, диареей и нарушениями переваривания и всасывания.
В США заболеваемость варьирует в пределах 0,1-3 случаев на 1 млн. жителей.
Различают 2 типа синдрома Золлингера-Эллисона.
При 1 типе имеется резко выраженная гиперплазия G-клеток в антральном отделе желудка.
При 2 типе — гормонально активная опухоль (гастринома).
У 80% больных гастриномы располагаются в так называемом «гастриномном треугольнике», ограниченном поджелудочной железой, двенадцатиперстной кишкой и местом впадения пузырного протока в общий желчный проток.
Описаны также гастриномы желудка, печени, яичников, паращитовидных желез и даже лимфатических узлов.
В нормальной поджелудочной железе нет гастринпродуцирующих клеток, и поэтому источник развития гастрином остаётся неясным.
Почти у 1/3 больных гастринома даёт метастазы в лимфатические узлы, в 10-20% — в печень.
Гипергастринемия — непременная составляющая синдрома Золлингера-Эллисона служит причиной гиперплазии париетальных клеток. Связано это с хорошо известным трофическим действием гастрина.
Макроскопически:
- Язвы у большинства больных — одиночные, у 25% — множественные.
- Размеры их обычно не превышают 2 см,
- они нередко осложняются кровотечением и перфорацией,
- как правило, рецидивируют после резекций желудка.
Предотвратить рецидивы может лишь тотальная гастрэктомия или удаление гастриномы.
- Почти у трети больных с синдромом Золлингера-Эллисона наблюдается диарея.
Если удаётся полностью иссечь все источники выработки избыточного гастрина, синдром Золлингера-Эллисона подвергается обратному развитию. При этом не только заживают язвы, но восстанавливается нормальное строение фундальных желез.
Гигантские язвы желудка.
Гигантскими язвами принято называть язвы желудка, диаметр которых превышает 3 см.
Особенности гигантских язв желудка:
- относят к наиболее тяжёлым формам язвенной болезни.
- Они обычно плохо поддаются медикаментозной терапии,
- часто (40-50%) осложняются кровотечениями,
- и пенетрируют в 40-70% в соседние органы.
- Нередко при гигантских язвах желудка встречаются перфорации и желудочноки-шечные свищи.
- Частота гигантских язв желудка по данным эндоскопического исследования составляет 8,6%.
Эндоскопически:
Во всех гигантских язвах желудка можно выделить 2 зоны — центральную и периферическую.
Наличие центральной и периферической зон придаёт гигантским язвам желудка своеобразную трапециевидную форму с широким основанием, обращённым к просвету желудка. Узкая часть направлена к наружной его поверхности.
Значение биопсий в дифференциальной диагностике язв желудка.
Главная задача, стоящая перед морфологом при изучении биоптатов больных с язвой желудка — дифференциальная диагностика между хронической язвой и раком. Как хорошо известно, у многих больных решить эту задачу удаётся только после биопсии.
Затрудняет клинико-эндоскопическую дифференциальную диагностику и то, что изъязвлённая раковая опухоль желудка может, как и обычная доброкачественная язва подвергаться заживлению, правда такое заживление редко бывает полным, но наблюдается оно у 70% больных ранним раком. На месте изъязвления может образоваться обычная грануляционная ткань и слизистая оболочка. В неё вновь прорастает окружающая её опухоль, которая вскоре подвергается повторному изъязвлению.
Из-за того, что рак желудка растёт сравнительно медленно, такие циклы могут повторяться неоднократно.
Есть данные о том, что развитие рака от микроскопического до раннего занимает почти 10 лет.
А от раннего до выраженного с клиническими проявлениями — 16-27 лет.
И что ранний рак 1 типа увеличивает свои размеры вдвое за 6,5 лет, а ранние раки других типов за 2-3 года.
Если желудочный сок разрушает опухоль, а образовавшийся дефект, в процессе репаративной регенерации, замещается «нераковой» слизистой оболочкой, то возникает предположение о возможности «самоизлечения» поверхностного рака.
По-видимому, этим можно объяснить те редкие секционные наблюдения, когда патологоанатом находит метастазы в печени или в лимфатических узлах, а в желудке — доброкачественную язву или постульцерозный рубец.
Возможность заживления изъязвлённых опухолей желудка требует и нового отношения к показаниям для операции.
Ещё недавно было общепринятым положение о необходимости оперативного лечения больных после 4-6 нед. безуспешной консервативной терапии.
Имелось в виду, что если в эти сроки язва не заживает, то она или раковая или может малигнизироваться. Однако сейчас достаточно хорошо известно, что вполне доброкачественные язвы могут не заживать месяцами, а язва-рак «заживать» в обычные сроки.
Поэтому главный метод в дифференциальной диагностике и в определении тактики лечения — гастроскопия с множественными биопсиями.
Биопсии непременно должны быть множественными и из краёв и из дна язвы. Хорошо известно, что карциноматозные изменения могут наблюдаться лишь в отдельных участках дна и краёв изъязвлении, которые могут не оказаться в иссечённом материале. Очень выразительные данные, подкрепляющие это достаточно известное, но к сожалению, не всегда выполняемое требование, иллюстрируют материалы A.Misumi и соавт. (1978).
Они установили, что точность гистологического диагноза рака составила 100% при взятии не менее 6 биоптатов. Если биопсия производилась только из центра «поражения», число положительных находок снижалось до 48,5%, из наружного края до 19,6% и из зоны вокруг «поражения» до 1,6%;
Врач должен знать, что иссечение 1-2 кусочков при язвах недопустимо. При отсутствии в них элементов опухоли в медицинских документах будет значиться, что «при гистологическом исследовании признаков злокачественного роста не обнаружено». Хорошо известно, как подобная запись снимает столь необходимую онкологическую настороженность клинициста и как это может надолго затянуть установление истинного диагноза.
Поэтому в, практической работе следует исходить из положения, которое можно сформулировать следующим образом:
«Одиночная биопсия из язвы может быть не только бесполезной, но и вредной для больного».
Следует иметь в виду, что даже опытному эндоскописту не всегда удаётся по разным причинам иссечь кусочки из краёв и дна изъязвления. В этих случаях патологоанатом не должен ограничиваться просто описанием того, что доставлено в лабораторию. В «Заключении специалиста» необходимо отметить, что в доставленном материале нет ткани из дна и (или) краёв изъязвления.
Подобная запись говорит клиницисту, что биопсия оказалась неинформативной, а задача, которую клиницист поставил, назначая биопсию — невыполненной.
Такое заключение служит показанием к повторной биопсии.
И коротко об
ОСЛОЖНЕНИЯХ ЯЗВЕННОЙ БОЛЕЗНИ
При язвенной болезни различают следующие осложнения:
- кровотечение,
- пенетрация,
- малигнизация,
- прободение,
- язвенно-рубцовые сужения.
- перивисцериты (перигастрит, перидуоденит).
Кровотечение возникает в связи с аррозией стенок сосудов, как правило, в период обострения язвенной болезни. Проявляется яркими клиническими симптомами: рвота кровью, «кофейной гущей», дёгтеобразный стул, гемодинамические нарушения.
Классификация степени активности кровотечения по Forrest по сути является критериями эндоскопического прогноза рецидива кровотечений:
Forrest I. Продолжающееся кровотечение:
Ia) массивное струйное артериальное кровотечение из крупного сосуда;
Ib) умеренное, когда излившаяся кровь из венозного или малого артериального сосуда быстро заливает источник после её смывания и стекает по стенке органа широкой струёй; струйное артериальное кровотечение из мелкого сосуда, струйный характер которого периодически прекращается;
Ic) слабое (капиллярное), слабое подтекание крови из источника, который может быть прикрыт сгустком.
Forrest II. Состоявшееся кровотечение:
IIa) наличие в источнике кровотечения тромбированного сосуда, прикрытого рыхлым сгустком, с большим количеством изменённой крови со сгустками или содержимого типа «кофейной гущи «;
IIb) видимый сосуд с тромбом коричневого или серого цвета, при этом сосуд может выступать над уровнем дна, умеренное количество содержимого типа «кофейной гущи»;
IIc) наличие мелких точечных тромбированных капилляров коричневого цвета, не выступающих над уровнем дна, следы содержимого типа «кофейной гущи» на стенках органа.
Forrest III. Отсутствие видимых в момент осмотра признаков состоявшегося кровотечения.
Прободение /перфорация/ возникает в период обострения, когда язва увеличивается в размере и разрушает все стенки желудка. Имеются наблюдения когда перфорация происходит при получении закрытой травмы живота, а также после эндоскопически х манипуляций. Перфорация язвы ведёт к перитониту и необходимости проведения срочного оперативного пособия.
Эндоскопически в центре язвы определяется «чёрная дыра» или сероза прилежащих органов, сальника. Просвет органа плохо расправляется из-за сброса воздуха через перфоративное отверстие в брюшную полость.
Имеет смысл выполнять срочную ЭГДС пациентам у которых наличие перфорации не вызывает сомнения, для определения локализации язвы и степени рубцового стеноза, так как от этого зависит предполагаемый объём и метод оперативного пособия.
Пенетрация язвы — прорастание язвенного инфильтрата за пределы стенки желудка в соседние органы:
- малый сальник,
- головку и тело поджелудочной железы,
- печёночно-двенадцатиперстную сзязку,
- печень,
- поперечно-ободочную кишку,
- желчный пузырь.
Рубцовый стеноз привратника — на фоне язвенной диспепсии определяются признаки гастростаза, в зависимости от степени компенсации электролитные нарушения. Иногда рубец перетягивает желудок в средней части и разделяет его по типу «песочных часов».
Малигнизация хронической язвы встречается в 15-25% наблюдений.
Источник