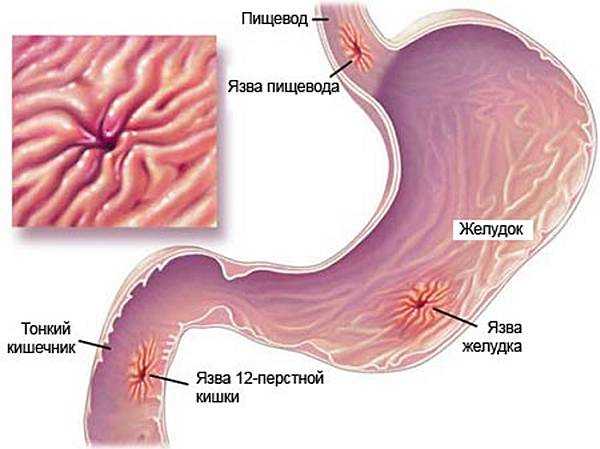
Язва желудка при пониженной секреции

Гастрит с пониженной секрецией, или гипоацидный гастрит, занимает пятое место по частоте среди различных патологий желудка. Данная патология характеризуется уменьшением количества клеток железистого типа и самих желудочных желез, а сохранившиеся клетки утрачивают свои морфологические и функциональные свойства.
Как развивается заболевание
Физиологическая регенерация клеток эпителия заменяется другим типом ткани, нарушается их деффиренцировка. С учётом этого, клеточный состав теряет предназначенную изначально им функцию. Специализированные париетальные клетки, вырабатывающие соляную кислоту погибают.
Образующиеся новые элементы слизистой не способны вырабатывать пепсин, гастроинтестинальный гормон и другие соединения, которые так важны для образования соляной кислоты. Данное вещество играет огромную роль в переваривании и химической обработке пищи, попавшей в желудок.
Когда в слизистом слое происходит замещение на псевдопилорические железы, говорят о таком явлении, как атрофия. В таких случаях, гастрит с пониженной секрецией могут называть атрофическим.
Происходит нарушение секреторной и иных важных функций желудка. В последующем страдает сам орган, и вся пищеварительная система в целом. В зависимости от уменьшения количества в слизистой клеток париетального типа выделяют три степени гипоацидного гастрита:
- Лёгкая степень. Снижение париетальных клеток до 10%;
- Средняя степень. Снижение в диапазоне от 10% до 20%;
- Тяжёлая степень – более 20%.
Оценивают данный критерий эндоскопически, при помощи ФГДС.
Хронический гипоацидный гастрит может протекать в нескольких клинических вариантах:
- Хронический антральный гастрит. Характеризуется протеканием локального дистрофического процесса в антральном отделе, повышением мышечного тонуса органа, спазмами.
- Хронический гипертрофический гастрит.
- Полипозный вариант. Чаще всего, является осложнением данной формы заболевания.
Причины гастрита с пониженной кислотностью
Как правило, данный тип патологии связан с аутоимунным поражением. Что это означает? Дело в том, что наш организм ежедневно продуцирует огромное количество защитных клеток – антител.
Данные антитела борются с чужеродными микроорганизмами, опухолевыми клетками, патологическими соединениями. При сбоях в регуляции иммунной системы, антитела начинают нерегулируемо и бесконтрольно поражать собственные париетальные клетки желудка.
В результате этого снижается кислотопродукция, поражается стенка органа, возникает явление гипоацидного или атрофического гастрита. Эта причина заболевания встречается в 75% случаев.
Также причинами могут быть:
- Воздействие хеликобактер пилори (Helicobacter pylori). Научно доказана, что данный вид бактерии так же способен повлиять на кислотопродуцирующие элементы слизистого слоя.
- Отрицательное воздействие фармакологических препаратов, таких как нестероидные противовоспалительные средства (НПВС), гормональные лекарства, сердечные гликозиды, противотуберкулёзные средства.
- Нарушение режима дня и несоблюдение рационального питания. Способствует течению болезни фаст-фуд, грубая, жирная, острая, копчёная, чрезмерно солёная пища, сырое мясо.
- Употребление алкоголя.
- Курение.
- Плохая экология, вредные условия труда и производства.
- Наличие сопутствующих хронических патологий: ожирение, сахарный диабет, частые инфекции, сердечная и почечная недостаточность.
- Постоянный стресс.
Симптомы и лечение гастрита с пониженной кислотностью желудка
При хроническом гастрите со сниженной секреторной функцией наиболее часто встречаются следующие сиптомокомплексы.
1. Болевой синдром. Зачастую, данная форма патологии протекает без выраженных болевых ощущений. Однако, есть пациенты, которые жалуются на болезненность. Боль носит тупой или ноющий характер, усиливается после приёма пищи, в связи с чем пациенты отказываются от еды и быстро теряют вес. Локализуются дискомфортные ощущения чаще всего в эпигастральной области, в верхней половине живота. Могут отдавать в левую подрёберную область.
2. Диспепсический синдром. Проявляет себя чувством тяжести, распирания, полноты а области проекции желудка.
Помимо этого, на себя обращают внимание такие признаки гастрита с пониженной кислотностью:
- неприятный запах изо рта (кокосмия);
- отрыжка воздухом с неприятным запахом, с примесью непереваренной пищи;
- снижение аппетита, вплоть до анорексии;
- тошнота;
- обильное слюновыделение;
- неприятный «металлический» привкус во рту;
- обложение языка былым или серым налётом.
3. Дискинетический синдром:
- Чередование диареи и обстипации (запоров);
- Чрезмерное вздутие кишечника (метеоризм), который возникает в результате быстрого продвижения плохо переваренных масс по пищеварительному тракту.
4. Дистрофический синдром обусловлен:
- недостаточной усвояемостью витаминов РР, А, С, D, группы В;
- белковой недостаточностью, в следствии нарушения процессов переваривания и всасывания;
- анемическими проявлениями, из-за нарушения обмена железа в организме: бледность и сухость кожных покровов, ломкость ногтей, выпадение волос, изощрённый вкус (у пациентов возникает желание есть мел и другие несъедобные вещества).
5. Астеновегетативный синдром:
- вялость:
- слабость;
- апатия;
- повышенная утомляемость;
- депрессия;
- общее недомогание;
- появление судорог в икроножных мышцах.
Как обнаружить патологию
Основными критериями диагностики являются:
- Сбор анамнеза – врач выявляет характерные жалобы, их длительность, причины возникновения.
- Клиническое течение. Выявление при осмотре пациента специфических симптомов: цвет кожных покровов, влажность и налёты языка и т.д.
- Оценка секреторной функции. Применяют методы эндоскопии с внутрижелудочной рН-метрией с определением содержания соляной кислоты, пепсина, кислотопродукции.
- Ультразвуковые и рентгенологические методы исследования.
- Иммунологические тесты – определение антител к главным, обкладочным и париетальным клеткам.
Как и чем лечить гастрит с пониженной кислотностью
Терапия должна быть комплексной, дифференцированной и индивидуальной, в зависимости от формы и стадии.
Все виды лечения можно разделить на этиотропное — устранение причины заболевания, патогенетическую – воздействие на определённые звенья патогенеза, симптоматическую – устранение отдельных симптомов.
В последнюю очередь можно включить и заместительную терапию — восполнение недостающих соединений, например, соляной кислоты при её недостатке или отсутствии в желудочном соке.
Понятия правильного образа жизни и адекватного питания очень тесно взаимосвязаны. Следует помнить, что для больных хроническими заболеваниями желудка диета является основным методом патогенетического лечения.
Лечебное питание и меню при гастрите с пониженной кислотностью должно удовлетворять физиологическую потребность организма в пищевых ингредиентах.
Кроме этого, необходимо помнить о дополнительном введении витаминов и микроэлементов для более быстрого восстановления нарушенных функций.
Цели назначения лечебного питания:
- Предупреждение прогрессирования патологических изменений слизистой;
- Восстановление секреторной активности желёз;
- Нормализация функционального состояния органа.
Диета должна отвечать следующим требованиям:
- Рацион необходимо сбалансировать по качественному составу – организм должен получать необходимое количество белков, жиров и углеводов.
- Блюда надо готовить определённым способом, который обеспечивает минимальную травматизацию слизистой ( исключать жаренное, острое, солёное, и т.д).
- Продукты следует подвергать тщательному измельчению.
- Соблюдение температурного режима – наиболее щадящая пища, температура которых около 37-38 градусов.
При составлении рациона, необходимо учитывать следующие правила оптимального распределения по приёмам пищи:
- Первый завтрак — 25 – 30% общей калорийности;
- Второй завтрак — 10-15%;
- Обед – 35-40%;
- Ужин – 15-20%.
При обострении пища должна быть жидкой или кашицеобразной. Количество приёмов еды увеличивается минимум до 5-6 маленькими порциями. В дальнейшем переходят на более густые и менее измельчённые блюда.
Пожизненно из рациона исключается приём алкогольных напитков, курение, жирной пищи, сдобного теста, жаренных блюд, копчёностей, маринадов, перца, горчицы, уксуса.
Разрешено употреблять нежирные супы, отварное мясо курицы, пропаренные каши, овощи, хорошо прошедшие термическую обработку, молочные продукты.
Лекарства и препараты при лечении гастрита с пониженной кислотностью медикаментами
При лечении данной формы используют следующие группы лекарственных средств только по назначению и под контролем квалифицированного специалиста:
- Средства заместительной терапии: препараты натурального желудочного сока, препараты соляной кислоты: гастрин, лимонтар; ферменты: Креон, Панкреатин, Мезим.
- Средства, стимулирующие секрецию соляной кислоты: витамины – никотиновая и аскорбиновая кислота; ингибиторы активности фосфодиэстеразы – эуфиллин и его аналоги; препараты кальция.
- Средства, влияющие на восстановление слизистой: цитопротекторы – метилурацил, пентоксил.
- Спазмолитические средства: папаверин, дротаверин.
- Гормонотерапия: преднизолон, дексометазон.
- Пробиотики: линекс, энтерол, нормобакт.
Лечение гастрита с пониженной кислотностью народными средствами
Эффективнее всего от этого недуга помогают отвары целебных трав.
Отвар ромашки снимает воспаление и обладает обезболивающим действием. Готовый сбор из данных трав продаётся в готовом виде в аптеках, расфасованный по пакетикам. На 500 мл кипячёной тёплой воды настаивается 2 пакетика в течение 1 часа. Затем отвар можно употреблять.
Обволакивающим и вяжущим действием обладает кора дуба. Отвар из неё делается аналогичным способом.
На слизистую оболочку обладает лечебным воздействуем сок капусты. Его выжимают из листьев овоща, и употребляют по 1 стакану 3 раза в день. Данный настой обладает антисептическим, ранозаживляющим, противовоспалительным действием.
Повысить кислотопродукцию клеток помогает неконцентрированная лимонная кислота. Рецепт приготовления очень прост. На один стакан тёплой воды отрезаем круглую дольку лимона, выдавливаем сок и даём настояться в течении получаса. Так называемый «лимонад» можно употреблять после еды в зависимости от потребности.
С древности своими полезными свойствами славились масла. Одним из таких масел для терапии гастрита с пониженной кислотностью является облепиховое.
Оно обладает следующими свойствами: усиливает заживление ран, активирует собственные париетальные клетки, что в последующем повышает секрецию желудочного сока, губительно влияет на болезнетворные бактерии, улучшает аппетит и моторику желудка, способствует обезболивающему эффекту.
Принимать его можно только по назначению врача. Назначается оно в виде жидкого сиропа, по 1 чайной ложке в день утром.
Хотя это масло имеет положительные терапевтические эффекты, оно противопоказано лицам, страдающим заболеваниями печени, поджелудочной железы, сахарным диабетом, желчного пузыря. Ни в коем случае нельзя использовать масло при тяжёлых формах и сопутствующих осложнениях.
Воздействие минеральных вод
Важно знать, что минеральную воду при гастрите с пониженной кислотностью с терапевтической целью употребляют без газа и в тёплом виде!
Назначение минеральной воды способствует:
- Устранению воспалительного процесса;
- Положительное влияние на моторную функцию;
- Ликвидации функциональных нарушений;
- Нормализации обменных процессов на клеточном уровне;
Эффект приёма воды определяется следующими критериями:
- Степенью минерализации. Высокоминерализованные воды оказывают выраженное стимулирующее действие на секреторную функцию. К ним относят Есентуки №17.
- Химический состав. На данную патологию благоприятное воздействие будут оказывать воды, содержащие в своём составе хлориды и гидрокарбонаты натрия.
- Температура и время приёма. Температура около 40-44 градусов, приём за 20-30 минут до еды, медленно, небольшими глотками, по 1 стакану 3 раза в день.
Больным с хронической формой болезни показано лечение в любом санатории общесоматического профиля. Однако более предпочтительна терапия на специализированных курортах: в Моршине, Пятигорске, Есентуках, Железноводске, Трускавце.
Источник
Язвенной болезни большей частью свойственны нарушения секреторной функции желудка. Однако у многих больных язвенной болезнью наблюдается нормальная секреторная функция желудка и вместе с тем у здоровых людей может иметь место гиперхлоргидрия. Это обстоятельство, впрочем, полностью укладывается в наши представления о разнообразных взаимоотношениях, существующих между факторами агрессии и факторами защиты.
Гиперацидное состояние и увеличение протеолитических ферментов имеет место у большинства больных язвой двенадцатиперстной кишки и норм- или субацидное у больных язвой желудка. Эти изменения при язве двенадцатиперстной кишки наблюдаются как в условиях покоя, так и после введения раздражителей.
В многочисленных исследованиях у больных язвенной болезнью были констатированы разнообразные типы секреции с преобладанием возбудимого типа, инертный тип встречался лишь у 7,1-11%; определялись и другие типы секреторной активности желудка — астенический, незатухающей кривой, лестничной кривой и пр.
Изучая функции главных желез желудка при язвенной болезни, В. Н. Туголуков установил, что эта функция нормальна или несколько понижена у больных язвенной болезнью желудка и резко повышена при локализации язвы в двенадцатиперстной кишке. В. Н. Туголуков полагает, что пептический фактор при желудочной локализации язвы находится в пределах физиологической нормы, в то время как при дуоденальной язве он значительно превышает физиологическую норму, особенно во внепищеварительной фазе.
При язвенной болезни нет полного параллелизма между кислотообразованием и ферментовыделением — первая функция более лабильная, вторая — более инертная.
При язвах различной локализации изменения желудочной секреции неодинаковы.
По данным А. А. Фишера и Н. X. Фокичевой, Ю. И. Фишзон-Рысса, Helwint с соавт., максимальная продукция кислоты у больных с дуоденальной язвой увеличена в 1,5-1,8 раза по сравнению со здоровыми и в среднем составляет 30-35 мэкв/час.
Для язвенной болезни, главным образом, дуоденальной локализации, характерно и значительное (свыше 500 мг) повышение дебит-часа свободной НС1. Е. Л. Батников и М. И. Валкий считают, что обнаружение язвы двенадцатиперстной кишки при низкой кислотности указывает на многолетнее течение заболевания.
По данным многих авторов, секреторная функция желудка при желудочной локализации язвы, в общем, не отличается от секреции у здоровых лиц (или меняется в направлении уменьшения). Мы уже указывали выше, что желудочная секреция тем ниже, чем проксимальнее от пилоруса расположена язва. Язвы желудка, расположенные высоко в области дна желудка, скорее связаны с ослаблением защитных механизмов, в то время как язвы, расположенные вблизи от пилоруса, с увеличенной активностью агрессивного кислотнопептического фактора.
По данным Г. Д. Вилявина с соавт., кислотообразующая функция желудка при язве пилорического отдела желудка большей частью (76%) повышена и приближается к таковой при язвах дуоденальной локализации. Вместе с тем, при малигнизации этих язв продукция НС1 может оставаться нормальной или даже повышенной. Чем дистальнее локализация язвы, тем выше секреторная функция желудка.
И. Т. Абасов и П. М. Иоф наблюдали больных, у которых после приема соды отмечалось мгновенное увеличение рН в области тела желудка до 5,0- 6,0 (без латентного периода), при этом время ощелачивания продолжалось не более 5 мин. Авторы считают, что такое состояние объясняется непрерывным кислотообразованием в области тела желудка и в антруме. Недостаток слизеобразования подтверждается в этих случаях быстротой реакции на введение щелочи и длительным ощелачиванием в антральном отделе.
В клинике язвенной болезни важное значение имеет состояние ночной секреции, которая на высоте сна уменьшается на 73-93%, при этом концентрация соляной кислоты падает на 53-100%.
Активность ночной секреции у больных дуоденальной язвой значительно повышена, секреция осуществляется непрерывно, свободная НС1 высокая.
У больных дуоденальными язвами натощак в желудке определяется большое количество кислого желудочного сока (базальная секреция), у больных язвой желудка эти показатели натощак нормальные или понижены.
У большинства больных дуоденальной язвой имеет место преобладание показателей сложнорефлекторной фазы секреции над нервно-химической фазой, при язве желудка чаще всего наблюдаются обратные соотношения.
Содержание пепсина в желудочном соке при дуоденальной язве повышено, обычно, в соответствии с повышением кислотности.
Как показал В. А. Горшков, протеолитическая активность в желудке in vivo при локализации в желудке не отличается от контрольных показателей, а при язве двенадцатиперстной кишки превышает их как в пищеварительный, так и в межпищеварительный период.
В базальных условиях Г. И. Дорофеев с соавт. отметил снижение по сравнению со здоровыми лицами дебита ферментов у больных язвенной болезнью желудка, у больных язвенной болезнью двенадцатиперстной кишки найдено достоверное увеличение пепсина и гастриксина в базальных условиях, наблюдалась очевидная тенденция к относительному увеличению дебита гастриксина. При увеличении кислотности и дебита НС1 отмечалось увеличение дебита ферментов и наоборот.
При изучении ферментовыделения у больных язвенной болезнью желудка выявлена общая тенденция к относительному увеличению гастриксина. Отношение пепсина к гастриксину, как правило, было меньше единицы. У больных с неосложненной язвенной болезнью в период обострения констатирован рост «агрессивных» свойств желудочного сока и снижение его во время ремиссии. По мнению автора, резкое повышение выделения пепсина является прогностически неблагоприятным признаком.
Имеются немногочисленные данные об изменении протеолитической активности крови при язвенной болезни.
Некоторые авторы полагают, что повышение содержания уропепсиногена и пепсиногена сыворотки крови важно для диагностики, особенно дуоденальных язв.
Наличие прямой зависимости между выделением уропепсиногена и кислотностью желудочного содержимого не подтвердилось в последующих исследованиях. Как показали И. Т. Абасов и И. М. Иоф, с помощью корреляционного анализа можно говорить лишь о содружественных сдвигах в уровнях кислотовыделения и уропепсина.
Аминокислотный состав желудочного сока у больных язвенной болезнью не отличался от такового у здоровых лиц. У больных раком желудка как общий аминный азот, так и содержание отдельных аминокислот (лейцин, аланин и др.) было значительно повышено. У больных язвенной болезнью отсутствовала корреляционная зависимость между содержанием аминокислот в желудочном соке и секрецией и кислотностью желудочного сока.
Как указывает С. М. Рысс, количество мукопротеина в желудочном соке при язве желудка нормальное или пониженное, электрофоретическое исследование белковых фракций желудочного сока оказывается- нормальным. При дуоденальной язве содержание мукопротеина — повышено, электрофореграммы демонстрируют отчетливое нарастание количества быстро распространяющихся белковых фракций желудочного сока, снижение медленно распространяющихся белковых фракций (мукопротеозы).
Содержание муцина в желудочном содержимом при язвенной болезни понижено, что, естественно, снижает защитные возможности слизистой от повреждающего воздействия соляной кислоты и пепсина.
Снижена концентрация растворенного мукопротеина и повышено количество растворенного желудочного мукопротеина.
Показатели муколитического фермента лизоцима в желудочном соке и слизистой желудка нормальны. Gray констатировал повышение активности лизоцима по краям язвы желудка. П. Д. Рабинович установил, что при поражении пилородуоденальной зоны в активном периоде почти параллельно уменьшается концентрация гексоз, связанных с белком, общих гексозаминов, сиаловых кислот и фукозы, при язвенной болезни желудка — только фукозы и сиаловых кислот. По-видимому, кислый желудочный сок разрушает или разводит желудочную слизь.
Ряд авторов констатировал у больных язвой двенадцатиперстной кишки уменьшение содержания нейтральных и кислых мукополисахаридов в желудочном соке.
Как показали А. Ф. Киселева с соавт., у больных неосложненной язвенной болезнью, особенно в активной фазе, страдает сосудисто-тканевая проницаемость слизистой оболочки желудка, в ней нарушается белково-углеводный и белково-липидный обмен, обмен РНК. При полной ремиссии эти изменения претерпевают обратное развитие.
По данным П. Ф. Попелюка с соавт., у больных язвенной болезнью значительно повышена концентрация общей слизи, при этом особенно возрастает содержание растворимой ее фракции (соотношение растворимой слизи и нерастворимой 8:1), что свидетельствует о значительном снижении ее барьерной функций.
Данные об экскреторной функции желудка у больных язвенной болезнью противоречивы.
Как полагают, на полученных результатах сказывается степень и характер сопутствующих гастритических изменений.
На основании изучения осадка желудочного содержимого у больных язвенной болезнью делать какие-либо определенные заключения не представляется возможным. Воспалительные элементы (лейкоциты) свидетельствуют о сопутствующем гастрите и степени его выраженности. Обнаружение в желудочном содержимом крови, чаще при желудочной локализации язвы, имеет относительное значение, поскольку наблюдается и при других заболеваниях желудка.
У больных язвенной болезнью наблюдаются разнообразные нарушения двигательной и эвакуаторной функции желудка. Моторная активность желудка регистрируется при помощи ряда методов: визуальных, рентгенологических, электрофизиологических. Как указывает А. П. Мирзаев, наблюдаются не только повышение тонуса, гиперперистальтика, нарушения эвакуации, спазм привратника, но и снижение тонуса, вялая перистальника, дуоденостаз. Наиболее часто определяется возбудимый тип перистальтики, реже нормальный, инертный, астенический и тормозной.
У больных язвой двенадцатиперстной кишки увеличивается моторная активность желудка и скорость эвакуации желудочного содержимого.
Е. И. Самсон установлено, что при нервно-вегетативных язвах преобладали гиперкинетические варианты гастрограммы, при трофических и гастритических — гипокинетический дискинез, гипокинез и акинез желудка. Выраженный болевой синдром сочетался с возбудимым типом моторики. Л. Н. Широченко и А. С. Белоусов, пользуясь радиотелеметрическим и электрографическим методом исследования, установили в функциональном периоде язвенной болезни наличие нарушений эвакуаторной функции желудка и его перистальтики, аналогичных таковым при язвенной болезни.
Ускорение опорожнения желудка после приема плотных блюд, жидкостей наблюдается у многих больных язвой двенадцатиперстной кишки. При этом речь идет не столько об остром избытке кислоты, попадающей в луковицу двенадцатиперстной кишки, но скорее об обеднении желудка буферными веществами пищевого происхождения. Увеличивается происходящая после приема пищи нейтрализация луковицы двенадцатиперстной кишки и нейтральный рН снижается быстрее.
По данным В. И. Железного и Е. А. Печатниковой, гиперкинетический тип моторной деятельности выявлен у больных дуоденальными язвами. Гипокинетический тип моторной функции желудка наблюдался у больных, длительно страдавших язвенной болезнью и при декомпенсированном стенозе привратника. Беспорядочная патологическая эвакуация из желудка в двенадцатиперстную кишку, как показали радиотелеметрические исследования, особенно выражена у больных язвой двенадцатиперстной кишки, натощак, на высоте пищеварения, ночью.
Monto с соавт. обнаружил у больных язвой двенадцатиперстной кишки значительное усиление воли моторики в проксимальной части двенадцатиперстной кишки и увеличение их частоты в дистальной части.
По мере приближения локализации язвенного процесса к двенадцатиперстной кишке моторная функция усиливалась. При осложнениях язвенной болезни — пенетрации, рубцовой деформации, каллезной язве наблюдается гипокинетический тип ЭГГ.
Гипермоторная дискинезия сохраняется и в ночное время. Противоязвенное лечение ведет к снижению биоэлектрической активности на протяжении 1-1,5 мес. У больных язвой желудка средняя амплитуда оставалась в пределах нормы и несколько понижалась в фазе ремиссии.
По мнению Н. А. Скуя и А. Я. Даниланс, Нарушения гастродуоденальной моторики возобновляется перед рецидивом и обусловливают обострение болезни даже без увеличения кислотности желудочного сока. В фазе обострения нарушены процессы смешивания желудочного содержимого и содержимого двенадцатиперстной кишки, наряду с ускоренным выбросом в двенадцатиперстную кишку имеет место ретроградный заброс содержимого двенадцатиперстной кишки в желудок. Авторы считают целесообразным применение реглана для нормализации моторики гастродуоденальной зоны.
По данным Л. Ф. Неволиной, среди больных язвенной болезнью желудка гиперкинетический тип моторной деятельности наблюдался в 13%, гипокинетический — в 57%, нормокинетический — в 30%.
О нарушениях моторики при язве желудка свидетельствуют и гастрокинематографические исследования. При этом часто наблюдается рефлюкс желчи в желудок. Даже во время сна рефлюкс желчи у язвенных больных значительно чаще, чем у здоровых.
Выполненные синхронно радиотелеметрия и электрогастрография показали, что клиническая ремиссия у больных язвенной болезнью сопровождается снижением кислотообразования и моторики, восстановлением нормальных физиологических взаимоотношений между кислотообразовательной и моторной функцией желудка, нарушенными в стадии обострения.
Исследование испражнений. Некоторые специалисты придают важное значение определению скрытой крови в кале, между тем последняя обнаруживается при самых различных заболеваниях (рак желудка, колиты, геморрой, недостаточность витаминов С и пр.), что снижает ценность исследований. Скрытое кровотечение наблюдается в среднем у 10-30% больных. У некоторых больных в период обострения язвенной болезни умеренно повышается содержание энтерокиназы и щелочной фосфатазы в кале.
Бесспорно важное место в диагностике язвенной болезни желудка и двенадцатиперстной кишки занимает рентгенологический метод исследования. Современное рентгенологическое исследование обеспечивает диагностику язвенной болезни до 95%.
Рентгеновские аппараты с электронно-оптическими преобразователями и телевизионными установками позволяют проводить видеомагнитную запись, фоторентгенографию, кимографию.
Конечно, в большинстве случаев основой диагностики являются клинические данные и результаты рентгенологического исследования их подтверждают. Однако наблюдаются ж так называемые «немые язвы» (в основном желудка, у пожилых и стариков), не проявляющиеся клинически. Типичная клиника язвенной болезни, не подтвержденная рентгенологически, является достаточным основанием для диагностики язвенной болезни.
Основные рентгенологические признаки язвенной болезни делят на две группы: 1) косвенные, непрямые признаки, характеризующие непрямые нарушения при язве, 2) анатомические, прямые признаки, к которым относятся язвенная ниша, сопутствующие язве реактивные изменения со стороны слизистой и рубцовые деформации.
Страница
1 — 1 из 2
Начало | Пред. |
1
2
|
След. |
Конец
Женский журнал www.BlackPantera.ru:
Игорь Абасов
Источник