Язва желудка по гинекологии
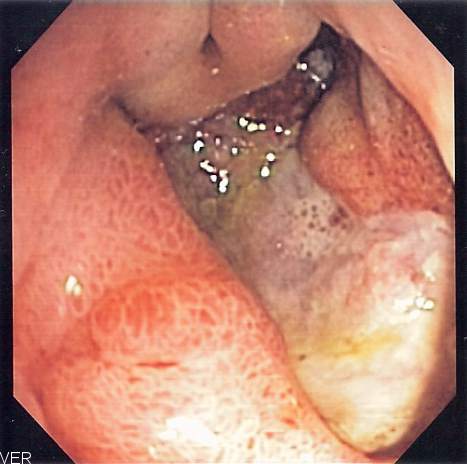
Послеродовая язва шейки матки – ограниченный раневой дефект слизистой оболочки и подлежащих тканей шейки матки, возникший на месте внутренних послеродовых разрывов или ран. Течение послеродовой язвы шейки матки характеризуется местной инфекционно–воспалительной реакцией, субфебрилитетом, явлениями кольпита, вульвита. Диагностика послеродовой язвы шейки матки основывается на проведении гинекологического осмотра, кольпоскопии, исследовании мазков. Лечение язвенного дефекта шейки матки местное – наложение салфеток с гипертоническим раствором, ферментами, антибактериальными мазями.
Общие сведения
Послеродовая язва шейки матки непосредственно связана с процессом родоразрешения и инфицированием родовых путей. Послеродовую язву шейки матки относят к ограниченным формам послеродовой инфекции, которая развивается на фоне травмирования шейки матки при стремительных, затяжных или оперативных родах через естественные родовые пути.
Внутренние разрывы на шейке матки чаще всего образуются в конце первого периода родов при не полностью открытой шейке и могут служить входными воротами для инфекции. Вследствие инфицирования трещин или разрывов слизистой цервикального канала может сформироваться послеродовая язва шейки матки. На ее поверхности происходит некроз тканей с образованием гнойного налета, развивается отек и гиперемия близлежащих тканей.
Послеродовая язва шейки матки рассматривается как определенный этап развития единого инфекционного процесса в организме родившей женщины. На стадии послеродовой язвы шейки матки инфекция локализована в пределах матки, но при обширном поражении и неправильном лечении может привести к развитию осложнений, вплоть до генерализованной септической формы. Процессы заживления послеродовой язвы шейки матки нередко бывают нарушены и значительно замедлены, что может привести к хронизации воспаления.
Послеродовая язва шейки матки
Причины образования послеродовой язвы шейки матки
Послеродовая язва шейки матки развивается при проникновении микроорганизмов на поверхность послеродовой раны цервикального канала. Появление послеродовой язвы шейки матки может вызывать патогенная микрофлора: гонококки, трихомонады, хламидии, микоплазмы. При снижении иммунитета возбудителями послеродовой язвы шейки матки могут выступать условно-патогенные микроорганизмы: золотистый стафилококк, гемолитические и анаэробные стрептококки, лактозонегативные энтеробактерии (протей, клебсиелла), гемолизирующая кишечная палочка, облигатные и факультативные анаэробы (клостридии, бактероиды; пептококки, пептострептококки и др.), а также ассоциации микроорганизмов.
Факторами риска развития послеродовой язвы шейки матки являются осложнения родовой деятельности: преждевременное излитие амниотических вод, затяжные роды при крупном плоде, маточные кровотечения в процессе родов и раннем послеродовом периоде, оперативные роды с травмой родовых путей (родовая травма), длительный безводный интервал в родах.
Нарушение санитарно-эпидемиологического режима, инвазивная диагностика во время беременности и родов (трансцервикальный амниоцентез и амниоскопия, прямая электрокардиография плода), хирургическое лечение истмико — цервикальной недостаточности, частые влагалищные исследования при разрыве оболочек плодного яйца и ручное обследование полости матки) могут служить причинами послеродовых осложнений, в т. ч. послеродовой язвы шейки матки. Наличие у роженицы хронических инфекций половых органов способствует развитию воспалительного процесса на месте послеродовой травмы и формированию послеродовой язвы шейки матки.
Симптомы послеродовой язвы шейки матки
Послеродовая язва образуется на месте послеродовой травмы шейки матки обычно на 3 – 4 сутки после родов. Местная симптоматика послеродовой язвы шейки матки характеризуется наличием плотного гнойного налета серо-желтого цвета на поверхности раны, признаками воспаления (покраснением и отечностью) периферических тканей, кровоточивостью пораженного участка.
Послеродовая язва шейки матки может сопровождаться субфебрильной температурой, болезненностью, общим недомоганием. При распространении инфекции за пределы шейки матки развиваются кольпиты, вульвиты с типичной для них симптоматикой – жжением, белями, зудом, гиперемией слизистой.
Обычно через 4-5 суток температура нормализуется, самочувствие улучшается. При благоприятном течении послеродовой язвы шейки матки происходит очищение раны от налета и ее эпителизация. В противном случае возможна генерализация септической инфекции.
Диагностика послеродовой язвы шейки матки
Диагностика послеродовой язвы шейки матки основывается на клинических симптомах, данных гинекологического осмотра, лабораторных и инструментальных исследований. Гинекологический осмотр с помощью зеркал выявляет раневой дефект на поверхности шейки матки, покрытый фибринозно-гнойным или гнойным налетом, отечность и гиперемию окружающих тканей.
В крови при остром процессе обнаруживается повышение лейкоцитов и СОЭ. Возбудителей послеродовой язвы шейки матки можно установить методом ПЦР — диагностики или бактериологического исследования выделений из цервикального канала. Бакпосев проводят до начала антибактериального лечения. Дополнительно гинеколог может назначить проведение кольпоскопии, ультразвукового исследования, гистероскопии, термографии и др.
Лечение послеродовой язвы шейки матки
При послеродовой язве шейки матки основным методом является местное лечение, которое направлено на удаление гнойного отделяемого, антисептическую обработку раны и ускорение процессов регенерации. Если на шейку матки наложены швы, их необходимо снять на время лечения.
Послеродовую язву шейки матки очищают от гнойных налетов наложением стерильных марлевых турунд с 10% раствором хлорида натрия, фурацилином, мазевыми аппликациями с антибиотиками (хлорамфеникол+ метилурацил, эмульсия синтомицина, мазь Вишневского), некролитическими ферментами (цигерол, трипсин, химотрипсин). Салфетки меняют каждые сутки, до того времени, пока язва не очистится от гноя, — как правило, это занимает несколько дней.
Эпителизация послеродовой язвы шейки матки обычно заканчивается через 10-12 суток. При небольшой поверхности поражения послеродовая язва шейки матки заживает вторичным натяжением, при обширных ранах накладывают швы. После заживления ушитых глубоких разрывов может развиться рубцовая деформация шейки матки. Этот дефект впоследствии корректируют с помощью лазера, радионожа или хирургических методов – конизации шейки матки, бужирования цервикального канала.
Прогноз и профилактика послеродовой язвы шейки матки
Прогноз послеродовой язвы шейки матки в большинстве случаев благоприятный. При своевременном и адекватном лечении послеродовая язва шейки матки очищается от гноя и постепенно эпителизируется. В настоящее время благодаря профилактическим мероприятиям, а также разумной антибактериальной терапии гинекология редко сталкивается с осложнениями на фоне послеродовой язвы шейки матки.
Профилактика послеродовой язвы шейки матки должна включать лечение воспалительных гинекологических и экстрагенитальных заболеваний при планировании беременности, санацию родовых путей, рациональное ведение родов и послеродового периода, обработку послеродовых швов, соблюдение правил асептики, антисептики и личной гигиены.
Источник

Язва желудка у беременных — это хроническое рецидивирующее заболевание, выявленное во время гестации, при котором в желудочной слизистой формируется локальный язвенный дефект. Проявляется эпигастральной болью, дискомфортом, тяжестью в подложечной области, диспепсическими явлениями, замедлением прибавки веса. Диагностируется при помощи УЗИ желудка, гастроскопии, лабораторных методов выявления хеликобактериоза, дополненных pH-метрией и анализом кала на скрытую кровь. Для лечения используют антациды, энтеросорбенты, селективные блокаторы гистамина, миотропные спазмолитики.
Общие сведения
Язва желудка — редкая экстрагенитальная патология, выявляемая у 0,025% беременных. Эти статистические показатели могут быть несколько занижены в связи с трудностями диагностики заболевания при гестации. В настоящее время распространенность язвенной болезни желудка в женской популяции в целом составляет 8-11%, при этом отмечается тенденция к увеличению заболеваемости. Скорее всего, это связано с растущими стрессовыми нагрузками, высокой социальной активностью, семейной неустроенностью. Благодаря назначению современных методов эрадикационной терапии хеликобактер пилори — бактерии, ассоциированной с язвенным поражением желудка, — существенно уменьшилось количество осложненных форм болезни.

Язва желудка у беременных
Причины
Обычно заболевание возникает до наступления гестации и вызвано сочетанием нескольких факторов — наследственной предрасположенности, провоцирующих эндогенных и экзогенных воздействий. Непосредственной причиной формирования язвы является повреждающее воздействие соляной кислоты на эпителий желудка. Дополнительными способствующими факторами являются:
- Хеликобактерная инфекция. Важную роль в развитии патологии играет обсеменение слизистой желудка кислотоустойчивой спиралевидной бактерией хеликобактер пилори (Helicobacter pylori), выявляемой у 38% беременных, страдающих язвенной болезнью. Вместе с тем, в последние годы возрастает число пациенток с НР-отрицательным вариантом желудочной язвы.
- Генетическая детерминированность. Локальный дефект слизистой чаще возникает у предрасположенных беременных. Генетическим маркером заболевания является 0 (I) группа крови, которая обычно ассоциирована с гиперплазией париетальных клеток, производящих соляную кислоту. Наследственную природу также имеют повышение сывороточной концентрации пепсиногена-1, ацетилхолина, холинэстеразы, увеличение количества антральных G-клеток, продуцирующих гастрин, низкое содержание фукогликопротеинов в желудочной слизи, наличие НLА-В5, В15, В35 и других антигенов гистосовместимости, неспособность слизистой оболочки секретировать гликопротеины.
- Повреждение слизистой. Факторами, провоцирующими изъязвление слизистой оболочки желудка у беременных, являются курение, употребление в больших количествах крепкого алкоголя, кофеин-содержащих напитков, бессистемное питание, неконтролируемый прием НПВС, сульфаниламидов и ряда антибактериальных препаратов, нарушения целостности эпителия инородными телами. В редких случаях язва развивается на фоне сахарного диабета, лейомиомы, аденокарциномы, карционоида, прорастания злокачественных опухолей других органов ЖКТ, болезни Крона, лимфомы, саркомы, ВИЧ-инфекции, сифилиса, туберкулеза.
Хотя беременность обычно благоприятно влияет на течение язвенной болезни, у 10% пациенток заболевание обостряется. Вероятнее всего, это вызвано усилением желудочной секреции в I триместре за счет физиологического повышения тонуса блуждающего нерва. Возможную роль в обострении пептической язвы за 2-4 недели до окончания гестационного срока играет стрессовое состояние, вызванное боязнью предстоящих родов. Усиление симптоматики после родов обусловлено уменьшением протективного влияния прогестерона и эстрогенов на фоне значительных нагрузок и зачастую нарушения пищевого режима.
Патогенез
Механизм изъязвления слизистой желудка основан на возникновении дисбаланса между агрессивными и защитными факторами. Повреждающий эффект провоцируют ферменты, выделяемые хеликобактериями. Под влиянием уреазы мочевина превращается в аммиак, нейтрализующий кислотность желудка. В ответ на ощелачивание усиливается секреция гастрина, соляной кислоты, пепсина, угнетается продукция бикарбонатов. Микробные фосфолипаза, муциназа, протеаза деполимеризуют и растворяют желудочную слизь, открывая доступ к слизистой соляной кислоте и пепсину. Вследствие химического ожога и воспалительной реакции формируется язва. Деструкция эпителия усиливается за счет вакуолизации клеток под влиянием эндотоксина VacA, высвобождения лизосомальных ферментов, интерлейкинов и других медиаторов воспаления.
У 75-80% беременных деструктивные процессы в слизистой оболочке желудка замедляются и наступает ремиссия заболевания, что связано с усилением секреции защитной слизи под влиянием прогестерона, ускорением эпителиальной регенерации и улучшением кровоснабжения гастродуоденальной области за счет эстрогенной стимуляции, временным уменьшением секреции соляной кислоты. Опосредованным эффектом активации парасимпатической системы является нормализация моторно-эвакуаторной функции желудка с укорочением времени контакта агрессивных факторов и эпителиальных клеток.
Симптомы язвы желудка у беременных
Поскольку у большинства пациенток наступает спонтанная ремиссия, язвенная болезнь при гестации обычно протекает бессимптомно. При обострении беременная жалуется на дискомфорт, ощущение тяжести, болезненность в эпигастрии, возникающую, в зависимости от локализации язвенного дефекта, сразу после еды или спустя 30 мин.-1 час. Возможна иррадиация боли в левую лопатку, прекардиальную область, грудной, поясничный отделы позвоночника. Часть женщин отмечает появление кислой отрыжки, тошноты, вздутия живота, запора, реже — рвоты, приносящей облегчение. Из-за сопутствующих язве нарушений пищеварения у беременных зачастую замедляется прибавка веса.
Осложнения
Диагностика
Своевременное выявление язвы желудка у беременных часто затруднено из-за бессимптомного или стертого течения, ограниченности применения ряда информативных диагностических методов (контрастной и нативной рентгенографии желудка, латерографии с двойным контрастированием). Для верификации диагноза пациенткам с подозрением на язвенную болезнь рекомендованы:
- УЗИ. В ходе УЗИ желудка определяются признаки повышенной секреции, воспалительное утолщение желудочной стенки в области язвы, моторно-эвакуаторная дисфункция. Хотя сонография менее информативна, чем ЭГДС, благодаря безопасности для плода она применяется в качестве скрининга при повышенным тонусе матке и других противопоказаниях к эндоскопии.
- Гастроскопия. Наиболее точный метод диагностики язвы желудка. Поскольку исследование может спровоцировать повышение маточного тонуса, его назначают только в сложных диагностических случаях и при подозрении на осложнения. Эндоскопия позволяет визуализировать дефект слизистой, оценить его параметры, выполнить прицельную биопсию для проведения гистологического исследования.
- Обнаружение Helicobacter pylori. С учетом роли микроорганизма в развитии язвы беременным назначают анализы, позволяющие выявить возбудителя. Наиболее распространенными методами обследования являются быстрый уреазный тест биоптата, ПЦР-диагностика хеликобактер, иммуноферментное определение антител к бактерии в крови, неинвазивный дыхательный тест.
В качестве дополнительных методов используют внутрижелудочную pH-метрию, предоставляющую объективные сведения о кислотообразующей функции желудка, анализ кала на скрытую кровь для исключения скрытого кровотечения. Дифференциальная диагностика проводится с рвотой беременных, эрозивным гастродуоденитом, язвой двенадцатиперстной кишки, холециститом, желчнокаменной болезнью, панкреатитом, острым аппендицитом, синдромом Маллори-Вейсса, раком желудка, легочным кровотечением, идиопатической тромбоцитопенической пурпурой. По показаниям пациентку консультируют терапевт, гастроэнтеролог, гепатолог, абдоминальный хирург, инфекционист, венеролог, фтизиатр, пульмонолог, гематолог, онколог.
Лечение язвы желудка у беременных
Терапевтическая тактика у пациенток с обострившейся язвенной болезнью направлена на уменьшение желудочной кислотности, купирование болевого синдрома и эрозивных процессов. Немедикаментозное лечение включает назначение лечебно-охранительного палатного или постельного режима, питье щелочных минеральных вод, диетотерапию с частым дробным питанием и ограничением продуктов, которые стимулируют желудочную секрецию либо оказывают механическое, термическое, химическое повреждающее воздействие на желудочный эпителий. Из медикаментозных средств для лечения беременных используют:
- Невсасывающиеся антациды. Терапевтический эффект антацидных препаратов связан с уменьшением кислотности желудочного сока до физиологического уровня за счет связывания соляной кислоты, защитным обволакиванием слизистой, снижением протеолитической активности пепсина. Благодаря отсутствию ощелачивающего действия, антациды не нарушают переваривание пищевых продуктов.
- Сорбенты на основе диосмектита. Хотя энтеросорбенты не влияют на выделение соляной кислоты, они оказывают выраженный гастропротекторный эффект за счет усиления секреции слизи, укрепления гликопротеинового матрикса, адсорбции токсинов, производимых хеликобактериями. Диосмектиты не всасываются слизистыми, выводятся в неизмененном виде и безопасны для плода.
- Блокаторы H2-гистаминовых рецепторов. У беременных применяются ограниченно при неэффективности антацидной терапии. Обладают выраженным антисекреторным и протективным действием: подавляют секрецию пепсина, соляной кислоты, усиливают синтез простагландинов, секрецию бикарбонатов. Способны улучшать локальную микроциркуляцию и ускорять регенерацию язвы.
- Миотропные спазмолитики. Показаны при возникновении болевого синдрома, связанного с нарушением желудочной моторики. Расслабляют спазмированные гладкомышечные волокна и за счет этого быстро устраняют приступ боли. Для усиления эффекта могут назначаться в комбинации с прокинетиками, которые улучшают аккомодацию дна желудка и нормализуют перистальтику ЖКТ.
Для улучшения пищеварения и устранения метеоризма возможно назначение медикаментов, содержащих ферменты. Препараты висмута, ингибиторы протонных насосов и другие средства для эрадикации хеликобактер пилори беременным не назначают из-за возможных токсических воздействий на плод. Хирургические вмешательства проводят только при возникновении осложнений (кровотечении, прободении, пенетрации). Пациенткам с язвой желудка показаны естественные роды под перидуральной анестезией. Кесарево сечение выполняют только при наличии акушерских показаний или тяжелой сопутствующей патологии.
Прогноз и профилактика
У большинства беременных гестация способствует наступлению ремиссии. При обострении заболевания адекватная антацидная терапия позволяет за 3-5 суток купировать боль, а за 2-3 недели лечения в стационаре достичь стойкого улучшения. Чтобы предупредить рецидив язвы накануне родов и в послеродовом периоде, пациенткам с язвенной болезнью в анамнезе или перенесшим обострение в настоящей беременности рекомендуется профилактический прием антацидных препаратов и энтеросорбентов на 37-38-й неделях гестационного срока. Первичная профилактика заболевания предусматривает отказ от курения, алкоголя, нормализацию рациона и режима питания, достаточный отдых, исключение стрессовых нагрузок.
Источник