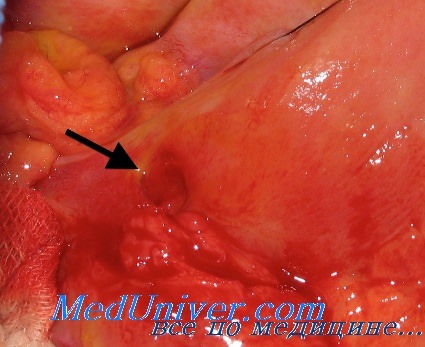
Язва желудка и глюкокортикоиды
Кора надпочечников при язвенной болезни желудка. Глюкокортикоидная функция при язве
Состояние глюкокортикоидной функции изучалось у 140 больных язвенной болезнью: 80 с локализацией язвы в двенадцатиперстной кишке и 60 — в желудке. В группу обследуемых были специально подобраны больные с различной локализацией язвенного поражения гастродуоденальной области (двенадцатиперстная кишка, пилорус, малая кривизна, кардия и субкардиальный отдел, большая кривизна), с неодинаковой давностью и тяжестью заболевания.
Среди обследованных больных с язвой в двенадцатиперстной кишке мужчин было 59, женщин — 21, с язвой желудка соответственно 34 и 21. Возрастной состав больных находился в пределах от 16 до 60 лет.
Глюкокортикоидная функция надпочечников оценивалась по уровню спонтанной экскреции 17-окси-кортикостероидов с мочой, определяемых по методу Redely, Jenkins, Thorn в модификации Ю. Н. Гурского и Г. В. Ордынец, а также по изменению данного показателя после внутримышечного введения 40 ЕД экс-АКТГ-ин производства венгерской фирмы «Гедеон-Рихтер» (указанная доза АКТГ установлена нами экспериментально). В качестве контроля использовались данные, полученные при обследовании 34 здоровых (Л.П.Гроховского).
У практически здоровых лиц средний уровень экскреции 17-оксикортикостероидов составлял 7,08±1,11 мг/сутки. После введения АКТГ происходило закономерное (почти двукратное) увеличение 17-оксикортикостероидов в моче.
Определение 17-оксикортикостероидов у больных производилось таким же образом, как и у здоровых. В первые дни пребывания больного в клинике на протяжении 2 суток до и 2 суток после нагрузки АКТГ устанавливалось выделение 17-оксикортикостероидов, в период обследования больные не получали никаких лекарственных препаратов, могущих повлиять на состояние гипофизарно-адреналовой системы.
В результате было установлено, что спонтанное выделение стероидных метаболитов колеблется в весьма широких пределах: от 0,4 мг до 13,4 мг/сутки. При этом у 50% обследованных данный показатель находился в пределах нормы, а у остальных оказался сниженным. Средняя же величина (М ± т) спонтанной экскреции глюкокортикоидов у больных язвенной болезнью с локализацией язвы в двенадцатиперстной кишке (5,0 ± 0,25 мг) по сравнению с контрольной группой была достоверно снижена.
При сопоставлении изучаемого показателя у мужчин и женщин, а также у больных различных возрастных групп существенной зависимости его от пола и возраста установить не удалось. Зато имелась определенная связь спонтанной экскреции 17-оксикоргикостероидов с давностью болезни. У лиц с непродолжительным течением заболевания (до 5 лет) показатель экскреции 17-оксикортикостероидов нередко оставался нормальным, но был достоверно выше, чем у больных с длительным течением болезни. У больных, впервые заболевших язвенной болезнью (свежая язва двенадцатиперстной кишки), экскреция 17-оксикортикостероидов была аналогична таковой у здоровых (7,4 ± 0,5 мг).
У больных с частыми, ежегодными обострениями данный показатель оказался значительно ниже (4,1 ± 0,7мг), причем различия статистически существенны.
Таким образом, спонтанная экскреция глюкокортикоидов у больных язвенной болезнью с локализацией язвы в двенадцатиперстной кишке подвержена заметным колебаниям. Она может быть нормальной или сниженной, что во многом зависит от давности заболевания.
Изучение резервных возможностей коры надпочечников у рассматриваемой группы больных показало следующее. У 16 больных ответная реакция коры надпочечников на введение АКТГ по показателям экскреции 17-оксикортикостероидов оказалась нормальной: в ответ на нагрузку 40 ЕД АКТГ наблюдалось увеличение содержания 17-оксикортикостероидов в суточной моче на 50—200% по отношению к их исходному содержанию. У некоторых больных этой группы уровень экскреции 17-оксикортикостероидов повышался кратковременно и на второй день после введения АКТГ падал ниже исходного.
Еще у 16 больных с показателями спонтанной экскреции глюкокортикоидов, варьировавшими в пределах физиологических границ, ответная реакция на введение АКТГ была в той или иной степени повышена (в отдельных случаях прирост показателей экскреции 17-оксикортикостероидов достигал 300— 500% исходного уровня).
И, наконец, у 48 больных определялась явная недостаточность глюкокортикоидной функции коры надпочечников. По характеру наблюдаемых сдвигов здесь можно было выделить два варианта. У одних больных (23 человека) низкие показатели спонтанной экскреции глюкокортикоидов сменялись четким повышением (в абсолютных цифрах) после стимуляции надпочечников АКТГ. У других больных (25 человек) наряду с пониженной спонтанной экскрецией 17-оксикортикостероидов отсутствовала реакция надпочечников на введение АКТГ. Данная форма функциональной недостаточности, по-видимому, обусловлена снижением резервных возможностей коры надпочечников.
Таким образом, между клиническим течением рассматриваемой формы язвенной болезни и состоянием глюкокортикоидной функции коры надпочечников обнаруживалась взаимосвязь. Так, при небольшой давности болезни (1—2 года) экскреция 17-оксикортикостероидов до и после нагрузки АКТГ практически не отличалась от таковой у здоровых. Отмечалось лишь некоторое повышение чувствительности к введению АКТГ в момент выраженного обострения.
При длительном течении, когда клиническая симптоматика обострения была стертой (больные предъявляли много жалоб, связанных с общими расстройствами), появлялись признаки функциональной недостаточности коры надпочечников, выражавшиеся в снижении спонтанной экскреции 17-оксикортикостероидов, однако ответная реакция на АКТГ большей частью оставалась сохраненной.
— Также рекомендуем «Влияние болей при язве желудка на синтез глюкокортикоидов»
Оглавление темы «Надпочечники при язвенной болезни желудка»:
- Эффективность кватерона при язвенной болезни. Слизистая желудка под действием холинолитиков
- Влияние эндокринных желез на трофику желудка
- Влияние гипофизарно-надпочечниковой системы на желудок. Гормональная язва желудка
- Клиника и симптомы стероидных язв желудка. Синтез глюкокортикоидов при язвенной болезни желудка
- Минералкортикоиды при язвенной болезни желудка. Альдостерон при язве
- Локализация язвы желудка и ее значение
- Кора надпочечников при язвенной болезни желудка. Глюкокортикоидная функция при язве
- Влияние болей при язве желудка на синтез глюкокортикоидов
- Влияние течения язвенной болезни желудка на синтез глюкокортикоидов
- Эффекты АКТГ при язвенной болезни желудка
Источник
Клиника и симптомы стероидных язв желудка. Синтез глюкокортикоидов при язвенной болезни желудкаСтероидные язвы нередко протекают латентно и в таких случаях являются находкой при рентгенологическом обследовании больных, получающих стероидную терапию. Симптоматология стероидной язвы отличается нестойкостью и нередко исчезает после отмены гормонов и назначения соответствующей диеты. Иными словами, стероидные язвы, так же как и резерпиновые, бутадионовые, атофановые представляются чисто лекарственными и далеко не равнозначны деструктивным изменениям слизистой оболочки желудка и кишечника при язвенной болезни. В то же время некоторыми авторами стероидам отводится определенное место в формировании язвенной болезни, с той оговоркой, что эндогенные гормоны по своему действию на структуру и функцию желудочно-кишечного тракта существенно отличаются от экзогенных (С. М. Рысс и Е. С. Рысс). Более того, существует тенденция придать гормонам гипофизарно-надпочечниковой системы если не ведущее, то, по меньшей мере, весьма важное значение в патогенезе язвенной болезни. В последнее время появился ряд работ (Л. М. Каскевич, О. С. Радбиль и С. Г. Вайнштейн, Grosa и др.), в которых развивается гипотеза Bojanowicz, согласно которой одним из основных механизмов патогенеза язвенной болезни является дискортицизм (повышение глюкокортикоидной и снижение минералокортикоидной функций коры надпочечников).
Литература, посвященная этому вопросу, на первый взгляд кажется довольно разноречивой. Кстати, на это указывается в ряде обзорных работ отечественных авторов. Однако тщательное изучение материалов, представленных в отдельных сообщениях, дает основание утверждать, что это далеко не так. Подавляющее большинство данных свидетельствует о том, что при язвенной болезни имеет место закономерная направленность изменений функции надпочечников. У больных, страдающих язвенной болезнью длительное время, и особенно при локализации язвы в желудке, функция коры надпочечников как по показателям андрогенной, так и глюкокортикоидной ее деятельности снижена (С. М. Рысс, А. А. Фишер, Л. М. Козлов, Biro с соавт., Turner, Sandweiss с соавт., Heteny, Faredin с соавт., Green и др.). Некоторое расхождение данных встречается лишь у больных язвенной болезнью в начальной фазе заболевания, преимущественно у больных язвенной болезнью с локализацией язвы в двенадцатиперстной кишке. В этих случаях (приблизительно у 50% обследованных) одни авторы (Н. А. Дубровина, Н. П. Цизина, Ю. М. Полоус, Л. М. Каскевич) находят функцию надпочечников (андрогенную или глюкокортикоидную) повышенной, другие — нормальной (Г. П. Шульцев, Marinaccio с соавт., Sleisinger с соавт.). Надо отметить, что большинство авторов, установивших повышенные показатели указанных функций коры надпочечников, связывают это явление с болевым синдромом. М. А. Алекперов специально изучал динамику выделения кортикостероидов с мочой у больных язвенной болезнью (язва 12-перстной кишки) в течение суток и показал определенную связь между болевым синдромом и экскрецией 17-кетостероидов и 17-оксикортикостероидов: при обострении заболевания наблюдалось повышение уровня выделения кортикостероидов. — Также рекомендуем «Минералкортикоиды при язвенной болезни желудка. Альдостерон при язве» Оглавление темы «Надпочечники при язвенной болезни желудка»:
|
Источник
В опытах на животных с введением гормональных препаратов получены данные, указывающие на их многообразное действие на желудок (173). Так, гидрокортизон, введенный крысам в дозе 1 мг на 100 г веса, повышает тканевую чувствительность желудка к ульцерогенным факторам, а также увеличивает общее количество эрозивных и язвенных дефектов слизистой оболочки желудка (35). Введение кортизона крысам снижает секрецию желудочной слизи, задерживает регенераторные процессы в слизистой оболочке желудка и способствует ее атрофии (75).
Введение АКТГ вызывает увеличение содержания крови в слизистой оболочке желудка крыс, а адреналэктомия ведет к выраженному уменьшению кровенаполнения слизистой (по показателям оптической плотности слизистой в ответ на введение краски индиго в аорту). Эти данные, полученные Dolcini и сотр. (85), не нашли подтверждения в недавней работе Jacobson и Price (131). Собакам с фистулой желудка и желудочками Гайденгайна авторы вводили гистамин и гастрин до введения гидрокортизона, в период и после введения. Гидрокортизон увеличивает секрецию соляной кислоты и увеличивает кровоток в слизистой только после стимуляции гастрином. Авторы настаивают на том, что гидрокортизон не действует на секреторную функцию желудка путем увеличения кровотока в его слизистой.
Установлено в эксперименте, что глюкокортикоиды принимают участие в регуляции секреции желудочной слизи (97, 79, 148, 182), В вопросе о влиянии стероидных гормонов на защитные возможности слизистой оболочки желудка определенный интерес представляют исследования Goksen и Hardy (110). Авторы изучили 24-часовую секрецию недиализированной мукосубстанции и соляной кислоты у собак с 2 желудочками (антральным и фундальным). Указанные компоненты желудочного сока учитывали в течение 3 недель (контроль). Затем в течение 3 недель наблюдали секрецию слизи и кислоты на фоне ежедневного внутримышечного введения 150 мг кортизона. Отмечено уменьшение антральной секреции мукосубстанции и объема секреции без изменения кислотности. Количество свободной соляной кислоты, секретируемое в фундальных желудочках, несколько увеличилось, а слизи — уменьшилось. Характерно, что на фоне введения кортизона появились пептические кровоточащие язвы в теле антрального желудочка. На основании полученных данных авторы считают, что уменьшение секреции слизи в ответ на введение стероидов может способствовать ульцерогенезу, а увеличение секреции свободной соляной кислоты является существенным дополнительным фактором.
В ряде исследований убедительно показано, что изменение кислотно-пептической активности желудочного сока, а также ульцерация различных отделов слизистой оболочки желудка тесно связаны с изменением так называемого необкладочного компонента желудочного сока (resp. его слизистого секрета). Установлено также, что стероидные гормоны нарушают физиологическое динамическое равновесие между разрушением слизи и ее замещением в пользу первого процесса (182).
Введение амфенона (блокатора секреции глюкокортикоидов) подавляет желудочную секрецию вследствие наступающей инволюции пепсиновых и мукоидных клеток, что доказывает стимулирующий и трофический эффект воздействия кортикостероидов на железистый аппарат желудка (63). Одноразовое или длительное введение АКТГ собакам повышает концентрацию соляной кислоты и пепсина и уменьшает содержание слизи в желудочном соке (185).
Plainos и Phillipy (159) изучали эффект преднизона на желудочную секрецию и экскрецию уропепсиногена у собак. Каждое животное получало 60 мг преднизона в сутки (дробно) через фистулу желудка в течение 10 дней. Наблюдалось резкое увеличение показателей соляной кислоты и пепсина, а также уропепсиногена. После отмены препарата, несмотря на гипофункцию надпочечников, желудочная гиперсекреция долго сохранялась. «Настойчивость» гиперсекреции, по мнению авторов, является показателем высокой чувствительности желудка, секреторный аппарат которого под влиянием гормона приведен к некоторому «кондиционированию».
Дача собакам с басовской фистулой и желудочком по Павлову преднизона в течение месяца (всего 119 мг) вызывает усиление секреторной, ферменто- и кислотообразующей функции желудка во второй половине месяца (42). О стимулирующем влиянии глюкокортикоидов на секреторную функцию желудка сообщают и другие исследователи (133). АКТГ и надпочечные гормоны в малых дозах усиливают желудочную секрецию, а в больших — угнетают (7).
Гистохимические изменения в различных участках слизистой оболочки желудка у крыс после введения АКТГ и кортизона неодинаковы: в одних участках слизистой имеет место усиление синтеза ферментов, в других — уменьшение. После введения 5 мг гидрокортизона крысам увеличиваются размеры клеточных элементов, выстилающих желудок (167).
Представляют интерес опыты, проведенные на добровольцах (112). Была исследована желудочная секреция у 3 групп людей: здоровых, больных язвой желудка и больных с зажившей язвой двенадцатиперстной кишки. Добровольцам вводили АКТГ и кортизон (АКТГ в дозах от 100 до 160 ед., кортизон — от 200 до 500 мг ежедневно в течение 3—4 недель). Обнаружено 2-3-кратное увеличение показателей кислотности, пепсина и уропепсиногена у лиц всех групп. У больных язвой желудка возникли симптомы начинающейся перфорации, а у 1 больного вновь появилась язва двенадцатиперстной кишки.
Недавно Strickland и соавт. (179) провели опыты на 14 мужчинах-добровольцах, никогда не имевших заболеваний желудочно-кишечного тракта. Добровольцам в течение месяца вводили внутрь по 20 мг преднизолона ежедневно. До и после применения преднизолона проводили биопсию слизистой оболочки желудка и исследовали желудочную секрецию с внутримышечным введением гисталога. Контрольная группа из 10 человек преднизолон не получала. Применение преднизолона привело к умеренному, но достоверному повышению кислотности после стимуляции при незначительном изменении объема секреции. Структура слизистой оболочки желудка после применения преднизолона не изменилась. При повторной рентгеноскопии желудка ни у одного обследованного пептической язвы не обнаружено.
Стимулирующее влияние ГГНС на секреторный аппарат желудка в настоящее время признается многими исследователями. Наряду с этим в ряде наблюдений не отмечено существенных изменений желудочной секреции после введения кортикостероидных гормонов и АКТГ. Так, Hirschowitz и соавт. (121) отмечают весьма незначительный подъем секреции кислоты и пепсина и резкое увеличение уропепсиногена у здоровых лиц после введения 50 ед. АКТГ. Не получено изменений желудочной секреции у людей от введения 25—40 ед. АКТГ и 100 мг гидрокортизона (87).
Beck и соавт. (66), вводя 12 молодым мужчинам преднизолон в дозе 20 мг в течение 4 дней и затем по 15 мг преднизолона в течение 24 дней, не обнаружили у них увеличения секреции соляной кислоты, пепсина и уропепсиногена. Аналогичная картина имела место и у больных, получавших массивные дозы этого гормона. Не отмечено увеличения секреции соляной кислоты и пепсина в гайденгайновском желудочке собак в ответ на введение преднизона (4 мг на 1 кг веса в течение 3 недель). Основываясь на результатах этих исследований, авторы полностью отвергают возможность стимулирующего влияния глюкокортикоидов на секреторную функцию желудка.
Введение крысам кортизона или ДОКА не повысило кислотность желудочного сока, а последующая адреналэктомия не понизила уровня желудочной секреции (82). Введение собакам с желудочками Гайденгайна больших доз инсулина, эпинефрина, АКТГ и кортизона не изменяло уровня желудочной секреции (162). Совершенно естественно, что многие исследователи сомневаются в возможности стимулирующего влияния гормонов гипофиза и надпочечников на кислотно-пептический фактор (189, 20, 188). В частности, указывается, что механизмы, посредством которых кортикостероиды влияют на активность желудочной секреции, неизвестны. Различные гормоны не обладают специфическим влиянием на желудочную секрецию, поскольку влияние глюкокортикоидов и альдостерона на желудочную секрецию, с одной стороны, и АКТГ — с другой, равноценны (77). Допускается, что если и существует ульцерогенный эффект преднизолона, то он обусловлен не повышением секреторной активности желудка, а непосредственным воздействием гормона на ткань желудка (174, 66).
В зарубежной печати существует точка зрения о двояком влиянии гормонов на желудок: «разрешающее» («permissive») и «обусловливающее» («conditioning») действие (127, 177, 114). Согласно данной теории, гормоны коры надпочечников участвуют в ответных реакциях желудка на различные раздражители: степень этих реакций зависит от концентрации стероидных гормонов в крови. Повышение содержания гормонов коры надпочечников ведет к сенсибилизации желудка и способствует развитию деструктивных изменений в его слизистой. В физиологических условиях кора надпочечников обусловливает нормальный уровень желудочной секреции, а при наличии стресса происходит неадекватная реакция желудка на избыток стероидных гормонов. Кортикоиды позволяют слизистой оболочке желудка реагировать и на другие не специфические стимулы («разрешающий эффект»). В норме желудок полуавтономен по отношению к надпочечникам, а при стимуляции АКТГ активность желудочной секреции попадает под их доминантное влияние (151). С помощью математического анализа изучена у больных корреляционная зависимость между секреторными показателями слизистой оболочки желудка и функцией коры надпочечников до и после нагрузки АКТГ. Между уровнем кислотно-пептической активности желудочного сока и спонтанной секрецией гормонов существует невысокая степень корреляционной зависимости, однако после введения АКТГ степень корреляции между ними весьма достоверна (139).
Стимуляция кортизоном желудочной секреции гораздо выше после введения гистамина, в то время как понижение секреции, вызванное гипофизэктомией, выраженнее после дачи пробного раздражителя, чем в ба-зальной порции сока (130). Кортин в сочетании с пробным раздражителем (мясо) вызывает максимальное увеличение желудочной секреции у собак (18). Преднизон в сочетании с пищей вызывает у собак увеличение секреции соляной кислоты и пепсина в среднем в 4 раза, и уропепсиногена — в 22 раза (190, 159).
Вместе с тем стимуляция гормонами интенсивно функционирующих желез желудка может вызвать торможение желудочной секреции. В частности, АКТГ и кортизон, введенные собакам на фоне стимуляции желез мясом, понижают желудочную секрецию (30).
Кортизон может способствовать увеличению общего количества обкладочных клеток на 50% у собак лишь в критической дозировке (9 мг на 1 кг веса в течение 3 дней). Меньшие дозы неэффективны, а большие уменьшают количество обкладочных клеток (82).
Таким образом, допускается существование трех путей воздействия кортикостероидных гормонов на желудочную секрецию: 1) изменение количества возбуждающих импульсов, достигающих секреторных клеток; 2) повышение чувствительности этих клеток к нервной стимуляции; 3) изменение количества секреторных клеток (187).
В 1953 году Jahn и Leniger (132), применив АКТГ (до 200 ед. в течение 10 дней) и преднизолон для лечения больных хроническим гипоацидным гастритом, добились хорошего клинического эффекта и повышения кислотно-пептической активности желудочного сока у половины исследуемых. Эти препараты нашли широкое применение для лечения гастритов с секреторной недостаточностью (104, 94, 169). И. В. Касьяненко (28) получила хорошие результаты после 10-дневного курса лечения адренокортикотропным гормоном больных хроническими гастритами. Отмечена отчетливая тенденция к нормализации (повышению) 17-ОК.С и 17-КС после лечения АКТГ и восстановление гормональных ресурсов коры надпочечников.
Доказано, что введение АКТГ вызывает увеличение экскреции уропепсиногена в связи с активацией надпочечников. У больных с резецированным желудком, анемией, атрофией желудочных желез уропепсиноген в моче отсутствует, а назначение АКТГ или кортикоидов вызывает его появление (176). С помощью препаратов гипофиза и кортизона удалось уменьшить атрофию слизистой оболочки желудка (175, 140).
У больных хроническим гастритом и раком желудка обнаружено несколько вариантов функционального гипокортицизма (21, 47). Установлена зависимость секреторной функции желудка от функционального состояния коры надпочечников. У больных с повышенной желудочной секрецией имеют место относительно высокие показатели 17-оксикортикостероидов и 17-кетостероидов. При нормальной секреторной функции желудка указанные величины были идентичны таковым у здоровых людей, в то время как у больных с анацидным состоянием и ахилией секреция стероидных метаболитов обычно снижена (28).
И. В. Касьяненко и Ф. Г. Коробейник (29) исследовали гормональную активность коры надпочечников и сульфгидрильные группы слизистой оболочки желудка при его секреторной недостаточности. Определение SH-групп позволяет до некоторой степени судить о напряженности окислительных процессов в слизистой желудка. Установлено понижение содержания SH-групп в слизистой оболочке желудка у больных с гипохилией и отсутствие их у больных с ахилией желудка. После лечения АКТГ и аскорбиновой кислотой содержание SH-групп повышается. Обоснованно указывается, что стероидные гормоны и АКТГ усиливают секреторную функцию желудка путем повышения активности функциональных систем, содержащих реактивные SH-группы, т. е. через усиление тканевого дыхания в слизистой оболочке желудка.
В исследованиях последних лет убедительно показано, что в происхождении секреторных нарушений при язвенной болезни немаловажную роль играют нарушения обмена гистамина, которые сводятся, в основном, к гипергистаминемни и отсутствию гистаминопексической способности сыворотки и желудочного сока (56, 15). Повышение содержания свободного гистамина способствует усилению желудочной секреции путем его воздействия на железистый аппарат желудка через холинергические постганглионарные нейроны (78). Вместе с тем показано, что после введения АКТГ и глюкокортикоидов повышается высвобождение гистамина в слизистой оболочке желудка, что свидетельствует об их способности воздействовать на желудочную секрецию опосредованно, путем изменения гистаминового обмена (109).
В свете рассматриваемой проблемы о роли гипоталамо-гипофизарно-надпочечниковой системы в механизмах желудочного пищеварения определенный интерес представляют данные о влиянии инсулина на желудочную секрецию. Инсулин, как известно, стимулирует желудочную секрецию (128, 64, 181, 124). Вместе с тем соматотропный гормон (СТГ) и инсулин находятся в организме в сложных функциональных взаимоотношениях. Обладая координирующим эффектом в процессах анаболизма белка, эти гормоны осуществляют взаимостимулирующее действие (33, 150, 105, 172). СТГ при кратковременном воздействии стимулирует выделение инсулина бета-клетками островков Лангерганса. С другой стороны, гормон роста обладает антагонистическим влиянием по отношению к инсулину на периферии и тем самым понижает утилизацию глюкозы тканями (183, 154, 10). Введение инсулина вызывает усиление секреции гормона роста, а нагрузка глюкозой сопровождается противоположным эффектом (126, 161, 90, 129).
Таким образом, базируясь на экспериментальных данных о роли СТГ в желудочном пищеварении (см. выше) и значении инсулина в желудочной секреции, а также учитывая приведенные материалы о тесной связи между СТГ и инсулином, можно предположить (a. priori) о возможном изменении соматотропной функции гипофиза при заболеваниях желудка. Однако этот вопрос фактически не изучен. Имеется лишь указание, что при раке желудка имеют место наиболее высокие показатели СТГ по сравнению с его концентрацией при опухолях другой локализации (14).
3. Ф. Каляева И соавт. (26) применили соматотропин для лечения больных язвенной болезнью (15—20 инъекций по 1 м. е. внутримышечно через день). У большинства больных, помимо рубцевания язвы, улучшилось общее состояние, быстро купировался болевой синдром, исчезли диспепсические расстройства и т. п. Под влиянием лечения нормализовался объем желудочной секреции, кислотность желудочного сока повысилась, а концентрация пепсина понизилась. В желудочной слизи увеличилось содержание сиаловых кислот (т. е. повышалась ее барьерная роль). Авторы рекомендуют лечение соматотропином язвенной болезни желудка с секреторной недостаточностью и хронических гастритов.
Источник