Язва дьелафуа тела желудка
В.П.Кочуков, А.Н.Розанов, Е.Г.Островерхова, И.В.Бунин, Е.Ю.Адеева,
И.Л.Нуждин, М.В.Житный
ФГБУ «Объединенная больница с поликлиникой» Управления делами Президента РФ
Описано клиническое наблюдение редкой причины профузного желудочно-кишечного кровотечения – язвы Дьелафуа. Использование комбинированного способа диагностики, гастроскопии во время лапаротомии, позволило обнаружить источник кровотечения и успешно остановить кровотечение.
Ключевые слова: профузное желудочно-кишечное кровотечение, язва Дьелафуа, эзофагогастроскопия, клиническое наблюдение.
A rare cause of gastrointestinal bleeding (Dieulafoy’s lesion)
V.P.Kochukov, A.N.Rozanov, E.G.Ostroverkhova, I.V.Bunin, E.Yu.Avdeeva, I.L.Nuzhdin,
M.V.Zhitniy
United Hospital and Polyclinic of RFP Executive Office
The article reports a rare case of major gastrointestinal bleeding due to Dieulafoy’s lesion. Using a combined method of diagnostics (gastroscopy during laparotomy) made it possible to detect the bleeding area and successfully stop the bleeding.
Key words: major gastrointestinal bleeding, Dieulafoy’s lesion, esophagogastroscopy, case report.
Сведения об авторе:
Кочуков Виктор Петрович – д.м.н., зав. хирургическим отделением ФГБУ Объединенной больницы с поликлиникой Управления Делами Президента РФ
Язва или болезнь Дьелафуа, (интрамуральные артериовенозные мальформации) является причиной острых желудочно-кишечных кровотечений у 0,9–5,8% больных. Болезнь Дьелафуа считается генетически обусловленным заболеванием, проявляющимся аномалией развития сосудов подслизистого слоя желудка с наличием эрозии необычно крупной артерии без признаков васкулита и формированием острой язвы с массивным кровотечением.
Два аутопсийных случая этой патологии впервые описал T.Gallard в 1884 г. Подробное описание сделал в 1998 г.G.Dieulafou, выделил ее как отдельную нозологическую форму – «простое изъязвление».
В 80% случаев источник кровотечения находится на расстоянии 6см от пищеводно-желудочного соустья, чаще на малой кривизне желудка. Тем не менее, описано поражение пищевода, тонкой и толстой кишки, желчного пузыря, и даже анальной области.
Диагностика этого заболевания представляет определенные трудности. В типичных случаях заболевание начинается без всяких предвестников. Возникает профузное желудочно-кишечное кровотечение. Клинически проявляется слабостью, коллапсом, гипотензией, рвотой с кровью (haematemesis) или жидкостью цвета кофейной гущи, дегтеобразным стулом (melena). В общем анализе крови нормохромная анемия.
При ЭГДС возможно при внимательном осмотре обнаружить эрозированную артерию среди нормальной окрашенной слизистой желудка. Во время активного кровотечения можно обнаружить столбик артериальной крови.
Широкое внедрение эндоскопической диагностики при желудочно-кишечных кровотечения позволяет на сегодняшний день достоверно установить источник кровотечения при первом исследовании у 71,2–98% пациентов.
Современным методом диагностики является эндоскопическая доплеровская ультрасонография, которая позволяет рассмотреть архитектонику сосудов стенки желудка.
Хирургическая тактика при язве Дьелафуа во многом определяется возможностью эндоскопического гемостаза, включая эндоклипирование кровоточащего сосуда, при неэффективности показано оперативное лечение.
В доступной литературе сообщается о единичных случаях успешного лечения больных с желудочно-кишечным кровотечением на фоне язвы Дьелафуа.
Нам представляется интересным поделиться клиническим наблюдением успешного лечения больного с язвой Дьелафуа.
Пациент Р., 1954 г/р., история болезни №88791. Поступил: 02.02.2012, с жалобами на резкую слабость, потливость, головокружение, черный стул в течение шести суток. За медицинской помощью не обращался. 02.02.2012 г., отмечает усиление слабости, снижение артериального давления, головокружение. Доставлен в приемный покой больницы бригадой скорой помощи.
Из сопутствующей патологии у больного облитерируюгций атеросклероз сосудов нижних конечностей, состояние после ампутации левой голени на уровне в/3 от 2006 г., поясничная симпатэктомия от 2006 г. Сахарный диабет 2 типа инсулинозависимый, подагра, рак предстательной железы. Состояние после лучевой терапии рака предстательной железы от 2011–2012 г. ХОБЛ: Хронический бронхит, в стадии ремиссии.
Состояние больного средней степени тяжести. В сознании, доступен контакту, ориентирован в пространстве, времени, собственной личности. Общей и очаговой неврологической симптоматики не выявлено. Кожные покровы бледной окраски. В легких дыхание везикулярное, хрипов нет. ЧДД – 16 уд/мин. Сердечные тоны ритмичные, приглушенные. ЧСС – 78 в мин. АД – 128/78 мм рт. ст. Живот – мягкий, безболезненный. Стул был черного цвета двое суток назад, при ректальном осмотре – следы мелены. Дежурным урологом катетеризирован мочевой пузырь. Отделилось примерно 100 мл светло-желтой мочи. Гемоглобин – 62 г/л, эритроциты – 1,78×1012/л, Ht – 16,8 WBC – 4,5; PLT – 83, глюкоза крови – 11,8 ммоль/л.
Больному в срочном порядке проведено обследование:рентгенография грудной клетки в одной проекции.
02.02.2012. На рентгенограмме грудной клетки в прямой проекции, произведенной в палате в положении пациента «лежа», по легочным полям патологические изменения не выявлены. Корни легких не расширены, структурны. Диафрагма обычно расположена, четко очерчена. Плевральные синусы свободны. Сердце и аорта не изменены.
При эзофагогастродуоденоскопии. После анестезии ротоглотки эндоскоп свободно введен в пищевод, стенки которого эластичные, перистальтика прослеживается, слизистая бледная, гладкая. Кардия сомкнута. В желудке прозрачная жидкость. Стенки расправляются воздухом, перистальтика прослеживается. Складки в теле извитые. Тонкие, мягкие. Слизистая светло-розовая. В антральном отделе слизистая гладкая, бледная. На задней стенке ближе к большой кривизне черное овальное наложение 1,5×1,0 мм. Подтекания крови нет. Перистальтика прослеживается. Привратник сомкнут.
В луковице и нисходящем отделе 12-перстной кишки без деформаций. Слизистая луковицы гладкая, бледно-розовая, дефектов не обнаружено. В нисходящем отделе 12-перстной кишки складки извитые, между ними темноватой содержимое – кровь, желчь? Подтекания темной жидкости нисходящем отделе кишки не наблюдается. БСДК в поле зрения не вывелся. На этом фоне четко дефектов слизистой и источника кровопотери не наблюдается.
Заключение. Геморрагическая эрозия антрального отдела желудка или сосудистая аномалия.
На следующие сутки больному повторно выполнена эзофагогастродуоденоскопия.
Пищевод свободно проходим, слизистая оболочка его бледно-розовая, блестящая, рельеф не изменен, перистальтика плавная. Кардия смыкается. Зубчатая линия видна на расстоянии 40 см от резцов на уровне хиатального сужения диафрагмы.
Желудок обычных размеров и формы, стенки его эластичные, перистальтика глубокая. В просвете желудка небольшое количество жидкого прозрачного содержимого с примесью желчи в антральном отделе. Слизистая оболочка в желудке бледно-розовая, блестящая. В своде рельеф не изменен, варикозно расширенных вен нет. В теле желудка на большой кривизне на вершине одной из продольно расположенных складок виден линейный участок яркой – красной слизистой длиной до 2,0 см, однако следов свежей и измененной крови нет. На этом же уровне на большой кривизне к задней стенке между крупными складками имеется участок выбухания овальной формы голубоватого цвета размером до 1,0 см мягко-эластической консистенции с налетом слизи, вероятно, расширенная вена, но признаков нарушения целостности слизистой в этом месте нет. Угол не изменен, при осмотре в инверсии источников кровотечения также не выявлено.
В антральном отделе на задней стенке к малой кривизне имеется небольшое углубление 0,3 см также без следов крови.
Привратник проходим. В луковице 12-перстной кишки жидкое содержимое, окрашенное желчью с примесью темной крови. Эрозий и язв не выявлено, слизистая оболочка ворсинчатая с мелкими очагами гиперплазии на всех стенках. Гастроскоп проведен в нисходящий отдел ДПК до нижнего горизонтального отдела – в просвете также содержимое окрашенное кровью и желчью, но явных источников кровотечения не обнаружено. Во время исследования признаков активного продолжающегося кровотечения не было. При срыгивании наблюдался рефлюкс содержимого, окрашенного кровью в желудок.
Заключение. Признаки состоявшегося кровотечения из верхних отделов ЖКТ. Нельзя исключить сосудистую мальформацию желудка как источник кровотечения, или источник располагается в тонкой кишке.
Больному проводилась комплексная терапия в условиях реанимационного отделения (противоязвенная терапия, переливание одногруппной эритроцитарной массы и плазмы).
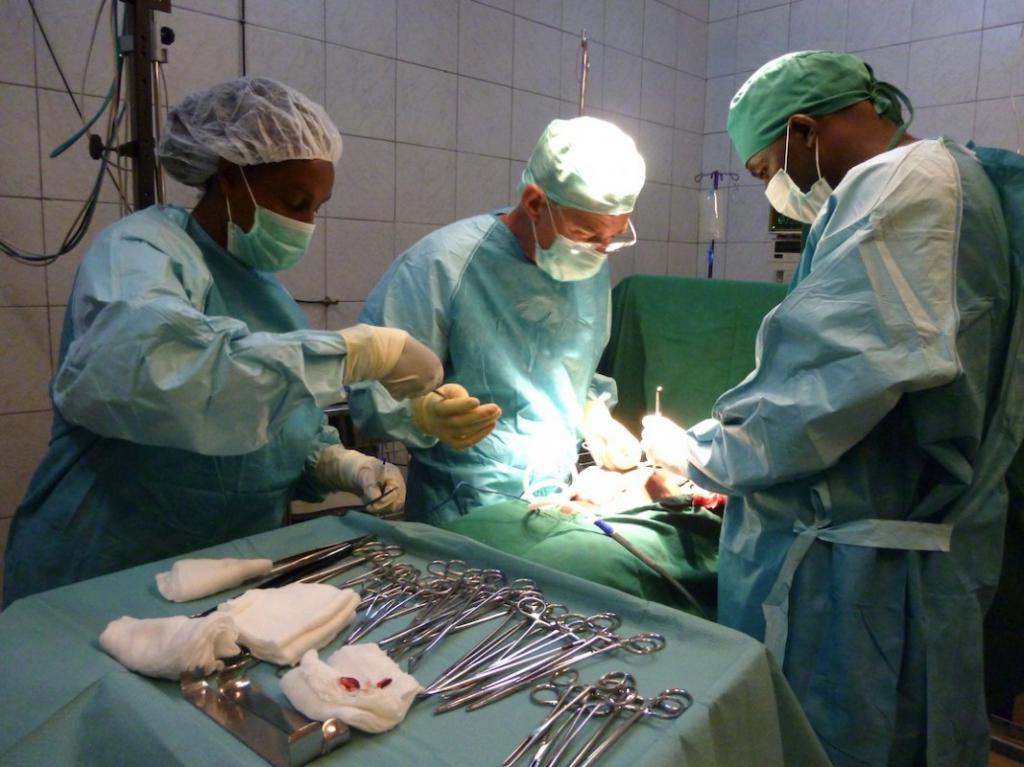
05.02.2012 состояние больного резко ухудшилось, появилась одышка, холодный липкий пот, снижение артериального давления, неадекватность поведения. Ситуация расценена как рецидив кровотечения, больному в экстренном порядке предложено оперативное лечение. Согласие больного на операцию получено. При лапаротомии выявлено, что петли тонкой и толстой кишки заполнены кровью, пальпаторно в желудке и тонкой кишке источника кровотечения не обнаружено. В связи с тем, что до операции больному была выполнена гастроскопия и источник кровотечения не найден, решено выполнить энтеротомию подозрительного участка в тощей кишке, с целью исключения кровоточащей лейомиомы тонкой кишки, визуально на доступном участке патологии не выявлено. Было принято решение об осмотре через энтеротомическое отверстие приводящего и отводящего отделов тонкой кишки, а также двенадцатиперстной кишки с помощью гастроскопа.
Гастроскоп введен в тонкую кишку через интраоперационное отверстие, расположенное на 40 см дистальнее связки Трейтца.
Осмотрена отводящая кишка – в просвете чисто, слизистая бледная, свежей крови нет, между складками на стенках видны помарки слизи, окрашенные в темный цвет. Осмотрен приводящий отдел до уровня луковицы 12-перстной кишки. В просвете кишки темная кровь, приблизительно в области нижней горизонтальной части виден фиксированный крупный сгусток. Произведено многократное промывание физиологическим раствором и раствором аминокапроновой кислоты этой зоны, однако явного источника кровотечения обнаружить не удалось.
Через рот гастроскоп введен в желудок и затем проведен в нижнюю горизонтальную часть, до уровня сгустка. В проксимальных отделах – желудке, луковице нисходящем отделе – жидкое содержимое с примесью темной крови.
Выполнена дуоденотомия, при ревизии в нижней части вертикального отрезка ДПК на передне-боковой поверхности между складками подтекает венозная кровь. Произведено прошивание слизистой двумя швами («восьмиобразный шов»), остановка кровотечения. Осмотр в течение 6–7 мин не выявил других источников кровотечения и отсутствие кровотечения из зоны ушивания. Дуоденотомическое отверстие ушито двухрядным швом в поперечном направлении. Гемостаз сухо. Энтеротомическое отверстие ушито двухрядным швом. За линию ушивания до связки Трейтца заведен назогастральный зонд. Дренаж в подпеченочное пространство справа и дренаж к связке Трейтца слева. Гемостаз – сухо. Послойный шов раны. Асептическая наклейка.
После операции больной находился в реанимационном отделении, где был на респираторной поддержке. 7.2.12 была выполнена срединная трахеостомия. В реанимационном отделении проводилась активная антибактериальная, инфузионная, гемотранфузионная, симптоматическая терапия.
17.2.12 состояние пациента нормализовалось, больной переведен в хирургическое отделение. Признаков продолжающегося кровотечения в послеоперационном периоде не было выявлено. Швы сняты на 12-е сутки, заживление раны первичным натяжением. Состояние больного улучшилось. В удовлетворительном состоянии на 19-е сутки выписан домой под наблюдение хирурга по месту жительства.
Заключение. Описано клиническое наблюдение язвы Дьелафуа у мужчины 58 лет. Подробно изложены трудности диагностики источника кровотечения, использование не стандартного подхода позволило выявить источник кровотечения и адекватно произвести остановку кровотечения.
Считаем, что использование комбинированного подхода – гастроскопии во время лапаротомии явилось залогом успеха лечения больного с язвой Дьелафуа в данном клиническом случае.
Литература
1.Воробьев Г.И., Капуллер Л.Л., Минц Я.В. и др. Болезнь Дьелафуа – редкая причина рецидивирующих кровотечений. Вестник хирургии. 1986; 5: 67–69.
2. Кузьминов А.М. Ангиодисплазии кишечника. Дисс. докт. мед. наук. М.: 1997.
3. Королев М.П., Волерт Т.А. Лечебная тактика при синдроме Дьелафуа. Научно-практическая ежегодная конференция Ассоц. хирургов Санкт-Петербурга. СПб.: 2001; 104–107.
4.Rollhauser C., Fleischer D.E. Nonvarcel apper gastrointenstinal bleeding. Endoscopy. 2002; 34: 2: 111–118.
Источник
В современной медицине принято считать синдром Дьелафуа довольно редкой патологией. Как правило, она встречается у людей относительно молодого возраста, как женского, так и мужского пола. До сих пор идут споры в медицинском мире, есть ли взаимосвязь между образом жизни пациента, его питанием и врожденной слабостью мелких подслизистых артерий в кардиальном отделе желудка (которые и являются причиной развития симптомов Дьелафуа). Триада Дьелафуа — это основной критерий для диагностики данного заболевания. Медицина относит к этим критериям три симптома: боль, мышечное напряжение и гиперестезию кожи в правой подвздошной области.
Кто такой Дьелафуа и почему его именем назван синдром
Поль Жорж Дьелафуа — известный врач из Франции, который работал в Париже. За годы своей работы он совершил множество открытий, в частности, он занимался изучением артериовенозной мальформации. Говоря простым языком, этот процесс со временем приводит к развитию желудочных или кишечных кровотечений. Это очень опасное состояние, которое требует немедленного вмешательства профессиональных медиков. Благодаря исследованиям Поля Дьелафуа перед медициной приоткрылась дверь к знаниям, которые впоследствии помогли спасти жизнь сотням тысяч пациентов.
В 1890 году Поль Дьелафуа стал членом Французской Почетной Медицинской Академии, спустя 11 лет он возглавил ее.
Синдром Дьелафуа был назван так, потому что именно этот человек внес основной вклад в его изучение, предложив теорию и найдя к ней доказательную базу. Синдром появляется вследствие аномального развития сосудов слоя желудка под слизистой, при этом параллельно диагностируется эрозия крупной артерии, в итоге наблюдается печальная клиническая картина: формирование язвы, которая приводит к обильному внутреннему кровотечению, которое, в свою очередь, заканчивается летальным исходом.
Болезнь Дьелафуа (Dieulafoys disease) была впервые описана на основе исследований Поля Дьелафуа в 1884 году. Подробное описание он сделал в 1898 году, выделив ее как отдельную нозологическую форму — «простое изъязвление».
Особенности синдрома в современной гастроэнтерологии
Рассказывая о синдроме Дьелафуа, следует подчеркнуть, что в гастроэнтерологии желудочное и кишечное кровотечение — это довольно распространенный случай, и ему могут предшествовать 144 синдрома и состояния. Болезнь (язва, эрозия, синдром — патологию называют по-разному, и любое из названий будет верным, это синонимы) Дьелафуа является по сути одним из многочисленных состояний-предшественников, которые со временем приводят к разрывам сосудов и последующему кровотечению в подслизистой оболочке желудка.
О самостоятельной диагностике в домашних условиях не может идти и речи! Язва Дьелафуа в практике хирургов является одним из самых сложных и опасных состояний. Если существует хотя бы малейшее подозрение на возможность развития желудочного кровотечения, следует как можно быстрее обеспечить возможность получения квалифицированной помощи медиков.

Как проявляет себя заболевание в начальной стадии
В 82-85 % всех случаев источник, который провоцирует развитие кровотечения, дислоцируется на расстоянии, равном примерно 5-6 сантиметров от пищеводно-желудочного соустья. Обычно (в большинстве случаев) на сравнительно малой кривизне желудка. В описании клинической картины пациентов с синдромом Дьелафуа часто фигурирует также патология пищевода, поражение тонкой и толстой кишки, в редких случаях – различного рода патологии желчного пузыря, нарушение оттока желчи, в некоторых случаях поражение прямой кишки.
Диагностика синдрома часто довольно затруднительна на ранних стадиях развития. В большинстве случаев заболевание никак себя не проявляет, у больного отсутствует большинство симптомов, которые характерны для гастроэнтерологических патологий. Пациент не жалуется на отрыжку, несварение, тошноту или расстройство пищеварения. Однако следует насторожиться, если иногда больной высказывает следующие жалобы:
- покалывание в области желудка;
- рвота с примесью крови;
- диарея с примесью сукровицы;
- частые рвотные позывы после приема пищи;
- невозможность сосредоточиться на чем-то кроме ощущения дискомфорта и ноющей боли в области желудка (это состояние носит постоянный и выматывающий характер).
Однако эти симптомы являются лишь общими, и нельзя с точностью утверждать, что даже при совокупности они могут сигнализировать о развитии синдрома Дьелафуа. МКБ 10 маркирует острую кровоточащую язву желудка (а это прямое последствие синдрома) кодом К25.0. Это состояние, которое требует немедленной госпитализации.
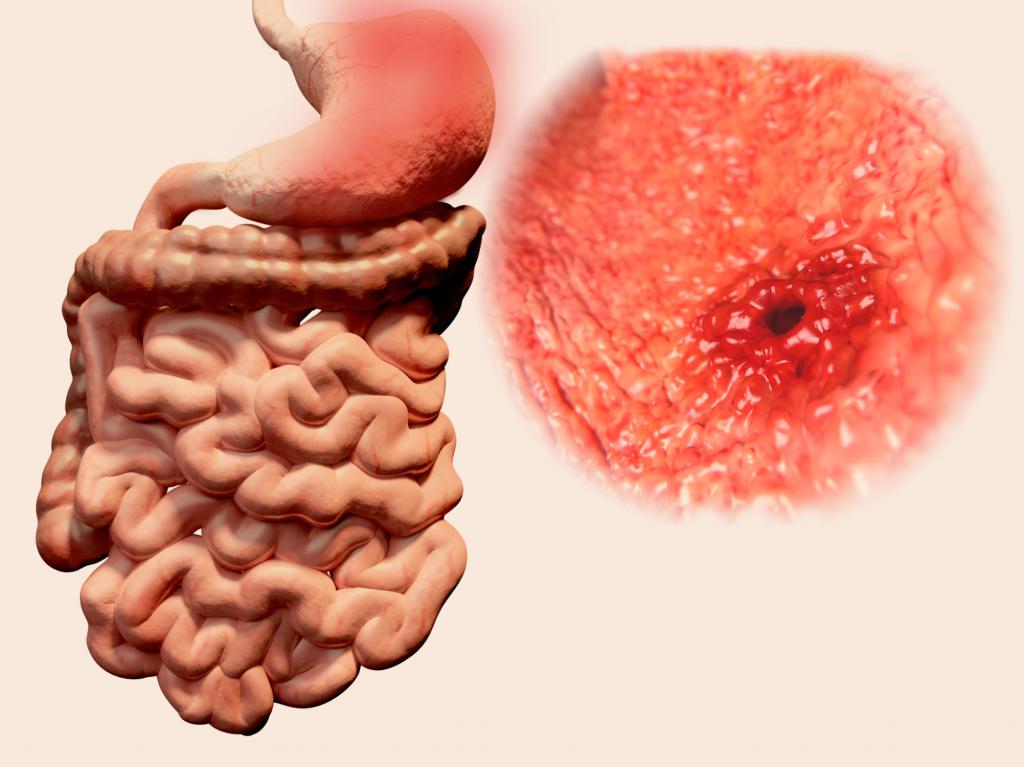
Стадии развития заболевания
Поскольку диагностика патологии довольно сложна даже для опытных медиков (до тех пор, пока не откроется внутреннее кровотечение), то и определить стадии тяжело. Тем не менее можно разделить патологию на три стадии развития:
- на первой стадии расширяются и истончаются сосуды подслизистого слоя желудка;
- на второй начинается небольшое кровотечение, которое пациент чаще всего оставляет безо всякого внимания;
- на третьей стадии развивается сильное кровотечение, которое угрожает жизни пациента – требуется срочное хирургическое вмешательство.
Основные симптомы заболевания
Как правило, пациент с язвой анастомоза (синдром Делафуа) попадает на операционный стол внезапно даже для самого себя. Язва образуется и начинает кровоточить уже на последних стадиях болезни. До этого пациент может не испытывать каких-либо проблем со здоровьем и отрицать у себя наличие патологии.
Когда начинается кровотечение, симптомы таковы:
- сильная слабость, отсутствие работоспособности;
- рвотные массы с кровью;
- тошнота и рвотные позывы;
- жжение в области солнечного сплетения;
- коллапс;
- гипотензия;
- стул приобретает дегтеобразную консистенцию и цвет;
- наблюдаются общие симптомы сильной кровопотери при болезни Дьелафуа.
Голубой пузырчатый невус — это кожное образование, которое свойственно людям с наличием венозной слабости. У таких людей риск развития синдрома теоретически выше, чем у тех, у кого отсутствуют подобного рода высыпания на коже. Если пациент обнаружил у себя совокупность перечисленных выше симптомов и у него есть голубой невус — это повод обязательно пройти обследование ЭГДС.
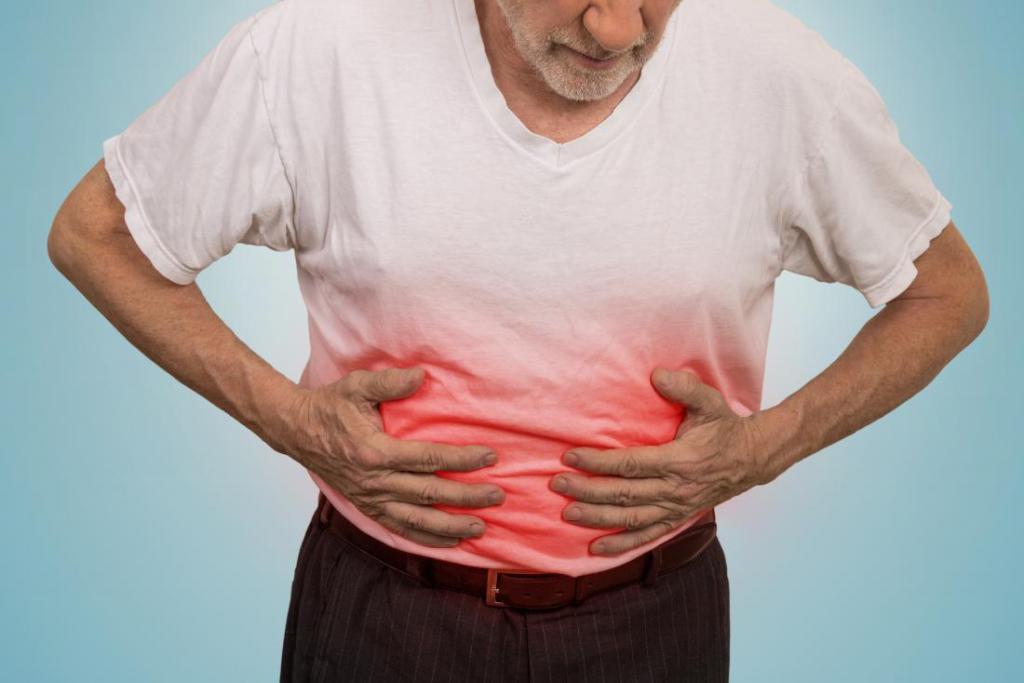
Методы гастроэнтерологической диагностики
Выявить проблемы с сосудами можно, если регулярно обследоваться у хороших специалистов. После этого пациенту назначают курс сосудоукрепляющих препаратов, но и это не гарантия того, что у человека не разовьется последняя стадия (кровотечение) синдрома Дьелафуа. Случаи из практики показывают, что для сосудов и артерий подслизистого слоя желудка прием венотоников практически бесполезен, а стоимость их довольно высока для среднестатистического гражданина.
Если ФГДС проводит опытный и грамотный специалист, то он может разглядеть эрозированную артерию среди нормальной окрашенной слизистой желудка. Во время активного кровотечения можно обнаружить столбик артериальной крови.
На фоне развития синдрома общий анализ крови может показать нормохромную анемию.
Причины развития заболевания
Почему развивается синдром Дьелафуа? Эндоскопическая картина (при проведении исследования ЭГДС) показывает чаще всего наличие эрозированных артерий, однако часто они настолько незначительны или их настолько мало (для развития кровотечения обычно достаточно одной или нескольких), что врач просто может их не заметить. Особенно это касается медиков-новичков в гастроэнтерологии.
Каковы причины того, что артерии и сосуды в подслизистом слое желудка истончаются и на них образуются эрозии? Мнение официальной медицины таково, что причина кроется либо в наследственном факторе, либо в привычке пациента злоупотреблять алкогольными напитками на фоне неправильного питания. На сегодняшний день эти две причины признаны основными при развитии синдрома Дьелафуа. Если человек подозревает, что по наследственной линии ему может достаться этот недуг, то следует регулярно проходить обследование ЭГДС у опытного гастроэнтеролога, а также сдавать общий и биохимический анализ крови хотя бы раз в год.
Синдром Дьелафуа — что делать?
Если гастроэнтеролог сообщил о возможном развитии кровотечения из-за синдрома, то следует попросить его выписать препараты для профилактики. Некоторые врачи прописывают венотоники, прием которых на регулярной основе способствует укреплению стеной и артерий. Другие врачи считают, что только строгая диета и здоровый образ жизни способен предотвратить развитие язвы и кровотечения.
В первую очередь не стоит паниковать. Просто следует регулярно проходить обследование, прислушиваться к своему состоянию и полностью отказаться от вредных привычек.
Помогут ли лекарственные препараты при патологии
На сегодняшний день не существует такого лекарства, которое бы смогло с вероятностью 100 % предотвратить развитие язвы и последующего кровотечения.
Лучший «препарат» для этого — отсутствие хронического стресса, здоровое питание, глубокий сон, отказ от употребления даже незначительных доз алкогольных напитков. Прием венотоников может лишь частично снизить риск развития язвы.
Последствия желудочного кровотечения
Самое серьезное последствие — это летальный исход от кровопотери. Первое время кровь будет выделяться в небольших количествах и попросту перевариваться. Внимательные пациенты могут заметить, что со стулом происходит что-то странное, но редко кто придает этому значение.
После того как эрозии увеличиваются в размере, можно утверждать, что это терминальная стадия. Это состояние угрожает жизни и должно быть купировано в условиях стационара хирургическим путем.
Догоспитальный этап терапии
Первая помощь заключается в том, чтобы оказать влияние на уменьшение кровотечения. Для этого могут быть назначены препараты, которые способны уменьшить свертываемость крови. Они, как правило, вводятся парентерально. Точный диагноз можно поставить только в условиях стационара. Если нет возможности доставить больного в стационар, следует ввести 100 мл 6 % раствора эпсилонаминокапроновой кислоты.
Иногда с целью замедлить течение болезни применяют кальция хлорид, хотя нет доказательств того, что он может облегчить состояние хотя бы на время при синдроме Дьелафуа.
На живот больному следует положить что-то холодное, например, бутылку со льдом или влажное полотенце. Больной должен находиться в полном покое. Любые нагрузки пациенту запрещены. Если есть подозрение на внутреннее кровотечение, то следует отказаться от приема любой пищи до того момента, пока не будет проведено обследование и поставлен точный диагноз.
Язва Делафуа: современные методы лечения
После того как была точно установлена причина недомогания и ею оказалась язва Дьелафуа, пациенту следует согласиться на хирургическое вмешательство. Консервативных методов лечения кровотечения нет, и промедление может закончиться летальным исходом.
Как правило, пациент поступает в отделение в состоянии геморрагического шока. Даже опытный врач не сразу может понять, что является источником кровотечения. Поэтому перед проведением операции могут потребоваться дополнительные исследования. Иногда кровотечение сначала останавливают эндоскопическими методами.
Предполагаемое место кровотечения промывают охлажденной водой, после чего обнаруживается поврежденный сосуд, выступающий над слизистой оболочкой. Поврежденный сосуд коагулируют. Остановки крови можно добиться наложением клипс, для этой манипуляции используют вращающийся клипсаппликатор.
Взаимосвязь алкоголизма и появления заболевания
Регулярное злоупотребление спиртными напитками приносит организму большое количество хронических заболеваний. Желудок, его слизистая и подслизистый слой страдают ничуть не меньше, чем печень, которая вынуждена перерабатывать продукты распада этилового спирта.

Исследования доказали, что среди людей, которые страдают от хронического алкоголизма, процент смертности от желудочных кровотечений в несколько раз выше, чем среди людей, которые придерживаются трезвого и здорового образа жизни. Курение также крайне отрицательно влияет на состояние сосудов и артерий во всем организме.
Источник


