Изменения экг при язве желудка
При перфоративной язве желудка или двенадцатиперстной кишки боли обычно наблюдаются только в эпигастральной области, не распространяясь на грудину, не имеют типичной для ИМ иррадиации. Живот обычно втянут, тогда как при ИМ скорее вздут. Столь выраженного и постоянного напряжения брюшной стенки и таких симптомов раздражения брюшины, какие имеют место при перфоративной язве, при ИМ не бывает.
Исчезновение печеночной тупости и появление свободного воздуха в брюшной полости говорит о наличии перфоративной язвы. Изменения ЭКГ подтверждают или позволяют отвергнуть диагноз ИМ. Значительные трудности представляет дифференциальный диагноз острого панкреатита и ИМ, так как клиническая картина этих заболеваний иногда очень сходна.
Для панкреатита характерны внезапно возникающие острые мучительные боли в верхней части живота, которые могут иррадиировать в левую руку, лопатку и межлопаточную область. На фоне этих болей часто развивается шок с выраженным снижением АД. Наблюдаются также повышение температуры, высокий лейкоцитоз, увеличение СОЭ. Увеличивается активность ряда ферментов крови, в том числе аминотрансфераз, ЛДГ. На ЭКГ при остром панкреатите довольно часто имеют место снижение сегмента S — Т ниже изоэлектрической линии и отрицательный или двухфазный зубец Т, что говорит о коронарной недостаточности.
Могут наблюдаться нарушения ритма и проводимости. Эти изменения ЭКГ при остром панкреатите могут быть обусловлены ухудшением коронарного кровообращения в период шока, но, возможно, появляются в связи с образованием мелких очагов некроза в сердечной мышце под влиянием поступающих в кровь протеолитических ферментов поджелудочной железы. На ЭКГ при панкреатите обычно не бывает изменений, типичных для крупноочагового ИМ, а при таком тяжелом болевом синдроме, если он обусловлен ИМ, можно предполагать крупноочаговое, а не мелкоочаговое поражение сердца.
Для установления правильного диагноза нужно тщательно анализировать все особенности признаков, свойственных этим заболеваниям. При ИМ боль в верхней части живота редко бывает такой острой, как при панкреатите. Для панкреатита характерна постоянная боль, тогда как при ИМ наблюдается волнообразное усиление болей. При панкреатите боли часто имеют опоясывающий характер, чего не наблюдается при ИМ. Боли при панкреатите сохраняются длительно, тогда как при неосложненном ИМ обычно продолжаются несколько часов. Выраженный метеоризм и повторная рвота более характерны для панкреатита, чем для ИМ. Повышение активности диастазы в крови и моче говорит в пользу острого панкреатита.
Активность аминотрансфераз в крови при ИМ повышается в значительно большей степени, чем при панкреатите. Для панкреатита характерно повышение активности изофермента ЛДГ5, тогда как при ИМ увеличивается активность изофермента ЛДП. При панкреатите не увеличивается содержание миоглобина и MB КФК в сыворотке крови. Для установления окончательного диагноза необходимы наблюдение за течением болезни и повторное обследование больного, включающее определение активности ферментов и электрокардиографическое исследование [Виноградов А. В. и др., 1973].
ГАСТРО-КАРДИАЛЬНЫЙ СИНДРОМ (греч, gaster желудок + kardia сердце) — комплекс субъективных и объективных признаков нарушений деятельности сердца (изменения темпа, ритма, боли в груди, одышка, изменения на ЭКГ), наблюдающийся после еды, особенно при переполнении желудка и высоком стоянии диафрагмы.
На функциональную связь между желудком и сердцем впервые указал русский врач Ф. К. Уден (1817).
Н. П. Симановский (1881) в лаборатории И. П. Павлова показал, что при раздувании желудка баллончиком повышается кровяное давление и урежается пульс. С. П. Боткин (1884) отмечал, что среди различных форм грудной жабы следует выделить те, которые вызваны рефлексом с органов брюшной полости. П. Потен также говорил, что когда больной жалуется на сердце, исследуйте желудок. В 1912 г. Г.-к. с. был описан Ремхельдом (L. Roemheld), который рассматривал его как особую форму так наз. неврозов сердца; поэтому этот синдром нередко называют его именем.
Влияние пищевых рефлексов (условных и безусловных), мнимого кормления, глотательных движений, голодной моторики желудка на сердечную деятельность подробно изучено в основном отечественными физиологами. Желудочно-сердечные рефлексы могут возникать не только с механорецепторов, но и с хеморецепторов желудка (И. Е. Ганелина). Изменения ЭКГ при раздражении интерорецепторов пищевода и желудка наблюдаются даже у здоровых лиц. У больных со скрыто протекающим патологическим процессом в мышце сердца и коронарных артериях раздражение желудка может ухудшить функциональное состояние миокарда; при этом наблюдаются более резкие и стойкие изменения ЭКГ.
Т. о., патогенез Г.-к. с. достаточно сложный, что приводит к различному толкованию его сущности. Одни авторы описывают его чисто функциональный характер; другие же, подчеркивая, что Г.-к. с. возникает почти исключительно на основе атеросклероза коронарных сосудов, относят этот синдром к ишемической болезни сердца и применяют этот термин для тех случаев, когда приступы стенокардии и другие сердечные симптомы возникают или усиливаются вслед за приемом пищи (при переполненном желудке). С этих позиций находят объяснение случаи внезапной смерти после обильного приема пищи.
Проявления Г.-к. с. разнообразны: после еды у больных появляются давление и боли в предсердечной области или за грудиной, ощущение сердцебиения, изменение частоты сердечных сокращений в виде тахикардии либо, напротив, брадикардии, иногда — нарушение ритма в форме экстрасистолии; наблюдаются головокружения и колебания уровня артериального давления; отрыжка обычно облегчает это состояние.
Возникновению Г.-к.с. способствуют погрешности в питании, метеоризм, высокое стояние диафрагмы, особенно у лиц, страдающих ожирением, а также функциональные расстройства вегетативной нервной системы. Г.-к. с. может быть одним из проявлений коронарной недостаточности, вариантом рефлекторной стенокардии, обычно при наличии коронарного атеросклероза.
При дифференциальной диагностике следует иметь в виду сходные клинические проявления при язве или раке желудка, особенно при их локализации в кардиальном отделе желудка, грыже пищеводного отверстия диафрагмы.
При Г.-к. с. применяются седативные и вегетотропные средства. Проводится лечение коронарной недостаточности, ограничение объема пищи при частом ее приеме; исключение продуктов, вызывающих механическое и хим. раздражение желудка, и борьба с метеоризмом; важна также нормализация работы кишечника. Следует избегать исследования желудка зондом и гастроскопии.
При язвенной болезни наблюдаются разнообразные нарушения функционального состояния органов кровообращения.
Исследования, посвященные изучению состояния сердечно-сосудистой системы при язвенной болезни, свидетельствуют о гипотонии, изменениях частоты сердечных сокращений (брадикардия), замедлении скорости кровотока, изменениях периферического сопротивления, ЭКГ и т. д.
Е. Н. Реванюк и Б. А. Маняко показали, что при дуоденальных язвах в период обострения наблюдается дистония периферических сосудов, регионарно-церебральная гипер- и гипотония, в основе которых (по данным электроэнцефалограммы) лежат функциональные нарушения гипоталамо-стволовых структур мозга.
У больных язвенной болезнью определялась значительная неустойчивость венозного давления с тенденцией у ряда больных к гипертонии.
Язвенным больным свойственны спастико-атопические изменения капилляров.
И. Т. Абасов и И. М. Иоф показали, что у больных язвенной болезнью в стадии обострения имеются нарушения артериального тонуса, изменение сердечного выброса (уменьшение систолического и минутного объема крови у больных старшего возраста и нерезкое увеличение этих показателей в молодом возрасте), замедление скорости кровотока. Нарушения гемодинамики усугубляли течение язвенной болезни и уменьшали эффект лечения. Выраженные изменения ЭКГ встречались нечасто и в основном зависели от исходного состояния сердечно-сосудистой системы. Авторы считают, что в комплексное противоязвенное лечение целесообразно включать средства, влияющие на тонус сосудов и улучшающие трофику.
При обследовании состояния кровообращения у больных язвенной болезнью с осложненным течением заболевания (стеноз выходного отдела желудка и луковицы двенадцатиперстной кишки, пенетрация язвы, хронические каллёзные язвы) отмечена существенная депрессия основных показателей центральной гемодинамики и нарушения периферического кровообращения.
Лабораторные исследования демонстрируют разнообразные, но далеко не всегда специфические изменения. Определяется тенденция к эритроцитозу. У ряда мужчин с дуоденальными язвами количество эритроцитов находится на верхней границе нормы или выше. Механизм указанных явлений не совсем ясен.
При неосложненной язве количество лейкоцитов обычно в пределах нормы, иногда определяется тенденция к лейкопении, формула крови существенно не изменена, иногда отмечается тенденция к лимфоцитозу.
СОЭ — в пределах нормы, ускорение наблюдается при осложнениях язвенной болезни (пенетрация, кровотечения, раковое перерождение).
У больных язвенной болезнью нередко повышена секреция слюнных желез, особенно при дуоденальных язвах. У большинства больных повышено содержание в слюне хлоридов, мочевины и амилазы, обнаружен сахар, не определяющийся в норме.
Источник
ГАСТРО-КАРДИАЛЬНЫЙ СИНДРОМ (греч, gaster желудок + kardia сердце) — комплекс субъективных и объективных признаков нарушений деятельности сердца (изменения темпа, ритма, боли в груди, одышка, изменения на ЭКГ), наблюдающийся после еды, особенно при переполнении желудка и высоком стоянии диафрагмы.
На функциональную связь между желудком и сердцем впервые указал русский врач Ф. К. Уден (1817).
Н. П. Симановский (1881) в лаборатории И. П. Павлова показал, что при раздувании желудка баллончиком повышается кровяное давление и урежается пульс. С. П. Боткин (1884) отмечал, что среди различных форм грудной жабы следует выделить те, которые вызваны рефлексом с органов брюшной полости. П. Потен также говорил, что когда больной жалуется на сердце, исследуйте желудок. В 1912 г. Гастро-кардиальный синдром был описан Ремхельдом (L. Roemheld), который рассматривал его как особую форму так наз. неврозов сердца; поэтому этот синдром нередко называют его именем.
Влияние пищевых рефлексов (условных и безусловных), мнимого кормления, глотательных движений, голодной моторики желудка на сердечную деятельность подробно изучено в основном отечественными физиологами. Желудочно-сердечные рефлексы могут возникать не только с механорецепторов, но и с хеморецепторов желудка (И. Е. Ганелина). Изменения ЭКГ при раздражении интерорецепторов пищевода и желудка наблюдаются даже у здоровых лиц. У больных со скрыто протекающим патологическим процессом в мышце сердца и коронарных артериях раздражение желудка может ухудшить функциональное состояние миокарда; при этом наблюдаются более резкие и стойкие изменения ЭКГ.
Т. о., патогенез Гастро-кардиального синдрома достаточно сложный, что приводит к различному толкованию его сущности. Одни авторы описывают его чисто функциональный характер; другие же, подчеркивая, что Г.-к. с. возникает почти исключительно на основе атеросклероза коронарных сосудов, относят этот синдром к ишемической болезни сердца и применяют этот термин для тех случаев, когда приступы стенокардии и другие сердечные симптомы возникают или усиливаются вслед за приемом пищи (при переполненном желудке). С этих позиций находят объяснение случаи внезапной смерти после обильного приема пищи.
Проявления Г.-к. с. разнообразны: после еды у больных появляются давление и боли в предсердечной области или за грудиной, ощущение сердцебиения, изменение частоты сердечных сокращений в виде тахикардии либо, напротив, брадикардии, иногда — нарушение ритма в форме экстрасистолии; наблюдаются головокружения и колебания уровня артериального давления; отрыжка обычно облегчает это состояние.
Возникновению Г.-к.с. способствуют погрешности в питании, метеоризм, высокое стояние диафрагмы, особенно у лиц, страдающих ожирением, а также функциональные расстройства вегетативной нервной системы. Г.-к. с. может быть одним из проявлений коронарной недостаточности, вариантом рефлекторной стенокардии, обычно при наличии коронарного атеросклероза.
При дифференциальной диагностике следует иметь в виду сходные клинические проявления при язве или раке желудка, особенно при их локализации в кардиальном отделе желудка, грыже пищеводного отверстия диафрагмы.
При Г.-к. с. применяются седативные и вегетотропные средства. Проводится лечение коронарной недостаточности, ограничение объема пищи при частом ее приеме; исключение продуктов, вызывающих механическое и хим. раздражение желудка, и борьба с метеоризмом; важна также нормализация работы кишечника. Следует избегать исследования желудка зондом и гастроскопии.
Библиография: Боткин С. П. Курс клиники внутренних болезней и клинические лекции, т. 2, с. 491, М., 1950;
Ганелина И. Е. Интероцептивные влияния с желудочно-кишечного тракта на сердце, М.—Л., 1963, библиогр.;
Уден Ф. К. Академические чтения о хронических болезнях, т. 4, с. 269, Спб., 1817; Федоров Б. М. О влиянии безусловного пищевого рефлекса на ритм сердечной деятельности в условиях патологии, Бюлл. Эксперим, биол, и мед., т. 51, № 5, с. 33, 1961; Хегглин Р. Дифференциальная диагностика внутренних болезней, пер, с нем., с. 327, М., 1965; Roemheld L. Der gastro-kardiale Symptomenkomplex, eine besondere Form sogenannter Herzneurose, Z.phys. diatet. Ther., Bd 16, S. 339, 1912.
Г. И. Бурчинский.
Источник
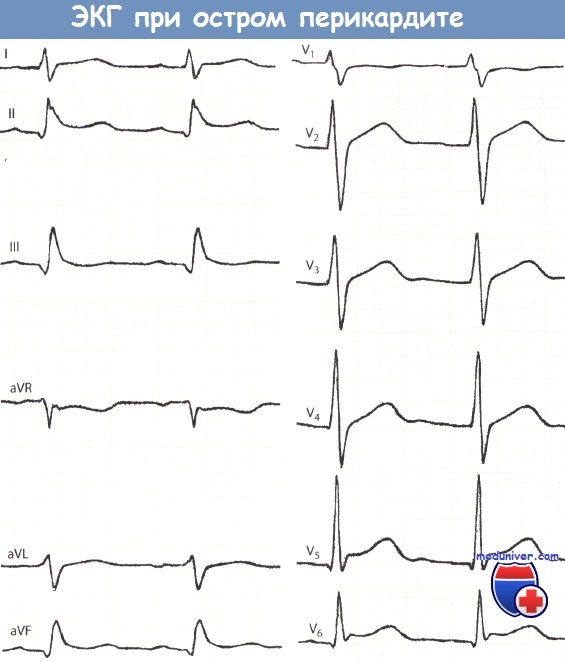
Дифференциальный диагноз инфаркта миокарда. Острый перикардит. Гипертрофическая кардиомиопатия.Дифференциальный диагноз инфаркта миокарда проводится со следующими заболеваниями. Рентгенография грудной клетки обычно не выявляет изменений или определяется «шаровидное» сердце. По данным ЭхоКГ функция сердца не нарушена или выявляется скопление жидкости в полости перикарда. • Гипертрофическая кардиомиопатия (ГКМП) — в период ФН у больного может (в 30—50% случаев) отмечаться выраженная загрудинная боль (со всеми признаками ангинозной) вследствие роста П02 гипертрофированным миокардом, под действием повышения давления из-за сужения пути оттока из ЛЖ. В период ФН или после ее окончания (независимо от боли) могут отмечаться сердцебиение, общая слабость, обмороки и ВСС. Эти симптомы — результат дефицита возможностей повысить МОК вследствие сужения устья аорты и нарушения наполнения ЛЖ в диастолу. Заболевание имеет генетический характер. Характерный признак ГКМП — нарушение строения миофибрилл (этим можно объяснить частое появление аритмий). При выслушивании сердца (в проекции аортального клапана) определяется нарастающий и убывающий систолический шум, проводящийся на шею. В случае митральной недостаточности отмечается систолический шум над верхушкой. Размеры сердца увеличены, верхушечный толчок смещается влево. На ЭКГ определяются ГЛЖ, наличие зубцов Q в V4-6 или III, avF-отведениях (из-за гипертрофии межжелудочковой перегородки). • Прободная язва желудка или двенадцатиперстной кишки, патология пищевода (ГЭРБ, нарушение моторики пищевода), которая может быть причиной боли (похожей на ишемическую) в грудной клетке (нередко эти нарушения комбинируются с ИБС, что затрудняет дифференциальную диагностику); острый холецистит (изредка сочетается с нижним ИМ; может усилить клинические симптомы и изменения ЭКГ, появляющиеся при ИМ), протекающий с болезненностью в правом подреберье, лихорадкой и лейкоцитозом; панкреатит и аппендицит.
• Пищевое отравление. • Расслаивающаяся аневризма аорты (встречающаяся чаще на 6-м десятилетии жизни) — драматичное событие с точки зрения высокой летальности. Так, в первые часы от начала болей умирает треть больных, в первый день — 15 больных в час и в первую неделю — более 70% пациентов. Болеют чаще мужчины с АГ, тогда как у женщин эта патология может начаться в молодом возрасте, особенно с синдромом Марфана. Выделяют следующие виды данной патологии: расслоение аневризмы аорты вне покрытия перикардом (тип В) и внутриперикардиально (тип А, характеризующийся худшим прогнозом с точки зрения развития фатальных осложнений — тяжелая аортальная недостаточность, тампонада сердца, инсульт); 2/3 эпизодов касаются внутриперикардиальной аорты (чуть повыше аортальных клапанов), 1/5 случаев локализации — ниже отхождения левой подключичной артерии, еще реже поражается дуга аорты или ее брюшной отдел. У пациентов типа А появляется внезапная «разрывающая» острая (огромной интенсивности), рецидивирующая боль, локализованная в центре грудной клетки и возникающая из грудино-реберных сочленений. • ТЭЛА — характерна возникшая внезапно одышка, связанная с болью в грудной клетке (в 65% случаев) плеврального характера, нет признаков ОЛ. ТЭЛА следует подозревать в случае появления у больного (особенно с наличием ФР ТЭЛА) неясной одышки и/или болей в грудной клетке с отсутствием ишемических изменений на ЭКГ (иногда определяюгся S1,Q3 и отрицательные зубцы Т в V1-3). Рентгенография легких — обычно без явных отклонений от нормы. По данным ЭхоКГ можно оценить нарушение систолической функции ЛЖ и выявить признаки перегрузки правых отделов сердца. Более информативны — легочная ангиография, КТ легких и оценка уровня Д-димеров • Левосторонний фибринозный плеврит (чаще сопутствующий болезням легких) — боль часто сильная и связана с дыханием, кашлем (в отличие от постоянной боли при ИМ), больной лежит на больном боку, дыхание поверхностное. На стороне поражения отмечаются снижение подвижности нижнего края, шум трения плевры и ослабление везикулярного дыхания К неинвазивной визуальной диагностике инфаркта миокарда относят рентгенографию грудной клетки, которая дает важную информацию и в ряде случаев помогает исключить причину болей в грудной клетке (пневмоторакс, ТЭЛА с инфарктом легких, переломы ребер, расслоение аорты). У больных ИМ рентгенография легких может быть полезна в выявлении ОЛ, оценке размеров сердца (есть или нет кардиомигалия), решении вопроса о том, является ли СН (кардиального или клапанного генеза) острой или хронической Для верификации диагноза инфаркта миокарда (особенно когда при затяжном болевом приступе после снятия ЭКГ типичные изменения на ней отсутствуют и диагноз сомнителен, неясен) важна и неинвазивная ЭхоКГ в двух режимах Определяют симптомы возможного некроза нарушение региональной сократимости миокарда (участки акинезии, гиподискинезии) даже у больных с нетрансмуральным ИМ, ФВЛЖ, размеры камер сердца и разные осложнения ИМ — перфорацию (дефекты) межжелудочковой перегородки (ДМЖП), разрывы миокарда, аневризмы желудочков, выпот в полость перикарда, разрыв или отрыв сосочковых мышц, митральную регургитацию. Нормальная локальная сократимость миокарда ЛЖ часто помогает исключить ИМ в этой зоне. Для ИМ ПЖ характерны расширение ПЖ, тяжелая его дисфункция, которая часто сочетается с таковой нижней стенки ЛЖ Катетеризация ЛА выявляет повышенное давление в ППр на фоне неизмененного ДЗЛА. Недостатки ЭхоКГ — невозможность отличить свежий ИМ от старого рубца (следов ранее перенесенного ИМ) и субъективность анализа данных (в ряде случаев их нельзя оценить количественно) Если ЭКГ и изменения ферментов не позволяют достоверно подтвердить диагноз инфаркта миокарда, то в течение первых 2—5 дней проводят сцинтиграфию сердца с изотопом технеция (или радионуклидную вентрикулографию) Технеций накапливается в зоне некроза, и на сцинтиграмме появляется «горячий очаг». Сцинтиграфия менее чувствительна, чем определение МВ-КФК Она, как и ЭхоКГ, не позволяет отkичить свежий ИМ от старого рубца. При некрозе миокарда ионы кальция выходят из миокардиоцита и пирофосфат соединяется с ними так, что выявляемые поля его фиксации указывают на участки некроза. Учебное видео ЭКГ при миокардите, перикардите и ТЭЛА
— Также рекомендуем «Принципы лечения неосложненного инфаркта миокарда. Направления фармакологического лечения инфаркта миокарда.» Оглавление темы «Диагностика и лечение инфаркта миокарда.»: |
Источник