Исследования 12 перстной кишки и язвы желудка
Язвенная болезнь 12-ти перстной кишки — заболевание двенадцатиперстной кишки хронического рецидивирующего характера, сопровождающееся образованием дефекта в ее слизистой оболочке и расположенных под ней тканях. Проявляется сильными болями в левой эпигастральной области, возникающими через 3-4 часа после еды, приступами «голодных» и «ночных» болей, изжогой, отрыжкой кислотой, часто рвотой. Наиболее грозные осложнения — кровотечение, прободение язвы и ее злокачественное перерождение.
Общие сведения
Язвенная болезнь двенадцатиперстной кишки – это хроническое заболевание, характеризующееся возникновением язвенных дефектов слизистой ДПК. Протекает длительно, чередуя периоды ремиссии с обострениями. В отличие от эрозивных повреждений слизистой, язвы представляют собой более глубокие дефекты, проникающие в подслизистый слой стенки кишки. Язвенная болезнь двенадцатиперстной кишки встречается у 5-15 процентов граждан (статистика колеблется в зависимости от региона проживания), чаше встречается у мужчин. Язва двенадцатиперстной кишки в 4 раза более распространена, чем язва желудка.
Причины развития
 Современная теория развития язвенной болезни считает ключевым фактором в ее возникновении инфекционное поражение желудка и двенадцатиперстной кишки бактериями Helicobacter Pylori. Эта бактериальная культура высевается при бактериологическом исследовании желудочного содержимого у 95% больных с язвой двенадцатиперстной кишки и у 87% пациентов, страдающих язвенной болезнью желудка.
Современная теория развития язвенной болезни считает ключевым фактором в ее возникновении инфекционное поражение желудка и двенадцатиперстной кишки бактериями Helicobacter Pylori. Эта бактериальная культура высевается при бактериологическом исследовании желудочного содержимого у 95% больных с язвой двенадцатиперстной кишки и у 87% пациентов, страдающих язвенной болезнью желудка.
Однако инфицирование хеликобактериями не всегда приводит к развитию заболевания, в большинстве случаев имеет место бессимптомное носительство.
Факторы, способствующие развитию язвенной болезни двенадцатиперстной кишки:
- алиментарные нарушения – неправильное, нерегулярное питание;
- частые стрессы;
- повышенная секреция желудочного сока и пониженная активность гастропротективных факторов (желудочных мукопротеинов и бикарбонатов);
- курение, в особенности натощак;
- продолжительный прием лекарственных препаратов, имеющих ульцерогенный (язвогенерирующий) эффект (чаще всего это препараты группы нестероидных противовоспалительных средств – анальгин, аспирин, диклофенак и др.);
- гастринпродуцирующая опухоль (гастринома).
Язвы двенадцатиперстной кишки, возникающие в результате приема лекарственных средств или сопутствующие гастриноме, являются симптоматическими и не входят в понятие язвенной болезни.
Классификация язвенной болезни
Язвенная болезнь различается по локализации:
- ЯБ желудка (кардии, субкардиального отдела, тела желудка);
- пептическая пострезекционная язва пилорического канала (передней, задней стенки, малой или большой кривизны);
- язва двенадцатиперстной кишки (луковичная и постбульбарная);
- язва неуточненной локализации.
По клинической форме различают острую (впервые выявленную) и хроническую язвенную болезнь. По фазе выделяют периоды ремиссии, обострения (рецидив) и неполной ремиссии или затухающего обострения. Язвенная болезнь может протекать латентно (без выраженной клиники), легко (с редкими рецидивами), среднетяжело (1-2 обострения в течение года) и тяжело (с регулярными обострениями до 3х и более раз в год).
Непосредственно язва двенадцатиперстной кишки различается по морфологической картине: острая или хроническая язва, небольшого (до полусантиметра), среднего (до сантиметра), крупного (от одного до трех сантиметров) и гигантского (более трех сантиметров) размера. Стадии развития язвы: активная, рубцующаяся, «красного» рубца и «белого» рубца. При сопутствующих функциональных нарушениях гастродуоденальной системы также отмечают их характер: нарушения моторной, эвакуаторной или секреторной функции.
Симптомы язвенной болезни двенадцатиперстной кишки
У детей и лиц пожилого возраста течение язвенной болезни иногда практически бессимптомное либо с незначительными проявлениями. Такое течение чревато развитием тяжелых осложнений, таких как перфорация стенки ДПК с последующим перитонитом, скрытое кровотечение и анемия. Типичная клиническая картина язвенной болезни двенадцатиперстной кишки – это характерный болевой синдром.
Боль чаще всего умеренная, тупая. Выраженность боли зависит от тяжести заболевания. Локализация, как правило, с эпигастрии, под грудиной. Иногда боль может быть разлитой в верхней половине живота. Возникает зачастую ночью (в 1-2 часа) и после продолжительных периодов без приема пищи, когда желудок пуст. После приема пищи, молока, антацидных препаратов наступает облегчение. Но чаще всего боль возобновляется после эвакуации содержимого желудка.
Боль может возникать по несколько раз в день на протяжении нескольких дней (недель), после чего самостоятельно проходить. Однако с течением времени без должной терапии рецидивы учащаются, и интенсивность болевого синдрома увеличивается. Характерна сезонность рецидивов: обострения чаще возникают весной и осенью.
Осложнения язвенной болезни двенадцатиперстной кишки
Основные осложнения язвы двенадцатиперстной кишки – это пенетрация, перфорация, кровотечение и сужение просвета кишки. Язвенное кровотечение возникает, когда патологический процесс затрагивает сосуды желудочной стенки. Кровотечение может быть скрытым и проявляться только нарастающей анемией, а может быть выраженным, кровь может обнаруживаться в рвоте и проявляться при дефекации (черный или с кровавыми прожилками кал). В некоторых случаях произвести остановку кровотечения можно в ходе эндоскопического исследования, когда источник кровотечения иногда удается прижечь. Если язва глубокая и кровотечение обильное – назначают хирургическое лечение, в остальных случаях лечат консервативно, корректируя железодефицит. При язвенном кровотечении пациентам прописан строгий голод, питание парентеральное.
 Перфорация язвы двенадцатиперстной кишки (как правило, передней стенки) приводит к проникновению ее содержимого в брюшную полость и воспалению брюшины – перитониту. При прободении стенки кишки обычно возникает резкая режуще-колющая боль в эпигастрии, которая быстро становится разлитой, усиливается при смене положения тела, глубоком дыхании. Определяются симптомы раздражения брюшины (Щеткина-Блюмберга) – при надавливании на брюшную стенку, а потом резком отпускании боль усиливается. Перитонит сопровождается гипертермией.
Перфорация язвы двенадцатиперстной кишки (как правило, передней стенки) приводит к проникновению ее содержимого в брюшную полость и воспалению брюшины – перитониту. При прободении стенки кишки обычно возникает резкая режуще-колющая боль в эпигастрии, которая быстро становится разлитой, усиливается при смене положения тела, глубоком дыхании. Определяются симптомы раздражения брюшины (Щеткина-Блюмберга) – при надавливании на брюшную стенку, а потом резком отпускании боль усиливается. Перитонит сопровождается гипертермией.
Это – экстренное состояние, которое без должной медицинской помощи ведет к развитию шока и смерти. Перфорация язвы – это показание к срочному оперативному вмешательству.
Пенетрация язвы – это глубокий дефект, поражающий стенку кишки с проникновением в смежные органы (печень или поджелудочную железу). Проявляется интенсивной болью колющего характера, которая может локализоваться в правом или левом подреберье, иррадиировать в спину в зависимости от месторасположения пенетрации. При изменении положения боль усиливается. Лечение в зависимости от тяжести консервативное, либо – при отсутствии результата – оперативное.
Стеноз двенадцатиперстной кишки возникает при выраженном отеке изъязвленной слизистой или формировании рубца. При сужении просвета возникает непроходимость (полная или частичная) двенадцатиперстной кишки. Зачастую она характеризуется многократной рвотой. В рвотных массах определяется пища, принятая задолго до приступа. Также из симптоматики характерна тяжесть в желудке (переполнение), отсутствие стула, вздутие живота. Регулярная рвота способствует снижению массы тела и обменным нарушениям, связанным с недостаточностью питательных веществ. Чаще всего консервативное лечение ведет к уменьшению отечности стенок и расширению просвета, но при грубых рубцовых изменениях стеноз может приобрести постоянный характер и потребовать оперативного вмешательства.
Диагностика язвенной болезни двенадцатиперстной кишки
 При опросе выявляется характер болевого синдрома, его связь с приемами пищи, сезонность приступов, сопутствующая симптоматика. При дуоденальном зондировании получают данные о состоянии среды ДПК.
При опросе выявляется характер болевого синдрома, его связь с приемами пищи, сезонность приступов, сопутствующая симптоматика. При дуоденальном зондировании получают данные о состоянии среды ДПК.
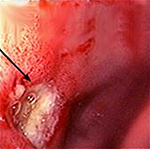
Наиболее информативным методом диагностики является гастроскопия – эндоскопическое исследование слизистых оболочек желудка и двенадцатиперстной кишки. Оно дает детальную информацию о локализации язвы и ее морфологических особенностях, выявляет кровотечение и рубцовые изменения. При эндоскопическом исследовании возможно произвести биопсию тканей желудка и ДПК для гистологического исследования.
При рентгенологическом обследовании с контрастным веществом язвенная болезнь двенадцатиперстной кишки проявляется, как дефект стенки (бариевая смесь проникает в язву и это видно на рентгенограмме), обнаруживается стеноз кишки, перфорации и пенетрации язв. Для выявления инфицированности хеликобактериями применяют ПЦР-диагностику и уреазный дыхательный тест. При лабораторном исследовании крови можно обнаружить признаки анемии, которая говорит о наличии внутреннего кровотечения. На скрытую кровь исследуют также каловые массы.
Лечение язвенной болезни двенадцатиперстной кишки
Лечение язвы двенадцатиперстной кишки проводится строго по назначению врача-гастроэнтеролога, самолечение недопустимо в связи с тем, что самостоятельный прием препаратов, способствующих избавлению от боли ведет стуханию симптоматики и латентному развитию заболевания, что грозит осложнениями. Медикаментозная терапия язвенной болезни двенадцатиперстной кишки включает в себя меры по эрадикации Helicobacter и заживлению язвенных дефектов (чему способствует понижение кислотности желудочного сока).
Для подавления хеликобактерной инфекции применяют антибиотики широкого спектра действия (метронидазол, амоксициллин, кларитромицин), проводят антибиотикотерапию с течение 10-14 дней. Для снижения секреторной деятельности желудка оптимальными препаратами являются ингибиторы протонной помпы – омепразол, эзомепразол, ланзопразол, рабепразол. С той же целью применяют средства, блокирующие Н2-гистаминовые рецепторы слизистой желудка: ранитидин, фамотидин. В качестве средств, понижающих кислотность желудочного содержимого, применяют антациды. Гелевые антациды с анестетиками эффективны и в качестве симптоматически препаратов – облегчают боль, обволакивая стенку кишки. Для защиты слизистой применяют гастропротективные средства: сукральфат, препараты висмута, мизопростол.
При неэффективности консервативного лечения или в случае развития опасных осложнений прибегают к оперативному лечению. Операция заключается в иссечении или ушивании язвы двенадцатиперстной кишки. При необходимости для понижения секреции проводят ваготомию.
Профилактика и прогноз язвенной болезни двенадцатиперстной кишки
Меры профилактики развития язвенной болезни двенадцатиперстной кишки:
- своевременное выявление и лечение хеликобактерной инфекции;
- нормализация режима и характера питания;
- отказ от курения и злоупотребления алкоголем;
- контроль за принимаемыми лекарственными средствами;
- гармоничная психологическая обстановка, избегание стрессовых ситуаций.
Неосложненная язвенная болезнь при должном лечении и соблюдении рекомендаций по диете и образу жизни имеет благоприятный прогноз, при качественной эрадикации – заживление язв и излечение. Развитие осложнений при язвенной болезни утяжеляет течение и может вести к угрожающим жизни состояниям.
Источник
Больявляется основным симптомом
язвенной болезни. Как пра-вило, боль
локализуется в эпигастральной области,
причем при язве желудка — преимущественно
в центре эпигастрия или слева от срединной
линии, при язве 12-перстной кишки — в
эпигастрии справа от сре-динной линии.
По отношению ко времени приема
пищи различают боли ранние,поздние,
ночные и « голодные «. Ранние боли
возникают через 0,5 — 1 ч. После еды,
интенсивность их постепенно нарастает
; боли беспокоят в течение 1,5 — 2 ч. И затем
по мере эвакуации желудоч-ного содержимого
постепенно исчезают. Такие боли характерны
для язв, локализованных в верхних
отделах желудка.
Поздние боли появляются через 1,5 — 2 ч.
После еды, ноч-ные — ночью, голодные —
через 6-7 ч. После еды и прекращаются
после приема пищи. Поздние, ночные и
голодные боли характерны для локали-зации
язвы в антральном отделе желудка и в
12-перстной кишке.
Изжога— один из наиболее частых
симптомов язвенной болезни. Она
обусловлена желудочнопищеводным
рефлюксом и раздражением слизистой
оболочки пищевода ; чаще встречается
при язвенной болезни желудка.
Часто больные жалуются на отрыжку
кислым, которая более характерна для
гастральной, чем дуоденальной язве.
Рвота и тошнота появляются в периоде
обострения язвенной болезни.
Тошнота чаще бывает при
медиогастральной язве и нехарактерна
для язвы луковицы 12-перстной кишки.
Рвота возникает на высоте
болей. После рвоты наступает блегчение
самочувствия больного, боли значительно
ослабевают. При язвенной болезни
луковицы 12-перстной кишки рвота бывает
редко.
Аппетит при язвенной
болезни обычно хороший.
При осмотре больных язвенной
болезнью обращает на себя внимание
астенический или нормостенический тип
телосложения. Язык обычно чистый.
Характерны признаки преобладания тонуса
блуждающего нерва : артериальная
гипотензия, брадикардия, холодные
ладони.
при пальпации и перкуссии
живота выявляются следующие симптомы
:
— локализованная болезненность в
эпигастрии по средней линии или слева
при язве желудка, при язве 12-перстной
кишки — больше справа ;
— положительный симптом менделя
соответственно локализации язвы в виде
локальной болезненности при перкуссии
;
— локальное защитное напряжение
брюшной стенки, более характерное для
язвы 12-перстной кишки при обострении
заболевания.
13. Диагностика язвенной болезни.
1. Общий анализ крови : наблюдается
тенденция к увеличению количества
эритроцитов, гемоглобина, к замедлению
соэ.
2. Исследование секреторной
функции желудка выявляет повышение
секретообразующей функции, особенно
при дуоденальной язве.
3. Эндоскопическое исследование
: наличие язвенного дефекта округлой
или овальной формы с четкими
гиперемированными границами.
4. При рентгеноскопии желудка с
использованием контрастного вещества
прямым признаком язвы является обнаружение
ниши — ограниченного выступа на контуре
желудка или 12-перстной кишки. К косвенным
признакам относятся : конвертенция
складок в месте локализации язвы,
задержка бариевой взвеси в месте язвы,
задержка или ускорение пассажа бария
сульфата из желудка, дуоденогастральный
рефлюкс, симптом » указующего пальца
» де кервена — циркулярное втяжение
мышц желудка на противоположной стороне
от язвы.
5. Анализ кала на скрытую кровь
(реакция грегерсена) применяется для
диагностики скрытого кровотечения из
язвенного дефекта.
14.
К осложнениям язвенной болезни относятся
: кровотечение,
перфорация, пенетрация, рубцово-язвенная
деформация, стеноз, малигнизация.
15. Язвенная болезнь осложняется
кровотечениемприблизительно у
каждого десятого больного. Причем язвы
12-перстной кишки кровоточат в 4-5 раз
чаще, чем язвы желудка.
Явные кровотечения из язвы характеризуются
тремя основными синдромами : кровавой
рвотой, дегтеобразным стулом и симптомами
острой кровопотери.
Кровавая рвота— наиболее
характерна для кровотечения из язвы
желудка и значительно реже наблюдается
при язве 12-перстной кишки. В последнем
случае она обусловлена забросом
содержимого 12-перстной кишки в желудок.
Желудочное содержимое при
кровавой рвоте имеет вид кофейной гущи,
что обусловлено превращением гемоглобина
под влиянием соляной кислоты в
соляно-кислый гематит.
При профузных кровотечениях
в рвотных массах обнаруживаетсянеизмененная
кровь.
Дегтеобразный стул (мелена)
наблюдается при потере крови более
80-200 мл. Мелена характеризуется жидкой
или кашицеобразной консистенцией кала
и его черным цветом. Под влиянием кишечной
флоры происходит образование из
гемоглобина излившейся крови
сернистого железа, имеющего черный
цвет.
Выраженность общих симптомов
острой кровопотери зависит от ее величины
и скорости. Чем быстрее происходит
кровотечение и массивнее кровопотеря,
тем более выражены общие нарушения, к
которым относятся : обморочное состояние,
жажда, сухость во рту, головокружение,
гипотония, тахикардия, слабый пульс,
одышка.
Кровопотеря более 50 % объема
циркулирующей крови вызывает развитие
геморрагического шока.
К лабораторно-инструментальным методам
диагностики острого язвенного кровотечения
относятся :
1.
Общий анализ крови. — в первые часы при
кровопотере может наблюдаться умеренное
снижение гемоглобина и количества
эритроцитов. Через 1-2 дня после остановки
кровотечения развивается нормо- или
гипохромная анемия.
2.
ЭКГ.- отмечается синусовая тахикардия,
иногда экстрасистолия.
3. Гастродуоденоскопия.
При подозрении на язвенное
кровотечение, а тем более при его наличии
обязательно проводится ургентная фгдс
с диагностической и лечебной целью.
4. Анализ кала на скрытую кровь
(при подозрении на латентное
кровотечение).
Синдром желудочного кровотечения
необходимо дифференциро-вать с синдромами
пищеводного и кишечного кровотечений.
Причиной пищеводного кровотечения
наиболее часто является разрыв варикозно
расширенных вен пищевода при синдроме
порталь-ной гипертензии. Рвотные массы
при этом содержат темно-красную
неизмененную кровь, так как не происходит
ее взаимодействие с соляной кислотой.
При расположении источника кровотечения
в 12-перстной кишке или нижележащих
отделах кишечника кровавая рвота может
вообще отсутствовать.
Окраска каловых масс имеет
важное дифференциально-диагностическое
значение для определения места
расположения источника кровотечения.
Дегтеобразный стул характерен для
геморрагий из верхних отделов жкт. Кал
темно-вишневого цвета бывает при
уме-ренном кровотечении из дистального
отдела тонкого или правой половины
толстого кишечника. Примесь алой крови
в каловых массах указывает, что источник
кровотечения расположен в дистальном
отделе толстого кишечника.
16. Язвенная болезнь желудка и
12-перстной кишки осложняетсястенозом
привратника или начального отдела
12-перстной кишки в 6-15 % случаев.
клиническая картина
пилородуоденального стеноза зависит
от стадии его течения — компенсированная,
субкомпенсированная и декомпенсированная.
Общими клиническими признаками
синдрома нарушенной эвакуации из желудка
являются:
— чувство тяжести и переполненности
после еды, в дальнейшем беспокоят
значительные боли в эпигастрии ;
— отрыжка вначале кислым, затем
тухлым ;
— обильная рвота, содержащая накануне
съеденную пищу ;
— прогрессирующее похудание больного
;
— мучительная жажда ;
— тетания, обусловленная электролитными
нарушениями ;
— отсутствие аппетита.
При объективном обследовании
больного выявляют следующие симптомы
:
— заострившиеся черты лица ;
— сухость кожи, снижение ее тургора
и эластичности ;
— при осмотре живота в проекции
желудка заметны перистальтические
волны, которые в стадию декомпенсации
исчезают ;
— при перкуторной пальпации желудка
определяется шум плеска через несколько
часов после еды или даже натощак. Нижняя
граница желудка определяется значительно
ниже пупка, что указывает на расширение
желудка.
лабораторно-инструментальная
диагностика.
1. Рентгенологически отмечается
значительное количество желудочного
содержимого натощак, умеренное его
расширение. Перистальтика вначале
оживленная, усиленная, затем быстро
ослабевает. Конт-растное вещество
остается в желудке 6 и более часов .
2. При исследовании общего анализа крови
выявляют нормо- или гипо-хромную анемию.
По мере прогрессирования стеноза
возможно повы-шение количества эритроцитов
и гемоглобина. Характерно увеличе-ние
соэ.
3. Биохимический анализ крови : снижение
общего белка и альбумина, гипонатриемия,
гипокалиемия, гипохлоремия, гипокальциемия.
Резко выраженная гипохлоремия
сопровождается развитием алкалоза и
по-вышением содержания в крови мочевины.
4. На ЭКГ отмечаются выраженные
диффузные изменения в миокарде — снижение
амплитуды зубца t во многих отведениях.
При нарушениях электролитного состава
крови появляются характерные для гипо-
кальциемии и гипокалиемии изменения
на ЭКГ.
Соседние файлы в папке доп
- #
- #
- #
- #
- #
21.08.2018112.64 Кб94.doc
- #
Источник

