Исходы при осложнениях острого панкреатита
Панкреатит опасен осложнениями. Ранние осложнения при панкреатите в острой фазе появляются по причине выброса в организм токсинов, образовавшихся в результате распада тканей поджелудочной.
На вторую неделю, на фоне выброса продуктов распада, появляются поздние осложнения острого панкреатита, возникновение которых связано с попаданием инфекции в организм.
В случае хронического панкреатита рецидивы случаются нечасто. При осложнениях подобного типа страдает печень, желчевыводящие пути. Деформация ткани поджелудочной приводит к кистам, фиброзу, раку. Изменение локального иммунитета заканчивается воспалениями.
Виды осложнений
На ранние осложнения острого панкреатита указывает:
- Шок, возникающий по причине попадания в кровь токсинов и продуктов жизнедеятельности железы. Сопровождается состояние острой болью.
- Ферментативный перитонит, в результате которого излишек ферментов, выделяемых железой, агрессивно воздействует на брюшину.
- Панкреонекроз, либо воспаление поджелудочной железы, отличающееся высокой смертностью.
Панкреонекроз
Как влияет интоксикация, вызванная острым панкреатитом, на организм
В результате интоксикации при панкреатите возможны заболевания, связанные с почечной и печёночной недостаточностью. На фоне прогрессирующего заболевания железы развивается язва, желтуха. Острый панкреатит провоцирует поражение лёгких. Токсическая пневмония развивается следствием негативного воздействия токсинов на систему дыхания. Токсины вызывают нарушение работы нервной системы в виде депрессий и психоза.
После относительной стабилизации общего состояния при панкреатите возникают поздние осложнения. Происходит чаще на третью неделю после появления острой формы заболевания. В запущенных ситуациях указанные осложнения заканчиваются сепсисом. Лечить больных с подобными диагнозами следует в условиях стационара.
Заболевания, относящиеся к гнойным воспалениям:
- Гнойный панкреатит, приводящий к увеличению железы.
- Парапанкреатит, воспаление околопанкреатической клетчатки.
- Флегмона – осложнение в виде воспаления околожировой клетчатки.
- Абсцесс брюшной полости, сопровождаемый гнойным воспалением.
- Образование свищей.
- Сепсис, характеризующийся крайне высокой смертностью.
Описанные патологии в случае неэффективного лечения, несоблюдения рекомендаций специалистов часто приводят к отмиранию клеток, воспалительным процессам, заканчивающихся летальным исходом.
Поздние осложнения
К поздним осложнениям панкреатита относят проблемы.
Пилефлебит
Осложнение представляет воспаление воротной вены, собирающей кровь из непарных органов. Заболевание сопровождается болезненными состояниями в правой части живота. Симптомами патологии считают желтуху, повышенную потливость, высокую температуру.
Болезнь быстро развивается, запас времени на лечение ограничен. Установление неправильного диагноза, несвоевременное оказание помощи по большей части приводит к смерти.
Аррозивное кровотечение
Состояние характеризуется тем, что стенки сосудов под действием ферментов разъедаются.
Каковы прогнозы острого осложнения панкреатита?
В случае появления осложнений при остром панкреатите возможны неутешительные прогнозы. Многие часто заканчиваются летальным исходом. Неизбежными причинами являются гнойные воспаления, перетекающие в сепсис.
Главной причиной, влияющей на течение заболевания, становится алкоголь. Пациенты, не отказавшиеся от его смертельного влияния, становятся инвалидами или умирают.
Инфицированный панкреонекроз и его последствия
Указанная тяжёлая форма осложнения встречается у трети больных.
Инфицированный панкреонекроз
- Течение болезни: характеризуется воспалительными процессами, связанными с перебоями поступления крови к железе. В результате происходит отмирание тканей, развивается некроз. Отмершие клетки инфицируют организм. При попадании инфекции в кровь нарушается работа прочих органов. Подобное осложнение происходит спустя три недели после появления первых признаков панкреатита в острой форме. При безрезультатном лечении больной умирает.
- Как прочие инфекции, упомянутый вид осложнения лечится антибиотиками. Для остановки заражения первоначально требуется удалить омертвевшую часть. Удаление омертвевшей части производится несколькими способами. Самый простой вид удаления – катетер. При сложных формах заболевания назначается лапароскопическая операция. Процесс хирургического вмешательства выглядит так – участок на спине немного надрезают, после чего вводят тоненькую трубку. По трубке удаляются остатки отмершей ткани. Методом лапароскопии пользуются не постоянно. Для людей, страдающих ожирением, надрез делается на животе. Инфицированный панкреатит считается серьёзным осложнением. Даже при перворазрядной медицинской помощи каждый пятый перечисленный больной умирает по причине отказа функционирования соседних органов.
- Проявляется и синдром системного воспалительного ответа (ССВО). Это распространённый диагноз, появляющийся при остром панкреатите, и приводящий к нарушению деятельности организма.
Синдром системного воспалительного ответа
- Симптом ССВО – высокая температура, достигающая 38 градусов. Иногда столбик термометра падает ниже 36 градусов. Увеличение частоты сердцебиения. Учащённое дыхание. К сожалению, неизвестны способы лечения подобного осложнения. Терапия преимущественно заключается в общей поддержке организма до остановки воспалительных процессов. Сложность заболевания зависит от органа, перестающего нормально функционировать.
Что такое псевдокиста
Это распространённое осложнение, связанное с неэффективным лечением острого панкреатита.
Образования приобретают формы «мешочков», образовавшихся на стенках поджелудочной. Внутри наростов заключена жидкость. Подобные патологии образовываются спустя месяц после установления диагноза. Без оборудования определить псевдокисты невозможно. Некоторые симптомы указывают на наличие патологии. Проявляются в виде:
- диареи и вздутий живота;
- тупой боли в животе;
- расстройства системы ЖКТ.
Если больной не чувствует дискомфорта, связанного с присутствием образований, устранять их не нужно. Если размер кисты увеличивается до шести сантиметров, появляется кровотечение. Образования больших размеров лечат с помощью выкачивания жидкости из полости.
Как избежать осложнений, связанных с острым панкреатитом?
Весомой причиной риска выступает алкоголь, употребление которого приводит к печальным последствиям. Уменьшить негативные факторы поможет соблюдение рекомендаций специалистов и изменение способа жизни. Исключение алкоголя из рациона уменьшает риск появления иных, не менее опасных болезней, к примеру, рака.
Камни желчного пузыря
Для предупреждения желчекаменной болезни требуется правильно питаться. В рационе больного, страдающего таким диагнозом, должно присутствовать минимальное количество жиров.
Приоритеты в питании отдаются овощам, зерновым культурам и фруктам. Основными составляющими диеты станут овсяные хлопья, каши из коричневого риса или овсянки. Подобная диета направлена на уменьшение количества холестерина в составе желчи.
Ожирение
Полные люди часто страдают камнями в желчном пузыре, повышением холестерина. Чтобы этого не произошло, приходится постоянно поддерживать нормальный вес, соблюдать диету и заниматься лечебной физкультурой. Популярными видами упражнений являются аэробика, езда на велотренажёре или велосипеде. Если появились сомнения по поводу выбора упражнений, обратитесь за помощью к медицине.
При любом виде осложнений требуется устранить боль и интоксикацию. Описанные симптомы лечат антибиотиками широкого спектра. Выполнение чётких рекомендаций врачей, хоть и не гарантирует полное излечение, зато обещает хорошее самочувствие и ведение полноценной жизни.
Источник
Деструктивные осложнения острого панкреатита являются частой причиной летальных исходов при асептическом (неинфекционном) воспалении поджелудочной железы. Несмотря на достижения в области консервативного и оперативного лечения заболевания, показатели смертности в случае развития патологических гнойно-септических процессов в самой железе, окружающих ее органах и тканях все еще пугающе высоки.
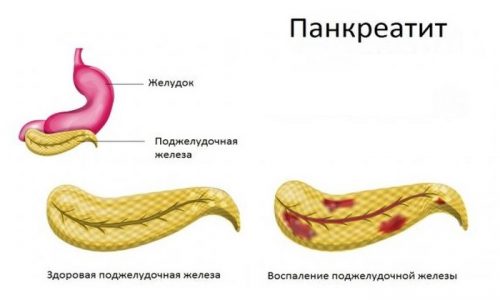
Панкреатит это заболевание при котором наблюдается воспаление поджелудочной железы.
Классификация осложнений
Острый панкреатит характеризуется фазовым течением и многообразием видов осложнений – патологических изменений в тканях поджелудочной железы и близлежащих органов.
Гнойные
Гнойные осложнения панкреатита развиваются вследствие агрессивного действия на ткани поджелудочной железы и соседних органов панкреатического сока, крови и лимфы, а также присоединения к воспалительному процессу вторичной инфекции.
Гнойно-септические осложнения воспаления поджелудочной железы:
- ферментативный разлитой перитонит (обширное воспаление серозных оболочек брюшины и брюшных органов);
- абсцессы (изолированные гнойные полости) стенок брюшной полости, брюшины и двухслойной ткани, покрывающей органы брюшной полости;
- абсцессы соединительнотканной капсулы поджелудочной железы, парапанкреатической клетчатки и сальниковой сумки;
- забрюшинная флегмона (воспаление забрюшинной клетчатки);
- гнойный паранефрит (воспаление околопочечной клетчатки);
- абсцессы печени;
- гнойный медиастенит (воспаление средостения);
- абсцедирующая пневмония (абсцесс легкого);
- реактивный гнойный плеврит (воспаление оболочки легкого);
- фибринозный перикардит (воспаление наружной оболочки сердца);
- сепсис (заражение крови).

Острый панкреатит характеризуется фазовым течением и многообразием видов осложнений – патологических изменений в тканях поджелудочной железы и близлежащих органов.
Ранние
Ранние осложнения острого панкреатита могут развиться на первых этапах поражения поджелудочной железы, чем сильно осложняют течение болезни.
К ним относятся следующие патологии:
- шок;
- желудочно-кишечные кровотечения;
- спазм бронхиальной мускулатуры и кровеносных сосудов легких;
- острую печеночную и почечную недостаточность;
- сердечно-сосудистую недостаточность;
- отек головного мозга;
- тромбоз предлежащих сосудов и вен;
- парез (паралич мускулатуры) кишечника;
- интоксикационные психозы.
Поздние
К поздним осложнениям острого панкреатита относят все виды гнойно-септических поражений, связанных с панкреонекрозом железы, а также:
- кисты;
- свищи;
- внутренние полостные и наружные кровотечения;
- сдавливание общего желчного протока, выходного отдела желудка и двенадцатиперстной кишки;
- механическую желтуху;
- множественные поражения нервов (полиневрит) вследствие длительной интоксикации организма.

Осложнения могут быть ранние и поздние.
Постнекротические
Постнекротические осложнения острого воспаления поджелудочной железы:
- локальные и обширные гнойно-некротические поражения органов и систем человека;
- острые жидкостные скопления в брюшной полости;
- ложные кисты больших размеров;
- полиорганная недостаточность (нарушение функций нескольких органов и систем одновременно).
Причины
Неправильную работу поджелудочной железы, излишнее производство ферментов, затруднение оттока панкреатического сока и развитие осложнений вызывают:
- инфекции;
- заболевания кишки прямой, тонкой или двенадцатиперстной;
- злоупотребление алкогольными напитками;
- неполноценное питание;
- нервно-психические перегрузки;
- глистные инвазии.
Обратный ток желчи и пищеварительных соков при осложнениях острого панкреатита, а также повышенное давление ферментативной жидкости приводят к изменениям в протоковой системе поджелудочной железы, инфильтрации (просачиванию) панкреатического секрета в клетки органа и их самоперевариванию. Этот процесс относится к трупным изменениям в органе.
Ферменты, попадая в большом количестве в кровоток, вызывают сужение просвета сосудов, повреждение их стенок и разрывы капилляров. Это провоцирует спазм артерий, образование тромбов, кровоизлияния, отек и некроз (отмирание) тканей поджелудочной железы.
Деструктивные гнойные осложнения провоцируются деятельностью стафилококков, стрептококков, грибков, кишечной инфекции (кишечной палочки) и другой патогенной микрофлоры, обитающей в желудочно-кишечном тракте и кровеносной системе человека.
Симптомы
Острый панкреатит и его осложнения характеризуются рядом признаков, указывающих на заболевание.
Симптомы развития деструктивных изменений в поджелудочной железе:
- интенсивная боль опоясывающего характера в эпигастральной области;
- тошнота;
- многократная рвота без облегчения;
- тахикардия, боль за грудиной;
- повышение артериального давления;
- сухость слизистых оболочек;
- желтушность кожных покровов и белочной оболочки глаз (токсический гепатит);
- гиперемия лица (покраснение, вызванное переполнением сосудов кровью);
- цианоз (синюшная окраска) кожи живота и туловища;
- вздутие живота;
- одышка;
- лихорадка;
- потеря сознания.
В клиническом анализе крови отмечается изменения клеточного состава – аномально низкое количество лимфоцитов, лейкоцитоз.
Норма у женщин и мужчин:
- лимфоциты – 1,2 – 3,0х10*9/л;
- лейкоциты – 4,0 – 9,0х10*9/л.
При панкреатическом синдроме наблюдаются нарушения психики – это депрессия, страх, возбуждение, заторможенность.
Диагностика
Алгоритм диагностики осложнений острого панкреатита включает в себя сбор анамнеза и оценку клинической картины заболевания, установление факта перенесенного приступа, подтверждение диагноза, выявление признаков патологических изменений при помощи неинвазивных и малоинвазивных методов исследований.
Следующие исследования назначаются при стандартном обследовании в случае осложнения острого панкреатита:
- общий клинический и биохимический анализы крови;
- анализ мочи;
- УЗИ брюшной полости и забрюшинного пространства;
Уточняющие методы исследований, проводимые при недостаточной информативности протокольного комплекса:
- лапароскопия;
- обзорная рентгенография брюшной полости;
- гастроскопия (ЭГДС);
- КТ органов брюшной полости и забрюшинного пространства;
- рентгенография желудка;
- цистография с рентгенографией желудка и двенадцатиперстной кишки.
Лечение осложнений
Деструктивные изменения в поджелудочной железе могут угрожать жизни, поэтому пациенты с осложнениями острого панкреатита лечатся в условиях стационара под наблюдением врача, соблюдая клинические рекомендации.
Хирургическое
При необходимости вместо диагностической лапароскопии используется малоинвазивное хирургическое вмешательство.
Операция проводится с целью:
- вскрытия зон скопления экссудата (жидкости, накопившейся в брюшной полости в результате воспалительного процесса);
- эвакуации экссудата;
- удаления токсичных веществ (перитонеальный лаваж).
Для оттока панкреатического сока проводится декомпрессия желчевыводящих путей.
Показания к экстренной лапаротомии (хирургическому вскрытию брюшной стенки) с последующим наружным дренированием (отсасыванием аномально скопившейся жидкости):
- гнойные осложнения;
- аррозивные кровотечения;
- обширная забрюшинная флегмона;
- парез кишечника;
- нарастающая желтуха;
- отсутствие эффекта от консервативного лечения в течение 48 часов после приступа острого панкреатита.
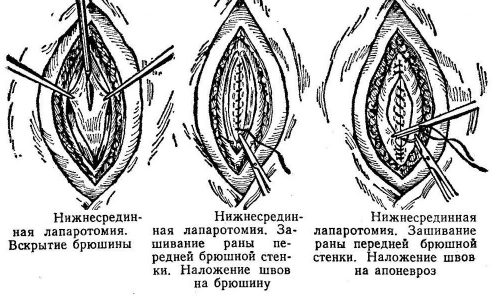
Показаниями к экстренной лапаротомии являются гнойные осложнения, аррозивные кровотечения, обширная забрюшинная флегмона, парез кишечника, нарастающая желтуха.
Диета и лечебное питание
Так как прием пищи стимулирует секрецию пищеварительных соков, пациентам с острым панкреатитом показано лечебное голодание. Допустимо употребление щелочного питья в объеме до 1,5 л в сутки. Продолжительность голодания и необходимость внутривенного или зондового питания определяется лечащим врачом на основании состояния пациента и вероятности возникновения обострения при естественном вводе пищи.
В дальнейшем больным рекомендуется придерживаться лечебной диеты и режима питания (стол №5 по Певзнеру).
Народные средства
Лечение осложнений острого панкреатита в домашних условиях при помощи средств народной медицины недопустимо. Применение натуропатии возможно с разрешения врача на стадии реабилитации пациента.
Медикаментозное
Консервативное лечение показано при отечном остром панкреатите с панкреонекрозом в легкой степени.
Лекарственные препараты принимаются пациентом с целью устранения болевого синдрома, угнетения функций поджелудочной железы, улучшения кровообращения и обмена веществ в органе, профилактики деструктивных изменений.
Медикаментозные средства, применяемые для лечения осложнений острого панкреатита:
- анальгетики;
- спазмолитики;
- цитостатики;
- блокаторы панкреатической секреции (ингибиторы протеаз);
- антигистаминные препараты;
- антибиотики;
- стимуляторы моторики кишечника;
- иммуномодуляторы.

Лекарственные препараты принимаются пациентом с целью устранения болевого синдрома, угнетения функций поджелудочной железы, улучшения кровообращения и обмена веществ в органе, профилактики деструктивных изменений.
При необходимости проводятся новокаиновые блокады, назогастральная аспирация (принудительное удаление) желудочного содержимого, инфузионная терапия (введение в кровоток коллоидов, кристаллоидов с целью коррекции или предотвращения потерь питательных веществ).
Особенности лечения у детей
Причиной нарушений в работе поджелудочной железы у ребенка могут быть травмы живота, гельминтозы, заболевания желудочно-кишечного тракта, эндокринные патологии. Помимо явных симптомов, развитие осложнений острого панкреатита у детей сопровождается резкой потерей веса, неустойчивым стулом, отказом от пищи.
Лечение проводится теми же методами, что и у взрослых, с упором на своевременную диагностику и консервативное лечение. При необходимости оперативного вмешательства предпочтение отдается малоинвазивным эндоскопическим методам.
Острый панкреатит. Как предотвратить «взрыв» в животе
Вопрос здоровья. Острый панкреатит. 21.07.2014
Острый панкреатит
Профилактика
Профилактика развития осложнений острого панкреатита сводится к своевременному обращению за медицинской помощью при первых симптомах заболевания. Чем раньше выявлены морфологические изменения в поджелудочной железе, тем быстрее будут купированы деструктивные процессы в органе.
Прогноз жизни
Прогноз жизни при своевременном лечении мелкоочаговых и крупноочаговых деструкций острого панкреатита в большинстве случаев благоприятный. Летальность при тотально-субтотальных некрозах достигает 20-40%.
В случае развития деструктивных осложнений возможна потеря работоспособности с определением на 1 год II или III группы инвалидности.
Источник
Нередко после длительного воспалительного процесса, затрагивающего поджелудочную железу, врачи диагностируют осложнения острого панкреатита. Возникшие изменения в запущенном виде носят необратимый характер и способствуют возникновению некрозных проявлений.
Виды осложнений
Развитие осложнений, вызванных острым панкреатитом, в последнее время неуклонно возрастает. Больные с этим диагнозом в структуре хирургических стационаров занимают более 15 процентов. При игнорировании человеком основных симптомов острого панкреатита (болевой опоясывающий синдром, в верхней части живота, мучительная рвота, кровоизлияния в области пупка, желтушность склер, синие пятна на теле, метеоризм, вздутие живота, изжога, повышение температуры) помочь пациенту иногда уже не представляется возможным.
Можно выделить ранние и поздние осложнения.
Массивный выброс избытков ферментов и веществ тканевого распада железы в кровь характерен раннему периоду этого заболевания. Он проявляется:
- шоком;
- почечно-печеночной и сердечно-сосудистой недостаточностью;
- легочными изменениями;
- кровотечениями и язвами в желудке или кишечнике;
- перитонитами и гнойным течением болезни;
- психическим отклонением, которое вызвано интоксикационным психозом;
- желтухой;
- тромбозом сосудов;
- воспалительным поражением серозной оболочки сердца.
У более половины больных осложнения развиваются в форме серозного или гнойного перитонита. Осложнение острого панкреатита проявляется в изменении цвета кожи, повышением температуры, отклонением от нормы пульса и артериального давления.
Через 14 дней с момента начала раннего осложнения панкреатита присоединяется вторичное инфицирование. Болезнь переходит в стадию позднего осложнения и проявляется:
- в форме свищей, расположенных в области желудка или кишечника;
- абсцессами в брюшной полости;
- некрозами поджелудочной железы;
- заражением крови;
- кровотечениями;
- поражением опухолями тканей железы;
- флебитами;
- гнойными проявлениями, которые также поражают и клетчатку;
- парапанкреатитами.
Самым страшным является сепсис, который часто заканчивается летальным исходом.
Частыми осложнениями хронического панкреатита являются следующие заболевания:
- Реактивные гепатиты.
- Воспалительно-инфекционные болезни;
- Холестаз.
- Рак.
- Псевдокисты или кисты.
Острый панкреатит осложнения, классификация по тяжести проявлений:
- Легкая форма заболевания проявляется отеком органа и незначительным изменением близлежащих органов человеческого организма. Она быстро поддается лечению.
- Тяжелая степень течения болезни характеризуется выраженным нарушением работы органов.
Острый панкреатит системные осложнения поражают отдалённые органы и системы. Острый панкреатит местные осложнения поражают саму железу.
Причины острого панкреатита
Основной причиной развития острого воспалительного процесса поджелудочной железы врачи считают повреждение клеток, которые начинают преждевременно активировать ферменты. Обычно выработка ферментов осуществляется в неактивном виде. Они активируются, только попадая в пищеварительный тракт.
Патология железы нарушает процессы выработки ферментов. Они начинают проявлять активность в самом органе и переваривают ткани железы. Это приводит к отеку и поражению сосудов органа. Чаще всего диагностируют вторичный панкреатит, который появляется на фоне болезней других органов брюшной полости.
Некоторыми причинами, вызывающие острый панкреатит, являются:
- жирная, острая пища, злоупотребление алкогольными напитками;
- желчнокаменное заболевание;
- употребление лекарств, патологическое воздействие которых губительно для железы;
- вирусное заражение;
- врожденная аномалия органа;
- травмы железы;
- вмешательство хирургов, связанные с иными заболеваниями желчевыводящих путей и железы;
- воспалительные процессы.
Диагностика панкреатита
Диагностировать панкреатит, осложнения течения заболевания возможно при комплексном обследовании на основании жалоб пациента и наличии ряда симптомов. Подтверждением диагноза являются исследования крови и мочи, лапароскопия, компьютерная и жидкокристальная томография, ядерно-магнитный резонанс, радиоизотопное исследование, УЗИ, обзорная рентгенография, рентгено¬контрастное обследование с бариевой взвесью желудка и двенадцатиперстной кишки.
Общий анализ крови показывает наличие воспалительного процесса (увеличение лейкоцитов и ускорение СОЭ). Биохимия крови выявляет увеличение показателей амилазы и липазы. Падает содержание кальция и белка в крови, нарушается углеводный обмен. В моче наблюдается высокая концентрация диастазы и присутствует сахар.
Снижается эхогенность, наблюдается неоднородная структура органа, происходит диффузное увеличение железы вследствие отека. Наблюдается парез кишечника. Растягивается двенадцатиперстная кишка и в ней наблюдаются уровни жидкости.
Визуальные исследования помогают выявить абсцесс, кисты, очаговые некрозы жировых тканей, камни в желчном протоке.
Лечение при остром панкреатите
Лечение осложненного панкреатита производится в стационарном медицинском учреждении. В случае подозрения на острый панкреатит пациента доставляют в хирургическое или терапевтическое отделение. Медикаментозное лечение включает в себя:
- снятие болевого синдрома и интоксикацию;
- для предотвращения инфекционных осложнений назначают антибиотики;
- голод, лед и постельный режим;
- парентеральное питание;
- прием дезактиваторов панкреатических ферментов;
- коррекцию белкового, кислотно-основного, водно-электролитного баланса;
- угнетение функции поджелудочной железы;
- коррекцию нарушений микроциркуляции;
- отсасывание желудочного содержимого.
Хирургическое вмешательство проводится, если медикаментозный способ лечения не дал положительных результатов. Вскрытие показано в следующих случаях:
- абсцессы, кисты;
- перитонит;
- панкреонекроз;
- сопутствующего деструктивного холецистита;
- наличия камней;
- скопления в железе жидкости.
Прогноз острого панкреатита
Достаточно высокие показатели смертности при остром панкреатите заставляют медработников, относится с серьезностью к проявлениям данного заболевания. Неблагоприятный исход течения болезни зависит от возраста пациента, форме панкреатита и сопутствующих заболеваний.
Смертность составляет более 40 процентов при кровотечениях и гнойных поражениях. Прогноз вероятного летательного исхода основывается на некоторых признаках:
- кишечная непроходимость;
- нарастание сердечно-сосудистой недостаточности в первые четверо суток;
- прогрессирование дыхательной недостаточности;
- ферментативный панкреатит;
- эрозивные кровотечения;
- некроз стенок внутренних органов;
- инфицированные очаги;
- снижение диуреза;
- панкреатический психоз;
- холестатическая желтуха.
Вероятность летального исхода составляет более 80 процентов при наличии более трех критериев.
Профилактические меры направлены на диагностику и лечение болезней желудка, кишечника, желчевыводящих систем, печени, нормализацию режима питания. Следует исключить однообразное питание, жирную и обильную пищу, острые приправы, алкоголь. Отказаться от курения.
Острый панкреатит не является приговором, если своевременно выявить и начать лечить эту болезнь.
Источник


