Индуративного панкреатита симптомы и лечение
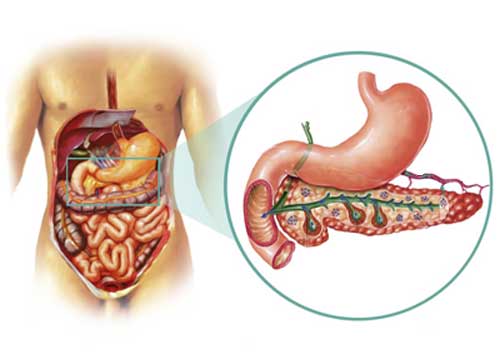
Хронический индуративный панкреатит — поражение поджелудочной железы, возникающее при неправильном лечении острой формы этого заболевания. Характеризуется замещением железистых тканей соединительными, орган при этом сильно увеличивается или уменьшается в размерах, ухудшаются его секреторные функции.

Хронический индуративный панкреатит — поражение поджелудочной железы, возникающее при неправильном лечении острой формы.
Причины и факторы риска
Индуративный панкреатит чаще всего возникает у людей пожилого возраста, к развитию болезни у молодых пациентов приводят следующие факторы:
- Неправильное питание. Нарушению функций поджелудочной железы способствуют нерегулярные приемы пищи, несоблюдение назначенной врачом диеты, употребление жирных, жареных, копченых и соленых блюд.
- Курение, употребление спиртных напитков. Продукты распада алкоголя неблагоприятно сказываются на состоянии железистых тканей, способствуя их разрушению и замещению соединительнотканными волокнами.
- Нарушение кровообращения в брюшной полости.
- Наличие опухолей поджелудочной железы доброкачественного или злокачественного характера.
- Дефицит витаминов и микроэлементов.
- Запущенные формы острого панкреатита.
- Заболевания печени, кишечника, желудка, желчного пузыря (цирроз, злокачественные опухоли, язвенные поражения.
- Депрессивные расстройства, частые стрессы. Способствуют снижению иммунитета, на фоне которого начинают развиваться воспалительные процессы.
Аутоммунная агрессия. Данное патологическое состояние характеризуется выработкой антител, уничтожающих здоровые клетки.
Симптомы и проявления
Клиническая картина индуративного панкреатита не отличается от таковой при острой форме этой патологии. Она включает:
- Приступы тошноты и рвоты, не приносящие пациенту облегчения, которые чаще всего возникают при нарушении принципов правильного питания.
- Нарушение пищеварения. Хронические запоры сменяются диареей, наблюдается усиленное газообразование, урчание в животе.
- Признаки механической желтухи. Отмечается пожелтение кожных покров и склер, изменение цвета кала и мочи.
- Сильные боли в верхней части живота, распространяющиеся на спину, правое подреберье и желудок.
- Признаки интоксикации организма. Пациент жалуется на головную боль, общую слабость, повышенную температуру.
- Ощущение тяжести в животе.
- Снижение аппетита, резкая потеря веса.
- Вялость, снижение физической активности и работоспособности после употребления пищи.
- Признаки сахарного диабета (жажда, учащенное мочеиспускание, онемение конечностей,кожный зуд).
Прием Контрикала помогает восстановить поджелудочную.
Диагностика
Для выявления индуративного панкреатита используются следующие диагностические процедуры:
- Первичный осмотр. При пальпации можно обнаружить увеличение, уплотнение и болезненность поджелудочной железы. Для индуративного панкреатита характерно усиление боли при нажатии на область, расположенную между последним ребром и позвоночным столбом слева.
- Общий анализ крови и мочи. Исследования проводятся для выявления характерных для воспаления признаков — лейкоцитоза, повышения СОЭ.
- Биохимический анализ крови. Помогает выявить повышение уровня глюкозы, билирубина, амилазы.
- Копрограмма. Кал при индуративном панкреатите содержит непереваренные частицы пищи.
- УЗИ поджелудочной железы. Помогает обнаружить фиброзно-склеротические включения — разрастания соединительных тканей, заменяющих железистые клетки.
- Фиброгастродуоденоскопия. Процедура позволяет оценить секреторную функцию поджелудочной: количество панкреатического секрета, активность ферментов.
- Холецистохолангиография. Исследование, необходимое для оценки состояния желчного пузыря.
В том случае, если необходимо исключить другие заболевания, имеющие похожие симптомы, применяются дополнительные методы:
- Рентгенологическое исследование. При индуративном панкреатите обнаруживаются участки кальцинации тканей, свидетельствующие о длительном течении воспалительного процесса.
- Ретроградная панкреатография. Эндоскопическая процедура, используемая для определения состояния панкреатического протока и степени сужения его просвета.
- КТ. Назначается при наличии подозрений на злокачественные опухоли поджелудочной железы и близлежащих органов.
- Биопсия. Используется для уточнения формы панкреатита. При индуративном его типе обнаруживаются объемные разрастания соединительной ткани, участки некроза железистых структур.

КТ назначается при наличии подозрений на злокачественные опухоли поджелудочной железы и близлежащих органов.
Лечение индуративного панкреатита
Индуративный панкреатит считается неизлечимым заболеванием. Терапия направлена на улучшение общего состояния организма, продление периодов ремиссии, профилактику осложнений. Для этого применяют лекарственные препараты, хирургические вмешательства, специальные диеты и народные средства.
В халате врача. Хронический панкреатит
Хронический и острый панкреатит. Панкреатит и калькулезный холецистит безопасное лечение.
Хирургическое вмешательство
Операция показана при запущенных формах панкреатита, приводящих к развитию кист, желтухи, панкреонекроза. Противопоказано хирургическое вмешательство при:
- сахарном диабете;
- нарушении обмена веществ;
- острой сердечной недостаточности;
- старческом возрасте.

Противопоказано хирургическое вмешательство при старческом возрасте.
При индуративном панкреатите применяются следующие методы:
- Стентирование. Установка сетчатого каркаса помогает восстановить проходимость протоков железы, устранить болевой синдром.
- Резекция поджелудочной железы. Частичное или полное удаление органа проводится при наличии обширных участков некроза, доброкачественных и злокачественных новообразований, кальциноза тканей.
- Холецистиэктомия. Удаление желчного пузыря показано при панкреатите, сопровождающемся закупоркой желчевыводящих протоков.

Операция показана при запущенных формах панкреатита.
Консервативное лечение
Схема медикаментозного лечения индуративного воспаления поджелудочной включает:
- Спазмолитики (Но-шпа, Папаверин). Устраняют спазм и болевой синдром, нормализуют отток панкреатического секрета и желчи. Применяются для оказания первой помощи при панкреатическом приступе.
- Ферментные препараты (Креон, Панкреатин). Разгружают поджелудочную железу, нормализуют процессы пищеварения. Таблетки принимают во время еды, запивая небольшим количеством теплой воды.
- Антацидные средства (Альмагель, Маалокс). Используются для устранения симптомов сопутствующих панкреатиту состояний.

Схема медикаментозного лечения индуративного воспаления поджелудочной включает ферментный препарат Креон.
Народные средства
Для лечения индуративного панкреатита можно лечиться травами:
- Золотой ус. Для приготовления настойки берется побег длиной 15-20 см, растение мелко нарезают, помещают в стеклянную посуду, заливают 200 мл водки. Препарат настаивают 2 недели, принимают по 10 капель через полчаса после еды.
- Сбор из укропа, хвоща полевого и створок фасоли. Ингридиенты измельчают и смешивают в равных пропорциях. 1 ст. л. сбора заливают 0,5 л кипятка, настаивают в термосе 12 часов. Пьют по 100 мл 3 раза в день.
Диета
Правильное питание при индуративном панкреатите помогает замедлить развитие патологического процесса, нормализовать работу пищеварительной системы, снизить уровень глюкозы в крови.
Из рациона исключаются:
- кондитерские изделия;
- копчености;
- газированные напитки;
- кислые соки и фрукты;
- соленые и маринованные продукты;
- жареные блюда;
- консервы.
Пищу готовят на пару, отваривают или запекают. Питаются небольшими порциями, 5-6 раз в день.
Профилактика
Индуративный панкреатит считается хроническим заболеванием, которое периодически обостряется. Продлить период ремиссии помогает правильное питание, ведение здорового образа жизни, регулярное посещение врача. Рекомендуется отказаться от вредных привычек, стараться избегать стрессовых ситуаций.
Оценка статьи:
(пока оценок нет)
Загрузка…
Источник
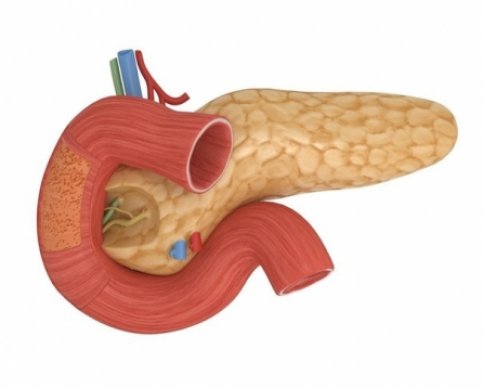
Индуративный панкреатит представляет собой хроническое заболевание поджелудочной железы, в основе которого лежит частичное обезыствление, фиброз и нарушение проходимости протоков железы. Воспалительный характер патологического процесса приобретает хроническую форму ввиду частых обострений острого панкреатита.
Характерными морфологическими особенностями заболевания являются: атрофия активно функционирующих железистых клеток, разрастание несвойственной этому органу соединительной ткани и, как следствие, снижение функциональной активности железы.
Выделяют 3 степени тяжести течения заболевания:
- Легкая – эпизоды обострения наблюдаются не чаще 2 раз за год. Масса тела больного не снижается, болевой синдром купируется медикаментами;
- Средняя – эпизоды обострения около 4 раз в течение года. Болевой синдром более длителен и выражен. Имеет место нарушение как внешней, так и внутренней секреторной функции поражённого органа;
- Тяжелая – длительный эпизод рецидива затягивается. Функция железы нарушена в значительной степени.
Этиологические и предрасполагающие факторы
В развитии такой патологии пищеварительной системы, как панкреатит особое значение имеют следующие причины:
- Часто возникающие эпизоды острого панкреатита;
- Распространение инфекционных агентов из гастродуоденальной зоны, а также желчевыводящих путей, как при остром панкреатите, так и при других инфекционных и воспалительных заболеваниях.
Помимо четко определенных этиологических факторов, в возникновении данного заболевания играют роль и такие провоцирующие (предрасполагающие) факторы, как:
- ЖКБ (желчнокаменная болезнь) – в особенности наличие конкрементов в общем желчном протоке, а также протоке поджелудочной железы;
- Цирроз печени любой этиологии;
- Процесс пенетрации или прободения язвы, локализованной в желудке или двенадцатиперстной кишке, в поджелудочную железу;
- Часто возникающие стрессовые ситуации;
- Атеросклеротическое поражение сосудов;
- Сахарный диабет инсулинозависимый тип, при котором отмечается поражение эндокринных участков поджелудочной железы, ответственных за выработку инсулина;
- Злоупотреблением алкогольными напитками;
- Неправильное и несбалансированное питание: частое переедание, злоупотребление жирной, жареной, копченой пищей.
Клиническая картина заболевания
Данная форма панкреатита на начальных этапах своего развития не имеет специфических симптомов, позволяющих поставить верный диагноз только на основании клинической симптоматики. В первое патологический процесс проявляет себя достаточно скрыто и беспокоит больного крайне редко, что затрудняет его диагностику на раннем этапе развития ввиду позднего обращения больного к врачу.

Индуративный панкреатит, как и многие других формы этой болезни, имеет следующие признаки:
- Болезненные ощущения в надчревной области (в зоне эпигастрия), а также справа и слева от нее (в правом и левом подреберьях). Боли носят тупой, распирающий, ноющий характер. Интенсивность их может нарастать во времени и приобретать высокую степень. Боль при данном заболевании имеет особенность: иррадиацию в спину на том же уровне, на котором отмечается в животе (опоясывающий характер боли). Изначально боли могут купироваться приемом лекарственных препаратов, на более поздних стадиях не больному не помогает ни пероральный прием лекарственных средств, ни внутривенное их введение;
- Ощущение тяжести в животе;
- Приступы тошноты с последующей рвотой или без таковой;
- Нарушение стула – диарея или запор;
- Снижение аппетита, порой вплоть до полного его отсутствия;
- Повышение общей температуры тела (чаще субфебрильная);
- Снижение веса;
- Общая слабость и необъяснимое недомогание;
- В случае сдавления общего желчного протока увеличенной головкой железы отмечается желтуха. Степень желтушности кожных покровов и видимых слизистых оболочек определяется степенью закупорки протоков.
Диагностика
Для постановки диагноза недостаточно осмотра квалифицированного специалиста. С целью постановки наиболее точного диагноза врач назначает пациенту такие лабораторно-инструментальные методы обследования, как:
- Общий анализ крови, в котором отмечается повышение лейкоцитов и СОЭ – показатели, отвечающие за наличие воспалительного процесса в организме;
- Биохимический анализ крови – обращает внимание на себя повышенный уровень амилазы, билирубина, глюкозы;
- Общий анализ мочи – также отмечается увеличение нормального показателя амилазы;
- Копрограмма – оценивается степень переваривания пищевых остатков. Отмечается стеаторея и креаторея – наличие в кале непереваренных жировых и белковых частиц;
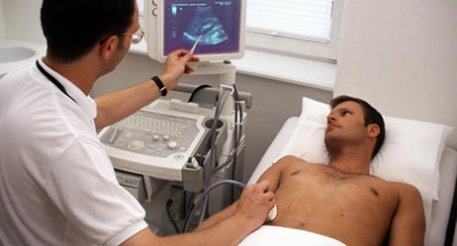
- УЗИ органов брюшной полости, особое внимание при котором уделяется непосредственно поджелудочной железе. Ультразвуковое исследование поджелудочной железы позволяет отметить увеличение её размеров, а также изменение в структуре паренхимы (имеет место как фиброзный, так и склерозирующий компонент);
- Эндоскопическая ретроградная панкреатография – проводится оценка диаметра главного желчного протока и степень его проходимости;
- ФГДС (фиброгастродуоденоскопия) – методика, позволяющая оценить внешнюю секреторную функцию органа;
- Рентгенографическое исследование железы, при котором отмечается отложение кальцинатов в органе;
- Холецистохолангиография – оценивается состояние желчного пузыря и его протоков;
- Компьютерная томография – зачастую используется с целью исключения онкологической патологии.
Лечение
В зависимости от течения и запущенности заболевания индуративный панкреатит может подвергаться как консервативному, так и оперативному лечению. Консервативное лечение направлено на уменьшение активности патологического процесса и снижение выраженности клинической симптоматики. Однако данный вид воздействия на патологический процесс не может полностью устранить его. В основе консервативного лечения этой болезни лежит прием следующих групп лекарственных препаратов:
- Спазмолитики (Но-шпа, Папаверин);
- Ферменты (Креон, Метионин, Панкреатин, Фестал);
- Антациды при повышенной кислотности желудочного сока (Фосфалюгель, Альмагель);
- Блокаторы гистаминовых Н-рецепторов (Циметидин, Ранитидин, Фамотидин);
- Витаминотерапия – особо внимание уделяется витаминам группы В.

Немаловажное значение имеет соблюдение лечебного диетического рациона и посещение специализированных мест с санаторно-курортным лечением органов пищеварительной системы.
В качестве дополнительных методов консервативного лечения нередко применяются и средства народной медицины. Наиболее эффективными в лечении панкреатита считаются такие лекарственные растения, как: трехлистная фиалка, трава зверобоя, кукурузные рыльца, трава спорыша и чистотела, корень одуванчика и плоды аниса.
Хирургическое лечение показано при нарушении оттока желчи по главному желчному протоку, наличии опухолевидных образований, активно разрастающихся кистах, выраженном некупирующемся фармацевтическими препаратами болевом синдроме, неэффективности консервативной терапии. При нарушении проходимости главного желчного протока выполняется продольная панкреатостомия с наложением анастомозов между протоком и петлёй тощей кишки, которая выключена из пассажа пищи.
Последствия
При отсутствии должного лечения или же при поздно диагностированном заболевании, возможно развитие следующих осложнений индуративного панкреатита:
- Появление и разрастание кист поджелудочной железы;
- Появление доброкачественных или злокачественных новообразований органа;
- Осложнения гнойного характера: абсцессы железы, перитонит, сепсис;
- Холестаз – нарушение оттока желчи;
- Кишечная непроходимость;
- Тромбоз селезеночной вены и др.
Профилактика
В основе профилактических мероприятий, направленных на предотвращение развития воспалительных процессов поджелудочной железы с последующим обезыствлением, фиброзом и склерозированием протоков лежит правильное рациональное питание, отказ от чрезмерного употребления алкоголя, своевременная диагностика и лечение хронических заболеваний пищеварительной системы.
Источник
Индуративный панкреатит возникает вследствие воспалительных процессов, которые поражают ткани поджелудочной железы. Заболевание носит хронический характер. Развитие патологии происходит медленно. Временной отрезок между отдельными приступами недуга может составлять несколько лет. Несмотря на преимущественно вялотекущий характер патологии, нарушение работы поджелудочной железы скрывает в себе повышенную опасность для здоровья.
Причины
Почему развивается индуративный панкреатит? Причины заключаются в неправильном питании. Нерегулярное, бессистемное употребление пищи ведет к сбоям в работе поджелудочной железы. Чаще всего патология дает о себе знать на фоне пристрастия к фастфуду, жирной еде, всевозможным копченостям, продуктам, которые содержат обилие специй и соли.
Прогрессу хронического индуративного панкреатита способствует наличие вредных привычек. Речь идет о регулярном употреблении алкоголя наряду с обилием выкуренных сигарет. Элементы распада спиртного угнетают стабильную работу поджелудочной железы. В сочетании с насыщением тканей никотином происходит разрушение местных структур. Ранее здоровые участки железы заменяются соединительными волокнами.
Индуративный панкреатит нередко возникает на фоне склонности человека к депрессивным состояниям. Затяжные эмоциональные потрясения ведут к угнетению иммунитета. Результатом становится неспособность поджелудочной железы противостоять воспалению.
Симптоматика

Симптомы индуративного панкреатита схожи с признаками развития острых воспалительных процессов в структуре печени. Как показывает клиническая статистика, на фоне недуга в половине случаев формируется сахарный диабет. Неприятность наблюдается по причине угнетения тканей, выполняющих эндокринные функции, в частности ответственных за синтез инсулина.
Клиническая картина заболевания индуративный панкреатит заключается в следующем:
- Регулярные приступы тошноты, которые вызывают отхождение обилия рвотных масс. Освобождение желудка от слабо переваренной пищи не приносит облегчения. Плохое самочувствие наблюдается в течение всего дня.
- Развитие запоров, поноса. Дает о себе знать общее нарушение стула. Больному приходится страдать от повышенного газообразования.
- Опоясывающая боль тупого характера в области поджелудочной железы. Дискомфорт постепенно перемещается в зону подреберья, под лопатку, отдает в спину. Ощущается тяжесть в желудке.
- Отмечается заметная потеря веса тела. Проблема возникает на фоне сознательного отказа от пищи. Действие обусловлено страхом перед формированием новых приступов невыносимой боли.
- После приема пищи человек нередко ощущает общую слабость, страдает от вялого тонуса, повышения температуры. Неприятности отражаются на снижении работоспособности.
Формы заболевания

Врачи выделяют несколько видов индуративного панкреатита.
Легкая форма течения недуга отличается едва заметными сбоями в функционировании поджелудочной железы. Человек практически не ощущает дискомфорт в области пищеварительных органов. Обострения, сопровождающиеся затяжными приступами боли и расстройствами желудка, отмечаются несколько раз в год.
Развитию средней формы индуративного панкреатита сопутствует более высокая частота обострений. Испытывать страдания доводится по паре раз в течение каждого сезона. Болевые ощущения носят выраженный, длительный характер.
Патология в тяжелой форме сопровождается непрерывными рецидивами. Каждый раз болевые ощущения становятся острее. Отмечаются серьезным сбои в работе поджелудочной железы, что самым негативным образом сказывается на самочувствии и состоянии всего организма.
Диета при хроническом индуративном панкреатите

Существенно замедлить прогресс патологии дает возможность правильное питание. Строгое соблюдение особой диеты позволяет привести в норму функционирование органов пищеварения, снизить концентрацию глюкозы в структуре крови. Обязательным условием для плодотворной борьбы с развитием заболевания выступает исключение из рациона сладкой пищи, различного рода копченостей, кислых овощей и фруктов, газированных напитков, консервации.
Диета при панкреатите поджелудочной железы, примерное меню:
- Завтрак – каши, приготовленный на паровой бане омлет, несладкий чай, небольшой ломтик сыра.
- Обед – постный овощной суп, отварное филе птицы, умеренно сладкий фруктовый кисель.
- Полдник – нежирный творог или йогурт, несладкий бисквит.
- Ужин – картофельное либо кабачковое пюре, тушеное рыбное филе, котлеты, приготовленные на пару, фруктовый компот.
Пожилым людям предлагается несколько иная диета при панкреатите поджелудочной железы. Примерное меню включает постный суп на основе куриного филе к завтраку. На обед к столу подают ленивые вареники с нежирным творогом, печеные яблоки или груши, морковное суфле. Вечером рекомендуется употреблять овощные супы-пюре. Соблюдение такой диеты связано с замедленным метаболизмом в организме пожилых людей и склонностью к запорам.
Диагностика
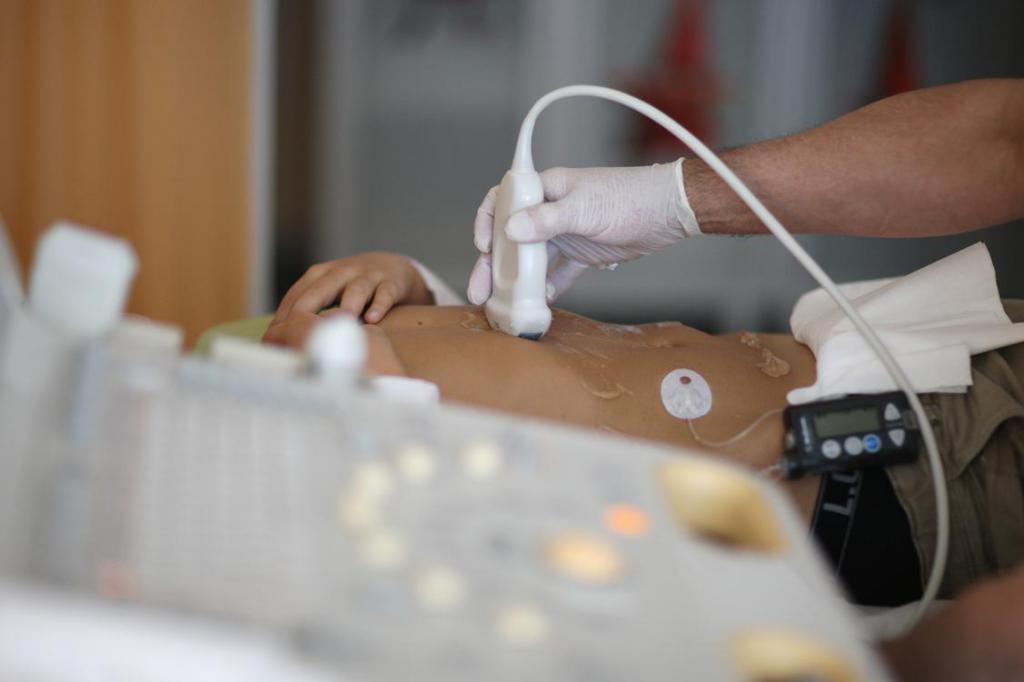
Действенным методом для постановки правильного диагноза выступает ультразвуковое исследование. По итогам мероприятия врачи получают возможность обнаружить патологические изменения в структуре тканей поджелудочной железы.
В ходе обследования больному нередко предписывают выполнение рентгена. Такая диагностика позволяет заметить участки тканей, где происходит концентрация кальция. Признак выступает свидетельством эндокринных сбоев и говорит о предпосылках к формированию патологии.
Медикаментозная терапия

В целях лечения индуративного панкреатита врачи назначают прием таких фармакологических средств:
- «Но-Шпа», «Папаверин» – оказывают спазмолитическое действие на ткани поджелудочной железы.
- «Альмагель», «Фосфалюгель» – биологически активные вещества в составе средств снижают уровень кислотности желудочных секретов.
- «Фестал», «Креон», «Метионин», «Панкреатин» – компоненты препаратов выступают источниками незаменимых ферментов, которые требуются для нормальной работы поджелудочной железы.
- Витаминные комплексы – способствуют общему укреплению организма и поддержанию иммунитета.
Народные методы лечения

Избежать возникновения рецидивов приступов индуративного панкреатита позволяет употребление следующего средства. Берут по столовой ложке измельченного сушеного сбора зверобоя, одуванчика, спорыша, цветков фиалки и рылец кукурузы. Ингредиенты заливают литром кипятка. Состав проваривают на малом огне в течение получаса. Лекарству дают настояться 10-15 минут. Жидкость сцеживают и употребляют в теплом виде по стакану перед каждой трапезой.
Избавиться от характерного дискомфорта при развитии заболевания дает возможность прием настойки золотого уса. Используют крупный корень целебного растения. Сырье мелко нарезают, укладывают в стеклянную банку и заливают крепким алкоголем в количестве 200-250 мл. Средство закупоривают крышкой, после чего отправляют настаиваться в темное место на 2 недели. Готовое лекарство употребляют по 10 капель после еды.
Хирургическое вмешательство
Если медикаментозная терапия и народное лечение заболевания не дает результат, врачи прибегают к операционному способу устранения проблемы. Используются следующие методики:
- Стентирование – в структуру поджелудочной железы внедряют сетчатый каркас, благодаря которому улучшается проходимость местных протоков.
- Резекция – ампутируют некротические участки тканей, убирают скопления кальция, иссекают новообразования злокачественного характера.
- Холецистэктомия – частично удаляют желчный пузырь, если имеет место полная закупорка протоков органа.
Профилактика
Заболевание относится к категории хронических патологий, которым сопутствуют периодические обострения. В случае индивидуальной склонности к развитию панкреатита требуется соблюдение ряда профилактических мер. Избежать возникновения неприятных симптомов дает возможность регулярное, рациональное питание наряду с ведение здорового образа жизни. Узнать о продуктах, которые способны провоцировать возникновение недуга, позволяет консультация опытного врача.
Нужно понимать, что индуративный панкреатит выступает серьезным заболеванием, которое невозможно полностью излечить. Поэтому людям с повышенной кислотностью пищеварительных соков и слабой поджелудочной железой крайне важно вести правильный образ жизни, исключив максимальное количество факторов риска.
Источник

