Хронический рецидив панкреатит что это такое
 Хронический рецидивирующий панкреатит
Хронический рецидивирующий панкреатитВ 1963 году на Международной Марсельской конференции была принята классификация 5 видов панкреатита. Так, по соглашению ведущих специалистов в области гастроэнтерологии были выведены основные группы:
- Острый панкреатит.
- Острый рецидивирующий панкреатит с биологическим и клиническим восстановлением органа пищеварения.
- Хронический рецидивирующий панкреатит, характеризующийся острыми атаками и неполным восстановлением тканевой структуры поджелудочной железы.
- Обструктивный панкреатит, который обусловлен нарушением проходимости проточного железистого канала и наличием камнеобразования.
- Необструктивная хроническая форма панкреатита, которая характеризуется функциональным и/или анатомическим повреждением органа пищеварительной системы.
В этой статье мы постараемся дать полную оценочную характеристику всех клинических проявлений, причин, симптоматических признаков, методов диагностики и способах лечения одного из видов хронического течения заболевания – рецидивирующего панкреатита хронической формы.
 Диагностика панкреатита
Диагностика панкреатита
Причины и клиническое проявление болезни
Хронический рецидивирующий панкреатит наблюдается чаще всего при холелитиазе, или желчнокаменной болезни, которая характеризуется образованием конкрементов (камней) в жёлчном пузыре или желчевыводящих протоках. Причинно-следственным фактором возникновения хронической формы заболевания поджелудочной железы принято считать злоупотребление алкоголем в сочетании с обильным иррациональным питанием. К другим причинам хронического течения панкреатита можно отнести:
- вирусное поражение органа пищеварения;
- механическое повреждение, приводящее к сотрясению поджелудочной железы;
- эндоскопическое или хирургическое вмешательство, приводящее к травматическому состоянию;
- психогенное воздействие: нервное перенапряжение, стрессовая ситуация;
- спастическое состояние сосудов;
- мышечная атрофия на выходе панкреатических и/или желчных проточных каналов.
Немаловажное значение имеет отношение больного человека к курению.
Важно! По статистике Всемирной организации здоровья (ВОЗ), в 75% повышается риск заболевания у курящих людей.
При хроническом панкреатите, рецидивирующее течение болезни характеризуется экзокринной недостаточностью, то есть неполноценной выработкой поджелудочной железы внешнесекреторных железистых веществ (пищеварительных ферментов). Рецидивирующее состояние хронического панкреатита – это результат перенесенной острой формы заболевания, при которой в поджелудочной железе образуется псевдокиста. Накапливая жидкость, она увеличивается в размерах и за счёт сдавливания соседних анатомических органов вызывает болевой синдром, нарушая при этом функциональную работу двенадцатиперстной кишки, желудка и всей пищеварительной системы. Прогрессирование болезни приводит к истощению железистой ткани, разрастанию (фиброзу), замещению соединительных тканей паренхимы поджелудочной железы.
Важно! Хронический паренхиматозный панкреатит с рецидивирующим болевым синдромом может стать причиной повторного проявления острой формы панкреатита.
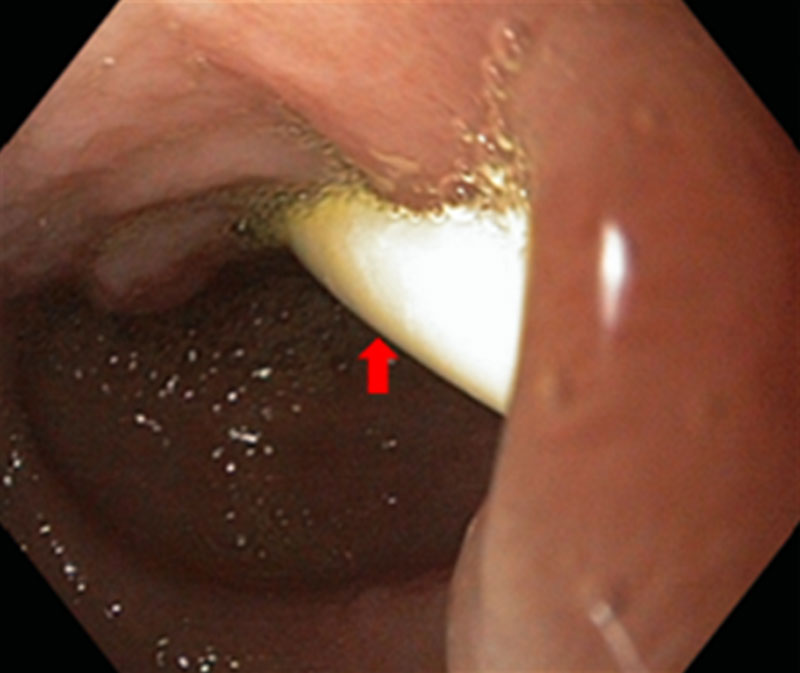 Псевдокиста поджелудочной железы
Псевдокиста поджелудочной железы
Как распознать хроническое течение болезни по симптоматическим признакам
Как правило, перед началом болевого синдрома у пациента наблюдается стеаторея, то есть каловые массы имеют жирный и блестящий окрас, зловонный запах и плохо смываются водой со стенок унитаза. Из-за нарушения желчного оттока у некоторых больных появляется так называемая механическая желтуха, которая окрашивает кожный покров в жёлтый цвет. В дальнейшем панкреатическая «драма» продолжает доставлять дискомфорт человеку. Болевой синдром имеет опоясывающий характер, который иррадиирует в левую часть спины, затрагивая область лопатки, подреберья и эпигастрия, то есть проекционную область желудка. При диагностическом осмотре в результате пальпации специалисты отмечают недвижимое уплотнение в околопупочной зоне, что может свидетельствовать о начале ракового новообразования на поджелудочной железе. К другим клиническим симптомам рецидивирующего панкреатита при хроническом течении относятся:
- ухудшение самочувствия больного;
- метеоризм, диарея, а также запор;
- тошнота и постоянные рвотные позывы;
- повышенное слюнотечение.
Нередко причиной такой симптоматики становится нарушение диетических норм питания и/или злоупотребление алкогольными напитками. Также эмоциональное перенапряжение и/или стрессовые ситуации могут вызвать очередной приступ хронического обострения органа пищеварения. Болевой синдром может доставлять дискомфорт человеку от нескольких часов до 5-7 дней.
Важно! При первых симптоматических признаках рецидивирующего хронического панкреатита следует немедленно обращаться к гастроэнтерологу или участковому терапевту, которые окажут квалифицированную медицинскую помощь и предложат дальнейшие лечебные действия.
Диагностика и комплексная терапия при рецидивирующем состоянии
Помимо стандартного диагностического обследования, которое включает в себя ультразвуковое сканирование (УЗИ) органов брюшной полости и компьютерную томографию, необходимо определить функциональное состояние экзокринной системы органа пищеварения. Обязателен лабораторный анализ экскрементов (копрограмма) — микроскопическое исследование на предмет выявления непереваренной пищи. Оценочное состояние экзокринной системы поджелудочной железы позволяет определить дальнейшие действия по эффективности заместительной ферментной терапии и подобрать соответствующую программу комплексного медицинского воздействия.
Лечение хронического рецидивирующего панкреатита требует индивидуального подхода к каждому больному, так как следует учитывать возрастные, половые и физиологические особенности пациента. К общей схеме комплексного лечения можно отнести лечебное голодание в первые 2-4 дня стационарного лечения и строгую диету в последующие дни. Наиболее распространённым и рациональным является диетическое питание по методике М. И. Певзнера (диета №5). Диета была разработана автором в середине XX столетия и пользуется популярностью в наши дни.
Важно! Диетический стол № 5 – это оптимальное количество органических компонентов (белков, жиров и углеводов), которые необходимы человеку по его физиологическим потребностям при заболеваниях органов пищеварительной системы, печени, жёлчного пузыря и желчевыводящих протоков при любых стадиях обострения.
Суточная энергетическая ценность употребляемых продуктов не должна превышать 2000-2500 ккал. Ежедневной нормой потребления органических веществ принято считать:
- углеводы – 250-350 г;
- жиры – 70-80 г;
- белки – 90-100 г.
 Правильное питание — залог успешного лечения панкреатита
Правильное питание — залог успешного лечения панкреатита
Все продукты питания должны быть термически обработаны, то есть запечены в духовке или отварены. Рекомендуемое суточное число приемов пищи должно быть не менее 5-6 раз. Традиционной схемой медикаментозного лечения, является диагностический стандарт № 125 от 17 апреля 1998 года, разработанный Министерством здравоохранения Российской Федерации, который предусматривает применение фармакологических лекарственных средств. Тактика терапевтического воздействия следующая:
- В случае хронического или острого течения заболевания необходима срочная и непрерывная аспирация панкреатического сока, а также внутривенное введение фармакологических препаратов, обеспечивающих секреторное снижение желудочного содержимого. К таковым относятся Ранитидин, Фамотидин и другие фармакологические комбинации.
- При необходимости во избежание гиповолемического шока больному вводится определённое количество инсулина.
- Для подавления желудочной и панкреатической секреции и для купирования болевого синдрома вводятся ингибиторы: Рабепразол, Омепразол, Эзомепразол и другие фармакологические лекарственные препараты.
- Ферментная токсемия, определяющая степень тяжести заболевания, устраняется форсирующими дозами диуретиков: Маннитол, Лазикс и прочие препараты.
Кроме этого, необходимо обеспечить снижение кровяного давления в желчевыводящей протоковой системе поджелудочной железы. Достигается это с помощью миотропных спазмолитиков (Мебеверин, Дротаверин и пр.) и холиблокаторов (Платифиллин, Гастроцепин и пр.). Все дальнейшие действия по медикаментозному лечению должны быть направлены на восстановление панкреатического секрета и качественное обеспечение оттока в желчевыводящих каналах. При необходимости применяется антибактериальная терапия. Показанием к оперативному вмешательству служит несостоятельность фармакологической коррекции органа пищеварения.
 При рецидивирующем панкреатите необходимо принимать комплекс медикаментов
При рецидивирующем панкреатите необходимо принимать комплекс медикаментов
Прогноз при хроническом панкреатите
Благоприятный прогноз выживаемости при хроническом состоянии можно обеспечить с помощью строгой диеты, отказа от курения и употребления алкоголя, адекватного и своевременного медицинского воздействия, а также при условии соблюдения всех рекомендаций лечащего врача. Тяжелые осложнения могут привести к летальному исходу.
Следите за собой и будьте всегда здоровы!
Источник
Хронический рецидивирующий панкреатит — воспаление поджелудочной железы, симптомы которого периодически возникают на протяжении всей жизни человека, что способствует атрофии и некрозу тканей органа. В результате поджелудочная железа утрачивает свои функции, нарушаются процессы пищеварения. Хроническая форма панкреатита чаще всего возникает при неправильном лечении острого типа.

Хронический рецидивирующий панкреатит — воспаление поджелудочной железы, симптомы которого периодически возникают на протяжении всей жизни человека, что способствует атрофии и некрозу тканей органа.
Причины
Как и острый, хронический панкреатит развивается под воздействием следующих факторов:
- Заболевания желчного пузыря. При забросе желчи в панкреатические протоки происходят химические реакции, способствующие накоплению веществ, которые стимулируют синтез пищеварительных ферментов. Панкреатический сок, застаивающийся в железе, постепенно разрушает ее ткани. Орган отекает, появляются участки кровоизлияния.
- Употребление алкоголя, оказывающего негативное воздействие на паренхиму поджелудочной.
- Болезни желудка и двенадцатиперстной кишки. Попадание кишечного содержимого в панкреатические протоки происходит при неправильной работе сфинктера Одди. Способствуют этому гастрит и язва желудка, нарушение моторики или воспаление двенадцатиперстной кишки.
- Интоксикация организма. Отравление токсичными веществами, продуктами жизнедеятельности гельминтов, лекарственными препаратами — распространенные причины хронического панкреатита. Не менее вредно потребление продуктов, содержащих пестициды и химические добавки.
- Нарушение кровообращения. Возникает при атеросклерозе, артериальной гипертензии, беременности, сахарном диабете. Недостаточное поступление кислорода и питательных веществ приводит к развитию хронического воспалительного процесса в поджелудочной железе.
- Переедание. При нарушении жирового обмена производится повышенное количество пищеварительных ферментов. Если патологический процесс принимает рецидивирующий характер, риск развития панкреатита многократно увеличивается. В группу риска входят люди, предпочитающие жирную и жареную пищу.
- Прием некоторых лекарственных препаратов. Развитию хронического панкреатита способствует потребление антибактериальных, противогрибковых и гормональных препаратов, нестероидных противовоспалительных средств, диуретиков, сульфаниламидов.
- Травмы брюшной полости. Развитию панкреатита способствуют хирургические вмешательства в двенадцатиперстную кишку, желудок, желчный пузырь, тупые травмы и ранения живота.
- Аутоиммунная агрессия. В результате аллергических реакций в организме начинают вырабатываться антитела, которые разрушают здоровые клетки. При аутоиммунном панкреатите железа уничтожает сама себя.
- Инфекционные заболевания. К развитию рецидивирующего панкреатита может привести хронический тонзиллит, опоясывающий лишай, кишечные инфекции, гепатит, свинка, гнойный перитонит и сепсис.
- Генетическая предрасположенность. Некоторые особенности строения пищеварительной системы, способствующие развитию панкреатита, передаются по наследству.
Употребление не всех фруктов разрешено при панкреатите.
Лимон при панкреатите запрещено употреблять.
Можно ли употреблять грибы при панкреатите? Об этом можно прочитать тут.
Симптомы и протекание болезни
Рецидивирующий панкреатит отличается волнообразным течением, при котором периоды обострения сменяются ремиссией. Последняя протекает без симптомов либо имеет слабовыраженные, не свойственные заболеванию, признаки.
В момент возникновения первого обострения патологические изменения в тканях органа становятся выраженными.
Первыми признаками панкреатита являются:
- Боли в эпигастральной области, отдающие в левое подреберье и область спины, становятся опоясывающими. Неприятные ощущения имеют постоянный или приступообразный острый характер. Иногда боль отдает в область сердца, что затрудняет постановку диагноза. В период ремиссии имеет слабовыраженный тупой характер.
- Признаки нарушения процессов пищеварения. К ним относят тошноту, рвоту, метеоризм, жидкий стул, изжогу, отрыжку. Приступы рвоты при обострении панкреатита имеют частый характер, они не приносят облегчения. Длительные запоры чередуются с диареей. Возникают процессы брожения и гниения. Нарушение всасывания питательных веществ в кишечнике приводит к истощению организма.
- Желтушность кожных покровов и склер. Кожа больного рецидивирующим панкреатитом имеет коричневатый оттенок, отличается повышенной сухостью. На животе и спине могут возникать красные пятна, не меняющие цвет при нажатии.
- Атрофия подкожной жировой клетчатки в области поджелудочной железы. Сопровождается умеренными вздутием эпигастральной области. При пальпации ощущается болезненность в левом боку, вокруг пупка.
- Умеренное увеличение печени и селезенки.
- Проявления интоксикации организма — повышение температуры тела, общая слабость, скачки артериального давления.

При панкреатите боли в эпигастральной области, отдающие в левое подреберье и область спины, становятся опоясывающими.
Методы диагностирования рецидивирующего панкреатита
Выявить рецидивирующий панкреатит несложно. Для этого используют:
- УЗИ поджелудочной железы. Помогает обнаружить увеличение органа, неоднородность структуры тканей, наличие множественных новообразований (кальцинатов).
- Фиброгастроскопию. Во время процедуры осматриваются слизистые оболочки желудка и двенадцатиперстной кишки, вовлекающиеся в патологический процесс при панкреатите.
- КТ. Метод используется для определения характера, объема и локализации изменений в паренхиме.
- МРТ. Позволяет обнаружить закупорку панкреатических протоков.
- Общий и биохимический анализы крови. Отражают характерные для воспалительного процесса изменения, скачки уровня ферментов.
- Копрограмма. Помогает обнаружить нарушение пищеварения, определить количество поступающих в кишечник ферментов.

УЗИ поджелудочной железы помогает обнаружить увеличение органа, неоднородность структуры тканей, наличие множественных новообразований (кальцинатов).
Лечение
Хронический панкреатит лечат как консервативными, так и хирургическими методами. Терапевтическая схема подбирается в зависимости от степени тяжести патологических изменений, частоты обострения, наличия осложнений.
Операция показана при нагноении, закупорке панкреатических протоков, сужении сфинктера Одди, некрозе тканей, псевдокисте поджелудочной железы.
Заместительная терапия
Схема заместительной терапии при панкреатите включает:
- Ферменты животного происхождения (Мезим, Панкреатин, Креон). Снижают активность поджелудочной железы, разгружая ее. Некоторые пациенты считают, что введение искусственных ферментов нарушает функции органа, однако это не так. Прием препаратов положительно воздействует на дальнейшую работу железы.
- Секретолитики (Омез, Омепразол). Снижают выработку желудочного сока, повышая эффективность ферментных препаратов.
- Спазмолитики (Но-шпа, Спазмалгон). Панкреатит сопровождается повышением давления в протоках, из-за чего человек ощущает сильную боль. Препараты расслабляют ткани, устраняя неприятные ощущения.

Но-шпа при панкреатите расслабляет ткани, устраняя неприятные ощущения.
Диета
В период обострения рецидивирующего панкреатита рекомендуется воздерживаться от приемов пищи. После улучшения состояния применяется диета №5. Из рациона исключают кислые фрукты, маринады, жареную и жирную пищу, острые блюда, алкогольные и газированные напитки. Разрешено потреблять свежие овощи, кисломолочные продукты, каши, нежирное мясо. Пищу готовят на пару, варят или тушат.
Питаются небольшими порциями, 5-6 раз в день.
Профилактика
Предупредить частые рецидивы панкреатита помогают:
- отказ от чрезмерных физических нагрузок;
- своевременное устранение заболеваний желчного пузыря и ЖКТ;
- исключение вредных привычек;
- правильное питание;
- отказ от переедания;
- исключение кофе из рациона.

Исключение кофе из рациона поможет предупредить развитие панкреатита.
Возможные осложнения и последствия
К ранним последствиям рецидивирующего панкреатита относят:
- механическую желтуху, возникающую при нарушении оттока желчи;
- изъязвление органов пищеварительной системы, сопровождающееся внутренними кровотечениями;
- присоединение инфекций, приводящее к развитию флегмоны, абсцесса и перитонита.
В халате врача. Хронический панкреатит
При длительном течении заболевания развивается полиорганная недостаточность, энцефалопатический синдром, сахарный диабет, рак поджелудочной железы.
Оценка статьи:
(пока оценок нет)
Загрузка…
Источник
Воспалительно-дистрофическая патология железистой ткани поджелудочной определяется в медицине как хронический панкреатит. При рецидивирующей форме болевые приступы появляются намного чаще. Заболевание встречается у людей среднего и пожилого возраста.
Этиология хронического панкреатита
Патология развивается на фоне острого воспаления железы или желчнокаменной болезни. Это объясняется поступлением инфицированной желчи к панкреатическому протоку. Еще одним провокатором является активация ферментов поджелудочного сока.
К иным факторам следует отнести отравление:
- Мышьяком.
- Фосфором.
- Кобальтом.
- Свинцом.
- Алкоголем.
Симптомы патологии возникают на фоне неправильного или нерегулярного приема пищи, систематической нехватке витаминов и белков. Играет роль расстройство кровообращения в поджелудочной железе. Это связывается с тромбозами, эмболиями, которые появляются по причине изменений в сосудистой системе.
Главная роль в патогенезе заболевания принадлежит активности протеолитических ферментов. Это приводит к аутолизу паренхимы. Еще одним провокатором считается появление спазмов или новообразования, которое мешает выделению поджелудочного сока в 12-перстную кишку.
Воспаление либо поражает орган полностью, либо ограничивается только хвостом или головкой.
Основные виды патологии
Гастроэнтерологи выделяют следующие виды хронической формы этой болезни:
- кистозное;
- фиброзно-индуративное;
- обструктивное;
- кальцифицирующее.
При кистозном панкреатите появляется большое количество маленьких новообразований. Для фиброзно-индуративной разновидности болезни характерно появление конкрементов. Здоровая клетка заменяется на соединительную ткань. Это способствует понижению функционирования органа. При кальцифицирующем панкреатите в протоках железы появляются камни.
Обструктивная разновидность встречается нечасто. Она возникает на фоне закупоривания главного протока. Это происходит по причине роста новообразования и рубца.
Стадии развития хронического панкреатита
В зависимости от клинической картины, выделяют пять форм хронической формы панкреатита:
- склерозирующий;
- болевой;
- латентный;
- желтушный;
- рецидивирующий.
При склерозирующей форме появляется механическая желтуха. Это происходит на фоне сдавливания участка общего желчного протока. Для начальной стадии латентного панкреатита характерно бессимптомное протекание. С течением времени человек худеет, его тошнит, мазеобразный кал плохо смывается.
При болевой форме постоянно присутствуют мучительные болезненные ощущения. Часто они возникают на протяжении нескольких месяцев. Они отличаются слабой интенсивностью и усиливаются, если человек отклоняется от диеты.
Встречаемость желтушного панкреатита варьируется от 5 до 10% всех случаев. Преимущественно эта форма заболевания наблюдается у людей, которые страдают зависимостью от спиртного. Появляются признаки функциональной недостаточности органа. Больной теряет вес, проявляются диспепсические расстройства.
Какие имеются симптомы
Развитие воспалительного процесса в поджелудочной железе характеризуется следующими признаками:
- Болевой синдром в эпигастральной области.
- Снижение массы тела.
- Диарея.
- Болевой синдром в левом подреберье.
- Развитие сахарного диабета.
Особенности рецидивирующей формы
Диагностируется примерно в 60% всех случаев. Рецидивирующую форму хронического панкреатита характеризуют чередующиеся периоды ремиссий и обострений. Появляются признаки холестаза. После этого образуются свищи и новообразования. Человек жалуется на очень сильную боль вверху живота. Она носит опоясывающий характер. Повышается температура, одновременно больного сильно знобит.
Хронический панкреатит в фазе обострения сопровождается увеличением концентрации в крови и моче панкреатических ферментов. Когда наступает ремиссия, клинические проявления снижаются.
Болезненный синдром заменяется сильным голодом. Но принимать пищу больной не может, поскольку это приводит к появлению мучительных ощущений в левой части живота. Наблюдается интенсивное выделение слюны. Человек испытывает отвращение к еде.
То, сколько длится обострение хронического панкреатита, зависит от интенсивности болезненного синдрома, а также от того, как реагирует на него человек. Когда течение болезни характеризуется наличием тупых болевых ощущений, к врачу чаще всего не обращаются. Сначала приступы возникают 2-3 раза/12 мес. Постепенно они учащаются. Через 1 год при рецидивирующем течении хронического панкреатита боль беспокоит человека не менее 4 раз/30 дней. Нарастает длительность приступов. На начальном этапе мучительные ощущения присутствуют 20-30 мин. Если болезнь не лечить, рецидив продолжается до 5 суток.
Развитие латентного панкреатита
Выявить безболезненную форму патологии очень сложно. Латентное течение хронического панкреатита диагностируется только после проведения тщательного медицинского обследования. Развивается патология на фоне острого гастрита двенадцатиперстной кишки или желудка. Лечение назначается на основе лабораторных исследований ферментов органа.
Клиническая картина латентного панкреатита не имеет отличий от симптоматики других форм этой патологии. Особенным признаком является мучительный болевой синдром.
Установление диагноза
Врачи прибегают к функциональному исследованию органа. Сыворотка крови анализируется на содержание:
- ингибиторов трипсина;
- липазы;
- диастазы.
Огромное значение гастроэнтерологи придают рентгену. Хронический панкреатит в стадии обострения очень важно дифференцировать с непроходимостью кишечника, холециститом, язвой, раком головки поджелудочной, инфарктом.
Особенности лечения хронической стадии
Лечение хронического панкреатита в стадии обострения предполагает срочную госпитализацию пациента. Первые несколько дней после приступа больному показано голодание. Пить разрешается только негазированную щелочную минералку. После чего врач назначает строгую диету. Соблюдать ее человек должен постоянно.
При выраженных обострениях рекомендован прием антибиотиков. Наиболее эффективными лекарственными средствами считаются Цепарин, Тетрациклин, Левомицетин. Если человек мучается очень сильной болью, врач прибегает к паравертебральной или паранефральной новокаиновой блокаде. Назначается использование следующие не наркотических анальгетиков и холинолитиков:
- Баралгина.
- Кватерона.
- Платифиллина.
- Атропина.
- Метацина.
При внешнесекреторной недостаточности органа пациенту предстоит пройти заместительную терапию. Во время лечения назначается прием ферментных препаратов. Самым сильным лекарственным средством считается Панкреатин. Его можно сочетать с Интестопаном, Котазимом, Триферментом. Большую пользу организму приносит применение витаминов А, B2-B12.
Рецидивы купируются спазмолитическими, желчегонными медикаментами, а также холинолитиками. Терапия проводится 20-30 суток в течение каждых 90-120 дней.
При латентной форме пациенту назначается применение настоев и отваров целебных трав. Рекомендуется пить обволакивающие лекарственные средства. Пользу организму приносят желчегонные медикаменты, анаболические гормоны.
Лечение обострения хронического панкреатита в домашних условиях предполагает следование назначенной врачом белково-углеводной диеты. Больному запрещается есть жирные сорта мяса, рыбы. Рекомендовано отказаться от консервов, копченостей, магазинных сладостей, шипучих напитков. Категорически запрещен прием алкоголя.
Желательно, чтобы питание было дробным. Минимальная суточная дозировка белков составляет 150 грамм. Около 60 г. должно иметь животное происхождение. Количество жиров нужно снизить до 70 грамм/24 ч.
Если консервативное лечение не приносит результата, врач принимает решение относительно хирургического вмешательства. Также операция назначается при подозрении на злокачественное перерождение.
О чем важно помнить
Состояние больного улучшается только тогда, когда он выполняет все требования своего врача. Нарушение диеты, несоблюдение режима чревато возникновением опасных последствий.
Источник

