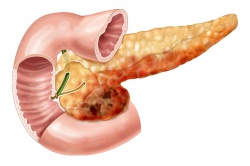
Хронический паренхиматозный панкреатит лечение препараты
Теоретические сведения о паренхиматозном панкреатите. Статья не является руководством к действию.
Панкреатит представляет собой изменения воспалительного и деструктивного характера в поджелудочной железе. Проявляющаяся более двух раз в год острая форма хронического панкреатита дает основания полагать наличие воспаления паренхимы поджелудочной железы, которое развилось в результате злоупотребления алкоголем, нерегулярного и бессистемного питания, хронических болезней желудочно-кишечного тракта и острых инфекций, а не из-за блокирования главного панкреатического протока или нарушений в функционировании системы протоков поджелудочной железы.
Паренхиматозный хронический панкреатит часто протекает на фоне пенетрации язвы желудка, желчнокаменной болезни, атеросклеротичного разрушения стенок сосудов поджелудочной железы, а также дефицита витаминов и белков в организме.
При паренхиматозном панкреатите воспалительные процессы в поджелудочной железе прогрессируют крайне медленно и бессистемно. В итоге орган атрофируется, и возникает недостаточность панкреатического сока и ферментов.

Атрофия паренхимы поджелудочной железы
Этиология паренхиматозного панкреатита
Воспалительные процессы в поджелудочной железе инициируются секрецией панкреатического сока, а также липазы и трипсина, ферментов входящих в его состав. В результате их активации происходит увеличение соединительной ткани, аутолиз поджелудочной железы и рубцевание. При таких условиях через некоторое время поджелудочная железа склеротируется, а кровообращение в ней нарушается.
Различают следующие морфологические формы паренхиматозного панкреатита:
- калькулезный паренхиматозный панкреатит;
- склеротирующий панкреатит;
- отечный паренхиматозный панкреатит.
Воспаление поджелудочной железы может быть ограниченным, при котором поражается только ее головка или хвост, либо иметь диффузный характер, охватывающий железу в целом.

Стрелка указывает на диффузную кальцификацию поджелудочной железы
В патогенезе заболевания выделяют следующие факторы:
- недостаточность сфинктера Одди;
- воспалительный стеноз;
- патология фатерова соска;
- спазмы.
Симптомы паренхиматозного панкреатита
Симптоматика заболевания характеризуется следующими признаками:
- рвота, тошнота, повышенное газообразование, вздутие живота;
- болевые ощущения в левом подреберье или в эпигастрии;
- запоры, нарушения стула, понос;
- существенное уменьшение массы тела;
- возникновение сахарного диабета.
Диспепсические признаки являются сопутствующими паренхиматозному панкреатиту. Диспепсия имеет различные формы проявления. Например, она может выражаться, как в неприятии жирной и высококалорийной пищи, так и в прямо противоположном проявлении, а именно: в булимии и повышенной жажды. Жажда и постоянное чувство голода при паренхиматозном панкреатите, как правило, указывают на развитие сахарного диабета.
В острой форме хронического панкреатита интенсивность боли высокая. Характер болевых ощущений может быть опоясывающим, либо ирридирующим в область сердца или спины.
Диагностирование паренхиматозного панкреатита
Диагностика заболевания осуществляется методами лабораторного и аппаратного исследования. Поскольку болевой синдром в хронической стадии паренхиматозного панкреатита не имеет ярко выраженной окраски, данное заболевание может быть ошибочно диагностировано гастроэнтерологами как энтероколит, либо энтерит.
Посредством рентгенограммы устанавливается увеличение головки поджелудочной железы и деформации петли 12-перстной кишки. Общий анализ крови показывает гипохромную анемию средней степени при развитии паренхиматозного панкреатита. Диспротеинемия, гипопротеинемия, нейтрофильный лейкоцитоз и повышенный уровень СОЭ наблюдается в острой фазе паренхиматозного панкреатита.
Гликозурия и гипергликемия присутствует в крови в случае развития сахарного диабета, сопутствующего паренхиматозному панкреатиту.
В результате эхографической диагностики устанавливается размер поджелудочной железы, а также интенсивной ее тени, соответствующий клинической картине заболевания в конкретный момент времени.

Ультразвуковая эндоскопия при паренхиматозном панкреатите
Лечение паренхиматозного панкреатита
Медикаментозная терапия паренхиматозного панкреатита осуществляется только в стационаре. Лечебный курс назначается и проводится опытными гастроэнтерологами. Совместно с комплексом терапевтических мер, направленных на купирование болевого синдрома, и восстановление нормальной деятельности главного панкреатического протока, а также поджелудочной железы в целом, больному назначается диетотерапия.
В случае нарушения внешнесекреторного функционирования поджелудочной железы, а его симптомами являются: потеря веса, стеаторея и повышенное газообразование, проводится заместительное лечение медикаментами с высоким уровнем липазы для содействия быстрому всасыванию витаминов. Антисекреторные и ферментные лекарственные средства имеют выраженный противоболевой эффект. В результате их применения уменьшается давление в главном панкреатическом протоке, уменьшается секреция панкреатического сока и увеличивается количество протеаз в кишечнике.
Если у больного, страдающего паренхиматозным панкреатитом, диагностированы осложнения различного характера, их лечение осуществляется путем оперативного вмешательство в отделении хирургии, либо в клинике гастроэнтерологии.
Лечебная диета при паренхиматозном панкреатите

В период медикаментозного лечения заболевания назначается стандартная диетотерапия, о которой подробно изложено в этой статье.
При обострении паренхиматозного хронического панкреатита в первые 2-3 дня рекомендовано полное голодание и выпивание 2,5 литров чистой воды в день. Питательные вещества, физраствор и глюкозу вводят больному внутривенно. В четвертый и последующие дни пациент принимает приготовленную на пару или отварную пищу без соли и специй, небольшими порциями, 6-7 раз в день. Рекомендуется употреблять в пищу перетертые продукты. Полезно пить травяные и ягодные отвары и настои домашнего приготовления.
После стихания болевого синдрома и купирования воспалительных процессов ассортимент лечебного питания может быть расширен. Подробно о разрешенных и запрещенных продуктах при диетотерапии читайте в этой статье.
Источник
Паренхиматозный панкреатит — заболевание, которое характеризуется воспалительным процессом тканей поджелудочной железы. Считается одной из самых распространённых болезней этого органа. Исходя из клинической картины патологии, симптоматики и продолжительности течения, панкреатит имеет несколько видов, но главное место занимает хронический тип или паренхиматозный панкреатит.
Хронический панкреатит может обостряться несколько раз в год из-за постоянных недугов, инфекций, алкоголя и нарушения диеты. Заболевание может привести к атрофии органа и сбою во всех основных функциях.
Развиться хронический паренхиматозный панкреатит может по нескольким причинами, таким как:
- частое употребление алкоголя;
- запущенный острый панкреатит;
- инфекции;
- воспаления в жёлчном пузыре;
- курения;
- нестабильного питания;
- стрессов.

Причины паренхиматозного панкреатита
Заболевание может проявляться различной симптоматикой. Довольно часто оно никак не проявляет себя, и клиническая картина не выражена никакими признаками.
В период обострения патология характеризуется такими симптомами:
- боль в эпигастрии, под левым ребром;
- тошнота и рвота;
- неустойчивый стул;
- резкое похудение;
- прогрессирование сахарного диабета;
- повышенное выделение слюны.
Также больной может ощущать постоянную сонливость и слабость.
Для постановки правильного диагноза и назначения адекватной терапии доктору нужно обследовать больного.
Изначально пациенту нужно сдать анализ крови, мочи, кала. Это основные составляющие обследования.
Дополнительно назначаются:
- посев кала на наличие болезнетворных бактерий;
- УЗИ;
- рентген органов брюшной полости;
- томография;
- лапароскопия;
- ангиография (используется довольно редко).
Паренхиматозный панкреатит — патология, которая может протекать без проявлений и обостряться, поэтому лечение чаще всего направлено на предотвращение рецидивирования. Если же у пациента бывают частые обострения, то обязательно нужно придерживаться диеты. При хронической форме панкреатита есть ряд своих правил и особенностей терапии, которых нужно придерживаться как во время обострения, так и во время ремиссии, в целях профилактики.
Больному нужно соблюдать такие рекомендации доктора:
- не употреблять алкоголь;
- максимально убрать из рациона жиры;
- снизить калорийность продуктов за счёт уменьшения жиров;
- раздельное питание;
- пить много воды;
- умерить употребление солёного, острого и жареного, а лучше, вообще, исключить такие продукты из рациона.

Правила питания для восстановления поджелудочной железы
Все продукты нужно выбирать максимально щадящие для желудка, без специй, приправ и большого количества соли. Лучше употреблять варенную, тушенную и паровую пищу. Нежелательно употреблять:
- дрожжевые продукты;
- сладости;
- яйца;
- инжир;
- финики;
- бананы;
- грибы;
- бобовые.
На этапе ремиссии больному также нужно проводить санаторно-курортное лечение. Во время такой терапии пациенту нужно делать такие процедуры:
- пить много минеральной воды;
- придерживаться диеты;
- психотерапевтическое лечение.
В момент обострения диета у пациента становится более жёсткой. В первые несколько дней рецидива больному лучше полностью воздержаться от еды, только пить воду. С момента улучшения состояния можно понемногу начинать есть привычные продукты, но в облегчённом варианте и маленькими порциями. В продуктах питания должно быть много белка.
Хронически протекающий панкреатит невозможно вылечить или облегчить состояние пациента без медикаментов. Поэтому в период повторного воспаления доктор назначает больному медикаментозную терапию.
В ходе такого лечения человеку назначаются:
- блокаторы протонной помпы;
- блокаторы Н2-гистаминовых рецепторов;
- спазмолитики;
- противовоспалительные;
- препараты-ферменты.
Все эти лекарства направлены на то, чтобы снять воспаление и снизить болевые приступы, а ферментативные препараты помогают переваривать съеденную пищу.
Для лечения заболевания хирургическим методом доктору нужно иметь весомые аргументы. К примеру, медикаментозное лечение оказалось неэффективным или появились осложнения. В таком случае оперативная помощь может быть задействована. Во время хирургического вмешательства доктор удаляет поражённую часть органа.
Лечение травами и другими народными средствами можно использовать только после консультации с доктором, особенно на этапе обострения. В рамках домашней терапии можно использовать такие средства:
- отвар из шиповника;
- сок картошки;
- гречка;
- разные травы.

Осложнения паренхиматозного панкреатита
Хронический паренхиматозный панкреатит при неправильном и несвоевременном лечении может спровоцировать развитие осложнений:
- сахарный диабет;
- гипогликемическая кома;
- выпотной плеврит;
- рак поджелудочной железы;
- асцит.
Для профилактики повторных обострений помимо правильного питания и диеты пациенту нужно придерживаться:
- режима работы и отдыха;
- умеренной физической нагрузки;
- избегания стрессов;
- регулярно проходить обследование.
Пациентам стоит помнить, что здоровье напрямую зависит от способа жизни, поэтому за его правильностью стоит следить и не злоупотреблять негативными привычками.
Источник

Сохранение баланса и слаженности функциональности всех органов и систем в организме человека, является залогом крепкого здоровья. Человеческий организм является единым механизмом, состоящим из цепочки взаимодействующих деталей, нарушение функциональности одной из которых влечет нарушение функционирования всего процесса. Поджелудочная железа представляет собой один из важнейших органов пищеварительного тракта, отвечающий также за здоровье эндокринной системы человека. Одной из наиболее часто встречающихся патологий данного органа является панкреатит. Это заболевание характеризуется, как вялотекущее поражение поджелудочной железы, имеющее воспалительный характер течения, являющееся причиной нарушения ее функционирования. Затяжная форма рецидивирующего хронического панкреатита, именуется как паренхиматозный.
Что такое паренхиматозный панкреатит
Паренхиматозная форма хронического панкреатита – это патологическое заболевание системы органов ЖКТ, поражающее тканевые структуры поджелудочной железы. В ходе развития патологии нарушаются все направления функционирования этого органа, а именно внешнесекреторная, экзокринная, инкреторная и внутрисекреторная его деятельности. Данная патология при отсутствии своевременного лечения приобретает прогрессирующую форму, и в значительной мере способствует снижению функциональности пораженного органа.
Для паренхиматозного панкреатита характерно бессимптомное развитие на протяжении продолжительного периода времени, причем в полости железы развивается вялотекущий воспалительный процесс, поражающий паренхиму, что ведет к прогрессированию атрофического изменения ткани.
Хроническая форма данной патологии характеризуется попеременным изменением характера развития с чередованием периодов обострения и ремиссии.

Причины заболевания
Столь коварное заболевание поджелудочной железы возникает и начинает прогрессировать под воздействием следующих факторов:
- злоупотребление алкоголесодержащими напитками с различной крепостью и качеством;
- чрезмерный уровень потребления продуктов питания с повышенным уровнем жирности, остроты и соли;
- проживание в районе с неблагоприятной экологической обстановкой;
- ослабленная система иммунной защиты организма;
- интоксикация организма;
- язвенное поражение желудка;
- прогрессирующая стадия холецистита;
- перекусы на бегу и частое употребление фаст-фудов;
- инвазия гельминтными представителями и мн. др.
Также болезнь может возникнуть на фоне частых стрессовых ситуаций и регулярных заболеваний верхних дыхательных путей, несущих инфекционный характер развития.
Разновидности болезни
В современной медицине выделяется несколько разновидностей хронического панкреатита, имеющего код по мкб 10 – К86. Каждая разновидность данной патологии имеет свой уровень опасности для общего здоровья человека. Классификацию панкреатического заболевания создали еще в 1963 году на марсельской международной конференции, благодаря которой стали детальнее изучать не только острые разновидности панкреатической патологии, но и хронической. Итак, рассмотрим подробнее основные разновидности панкреатической патологии, представляющие наибольший уровень опасности для здоровья человека.
- Паренхиматозный билиарнозависимый панкреатит, развивающийся на протяжении продолжительного периода времени по причине врожденных патологических нарушений функциональности желчевыводящих путей в виде прогрессирования холецистита, холангита, либо желчекаменной болезни.
- Хронический паренхиматозный панкреатит, протекающий в большинстве случаев без проявления симптоматических признаков. Его коварство заключается в том, что при его несвоевременном лечении, он способствует развитию таких патологий, как сахарный диабет и онкологические новообразования опухолевидной формы в полости поджелудочной железы.
- Паренхиматозный рецидивирующий панкреатит, характеризующийся четким чередованием периодов ремиссий и обострений.
- Фиброзный панкреатический процесс, развивающийся при осложнении билиарного, или другой разновидности паренхиматозного панкреатита. Выявляется только при проведении ультразвукового исследования паренхимы пациента.
Симптомы и признаки патологии
Как и любой другой патологический процесс в организме человека, имеющий хронический характер течения, паренхиматозная форма панкреатического поражения поджелудочной железы протекает циклическими периодами: моменты обострений меняются ремиссиями и в обратном порядке.
В периоды ремиссии пациент ощущает полный комфорт внутри себя, а патология не продолжает прогрессировать. Но, с течением времени, все же наступает период обострения, сопровождающийся целым комплексом патологических признаков. Симптомы хронического паренхиматозного панкреатита проявляются следующим образом:
- появляются резкие болезненные ощущения в области эпигастрия с характерным опоясывающим характером;
- начинают развиваться расстройства диспепсической системы органов, выражающиеся образованием чувства тошноты и отхождением интенсивных рвотных масс, а также развитием запоров либо диареи;
- активное снижение массы тела на фоне нарушенного процесса всасывания питательных веществ и страха перед возникновением болезненной симптоматики после приема пищи, на фоне чего у больного пропадает аппетит;
- начинает развиваться сопутствующая патология на фоне сниженного уровня инсулина, именуемая, как сахарный диабет.

О хроническом характере течения данного заболевания при первичном осмотре пациента укажут те факты, что проявление вышеуказанных симптоматических признаков возникает периодически, спустя определенные промежутки времени.
А, о развитии именно паренхиматозной формы панкреатического поражения поджелудочной железы будут свидетельствовать только результаты ультразвукового исследования.
В периоды обострения патологии может проявляться экскреторная функциональная недостаточность железы следующими признаками:
- тяжестью в области живота;
- отсутствием аппетита;
- неприятным запахом каловых масс и содержанием в них непереваренной пищи.
С внешнесекреторной недостаточностью поджелудочной железы у пациента прогрессирует развитие мальобсорбции на фоне патологического нарушения расщепления продуктов питания на необходимые элементы.
Методы диагностики заболевания
Первичная постановка диагноза производится на основании жалоб больного на проявляющиеся симптоматические признаки. Чтобы подтвердить правильность поставленного диагноза, в большинстве случаев, назначается сдача анализов крови на биохимию, при проведении, которого оценивается уровень альфа-амилазы и с-реактивного белка.
Также назначается сдача общего анализа мочи, в которой также выявляется повышенная концентрация амилазы и крови, в составе которой обнаруживается увеличенный уровень лейкоцитов и СОЭ.
Для определения степени поражения проводится УЗИ всей полости брюшины, а в более тяжелых случаях может назначаться компьютерная томография.
Способы лечения
Лечение хронического паренхиматозного панкреатита может проводиться с применением консервативной терапии в периоды обострения, народных средств на стадии стойкой ремиссии и хирургическим путем, требующим неотложного хирургического вмешательства по проведению резекции пораженной области органа при серьезнейших осложнениях болезни.
Консервативное лечение
В период обострения патологии пациенту назначается 2-х дневное голодание, при котором разрешается только щелочное питье, прикладывание холода на область живота, для обеспечения разгрузки пораженного органа. Затем назначается соблюдение строгого режима диетического дробного питания, при котором должна соблюдаться диета со столом № 5.
Для снятия приступов боли применяется постановка нестероидных препаратов, среди которых наиболее эффективными считаются:
- Диклофенак;
- Кеторолак;
- Нимесулид.
Затем необходимо компенсировать секреторную недостаточность пораженной железы для нормализации процессов переваривания и усвоения пищевых продуктов питания. Для этого может назначаться прием Мезима либо Фестала по 1-2 таблетки во время еды.
Лечение дома во время ремиссии
С наступлением стойкой ремиссии оптимальным средством лечения становятся народные средства. Рекомендуется изготавливать отвары и настои, а также запаривать чаи из следующих лечебных растений:
- полевой ромашки;
- бессмертника;
- расторопши;
- горькой полыни;
- перечной мяты;
- соцветий укропа;
- череды;
- календулы и мн. др.

Если при лечении народными средствами начинают проявляться симптомы, ухудшающие общее самочувствие пациента, то прием народных лекарств необходимо прекратить и срочно обратиться к врачу.
Диета
В первые два-три дня употребление какой-либо пищи полностью исключается. С 4-го дня после приступа разрешено употребление несоленой пищи с незначительным количеством легкорастворимых углеводных соединений, аскорбинки и витаминами группы В.
Одними из самых полезных продуктов являются: мед, натуральные соки из фруктов, морс на основе клюквы, отвары из ягод и компот.
На 8-й день разрешается вводить в рацион питания продукты с растительным и молочным белком, а также с небольшим количеством жиров и углеводов. Подаваться пища должна в перетертом виде.
Исключения из рациона питания должны составить следующие ингредиенты:
- алкоголесодержащие и газированные напитки;
- продукты с повышенной концентрацией жиров, соли и острых приправ;
- специи;
- кислые супы;
- шоколадки;
- кофейные и чайные напитки;
- жирные разновидности мяса и рыбы;
- капуста;
- все кондитерские и хлебобулочные изделия.
Питаться необходимо минимальными порциями не менее 6 раз в день.
Осложнения патологии
Несвоевременное лечение данного заболевания может повлечь за собой не совсем благоприятный прогноз исхода и развитие следующих разновидностей осложнений, в виде:
- сахарного диабета;
- асцита;
- абсцесса;
- выпотного плеврита;
- сепсиса, что означает заражение крови;
- дисфункции почек;
- онкологических новообразований.
Профилактика
Для предотвращения истории развития столь серьезного патологического заболевания рекомендуется соблюдение здорового образа жизни и поддержания правильного рациона питания, полного отказа от употребления спиртосодержащей продукции и табакокурения, своевременного устранения инфекционных патологий, регулярного пребывания на свежем воздухе.
Развитие панкреатической патологии необходимо своевременно останавливать и устранять, в противном случае может произойти разложение и отмирание тканевых структур железы, что приведет к серьезным последствиям и осложнениям болезни, вплоть до летального исхода.
Здоровье человеческого организма является неоценимым даром природы, о котором необходимо заботиться и беречь, поэтому при проявлении каких-либо нарушений и ухудшении общего самочувствия не стоит тянуть, а просто сразу обратиться к врачам и получить своевременную помощь, не доводя дело до развития серьезных заболеваний.
Список литературы
- Калинин А.В., Хазанов А.И., Спесивцев В.Н. Хронический панкреатит: этиология, классификация, клиника, диагностика, лечение и профилактика. Методические рекомендации. М. 1999 г.
- Винокурова Л. В., Трубицына И. Е. Особенности клинического течения и терапии хронического панкреатита в зависимости от стадии заболевания. Лечащий врач, 2010 г. № 2, стр. 48–51
- Мерзликин Н.В., Панкреатит. – М.: ГЭОТАР-Медиа, 2014 г.
- Маев И.В., Казюлин А.Н., Кучерявый Ю.А. Хронический панкреатит. М. «Издательство «Медицина», 2005 г. стр. 504.
- Минушкин О.Н. Хронический панкреатит: некоторые аспекты патогенеза, диагностики и лечения. Consilium medicum. 2002 г. №1, стр. 23–26.
Источник