Хронический панкреатит смешанная форма
 Формы хронического панкреатита
Формы хронического панкреатитаПанкреатит — это воспаление поджелудочной железы, которое может быть острым или хроническим. Формы хронического панкреатита разнообразны. Каждая из них характеризуется определенными патологическими изменениями, происходящими в тканях поджелудочной железы.
Внимание! Хронический панкреатит обычно возникает после острой стадии заболевания и характеризуется постоянным воспалительным процессом, что влечет за собой нарушение функционирования органа.
Поджелудочная железа играет важную роль в функционировании всего организма, она участвует в процессе пищеварения. В результате воспаления уменьшается выработка ею ферментов, без которых невозможна нормальная переработка поступающей пищи. Кроме того, такой дефицит ферментов приводит к ухудшению кровообращения в органе, образованию рубцов и очагов некроза.
Общие симптомы хронического течения заболевания следующие:
- Боль разной степени интенсивности и локализации.
- Повышение температуры тела, которое обусловлено активно текущим воспалительным процессом в поджелудочной железе.
- Нестабильность артериального давления.
- Тошнота и рвота, вздутие и отрыжка. В рвоте имеется примесь желчи, что связано с нарушением оттока желчи из-за закупорки протоков.
- Желтушность кожного покрова и слизистых, в том числе склер глаз.
- Снижение массы тела.
 Одно из проявлений панкреатита -желтушность кожного покрова и слизистых, в том числе склер глаз
Одно из проявлений панкреатита -желтушность кожного покрова и слизистых, в том числе склер глаз
Общая классификация заболевания
Принято различать первичный и вторичный хронический панкреатит. В случае первичной формы хронического панкреатита воспалительный процесс изначально развивается непосредственно в поджелудочной железе. Вторичный возникает на фоне других заболеваний органов ЖКТ.
По причине возникновения хронический панкреатит подразделяется на токсический, аутоиммунный и наследственный. Токсический хронический панкреатит развивается в результате злоупотребления алкоголем, курения, воздействия медикаментов и токсинов.
Достаточно редкой формой заболевания является аутоиммунный панкреатит, который характеризуется поражением не только поджелудочной железы, но и других органов. Это происходит в результате повышенной активности иммунитета, когда клетки организма страдают от действия собственной иммунной системы. Он также сопровождается болевым синдромом, желтухой, диспепсическими явлениями, нарушением функции поджелудочной железы, астеническим синдромом. В результате аутоиммунного панкреатита поражаются легкие, почки, печень, слюнные железы.
На заметку! Наследственная форма данного заболевания развивается в результате мутации соответствующих генов. У таких больных симптомы хронического панкреатита развиваются еще в детстве, и заболевание быстро прогрессирует.
Кроме того, у них значительно повышен риск развития аденокарциномы поджелудочной железы.
Клинические формы заболевания
Выделяют несколько клинических форм хронического панкреатита. Каждая из них имеет свою симптоматику и причины развития. Так, принято выделять следующие формы хронического панкреатита:
- обструктивный;
- кальцифицирующий;
- паренхиматозный;
- псевдомуторозный.
Обструктивный хронический панкреатит характеризуется длительным течением — от 6 месяцев. Такая форма заболевания вызвана закупоркой протока, через который сок поджелудочной железы проникает в двенадцатиперстную кишку.
Внимание! Причинами обструктивного панкреатита могут быть новообразования, возникшие непосредственно в этом органе, дуоденит, послеоперационные рубцы на поджелудочной железе, псевдокисты.
Его симптомы проявляются в повторно возникающих болях в области верхней части живота. Они усиливаются после приема пищи, особенно жирной и острой, а также при положении лежа на спине. Часто возникает отрыжка, вздутие, тошнота и рвота, жидкий стул. Кроме того, наблюдается желтизна кожи и слизистых. Это происходит вследствие повышения уровня билирубина в крови. В результате данного заболевания у больного может развиться сахарный диабет. Такая форма заболевания требует хирургического лечения.
 Обструктивный хронический панкреатит вызван закупоркой протока, через который сок поджелудочной железы проникает в двенадцатиперстную кишку
Обструктивный хронический панкреатит вызван закупоркой протока, через который сок поджелудочной железы проникает в двенадцатиперстную кишку
Кальцифицирующая форма характеризуется образованием кальциевых камней во всех отделах органа. Происходит это чаще всего по причине злоупотребления алкоголем. Кроме того, в протоках образуются кисты, происходит атрофия тканей. По форме течения она схожа с острым панкреатитом.
Паренхиматозная форма характеризуется нарушением секреторной функции поджелудочной железы. В этом случае не происходит поражения протоков железы, и в ней не образуются кальцификаты. Она отличается медленным течением и отсутствием явно выраженного болевого синдрома. Его клиническая картина часто бывает стерта, и поэтому возникают сложности в диагностике.
Псевдомуторозная форма хронического панкреатита развивается в результате длительного его течения (5-15 лет). Заболевание характеризуется увеличением органа, которое происходит за счет разрастания головки железы и значительного увеличения ее протоков. Нередко такая форма заболевания переходит в рак. Болезнь сопровождается опоясывающими болями, тошнотой, рвотой, нестабильностью стула, желтухой, потерей веса.
Степени тяжести и стадии развития заболевания
В зависимости от характера течения выделяют 3 степени тяжести хронического панкреатита: легкая, средняя и тяжелая. При легкой форме хронического панкреатита обострения заболевания случаются 1-2 раза в год, они непродолжительны. В основном такие обострения случаются в результате нарушения питания. При возникновении болевой синдром быстро купируется лекарственными препаратами. После обострения больной чувствует себя удовлетворительно. При легком течении заболевания функции поджелудочной железы обычно не нарушены, у больного отсутствует потеря массы тела.
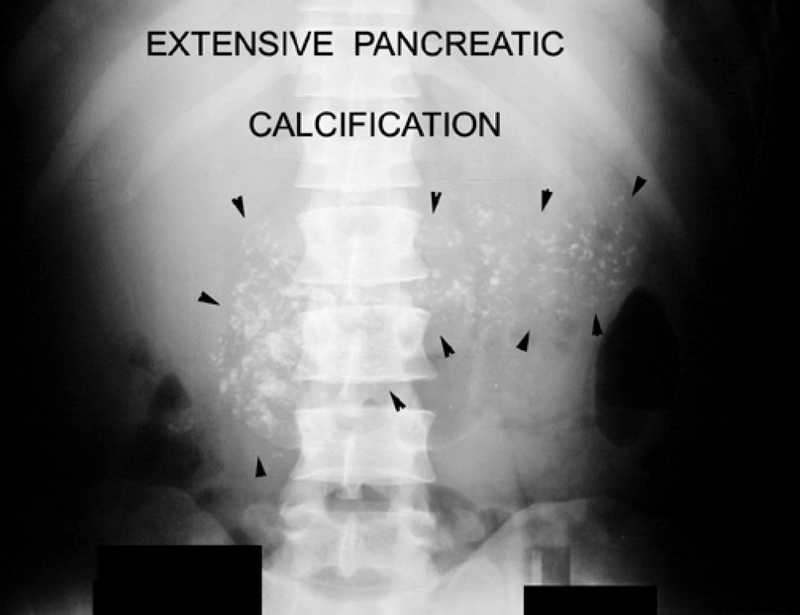 Кальцифицирующая форма характеризуется образованием кальциевых камней во всех отделах органа и наличием кист
Кальцифицирующая форма характеризуется образованием кальциевых камней во всех отделах органа и наличием кист
Средняя степень тяжести заболевания характеризуется следующими проявлениями:
- обострения случаются до 4 раз в год;
- продолжительный болевой синдром;
- умеренные нарушения функционирования поджелудочной железы;
- при проведении ультразвукового исследования выявляются признаки структурных изменений органа;
- отмечается умеренное снижение веса.
Тяжелая степень течения заболевания отличается длительными периодами обострения, с явно выраженным диспепсическим и болевым синдромом. Такие приступы обострения возникают довольно часто и сопровождаются тяжелой диареей и значительным снижением веса больного. Кроме того, отмечаются резкие нарушения в работе поджелудочной железы, в частности, ее внешнесекреторной функции.
Также специалисты выделяют стадии развития хронического панкреатита. Их 4. Первая стадия – перклиническая — отсутствуют клинические признаки заболевания, а само заболевание диагностируется случайным образом при проведении лабораторных и инструментальных методов обследования. На второй стадии начинают проявляться первые признаки, основной из которых — боль в животе опоясывающего характера. Диспепсические проявления могут отсутствовать. Эта стадия развития болезни может длиться от 5 до 10 лет. В течение этого времени чередуются периоды обострения и ремиссии.
Третья стадия характеризуется постоянным присутствием клинической симптоматики хронического панкреатита. Опоясывающая острая боль возникает и усиливается после приема пищи. Кроме того, на этой стадии проявляются признаки эндокринной и экзокринной панкреатической недостаточности.
Четвертая (запущенная) стадия характеризуется атрофией поджелудочной железы. Интенсивность болевого синдрома значительно снижается, отступают острые приступы. Но при этом проявляются стеаторея и значительное похудение, развивается сахарный диабет. На этой стадии заболевание может перейти в рак.
Источник
Хронический панкреатит – прогрессирующее воспалительно-деструктивное поражение поджелудочной железы, приводящее к нарушению ее внешне- и внутрисекреторной функции. При обострении хронического панкреатита возникает боль в верхних отделах живота и левом подреберье, диспепсические явления (тошнота, рвота, изжога, вздутие живота), желтушность кожных покровов и склер. Для подтверждения хронического панкреатита проводится исследование ферментов пищеварительной железы, УЗИ, РХПГ, биопсия поджелудочной железы. Основные принципы терапии включают соблюдение диеты, прием медикаментов (спазмолитиков, гипосекреторных, ферментных и др. препаратов), при неэффективности – оперативное лечение.
Общие сведения
Хронический панкреатит – это воспалительное заболевание поджелудочной железы длительного рецидивирующего течения, характеризующееся постепенным патологическим изменением ее клеточной структуры и развитием функциональной недостаточности. В гастроэнтерологии на долю хронического панкреатита приходится 5-10 % всех заболеваний органов пищеварения. В развитых странах в последнее время хронический панкреатит «молодеет», если ранее он был характерен для лиц 45-55 лет, то теперь пик заболеваемости у женщин приходится на 35-летний возраст.
Мужчины страдают хроническим панкреатитом несколько чаще, чем женщины, за последнее время доля панкреатита на фоне злоупотребления алкоголем возросла с 40 до 75 процентов среди факторов развития этого заболевания. Также отмечен рост возникновения злокачественных новообразований в поджелудочной железе на фоне хронического панкреатита. Все чаще отмечают прямую связь хронических панкреатитов с повышением заболеваемости сахарным диабетом.
Хронический панкреатит
Причины
Так же как и в случае острого панкреатита, основными причинами развития хронического воспаления поджелудочной железы являются злоупотребление алкоголем и желчекаменная болезнь.
Алкоголь является непосредственно токсическим для паренхимы железы фактором. При желчекаменной болезни воспаление становится результатом перехода инфекции из желчных протоков в железу по сосудам лимфатической системы, развитием гипертензии желчевыводящих путей, либо непосредственным забросом желчи в поджелудочную железу.
Другие факторы, способствующие развитию хронического панкреатита:
- стойкое повышение содержания ионов кальция в крови;
- муковисцидоз;
- гипертриглицеринэмия;
- применение лекарственных средств (кортикостероиды, эстрогены, тиазидные диуретики, азатиоприн);
- продолжительный стаз секрета поджелудочной железы (непроходимость сфинктера Одди вследствие рубцовых изменений дуоденального сосочка);
- аутоиммунный панкреатит;
- генетически обусловленный панкреатит;
- идиопатический панкреатит (неясной этиологии).
Классификация
Хронический панкреатит классифицируют:
- по происхождению: первичный (алкогольный, токсический и др.) и вторичный (билиарный и др.);
- по клиническим проявлениям: болевой (рецидивирующий и постоянный), псевдотуморозный (холестатический, с портальной гипертензией, с частичной дуоденальной непроходимостью), латентный (клиника невыраженная) и сочетанный (выражено несколько клинических симптомов);
- по морфологической картине (кальцифицирующий, обструктивный, воспалительный (инфильтративно-фиброзный), индуративный (фиброзно-склеротический);
- по функциональной картине (гиперферментный, гипоферментный), по характеру функциональных нарушений могут выделять гиперсекреторный, гипосекреторный, обтурационный, дуктулярный (секреторную недостаточность также делят по степени выраженности на легкую, среднюю и тяжелую), гиперинсулинизм, гипоинсулинизм (панкреатический сахарный диабет);
Хронический панкреатит различают по тяжести течения и структурных нарушений (тяжелый, средней степени тяжести и легкий). В течение заболевания выделяют стадии обострения, ремиссии и нестойкой ремиссии.
Симптомы хронического панкреатита
Зачастую первоначальные патологические изменения в тканях железы при развитии хронического панкреатите протекают без симптомов. Либо симптоматика слабовыражена и неспецифична. Когда возникает первое выраженное обострение, патологические нарушения уже довольно значительны.
Основной жалобой при обострении хронического панкреатита чаще всего является боль в верней части живота, в левом подреберье, которая может приобретать опоясывающий характер. Боль либо выраженная постоянная, либо носит приступообразный характер. Боль может иррадиировать в область проекции сердца. Болевой синдром может сопровождаться диспепсией (тошнота, рвота, изжога, вздутие живота, метеоризм). Рвота при обострении хронического панкреатита может быть частой, изнуряющей, не приносящей облегчения. Стул может иметь неустойчивый характер, поносы чередоваться с запорами. Снижение аппетита и расстройство пищеварения способствуют снижению массы тела.
С развитием заболевания частота обострений, как правило, увеличивается. Хроническое воспаление поджелудочной железы может приводить к повреждению, как самой железы, так и смежных тканей. Однако могут пройти годы, прежде чем появятся клинические проявления заболевания (симптомы).
При внешнем осмотре у больных хроническим панкреатитом часто отмечают желтушность склер и кожных покровов. Оттенок желтухи коричневатый (обтурационная желтуха). Побледнение кожных покровов в сочетании с сухостью кожи. На груди и животе могут отмечаться красные пятнышки («красные капли»), не пропадающие после надавливания.
Живот при пальпации умеренно вздут в эпигастрии, в области проекции поджелудочной железы может отмечаться атрофия подкожной жировой клетчатки. При пальпации живота – болезненность в верхней половине, вокруг пупка, в левом подреберье, в реберно-позвоночном углу. Иногда хронический панкреатит сопровождается умеренной гепато- и спленомегалией.
Осложнения
Ранними осложнениями являются: обтурационная желтуха вследствие нарушения оттока желчи, портальная гипертензия, внутренние кровотечения вследствие изъязвления или прободения полых органов ЖКТ, инфекции и инфекционные осложнения (абсцесс, парапанкреатит, флегмона забрюшиннной клетчатки, воспаление желчных путей).
Осложнения системного характера: мультиорганные патологии, функциональная недостаточность органов и систем (почечная, легочная, печеночная), энцефалопатии, ДВС-синдром. С развитием заболевания могут возникать кровотечения пищевода, снижение массы тела, сахарный диабет, злокачественные новообразования поджелудочной железы.
Диагностика
Для уточнения диагноза гастроэнтеролог назначает лабораторные исследования крови, кала, методы функциональной диагностики.
Общий анализ крови в период обострения, как правило, показывает картину неспецифического воспаления. Для дифференциальной диагностики берут пробы на активность ферментов поджелудочной железы в крови (амилаза, липаза). Радиоиммунный анализ выявляет повышение активности эластазы и трипсина. Копрограмма выявляет избыток жиров, что позволяет предположить ферментную недостаточность поджелудочной железы.
Исследовать размер и структуру паренхимы поджелудочной железы (и окружающих тканей) можно с помощью УЗИ органов брюшной полости, КТ или МРТ поджелудочной железы. Сочетание ультразвукового метода с эндоскопией – эндоскопическая ультрасонография (ЭУС) позволяет детально исследовать ткань железы и стенки ЖКТ изнутри.

КТ органов брюшной полости. Множественные кальцинаты в области хвоста и тела поджелудочной железы (последствия множественных острых эпизодов панкреатита)
При панкреатите используют эндоскопическую ретроградную панкреатохолангиографию – рентгеноконтрастное вещество вводят эндоскопически в дуоденальный сосочек.
При необходимости уточнить способность железы к выработке тех или иных ферментов назначают функциональные тесты со специфическими стимуляторами секреции тех или иных ферментов.
Лечение хронического панкреатита
Лечение осуществляется консервативно или хирургическим путем в зависимости от тяжести течения заболевания, а также от присутствия или развития осложнений.
Консервативная терапия
- Диетотерапия. Больным хроническим панкреатитом в период тяжелого обострения рекомендовано воздержаться от энтерального питания, при стухании назначают диету № 5Б. При хроническом панкреатите употребление алкоголя категорически запрещено, из рациона убирают острую, жирную, кислую пищу, соленья. При панкреатите, осложненном сахарным диабетом, – контроль сахаросодержащих продуктов.
- Обострение хронического панкреатита лечат так же, как и острый панкреатит (симптоматическая терапия, обезболивание, дезинтоксикация, снятие воспаления, восстановление пищеварительной функции).
- Для панкреатитов алкогольного генеза отказ от употребления спиртосодержащих продуктов является ключевым фактором лечения, в легких случаях приводящим к облегчению симптоматики.
Показаниями к хирургическому лечению хронического панкреатита могут стать гнойные осложнения (абсцесс и флегмона), обтурация желчных и панкреатических протоков, стеноз сфинктера Одди, выраженные тяжелые изменения в тканях железы (склероз, обызвествления), кисты и псевдокисты поджелудочной железы, тяжелое течение, неподдающееся консервативной терапии.
Хирургические операции при хроническом панкреатите:
- сфинктеротомия при закупорке сфинктера Одди;
- иссечение камней в протоках поджелудочной железы при конкрементной обтурации;
- вскрытие и санация гнойных очагов (абсцессов, флегмон, кист);
- панкрэктомия (полная или частичная);
- вазэктомия, спланхэктомия (операции иссечения нервов, регулирующих секрецию железы), частичное иссечение желудка (резекция);
- удаление желчного пузыря при осложнениях со стороны большого желчного протока и желчного пузыря;
- техники создания окружных желчных оттоков для снятия нагрузки с основных панкреатических протоков (вирсунгодуоденостомия и др.).
Профилактика
Меры первичной профилактики:
- ограничение употребление алкоголя, рациональное питание, сбалансированная диета без приступов переедания, ограничение в жирной пище, углеводистых продуктах;
- отказ от курения;
- употребление достаточного количества воды (не менее полутора литров в сутки);
- достаточное количество витаминов и микроэлементов в рационе;
- своевременное обращение к врачу по поводу нарушений работы ЖКТ, адекватное и полное лечение болезней органов пищеварения.
Для профилактики обострений хронического панкреатита необходимо соблюдать все рекомендации врача по режиму питания и образа жизни, регулярно (не реже 2-х раз в год) проходить обследование. Важную роль в продлении ремиссии и улучшении качества жизни больных хроническим панкреатитом играет санаторно-курортное лечение.
Прогноз
При следовании рекомендациям по профилактике обострений хронический панкреатит протекает легко и имеет благоприятный прогноз выживаемости. При нарушении диеты, приеме алкоголя, табакокурении и неадекватном лечении прогрессируют дистрофические процессы в ткани железы и развиваются тяжелые осложнения, многие из которых требуют хирургического вмешательства и могут привести к летальному исходу.
Источник

