Хронический панкреатит симптомы и лечение что есть
Хронический панкреатит или просто хроническое воспаление поджелудочной железы, довольно распространенная болезнь взрослых, однако больше половины населения не знают что больны ею до прохождения обследований у специалиста на совсем другое заболевание.
В это статье мы хотим рассказать вам, что такое хронический панкреатит и как его лечить, а также по каким признаком можно выявить у себя хроническое воспаление поджелудочной железы.
Что такое хронический панкреатит?
Хронический панкреатит (ХП) — это воспаление в поджелудочной железе, которое прогрессирует, постепенно нанося непоправимый урон органу. Вследствие, это приводит к нарушению как экзокринных, так и эндокринных функций поджелудочной железы.
Обструкция протока поджелудочной железы, злоупотребление алкоголем и аутоиммунные заболевания являются одними из распространенных причин хронического панкреатита. Боль в животе, тошнота, рвота, снижение аппетита, экзокринная и эндокринная дисфункция являются одними из первых признаков хронического панкреатита.
Эпидемиология
По оценкам, в промышленно развитых странах только 3,5-10 из 100 000 человек заболевают хроническим панкреатитом.
Это заболевание чаще всего развивается у пациентов в возрасте от 30 до 40 лет, чаще у мужчин, чем у женщин. По оценкам, ежегодно в больницах регистрируется около 87 000 случаев панкреатита.
Алкогольное заболевание чаще встречается у мужчин, в то время как идиопатическая и гиперлипидемическая форма этого заболевания чаще встречается у женщин.
Причины
Основной причиной хронического панкреатита является плохой обмен веществ (т. е. результат химических реакций в организме) вследствие болезней и проч. факторов.
Заболевание может возникать по причине следующих патологических процессов у человека:
- внутрипротоковая обструкция опухолями или камнями;
- токсичные метаболиты, которые выделяют цитокины (из ацинарных клеток поджелудочной железы);
- некроз, фиброз поджелудочной железы;
- окислительный стресс;
- ишемия;
- хронический алкоголизм;
- аутоиммунные нарушения;
- гиперлипидемия, гиперкальциемия;
- обструкция (закупорка) главного панкреатического протока (может быть врожденной или приобретенной).
Наследственный панкреатит является аутосомно-доминантным заболеванием, на долю которого приходится 1% случаев. Муковисцидоз, аутосомно-рецессивное заболевание, составляет небольшое количество случаев хронического панкреатита.
Хронический аутоиммунный панкреатит имеет клинические особенности, такие как увеличенной поджелудочной железы, суженного протока поджелудочной железы, циркуляции гамма-глобулина и наличия аутоантител. Причины заболевания почти в 30% случаев являются идиопатическим (самостоятельным).
Тупая травма живота, возникшая в результате несчастного случая, приводит к приобретенному обструктивному хроническому панкреатиту.
Некротические воспаления в поджелудочной железы является типичным ответом на травму. Отложение внеклеточного матрикса и пролиферация фибробластов в поджелудочной железе включает сложное взаимодействие группа гормоноподобных белков, как цитокинов, факторов роста и хемокинов.
При повреждении поджелудочной железы происходит высвобождение белка, который контролирует пролиферацию (трансформирующий ростовой фактор бета) и его локальная экспрессия стимулируют рост мезенхимных клеток и увеличивают синтез белков внеклеточного матрикса, таких как фибронектин, протеогликаны и коллагены.
Существуют доказательства того, что хемокины, семейство небольших цитокинов участвуют в начале и развитии хронического панкреатита.
Провоцирующие факторы хронического панкреатита

На первый план выходит такой фактор, как злоупотребление алкоголем, в связи с этим количество заболеваний стремительно растёт. Это касается как представителей мужского пола, так и женщин, которые частенько любят пригубить.
Вторым основным фактором провоцирующим заболевание является желчнокаменная болезнь, в большинстве выявляется у женщин.
Также триггерами способными спровоцировать хронический панкреатит могут быть лишний вес, ожирение, перенесенные вирусные и бактериальные инфекции.
Бесконтрольное употребление различных препаратов также приводит к заболеванию. Желудок и кишечник сплоченная система, разные неполадки в которой, сразу влияют на близлежащие органы, в их числе и поджелудочная железа.
Симптомы и признаки хронического панкреатита
Симптомы хронического панкреатита проявляются эпизодами тяжести, возникающими в промежутках, наряду с постоянной болью.
Одним из основных симптомов этого заболевания является боль в животе в эпигастральной области, которая иррадиирует в спину, вероятно, из-за обструкции протока поджелудочной железы.
Тяжесть боли может варьироваться: от сильной, что даже требуются опиатные анальгетики, до легкой, еле заметной.
Вторичные симптомы этого состояния включают вздутии живота и появление газов, тошноту, рвоту, снижение аппетита, горечь во рту, экзокринную и эндокринную дисфункцию. Экзокринная дисфункция приводит к потере веса, дефициту белка, диарее и стеаторее. Эндокринная дисфункция приводит к развитию вторичного сахарного диабета.
Возможные осложнения
Хронический панкреатит вызывает постепенное повреждение поджелудочной железы. На ранних стадиях возникают периодические острые эпизоды, вызывающие сильную боль.
Со временем поврежденная ткань поджелудочной железы превращается в заполненные жидкостью камеры, так называемые ложные кисты (псевдокисты). Псевдокисты собирают сок поджелудочной железы и заключают в зернистую или волокнистую ткань, в результате происходят воспаления, внутренние кровотечения.
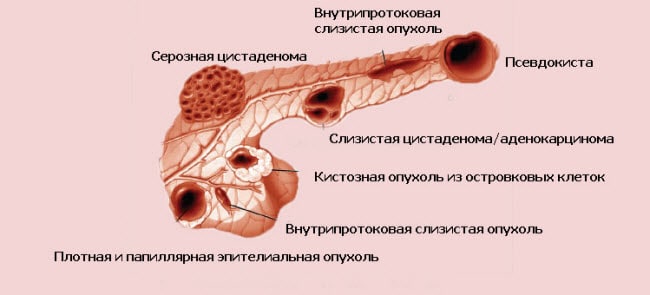
Кроме того, в поджелудочной железе и прилегающих тканях может происходить обширная кальцификация (отложений солей кальция). В системе протоков образуются перетяжки, а со временем, камни поджелудочной железы. Они препятствуют секреции и вызывают накопление пищеварительных соков.
При заболевании поражается эндокринная функция поджелудочной, нарушается выработка инсулина. Если повреждения в поджелудочной железе запущенны сильно, это приводит к значительному расстройству желудка с потерей веса и анорексии, возникает сахарный диабет. В качестве позднего осложнения может возникнуть рак поджелудочной железы.
Проч. не менее страшные осложнения во время заболевания:
- бактериальная инфекция мертвых тканей из-за заражения крови (сепсис);
- сердечно-сосудистый (гемодинамический, циркуляторный) шок;
- нарушение свертывания крови (так называемая коагулопатия потребления);
- стойкое увеличение содержания глюкозы в крови;
- сердечно-сосудистая, дыхательная и почечная недостаточность;
- у алкоголиков, симптомы алкогольной абстиненции (истерический страх и невроз навязчивых состояний) во время курса терапии.
Клиническое обследование
Провести диагностику хронического панкреатита нелегко, потому что визуальные исследования и анализы крови этого заболевания не очень специфичны. Анализы крови используются для оценки уровня ферментов поджелудочной железы, уровня сахара в крови и функционирования печени, и почек.
Стул также может быть проверен на наличие ферментов и жира. Визуальные исследования поджелудочной железы проводятся с помощью компьютерной томографии, рентгенографии, магнитно-резонансной холангиопанкреатографии и трансабдоминального ультразвукового исследования (УЗИ).
Лечение хронического панкреатита
Лечение хронического панкреатита должно быть начато, как только оно будет диагностировано.
Задержка в лечении может вызвать необратимое повреждение поджелудочной железы и привести к хронической боли, которую уже трудно будет вылечить.
Большинство пациентов испытывают облегчение боли при использовании нестероидных противовоспалительных препаратов, таких как ибупрофен и парацетамол, вместе с антиоксидантами. Инъекция может блокировать целиакию, не давая нервам поджелудочной железы сообщать о боли головному мозгу.
Хирургические варианты лечения рассматриваются, при неэффективности традиционной медицины. Операция под названием панкреатоеюностомия обеспечивает облегчение боли почти у 80% больных.
Воспаление поджелудочной железы также можно устранить с помощью процедуры Уиппла (операция ПДР – операция панкреатодуоденальной резекции). Общая панкреатэктомия с аутотрансплантацией островков поджелудочной железы обеспечивает облегчение симптомов.
Также эффективен прием витамина С и Е, метионина и селена для терапии окислительного стресса при хроническом панкреатите.
Как лечить хронический панкреатит в домашних условиях
При терапии заболевания дома отлично помогают семена льна. Для лечения можно воспользоваться следующими 2 эффективными рецептами:
- Кисель с льна: в термос залить 1 литр кипятка, добавить 3 столовых ложки семян льна, закрыть и оставить настаиваться. Средство нужно готовить с вечера, тогда утром останется только взболтать, процедить его и принимать за 30 минут до еды по половине стакана 3 раза в сутки.
- Лечебный отвара. Смешать в эмалированной кастрюле 85 грамм семян льна и 1 литр воды, довести до кипения, варить на медленном огне 2 часа, плотно накрыв крышкой.
Продолжительность терапии хронического панкреатита семенами льна 2-2,5 месяца.
При лечение заболевания в домашних условиях применяются также следующие препараты:
- Пищеварительные препараты ферменты (Панкрал, Панкреатин, Панстал, Фестал) — при лечении любого органа необходимо обеспечивание физиологического покоя, для этого используются ферменты (белки, являющиеся биологическими катализаторами, которые изменяют скорость протекания реакций в организме). Этим препаратам больше 100 лет. Они не содержат элементов зависимости.
- Препараты секретолитики (Дротаверин) — лекарственные средства способствующие понижению выработки поджелудочного сока, иногда они предназначаются раньше ферментных. Из-за того что основная причина, которая заставляет вырабатывать сок, агрессивная среда в желудке, секретолитики подавляют её.
- Спазмолитики (Папаверин, Но-Шпа и проч.) — выписываются для понижения давления в поджелудочном протоке, провоцирующая сильные боли.
Хронический панкреатит относится к патологиям кислотной зависимости, в 90% случаев преследуется повышенная кислотность, в кислой среде нет возможности работать тем же ферментам, из-за этого при комбинации этих лекарственных средств эффективность терапии увеличивается.
Из не лекарственных, хорошо подойдёт к употреблению в домашних условиях минеральные воды:
- Боржоми;
- Ессентуки №4 и №17;
- Смирновская минеральная вода;
- Лужанская;
- Поляна Квасова;
- Минеральная вода Ласточка.
В этих минеральных водах содержится достаточное количество щелочи, которые способствуют быстрой терапии хронического панкреатита.
Диета при хроническом панкреатите: что можно есть и что нельзя?

Состояние поджелудочной имеет большую зависимость от употребляемой пищи. Мясные продукты желательно кушать обезжиренные, постные. При хроническом панкреатите из рациона сразу исключаются:
- сливочное масло;
- кисломолочные продукты;
- жаренное, копчённое;
- маринованные продукты;
- сладкого;
- алкоголь в любом виде.
Они способствуют повышению кислотности в желудке, заставляя поджелудочную в большом количестве вырабатывать пищеварительный сок.
При употреблении жирной пищи, и злоупотребления алкоголя, ферменты само разрушают клетки поджелудочной железы. Из рациона необходимо убрать также сахар, варенье и проч. сладости.
Таблица всех разрешенных и запрещенных продуктов при хроническом панкреатите:
| Разрешено потреблять | Запрещено потреблять |
|
|
Примерное меню на день
Завтрак:
- два яичных белка, омлет со шпинатом;
- один ломтик тоста из цельной пшеницы;
- некрепкий кофе или чай.
Полдник:
- одно яблоко;
- чай.
Обед:
- рис и красная или черная фасоль;
- одна лепешка;
- 100 грамм мяса куриной грудки;
- вода или сок.
Полдник:
- крекеры из цельной пшеницы;
- один банан;
- вода.
Обед:
- тунец консервированный в собственном соку;
- маленький зеленый салат с обезжиренной заправкой или бальзамическим уксусом (без масла);
- вода или сок.
Вечерний ужин (перекус):
- нежирный греческий йогурт с черникой и медом;
- вода или травяной чай.
В жирной пище находится много холестерина, он не растворяется в воде. Важно есть поменьше жиров, масло, колбасы, сало. Нужно принимать, больше рыбы, цельных злаков, и много жидкости, чтобы не допустить обезвоживание организма.
Профилактика и рекомендации
Поскольку большинство случаев хронического панкреатита связано с чрезмерным употреблением алкоголя, отказ от алкоголя может снизить риск развития хронического панкреатита. В серьезных случаях алкогольной зависимости (т. е. алкоголизма) может понадобиться помощь квалифицированного нарколога. Также не забывает придерживаться диете выше.
Прогноз для больных

Прогностическими факторами, связанными с хроническим панкреатитом, являются диагностический возраст, употребление алкоголя, курение и цирроз печени.
В исследовании, проведенном на международном уровне, выживаемость людей с хроническим панкреатитом составила 70% после 10 лет заболевания и 45% после 20 лет. Риск развития рака поджелудочной железы составил 4% через 20 лет.
Распространенными осложнениями заболевания являются механическая обструкция желчного протока и двенадцатиперстной кишки, образование псевдокисты поджелудочной железы.
Псевдокисты развиваются примерно у 10% больных с хроническим панкреатитом. Сахарный диабет и псевдоаневризма являются вторичными осложнениями этого заболевания.
Резюмируя
Воспаление в поджелудочной железе, которое длится в течение короткого промежутка времени (неделя-месяц), называется острым панкреатитом, а тот который длиться 2-3 месяца или в течение более длительного периода, называется хроническим панкреатитом.
Со временем панкреатит приводит к повреждению и рубцеванию поджелудочной железы. Кальциевые камни, которые развиваются в поджелудочной железе, могут блокировать выход или проток поджелудочной железы, который переносит ферменты поджелудочной железы и соки поджелудочной железы в кишечник.
Снижение уровня ферментов поджелудочной железы вызывает нарушение пищеварения, тогда как снижение гормонов поджелудочной железы ухудшает регуляцию сахара в крови.
Низкий уровень ферментов поджелудочной железы приводит к недоеданию из-за плохой абсорбции и потери большего количества жира в кале. Если уровень сахара в крови не поддерживается в пределах нормы, это приводит к диабету.
Источник
Хронический панкреатит считается прогрессирующим повреждением поджелудочной железы воспалительного характера, которое провоцирует сбои внешнесекреторной и внутрисекреторной функций. Это, в свою очередь, приводит к снижению выработки участвующих в пищеварении ферментов, важных гормонов (например, инсулина) и ряда биологически активных веществ. Поэтому всем пациентам необходимо вовремя выявить симптомы и соблюдать назначенное врачом своевременное и адекватное лечение.
Далее, рассмотрим какие причины развития заболевание, что является первым признаком и симптомом у взрослых, а также какие эффективные методы лечения существуют.
Что такое хронический панкреатит?

Хронический панкреатит – это воспалительное заболевание поджелудочной железы длительного рецидивирующего течения, характеризующееся постепенным патологическим изменением ее клеточной структуры и развитием функциональной недостаточности.
В результате прогрессирования такого заболевания, в железе уменьшается секреция ферментов – трипсина и липазы. Из-за этого значительно ухудшается кровообращение органа, соединительная ткань разрастается, и формируются специфические рубцы, участки со склерозом.
Чаще всего заболевание возникает из-за злоупотребления алкоголем в течение продолжительного времени. У мужчин хронический панкреатит поджелудочной железы может развиться, если они пьют свыше 15 лет, у женщин при злоупотреблении спиртными напитками более 10 лет.
Причины
Основным механизмом для развития хронического панкреатита, является повышение давления в протоке поджелудочной железы и застой в нём поджелудочного сока. Длительный застой в протоке, приводит к нарушению его структуры, в результате чего ферменты поджелудочной железы, легко проникают в собственную ткань, разрушая её клетки (аутолиз) и развитие хронического воспалительного процесса
Может пройти лет 10-15, когда признаки хронического панкреатита станут настолько явными, что сомнений в диагнозе не останется никаких. Возникнуть заболевание может по причине:
- Холецистита, гастрита или дуоденита хронической формы.
- Язвы желудка или двенадцатиперстной кишки.
- Инфекционного поражения – паротита, брюшного или сыпного тифа, вирусных гепатитов.
- Чрезмерного употребления спиртных напитков.
- Неотрегулированного рациона питания.
- Атеросклеротической болезни.
- Проникновения глистов в организм.
- Интоксикации вредными веществами – мышьяком, фосфором, ртутью, свинцом.
Стадии развития хронической формы
| Стадия панкреатита | |
| Легкая | Взрослых в это время начинают мучить первые симптомы болезни. Продолжительность стадии может составлять несколько лет. В некоторых случаях заболевание очень быстро прогрессирует. Кол-во обострений 1-2 раза в год. |
| Средняя | Стадия развития постоянной клинической симптоматики. У больных появляются признаки эндокринной и экзокринной недостаточности. Люди очень мало едят, жалуются на боль в животе.Наблюдается 3-4 обострения в год. Они более длительные, чем при легком течении панкреатита. У больных людей уменьшается масса тела. Умеренно снижается внешнесекреторная функция поджелудочной железы, наблюдается панкреатическая гиперферментемия. |
| Тяжелая | Регулярные и продолжительные приступы (больше 5 раз в течение года) с интенсивными неприязненными ощущениями и ярко выраженными симптомами. Вес существенно снижается до истощения, признаком которого является диарея. Иногда могут добавиться неблагоприятные последствия — сахарный диабет, стеноз 12-перстной кишки. |
Симптомы хронического панкреатита
Зачастую первоначальные патологические изменения в тканях железы при развитии хронического панкреатите протекают без симптомов. Либо симптоматика слабовыражена и неспецифична. Когда возникает первое выраженное обострение, патологические нарушения уже довольно значительны.
Хронический панкреатит – это состояние, сопровождающееся:
- Болевым дискомфортом, причем степень интенсивности может быть разная. Место локализации – эпигастральная область и левое подреберье. Боль присутствует либо постоянно, либо появляется приступообразно. После того, как пациент съест что-нибудь, симптом усилится.
- Диспепсическими расстройствами – тошнотой, позывами к рвоте, ощущениями тяжести в животе, неприятным привкусом в ротовой полости, метеоризмом. У больного может возникнуть отвращение к жирной еде, а также иногда пропадает аппетит.
- На протяжении многих лет больной может предъявлять претензии на неприятные симптомы в виде кратковременных болевых ощущений, беспокоящих его по прошествии 15 минут после еды. Продолжается дискомфорт от одного часа до 3-5 дней. Место их концентрации – верх живота, иногда чувствуется боль возле сердца или слева от груди либо поясничного отдела. В определенных ситуациях она опоясывающая. Понизить ее силу можно, если сделать наклоны вперед либо приседать.
- Кожа пациента становится невыраженного желтого цвета. Подобное относится и к склерам. Желтизна кожного покрова время от времени проходит.
- Из-за недостатка ферментов поджелудочной нарушается процесс расщепления сложных молекул потребляемой нами еды на более мелкие, которые способные усваиваться в кишечнике. В связи с этим обстоятельством, при панкреатите, даже усиленное питание может сопровождаться снижением массы тела, недостаток витаминов в организме, сухостью кожи, ломкостью ногтей, недостатком железа в организме (анемия) и другими симптомами.

При панкреатите хронической формы боли возникают в результате:
- проблем с оттоком панкреатического сока;
- увеличения объема секреции железы;
- ишемии поджелудочной;
- воспаления расположенной вокруг клетчатки;
- изменения нервных окончаний;
- сдавливания органов, находящихся рядом.
С развитием заболевания частота обострений, как правило, увеличивается. Хроническое воспаление поджелудочной железы может приводить к повреждению, как самой железы, так и смежных тканей. Однако могут пройти годы, прежде чем появятся клинические проявления заболевания (симптомы).
Обострение
Хронический панкреатит может обостряться по двум наиболее распространенным причинам:
- прием больших доз алкоголя;
- нарушение функции желчевыводящих путей.
Существует также масса причин, которые имеют меньшее значение, но существенно повышают частоту возникновения обострений хронического панкреатита:
- регулярный прием малых доз алкоголя;
- склонность к перееданию;
- курение;
- избыточный вес;
- употребление больного количества жира;
- прием медикаментозных препаратов;
- инфекционные заболевания;
- частые стрессы.
В большинстве случаев признаки обострения хронического панкреатита проявляются в виде постоянной, острой и сильной боли, ощущаемой под ребрами, отражаясь в спину.
- Часто боль атипична, маскируется под прочие заболевания, бывает максимально выражена в верхней части спины, размывается по животу.
- Иногда боль отдаёт в грудную клетку, в бок, ощущаясь в глубине организма, что характерно для обострения панкреатита.
Характерные признаки обострения хронического панкреатита:
- Сильная боль, которая может быть тупой или резкой в брюшной полости без четкой локализации, усиливающая после приема пищи и отдающая в спину.
- Частая диарея с примесью жировых частиц в испражнениях.
- Чувство горечи в ротовой полости.
- Рвота с вкраплениями желчи, трудно подающая устранению лекарствами.
- Сильная тошнота.
- Потеря аппетита.
- Белый налет на языке.
Все вышеуказанные признаки могут проявляться как целым букетом, так и поодиночке. Если человек страдает от сильно выраженной резкой боли, то может наблюдаться диспепсический синдром, при котором самочувствие больного стремительно ухудшается.
Осложнения
Если вовремя не провести грамотное и полноценное лечение хронического панкреатита, то на его фоне начнут активно прогрессировать следующие осложнения:
- панкреатический асцит;
- сахарный диабет панкреатогенного типа;
- абсцесс;
- формирование флегмоны в забрюшинном пространстве;
- воспалительный процесс в выводных протоках;
- дуоденальная непроходимость в хронической форме;
- В12-дефицитная анемия;
- портальная гипертензия;
- желудочно-кишечное кровотечение может произойти из-за разрыва псевдокисты;
- образование опухолей злокачественного характера.
Диагностика
Лечение хронического панкреатита может проводить как терапевт, так и гастроэнтеролог. При развитии эндокринной недостаточности показана консультация эндокринолога, при сдавлении окружающих органов — хирурга.
Диагноз можно ставить лишь после осуществления таких исследовательских методик:
- изменения в содержании эластазы в урине – главный способ клинического исследования больного;
- обнаружение стеатореи – наличие непереваренного жира в кале;
- осуществление исследовательского теста на стимуляцию железы;
- УЗИ;
- КТ по показаниям;
- проведение анализа крови на глюкозу и прохождение тестирования на восприимчивость к глюкозе.
Как лечить хронический панкреатит?

Расписывая пациенту план предстоящего лечения, доктор ставит вполне определенные цели. Необходимо:
- устранить боль;
- обеспечить поджелудочной железе покой;
- понизить ее секреторную активность;
- возместить дефицит панкреатических ферментов;
- провести коррекцию нарушенного обмена углеводов (если необходимо).
Для достижения этих целей в безоперационном лечении больных всеми вариантами хронического панкреатита должны быть применены разные методики.
Комплексное воздействие разных лечебных факторов (диетотерапии, медикаментов, физиотерапевтических процедур и др.) более эффективно.
Лекарственные препараты
При хроническом панкреатите могут назначать следующие лекарственные препараты:
- Ферментосодержащие средства. Направлены на уменьшение нагрузки на поджелудочную железу и ускорение процесса регенерации тканей. Пищеварительные ферменты облегчают процесс пищеварения и усвоения пищи, облегчают работу желудочно-кишечного тракта. При постоянном их приеме исчезает тошнота, появляется аппетит. К ферментосодержащим препаратам относятся: Креон, Панкреатин и т. д.
- Антацидные средства, снижающие кислотность. По принципу действия они подразделяются на: всасывающиеся (Ренни) и невсасывающиеся (Алмагель, Маалокс). Всасывающие обеспечивают быстрое, но кратковременное облегчение. Действие невсасывающихся более продолжительное, эффект наступает через некоторое время после приема.
- Анальгетики направлены на избавление от болей, возникающих при панкреатите в период обострения. Спазмолитики (Но-шпа, Папаверин) назначаются для снятия спазмов главного протока поджелудочной железы.
- Антисекреторные препараты (Фамотидин, Омепразол) назначаются для нейтрализации кислоты.
- Противовоспалительные препараты (Диклофенак) снижают боль, за счет уменьшения воспаления в области поджелудочной железы.
- Уменьшение активной секреции железы, препараты (Октреотид, Сандостатин), используются при обострении хронического панкреатита, при выраженном болевом синдроме, не купирующем спазмолитиками.
- Прокинетики (Мотилиум, Церукал) применяются для подавления тошноты о рвоты, в период обострения.
Лечение при обострении хронического панкреатита
Особенности лечения сильного приступа состоит из неукоснительного соблюдения постельного режима, диеты и приема соответствующих лекарств только в условиях стационара, так как существует реальная угроза не только здоровью, но и жизни человека. До приезда скорой помощи больному следует оказать первую помощь:
- Абсолютный голод.
- На область ПЖ приложить холод.
- Полный покой и постельный режим.
Многие пациенты хотели бы уточнить, сколько может длиться обострение хронического панкреатита? Врачи подчеркивают, в большинстве эпизодов рецидив болезни не превышает 7 дней.
Вспомогательные препараты для купирования болевого синдрома:
- ферменты (Креон или Пангрол);
- спазмолитики (дротаверин или папаверин);
- ингибиторы протонного насоса (лансопразол, рабепразол).
С целью разгрузки поджелудочной железы применяют:
- диету с жестким ограничением жира или полное голодание на несколько дней;
- полное исключение алкоголя и курения;
- октреотид – препарат, являющийся аналогом гормона поджелудочной железы соматостатина.
Операция
Хирургические операции при хроническом панкреатите:
- сфинктеротомия при закупорке сфинктера Одди;
- иссечение камней в протоках поджелудочной железы при конкрементной обтурации;
- вскрытие и санация гнойных очагов (абсцессов, флегмон, кист);
- панкрэктомия (полная или частичная);
- вазэктомия, спланхэктомия (операции иссечения нервов, регулирующих секрецию железы), частичное
- иссечение желудка (резекция);
- удаление желчного пузыря при осложнениях со стороны большого желчного протока и желчного пузыря;
- техники создания окружных желчных оттоков для снятия нагрузки с основных панкреатических протоков (вирсунгодуоденостомия и др.).
Диета и принципы питания
У взрослых заболевание приобретает хронический характер, а это значит, что питанию должно уделяться должное внимание, поскольку оно способно предотвратить обострения. Каждое обострение влечет за собой замещение нормально функционирующей ткани железы фиброзной. Поэтому с годами у больного развивается недостаточность железы внешнесекреторная и внутрисекреторная.
Основные принципы питания при хроническом панкреатите:
- Диета №5п при хроническом панкреатите предусматривает введение в рацион большего количества белковой пищи за счет исключения жирной и углеводов. Также необходимо отказаться от грубых растительных волокон и жирных сортов мяса.
- Жареные блюда не допускаются. Пищу рекомендуется готовить в пароварке, тушить и запекать в собственном соку.
- Все продукты, вызывающие диспепсию и усиливающие выработку ферментов, также исключают из меню.
- Пища при диете больного на хронический панкреатит должна быть сбалансирована по своему составу, блюда подаются в теплом и полужидком виде.
- Питание дробное, состоит из 5-6 приемов пищи, при этом порции небольшого объема.
- Полный запрет на употребление алкогольных напитков исключает основной фактор опасности для поджелудочной железы.
- новые продукты в рацион стоит вводить осторожно, небольшими порциями.
- при малейшем недомогании следует отказаться до более полной стабилизации работы поджелудочной железы;
- рекомендация к тщательному пережевыванию пищи уместна и для здорового организма, но при заболевании поджелудочной железы это правило должно соблюдаться особенно тщательно, даже если подан суп-пюре.
Диета при обострении хронического панкреатита, несмотря на ограничения, отличается большим разнообразием. Разрешается включать в рацион:
- мясо и птицу нежирных сортов;
- нежирную рыбу в отварном виде;
- вегетарианские овощные протертые супы;
- вегетарианские супы с рисом, с вермишелью, с гречневой, манной, овсяной крупой;
- отварные протертые овощи (картофель, морковь, кабачки, цветная капуста, тыква);
- омлеты из 2-х яиц;
- молочные обезжиренные продукты, некислый и нежирный творог, сметану и сливки в умеренном количестве, кисломолочные продукты;
- спелые фрукты с пониженной кислотностью, протертые ягоды, запеченные яблоки;
- компоты и некрепкий чай с лимоном;
- умеренное количество сливочного и растительного масла;
- каши, приготовленные на воде и молоке в соотношении 1:1;
- отварные макаронные изделия;
- печенье без сахара и домашние сухари из пшеничного хлеба.
Больным противопоказаны блюда с сокогонным действием:
- мясные,
- костные,
- грибные и рыбные бульоны,
- жареные блюда.
Принципиально важным является отказ от алкогольных напитков, поскольку они являются сильными стимуляторами панкреатической секреции.
В период ремиссии расширяется перечень продуктов и показано включение овощей и фруктов уже и в сыром виде. Овощи применяют в составе салатов, гарниров, винегретов и как самостоятельные блюда. Помимо каш можно делать плов с сухофруктами и отварным мясом, макароны, крупеники. Супы готовят не протертыми и осторожно вводятся свекольники, борщи и щи. Для улучшения вкуса используют соусы домашнего приготовления и пряности.
При хроническом панкреатите часто назначается лечебный курс приема минеральной воды. Для достижения эффекта воду пьют не для утоления жажды, а согласно рекомендациям приема, определенные ее виды и по указанной системе.
Назначают курс приема воды марок Ессентуки № 4, Боржоми и Смирновская, обладающих особым воздействием на поджелудочную железу:
- предотвращают застойные процессы в желчных протоках, в самой поджелудочной железе;
- снижают риск появления воспалительных процессов;
- нормализуют работу желудка и кишечника.
Профилактика
Для того чтобы не узнавать, как лечить хронический панкреатит, необходимо своевременно заняться профилактикой недуга, которая включает в себя:
- отказ от курения;
- исключение употребления алкогольных напитков;
- соблюдение диеты;
- регулярное прохождение профилактических осмотров у узких специалистов.
Хронический панкреатит нужно лечить под присмотром врача гастроэнтеролога. При появлении первых признаков описанных в статье, обязательно пройдите диагностику для постановки точного диагноза.
Источник


