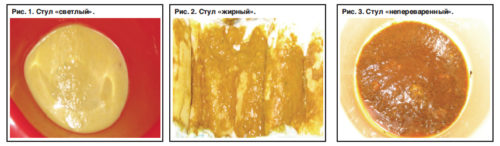
Хронический панкреатит с жидким стулом
Диарея может застать врасплох в любой момент. Это может быть связано с отравлением пищевыми продуктами, употреблением некачественных блюд или ввиду болезней внутренних органов. Очень часто при панкреатите имеет место нарушение стула. Чтобы помочь больному человеку справиться с приступами жидкого стула, необходимо уметь определять симптомы болезни и на этой основе подбирать соответствующее лечение. Терапия может проводиться как медикаментозными препаратами, так и народными методами.
Причины появления поноса при панкреатите
Состояние организма тем хуже у больного человека, чем чаще имеет место расстройство его пищеварения. При затяжном воспалительном процессе начинает вырабатываться в излишних количествах панкреатический сок, который состоит в основном из ферментов агрессивного ряда, таких как лактаза, амилаза, трипсин и фосфолипаза. Благодаря этим ферментам частички пережеванной пищи полностью усваиваются в кишечнике и снабжают организм всеми питательными веществами и элементами.
Причинами расстройства пищеварения и диареи у взрослого человека, страдающим расстройством поджелудочной железы могут служить следующие:
- При нехватке выработки секреторной жидкости. Поджелудочная железа в данном случае начинает давать сбои в работе. При этом нарушается весь процесс функционирования желудочно-кишечного тракта, пища начинает проходить по пищеварительному тракту в неполной обработке. Кишечник старается скорее вывести из организма все остатки пищи, поэтому и случается расстройство стула.
- Долгий прием медикаментозных препаратов. В не зависимости от того, по какой причине проводилось лечение терапевтическими методами, все лекарственные средства при панкреатите негативно сказываются на работе органов пищеварения. Нарушается полноценная работа по перевариванию пищи и формированию твердых структур каловых масс.
- Холецистит. При дисфункции желчного пузыря, расстройствах поджелудочной железы или 12-перстной кишки сбой в работе органов желудочно-кишечного тракта неминуем. У больного помимо панкреатита возникает ряд серьезных проблем со здоровьем. Данная ситуация послабляет работу желудка и вызывает мучительный понос.
- Дисбактериоз на прогрессирующей его стадии. В стадии обострения данное заболевание совместно с панкреатитом способно расстроить работу внутренних органов и привести к серьезным проблемам с перевариванием пищи.
- Чрезмерное употребление алкоголя и газированных напитков. При панкреатите пить данные составы категорически запрещено, иначе это чревато серьезными расстройствами пищеварения.
Справочная информация! Панкреатит является серьезным заболеванием, при котором многие привычные действия просто выполнять недопустимо. Особенно тщательный подход должен быть к употребляемой пище и выпитым напиткам.
Симптомы диареи при панкреатите

Поджелудочная железа всегда воспаляется с характерными симптомами диареи. При этом у человека проявляется ряд других характерных признаков:
- Жидкий стул становится более светлого оттенка. В нем видны пастообразные примеси, а запах приобретает резкий зловонный аромат. Кал может также быть желтого или зеленого оттенка, в зависимости от употребленной накануне пищи.
- Развивается полифекалия. В данном случае количество каловых масс становится намного больше за один поход в туалет, частота таких походов также растет в геометрической прогрессии.
- В экскрементах зачастую можно заметить частички не переваренной еды.
- Понос открывается сразу после употребления пищи.
- Зачастую симптоматика сопровождается высокой температурой, ознобом и учащенным сердцебиением.
При отсутствии своевременной помощи к основным симптомам добавляются второстепенные:
- организм становится обезвоженным;
- в животе возникает чувство ломоты;
- пропадает аппетит, и пациент резко худеет с каждым днем;
- кожа бледнеет и шелушится;
- волосы и ногти становятся хрупкими и ломкими;
- слабость и апатия перерастают в бессонницу.
Важно! При своевременно оказанной помощи удается избежать ряда негативной симптоматики и предотвратить развития возможных осложнений. При панкреатите нельзя шутить с симптомами диареи. Важно своевременно вызвать на дом врача и начать соответствующее лечение по устранению проблемы.
Лечение панкреатического поноса
Медикаменты

При тяжелом обострении болезни и не проходящем поносе пациента помещают в больницу в стационарные условия содержания. Доктор проводит постоянное веление необходимых медикаментозных веществ прямо в кровь. Фармакологическое действие такого процесса заключается в восстановлении водно-солевого баланса, насыщения организма полезными веществами и витаминами.
Очистительные процедуры просто необходимы. С их помощью удается вывести гнилостные бактерии из организма, а самое главное из кишечника. Очищение проводится при помощи клизм. Клизма заполняется теплой водой с температурой примерно 37 градусов, к порции воды добавляется сода на кончике ножа. Процедура проводится 2 раза в сутки в течение 3 – 4 дней.
Медикаментозными препаратами для лечения поноса при панкреатите выступают:
- Ферментативные препараты (Мезим, Фестал и Панкреатин). Данные препараты улучшают процесс пищеварения.
- Энтеросорбенты (Альмагель, Полисорб, активированный уголь). Устраняют продукты распада – токсины из организма.
- Лоперамидные составы препаратов (Лоперамид, Иммодиум, Лопедиум). Улучшают тонус прямой кишки и способствуют скреплению кала.
- Спазмальгетики и иные болеутоляющие средства (Баралгин, Папаверин, Но-шпа, Реналган, Спазмил). Данные препараты также способны оказывать комплексное действие на организм и значительно улучшать самочувствие пациента.
- Пробиотики (Лактобактерин, Колибактерин, Бактистатин). Приводят в норму работу кишечника за счет укрепления его стенок.
- Витаминные и минеральные комплексы (Компливит, Супрадин и Витрум). Помогают повысить иммунную систему организма после продолжительной интоксикации и обезвоживания.
Народные средства
В народной медицине существует масса проверенных рецептов, которые отлично помогают от поноса при панкреатите:
- Грецкие орехи. 20 штук недозревших грецких орехов хорошо промывают под проточной водой, разламывают на кусочки и помещают в 1 л. банку, залитую 500 мл. водки. Хорошо закупоренную емкость оставляют в течение 14 дней в прохладном темном месте. После этого можно пить настойку по столовой ложке после еды 3 раза в день. Хранить приготовленный настой в темной банке с хорошо закрытой крышкой.
- Черный чай. Берется листовой черный чай без ароматизаторов, добавок и красителей и готовят крепкую заварку. После настаивания чай остужают до приемлемой температуры и выпивают залпом 1 – 2 кружки. Через пару часов диарея пройдет.
Справка! Норма заварки должна превышать привычную в 2 – 3 раза. В этом случае напиток приобретет лечебное действие за счет вяжущего, а значит скрепляющего каловые массы эффекта.
- Куриные желудки. Их хорошо промывают под теплой струей воды и отделяют желтые прожилки в виде пленки. Эти прожилки высушиваются на гладкой поверхности в течение нескольких часов или даже сутки. Высушенные прожилки измельчают до порошкообразного состояния и пересыпают в удобную герметичную тару для их правильного хранения. Как только появятся первые признаки расстройства пищеварения, употребляют по ложке зелья 2 раза в сутки после еды и запивают кипяченой водой. Вяжущий эффект данного средства остановит диарею и нормализует микрофлору кишечника.
- Каша из вареной моркови. В кожуре отваривают чистую морковь, затем верхнюю пленку с нее счищают и измельчают в блендере, предварительно добавив туда стакан кипяченой воды. В течение дня во время приема пищи средство принимают по 3 ст.л. приблизительно 3 – 4 раза до полного прекращения поноса.
- Чай с луком. Луковицу не до конца разрезают на четыре части так, чтобы получился крест и кладут в горячий чай (200 мл) без сахара. Настаивают 10 минут и выпивают полученную жидкость в течение дня.
- Отвар из луковой шелухи. Измельчают полстакана луковой шелухи и заливают 1 л. воды. Довести полученную смесь до кипения и варить на медленном огне еще около 10 – 15 минут. После этого снимают с огня, накрывают полотенцем и настаивают в течение 30 минут в темном прохладном месте. Процеженный отвар выпивают в течение дня не менее 500 мл. в сутки маленькими глоточками до полного выздоровления.
- Сок на основе овощей. Три моркови, три пучка сельдерея и одну свеклу выжимают в соковыжималке и принимают полученный сок за полчаса до еды по 100 мл. три раза в день.
- Рисовая каша. Рис обладает обволакивающим и закрепляющим действием, поэтому его можно готовить даже маленьким детям. Единственное условие при готовке – это не добавлять специи, соль и сахар. Берут зерна риса и смешивают его с водой в пропорции 1:7, варят на маленьком огне в течение 30 – 40 минут. Полученное средство употребляют каждые 2 часа по 100 мл.
Внимание! При использовании народной медицины следует ознакомиться с противопоказанием того или иного ингредиента и исключить у себя аллергическую реакцию на него.
Диета при панкреатическом поносе
При панкреатическом поносе необходимо наладить свой рацион питания. Количество приемов пищи должно увеличиться, а объем употребленной за раз пищи, наоборот уменьшится. Так, страдающий диареей больной, должен питаться не менее 6 раз в день с объемом пищи примерно в человеческую ладонь.
В первые дни после облегчения состояния рекомендуется употреблять:
- обезжиренные бульоны на основе филе курицы или рыбы;
- рыбные и мясные продукты, приготовленные на пару или отваренные;
- желе из фруктов или кисель;
- натуральный черный чай;
- отвары на основе шиповника, черники и черемухи;
- творог или йогурт натурального состава без красителей и консервантов;
- перепелиное яйцо раз в сутки.
Первую неделю после поноса не стоит употреблять следующие продукты:
- жирные сорта мяса и рыбы;
- копченые и соленые продукты;
- субпродукты;
- консервы из овощей, мяса и рыбы;
- куриные яйца в вареном и жареном виде;
- фрукты, кроме бананов;
- бобовые злаки;
- молочные продукты;
- бульоны наваристого и жирного состава.
В рационе в меньших количествах должна преобладать острая и жирная пища, соленая и копченая продукция, выпечка и кондитерские изделия. Главное условие питания – это употребление как можно большего количества жидкости. В качестве пития можно использовать простую кипяченую воду, морсы, компоты, куриные бульоны.
Профилактика

Расстройство пищеварения при панкреатите является сигналом того, что болезнь перешла в хроническую форму и продолжает прогрессировать. При этом состояние поджелудочной железы уже таково, что она не может полноценно осуществлять свои функции. Пищеварительный процесс при этом страдает с каждым днем все больше и больше.
Чтобы предотвратить понос при панкреатите, следует:
- бросить курить и не употреблять алкогольные напитки ни в каких количествах;
- не переедать, всегда следить за состоянием самочувствия во время перекусов;
- по минимуму употреблять сладкие блюда, соленые и перченые продукты;
- не кушать кондитерские изделия;
- лучше всего есть измельченные продукты, приготовленные на пару или в отваренном виде;
- в качестве перекусов использовать свежие овощи и фрукты в мягком перемолотом виде;
- следить за весом;
- проявлять физическую активность (быстрый бег, занятие в тренажерном зале, плавание, спортзал и прочее);
- постоянно проходить обследование у врача-гастроэнтеролога, соблюдать все его рекомендации.
Панкреатит достаточно серьезное заболевание, которое приводит к расстройству пищеварения в ряде случаев. Чтобы справиться с этой проблемой, нужно соблюдать диету, при которой исключается употребление ряда продуктов питания. Также следует следить за своим весом и не переедать. При первых признаках диареи нужно обратиться к врачу, пройти ряд диагностических процедур и получить адекватное лечение.
Статьей можно поделиться со своими друзьями в социальной сети:
Источник
В России панкреатит — один из наиболее популярных диагнозов. Им принято объяснять практически любую боль в животе, а нередко его «диагностируют» при УЗИ поджелудочной железы у человека без каких-либо симптомов. Разбираемся в тонкостях заболевания вместе с к. м. н., гастроэнтерологом GMS Clinic Алексеем Головенко.
Что такое панкреатит
Панкреатит — это воспаление поджелудочной железы. Этот орган выделяет в 12-перстную кишку (сразу за желудком) ферменты, помогающие пище перевариваться: например, амилазу (для расщепления углеводов) и липазу (для расщепления жиров). При сильном воспалении поджелудочной железы — остром панкреатите — клетки ее разрушаются и ферменты попадают в кровь. Поэтому при любой сильной боли в животе врачи определяют содержание амилазы в крови.
Острый панкреатит — болезненное и очень опасное заболевание. Симптомы его практически невозможно перетерпеть «на ногах»: это сильнейшая непроходящая боль под ложечкой и под левым ребром, которая часто отдает в спину (возникает так называемая опоясывающая боль). Человек с острым панкреатитом часто даже занимает особенное положение на кровати — лежит на левом боку, чтобы не усиливать боль движениями ребер при дыхании. У большинства людей с острым панкреатитом возникает сильная тошнота и рвота, любой прием пищи усиливает боль: ведь поджелудочная железа при приёме пищи начинает выделять ферменты, а это усиливает кровоток, а значит и боль. У многих людей поднимается температура тела.
Диагностика острого панкреатита — удел не столько гастроэнтерологов, сколько хирургов, поскольку интенсивность боли может быть такой же, как при аппендиците и другой «хирургической» патологии.
Как возникает острый панкреатит
Около 70% всех случаев острого панкреатита возникают или из-за отравления алкоголем, или из-за желчнокаменной болезни. Избыточное употребление алкоголя (даже без предыстории в виде алкоголизма) вызывает воспаление поджелудочной железы. По этой же причине люди, систематически злоупотребляющие выпивкой, имеют все шансы не только оказаться в больнице с тяжелым острым панкреатитом, но и долгие годы снова испытывать болевые приступы. Камень желчного пузыря тоже может вызвать панкреатит: проток, выносящий желчь из пузыря в 12-перстную кишку, сливается с протоком поджелудочной железы. Такая ситуация — билиарный панкреатит — требует экстренного вмешательства, например, для рассечения большого дуоденального сосочка: это место впадения протоков в кишку.
Острый панкреатит также может вызвать токсическое действие некоторых лекарств, травма железы при операции или высокое содержание жиров в крови. Крайне редко и, как правило, при наличии других похожих заболеваний поджелудочная железа воспаляется из-за избыточного действия на нее иммунной системы.
Какая бы ни была причина начала заболевания, острый панкреатит всегда сопровождается болью в животе. Предполагать этот диагноз, если от лекарства или какого-то продукта появилось недомогание, не стоит.
С острым панкреатитом разобрались. А хронический?
Если токсическое воздействие на поджелудочную железу не прекращается (например, человек продолжает злоупотреблять выпивкой) или орган был очень сильно поврежден при первом (остром) эпизоде панкреатита, боль возобновляется вновь и вновь.
При обострениях хронического панкреатита анализы крови могут оставаться нормальными. Зато со временем могут появляться внешние признаки, которые врачи обнаруживают, обследуя поджелудочную железу при помощи ультразвука (УЗИ), рентгена (КТ, или компьютерная томография) или магнитно-резонансного исследования (МРТ). Это сужения протоков поджелудочной железы, появление в ней уплотнений — кальцинатов, а также возникновение кист — пузырьков с жидкостью на месте погибшей ткани. Обследование при подозрении на хронический панкреатит проводят ещё с одной важной целью — не пропустить рак поджелудочной железы, который может вначале сопровождаться теми же симптомами.
При постоянно возобновляющемся воспалении поджелудочной железы со временем нарушается ее функция — выделение ферментов, переваривающих пищу. В результате человека беспокоит постоянное вздутие живота, диарея, а стул становится жирным (например, плохо смывается с унитаза). Это состояние — внешнесекреторную недостаточность — удобнее всего выявить, определяя содержание панкреатической эластазы (фермента поджелудочной железы) в стуле.
Как лечить хронический панкреатит
В целом смысл лечения хронического панкреатита — устранить боль. Для этого используют противовоспалительные препараты, например парацетамол. Часто людям с хроническим панкреатитом назначают ферменты. Увы, это далеко не всегда облегчает болевые ощущения. Раньше предполагалось, что добавление в пищу ферментов уменьшит нагрузку на поджелудочную железу — ей не придется выделять собственные ферменты. На деле все не так просто: секреторная (выделительная) активность железы зависит совсем от других веществ — гормонов, например секретина. На их продукцию больше влияет жирность пищи и регулярность ее приема, чем содержание в кишке ферментов-лекарств. Тем не менее ферменты при хроническом панкреатите обязательно назначают (нередко пожизненно), если появились признаки плохой секреции собственных ферментов (вздутие, жидкий стул). Ферменты всегда пьют непосредственно вместе с едой: «между ложками». По этой же причине неграмотно назначать приём ферментов «столько-то раз в день». Правильнее предупредить человека с заболеванием, что препарат следует носить с собой и принимать при любом употреблении пищи.
Диета при хроническом панкреатите облегчает течение заболевания, хотя точно определить список возможных продуктов с первого раза сложно. Однозначно нельзя употреблять разве что алкоголь, однако традиционно рекомендуют есть меньше жирной пищи и чаще перекусывать, отдавая предпочтение медленным углеводам — фруктам и овощам. Готовка исключительно на пару — не самый подтверждённый способ облегчить течение панкреатита, гораздо важнее не злоупотреблять очень пряной пищей. Грубо говоря, от куриной котлеты, пусть и прожаренной без обильного добавления приправ, вреда, скорее всего, не будет.
Главное при лечении хронического панкреатита — убрать причину заболевания.
Если человек страдает алкоголизмом или курит, направить его к наркологу (курение само по себе не вызывает панкреатит, но учащает обострения). Если панкреатит случился из-за камней в желчном пузыре — удалить пузырь. Если в организме нарушен обмен жиров — проконсультироваться у кардиолога и подобрать лечение препаратами, снижающими уровень липопротеидов и триглицеридов, подобрать диету.
У большинства моих знакомых поставлен диагноз «панкреатит», но они не пьют спиртное и ни разу не попадали в больницу с сильным болями. Что не так?
Скорее всего, как и многим другим россиянам, диагноз панкреатита в такой ситуации поставили исключительно по результатам УЗИ. Грамотный специалист по ультразвуковой диагностике не станет устанавливать диагноз за терапевта, гастроэнтеролога или хирурга. Он только опишет изменения и предложит коллеге самому интерпретировать изменения поджелудочной железы. Нередко так называемые диффузные изменения поджелудочной железы становятся поводом поставить диагноз панкреатита человеку вообще без каких-либо симптомов. Это неправильно.
Достоверно судить о панкреатите при УЗИ, строго говоря, можно только обнаружив явные осложнения заболевания — сужения и расширения протока, кальцинаты, кисты.
Да и у ультразвукового метода, как у любого способа диагностики, возможности не безграничны. При настоящем панкреатите предпочтение отдаётся магнитно-резонансной или эндоскопической холангиопанкреатографии. При этих методах получают очень точное изображение протоков поджелудочной железы.
Диффузные изменения поджелудочной железы чаще всего оказываются довольно безобидным накоплением в железе жировой ткани. При отсутствии типичных симптомов хронического панкреатита — изматывающей боли после еды у человека, уже перенёсшего когда-то острый панкреатит, такая ультразвуковая картинка должна всего лишь стать поводом проверить холестерин и, возможно, активнее бороться с избыточной массой тела. Кроме того, очень часто за хронический панкреатит принимают самые частые заболевания в гастроэнтерологии — функциональные расстройства, например синдром раздражённого кишечника. Это неопасное, но очень неприятное заболевание, при котором кишка становится слишком чувствительна к растяжению газом и пищей, реагируя спазмом (коликами). Очень часто такая функциональная боль (то есть боль, не связанная с воспалением или опухолью) возникает у людей, пребывающих в постоянном стрессе. Потому и лечение функциональной боли — это не только приём лекарств-спазмолитиков и других гастроэнтерологических препаратов, но и работа с психоэмоциональным состоянием: когнитивно-поведенческая психотерапия, увеличение физической активности и даже йога.
Не каждая боль в животе — это панкреатит. И это радует.
Источник: the-challenger.ru
Источник