Хронический панкреатит приступ лечение
Но, прежде чем начать, ставим лайки и подписываемся на канал. Спасибо!
Панкреатит — это заболевание, которым чаще всего страдают взрослые. Существует перечень факторов, которые способны спровоцировать приступ панкреатита.
Лечение в домашних условиях бывает весьма затруднительно, однако, есть некоторые способы, облегчающие состояние больного.
Немаловажно знать симптоматику и причины, которые приводят к обострению панкреатита — это поможет определить, как снять приступ.
Протекание болезни
Прежде, чем приступать к лечению или избавлению от приступа панкреатита, важно понимать суть процесса, происходящего в организме в этот момент.
Болезнь является неинфекционной и характеризуется воспалением поджелудочной железы. Факторы, которые которые этому способствуют различны, но все они приводят к усилению выработки ферментов органом.
Из-за того, что ферментативный состав становится более концентрированным, пищеварительный сок начинает вырабатывается сильнее и в большем количестве, происходит переваривание собственных тканей организма.
Если длительное время не предпринимать меры по устранению болезни, то есть риск появление некроза, т.е. отмирание тканевых участков пищеварительной системы.
Если какой-либо орган подвергся некрозу, даже если токовое происходит лишь в небольшой части, то нормальное его функционирование прекращается.
Заболевание разделяют на две формы:
- острую;
- хроническую.
Если пациент страдает от хронического панкреатита, лечить или поддерживать организма в нормальном состоянии должен его лечащий врач. Если же пациента настиг приступ, то важно знать, что делать в такой ситуации.
Причины и факторы панкреатита
Появление воспалительного процесса поджелудочной железы в острой форме провоцируется рядом факторов:
- Алкоголь. Злоупотребление алкогольными напитками (в некоторых случаях даже небольшое количество спиртосодержащей продукции) способно вызвать сильную боль в пищеварительной системе, в том числе и повлиять на поджелудочную железу. Из-за воздействия алкоголя на организм и необходимости отфильтровать и переварить поступающие алкогольный напиток, процесс оттока панкреатического сока замедляется. Именно это приводит к обострению болезни;
- Несбалансированный рацион питания. Острые, жирные и жареные продукты всегда считались вредными для употребления в пищу. Острый панкреатит часто провоцируется именно после употребление именно такой продукции. В особенности вредна еда с высоким содержанием жиров (имеются ввиду транс-жиры), поскольку она тяжело переваривается;
- Повреждение поджелудочной железы. Любая травма области живота может стать причиной повреждения поджелудочной железы. В результате явление приводит к нарушению нормального функционирования органа;
- Медикаментозные препараты. Прием некоторых медикаментов имеет определённое негативное воздействие на состояние поджелудочной железы. Зачастую обострение панкреатита провоцируется антибиотическими препаратами, иммунодепрессантами, кортикостероидами;
- Недоедание. Это относится к недостаточному употреблению в пищу продуктов, содержащих животный белок. Если белка в организме не хватает, то это приводит к развитию не только острого панкреатита, но и в дальнейшем его хронической формы;
- Камни. Подобное образование, передвигаясь в желчных путях, приводит к их закупорке и, соответственно, нормальный отток сока происходить не может. Вследствие появляется отёк на ткани органа и обострение заболевания;
- Болезни желудочно-кишечного тракта. В некоторых случаях острый панкреатит проявляется как следствие других заболеваний, относящихся к патологиям желудочно-кишечного тракта.
_____________________________________________________________________________________
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
_____________________________________________________________________________________
Симптомы приступа панкреатита
Существует характерная симптоматика для острой формы болезни. Признаки приступа следующие:
- Ярко выраженный болевой синдром. Без данного проявления обострение панкреатита не происходит. Когда воспалилась поджелудочная, боль проявляться может самым различным образом. Проявляться болевой синдром может как постоянно, так и приступами. Пациент ощущает жгучую, ноющую, острую боль в области поджелудочной железы. Самое сильное проявление болевого синдрома наблюдается именно в указанной области, т.е. слева в верхней части живота. Наблюдать появление болевого синдрома зачастую приходится по прошествии получаса после приёма пищи или алкогольных напитков. В некоторых случаях появляется ирритация болевого синдрома в спину, левую ключицу, лопатку и руку. Если в таком состоянии пациент примет положении сидя, то это поможет успокоить поджелудочную железу болевой синдром должен ослабевать;
- Расстройство желудка. До 50% пациентов, страдающих острым панкреатитом, сталкиваются с данным симптомом. При этом стул характеризуется типичным резким, неприятным запахом и неоформленной консистенцией, кал содержит в себе непереваренные остатки жира;
- Тошнота, рвота. Особенностью такой симптоматики является то, что после приступа рвоты пациент не чувствует облегчение. В случае, если симптому сопутствует расстройство желудка, то это сулит обезвоживанием организма. Наблюдается снижение эластичности кожного покрова и его сухость. В случае, если пациента беспокоят частые приступы панкреатита, то это приводит к заострению черт лица;
- Закупорка протоков желчного пузыря. Обнаружить такое явление можно по красным небольшим пятнышкам в виде капелек на кожном покрове в районе живота и груди. Если слегка надавить на такое пятнышко, то оно не пропадает. Проявляется желтоватый оттенок на слизистых оболочках и кожном покрове из-за застоя желчи;
- Повышение температуры тела, появление озноба и одышки. Являются характерными признаками появления, если воспалился какой-либо орган. Симптом требует незамедлительного использования медикаментов, поскольку даже небольшая задержка с лечебными мероприятиями приводит к неприятным осложнениям.
Первая помощь при приступе панкреатита
Лучшим из вариантов избавить себя от боли при приступе и облегчить дискомфорт является обращение в службу скорой помощи.
Однако, панкреатит — заболевание, сопровождающееся очень сильным болевым синдромом, который терпеть достаточно сложно и сколько длиться подобный дискомфорт однозначно сказать невозможно.
Для избавления от сильной боли пользуются следующими рекомендациями:
- Исключить любые резкие движения, принять положение сидя и прижаться туловищем к коленям. Иными словами, сесть в позу эмбриона или принять аналогичное положение лежа;
- Первая помощь при панкреатите — приложить к области поджелудочной железы холод, лед или замороженный продукт. Это поможет снять воспаление;
- Если есть возможность, то ввести внутривенно Но-Шпу. Если пациент страдает от каких-либо сердечно-сосудистых заболеваний, делать это ни в коем случае нельзя;
- Не использовать препараты, в которых содержатся ферменты, например, не рекомендуется пользоваться Креоном или Панзинорм;
- Если больной чувствует, что наступает приступ рвоты или присутствует тошнота, как сопутствующий симптом, то нужно стимулировать искусственно такой приступ. Если не получается это сделать при помощи пальцев и надавливания на корень языка, то рекомендуется выпить несколько столовых ложек концентрированного раствора соли;
- Важно не забывать выпивать каждые 30 минут по 70-100 мл чистой воды.
Если пациенту сложно терпеть сильную боль, то разрешается использование для быстрого обезболивания:
- парацетамола;
- ибупрофена;
- метамизола;
- баралгина.
Лечение и диета
Адекватное лечение может назначить только лечащий врач, но оно всегда должно сопровождаться определенной диетой. После приступа используется диета номер 5. Следующие рекомендации помогут дома справиться с панкреатитом, но если ситуация тяжелая, то требуется медицинская профессиональная помощь:
после того, как больной столкнулся с обострением панкреатита, несколько дней не рекомендуется употреблять в пищу вообще. Это поможет облегчить состояние организма и прекратить выработку ферментов, провоцирующих спазмы и усугубляющих состояние пациента:
- Пить можно воду или чай;
- Из еды — небольшое количество сухарей;
- Необходимо использовать холодный компресс и прикладывать его на область поджелудочной железы, греть эту область ни в коем случае нельзя;
- Важно в первые дни соблюдать постельный режим и двигаться как можно меньше. Делать это необходимо до тех пор, пока не исчезнут полностью все симптоматические проявления болезни;
- По прошествии 5 дней после обострения заболевания разрешено включать постепенно в рацион продукты. Можно есть слизистые супы, каши, мясные блюда, приготовленные на пару;
- Пить рекомендуется кисель или кефир;
- Из гарниров рекомендуется употребление картофельного пюре или овощей;
- Приготовление пищи должно происходить исключительно при помощи тушения, отваривания или на пару.
Список препаратов, применяемых для избавления от проявлений болезни:
Препараты
Кетанов
Промедол
Фентанил
Новокаин
Панзинорм
Фестал
Мезим
Панкреатин
Видео — Хронический панкреатит
Профилактика панкреатита
Любой дискомфорт, появляющиеся в организме, причиняет существенные неудобства любому человеку.
Обострение панкреатита — явление не из приятных, а потому необходимо предпринять всевозможные меры для того чтобы не сталкиваться с ним повторно.
Первым делом следует определить фактор, спровоцировавший подобный дискомфорт. Сделать это необходимо максимально точно, поскольку в дальнейшем следует проконтролировать этот момент и не допускать воздействия негативного фактора на свое здоровье.
Если болезнь развивается в хронической форме и сопровождается нередкими приступами, то необходимо иметь всегда под рукой нужные медикаменты и соблюдать вышеуказанные рекомендации первой помощи.
Полное избавление от заболевания у взрослых возможно лишь после полной и тщательной корректировки образа жизни, а главное рациона питания. Если составить индивидуальный план питания (лучше это сделать при помощи специалистов, пройдя необходимое обследование), то есть вероятность того, что поджелудочная железа вернется в свое нормальное функционирование и приступы больше не будут беспокоить пациента.
Заключение
Несмотря на то, что панкреатит — это болезнь, которая требует постоянного и регулярного наблюдения за своим здоровьем, не стоит чувствовать себя при этом ущемленным. Диета, которая является основным моментом в избавлении от заболевания на самом деле лишь обычное правильное и рациональное питание, необходимое каждому человеку. Немного усилий для составления своего рациона и от болезни не останется и следа.
Источник
 Приступ хронического панкреатита
Приступ хронического панкреатитаХронический панкреатит — это весьма распространённая клиническая патология поджелудочной железы. Приступ хронического панкреатита обусловлен нарушением работы органа пищеварительной системы, что связано с дегенеративными и дистрофическими процессами во внешней и/или внутренней секреции поджелудочной железы. Причинно-следственным фактором возникновения панкреатического синдрома является острый рецидивирующий панкреатит, который после нескольких месяцев лечения может вызывать очередной приступ хронического панкреатита.
Основные причины и признаки хронического обострения
Одна из наиболее частых причин деструктивного нарушения работы поджелудочной железы — злоупотребление алкогольными напитками. Так, по статистике Всемирной организации здравоохранения, приступ хронического панкреатита в 50% случаев заболевания органа пищеварительной системы возникает людей, злоупотребляющих алкоголем. Около 20% клинической патологии — результат осложнений, связанных с желчнокаменной болезнью. К другим причинно-следственным факторам хронического воспаления органа пищеварительной системы можно отнести:
- наследственные или врожденные формы;
- физические повреждения, связанные с травмами, механическим воздействием;
- токсическое воздействие, вызывающее общее расстройство органов пищеварения;
- вирусное или грибковое поражение;
- результат осложнений после эндоскопического вмешательства.
Внимание! Отмечено, что приступ хронического панкреатита у мужчин встречается несколько чаще, чем у представительниц прекрасного пола.
Эта закономерность связана с некоторыми особенностями образа жизни, например, склонностью мужчин к употреблению горячительных напитков, неразборчивостью в питании и прочими факторами.
Каким же образом проявляют себя патологические симптомы, вызывающие активные приступы хронического панкреатита? Симптомы и признаки заболевания крупнейшей железы пищеварительной системы могут выражаться в следующем:
- болевой синдром в верхней части брюшной полости;
- боль в левом подреберье;
- боль под лопаткой с левой стороны;
- постоянные рвотные позывы.
В случае увеличения поджелудочной железы и при закупорке желчевыводящих протоков у больного наблюдается так называемая механическая желтуха, которая выражается в изменении цвета кожного покрова и глазных склер, приобретающих желтоватый оттенок. Нередко приступ хронического панкреатита провоцирует рвоту, которая носит частый и изнуряющий характер. Неустойчивый стул чередуется с запором. Кал может приобретать различные цветовые оттенки — от бледно-желтого до тёмно-коричневого. Отсутствие аппетита при болевом синдроме приводит к снижению массы тела. В среднем при обострении хронического панкреатита человек теряет 3 кг и больше. Если все перечисленные симптоматические признаки присутствуют при приступе хронического панкреатита, что делать в таких случаях? Естественно, лечение в домашних условиях при обострённом симптоме практически невозможно, следует обращаться за квалифицированной медицинской помощью.
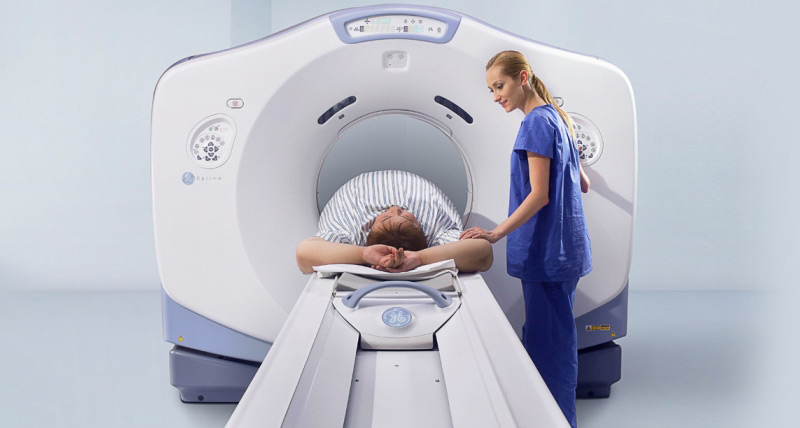 Для установления точного диагноза необходимо обследование брюшной полости пациента
Для установления точного диагноза необходимо обследование брюшной полости пациента
Диагностика и способы лечения хронического панкреатита
Лишь после комплексного обследования, которое включает в себя различные способы диагностики, можно определяться с видом лечения. Комплексная функциональная диагностика предусматривает лабораторное исследование кала на предмет выявления стеатории, то есть содержания в нём непереваренного жира, а также исследования крови. Кроме того, существует метод дифференциальной диагностики, которая предусматривает взятие проб на ферментную активность секреции поджелудочной железы. Определение изменения размеров органа и структурное состояние паренхимы поджелудочной железы проводится при помощи ультразвукового исследования (УЗИ) и магнитно-резонансной томографии (МРТ). Для установления более точного диагноза необходимо обследование всей брюшной полости пациента с определением состояния желчевыводящих протоков. В зависимости от степени сложности состояния подбирается соответствующее лечение, это может быть традиционная консервативная терапия или хирургическое оперативное вмешательство. Традиционная терапия включает в себя медикаментозное воздействие, основанное на индивидуальном подборе соответствующих фармакологических комбинаций, и диетотерапию. Коррекция функционального нарушения органа пищеварительной системы предусматривает применение фармакологических групп препаратов, содержащих панкреатические ферменты, которые способствуют восстановлению поврежденных тканей поджелудочной железы. К таковым относятся:
- Панкреатин – препарат, содержащий ферментную составляющую, которая расщепляет органические соединения, жиры, углеводы, белки и прочие микроэлементы.
- Фестал – фармакологический препарат, компенсирующий недостаточность внешнесекреторной функции поджелудочной железы.
- Мезим форте – препарат, который восстанавливает внешнесекреторную функциональную недостаточность поджелудочной железы.
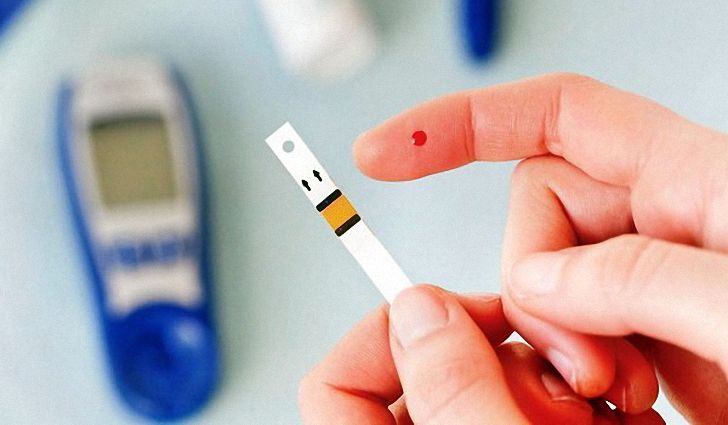 Запущенный панкреатит может привести к развитию сахарного диабета
Запущенный панкреатит может привести к развитию сахарного диабета
Следует учитывать, что при длительном лечении заболевания или при запущенном состоянии хронический панкреатит может привести к снижению количественного уровня инсулина в крови, который вырабатывает поджелудочная железа.
Внимание! Гормональный дефицит инсулина, участвующего в обменных процессах, может привести к развитию сахарного диабета, что значительно усложняет схему лечения.
Лечение хронического панкреатита хирургическим способом не способно полностью устранить дегенеративное нарушение поджелудочной железы. Показаниями к оперативному вмешательству являются следующие клинические проявления:
- стеноз главного протока или двенадцатиперстной кишки;
- плеврит или панкреатический асцит;
- тубулярное сужение общего желчевыводящего протока;
- внутреннее кровотечение в желчном протоке;
- портальная гипертензия.
Диетические рекомендации после обострения
Главным условием после обострения хронического воспаления поджелудочной железы является правильный выбор состава пищевых компонентов.
Совет! После снятия болевых симптомов рекомендуется на 1-2 дня полностью отказаться от употребления любого вида пищи. Голод необходим для восстановления секреторных функций поджелудочной железы.
 Диетический стол после обострения панкреатита
Диетический стол после обострения панкреатита
Питание после приступа хронического панкреатита и в дальнейшем должно быть максимально щадящим для поджелудочной. Это позволяет избежать функционального перенапряжения органа. Предпочтение в диетическом питании следует отдавать углеводам и белкам. Овсяная каша, картофельное пюре, овощные протёртые супы и сухари из муки высшего сорта — это то, что необходимо человеку после обострения хронического панкреатита. Существует ряд ограничений по продуктовому набору. Категорически запрещены к употреблению в первые 2 недели после хронического приступа:
- сало;
- сыр;
- масло сливочное;
- мясные и рыбные продукты;
- молочные и кисломолочные продукты;
- яйца, морепродукты, бобовые.
После двухнедельного диетического «голодания» в дневной рацион можно вводить нежирные кисломолочные продукты, творог, омлет на пару, диетические сорта мяса (индейка, кролик, курица). Категорически запрещаются жареные, жирные и острые блюда. Известно, что клеточное восстановление поджелудочной железы невозможно, поэтому на протяжении всей жизни людям с хроническим панкреатитом запрещено употреблять:
- пшеничный и ржаной хлеб, сдобу;
- жирное мясо (гусь, утка, свинина; печень);
- вареный или жареный яичный желток;
- белокочанную капусту, редис, репу, баклажаны;
- виноград, бананы;
- шоколад, мороженое, варенье;
- крепкий чай, кофе, газированную воду;
- любые виды пряностей.
 Нужно ограничить употребление алкоголя и отказаться от курения.
Нужно ограничить употребление алкоголя и отказаться от курения.
Следует значительно ограничить употребление алкоголя и полностью отказаться от курения. Употребление любых из вышеперечисленных продуктов может привести к повторному хроническому обострению поджелудочной железы. Кроме того, для предотвращения застойных процессов в желчевыводящих протоках и для нормализации работы желудочно-кишечного тракта необходим лечебный курс минеральной воды. Курс лечения минеральной водой может составлять от нескольких недель до полутора лет. Всю необходимую информацию можно получить у лечащего врача.
Следите за собой и будьте здоровы!
Источник


