Хронический панкреатит обострение диф диагностика

Хронический панкреатит необходимо дифференцировать с:
1. Желчнокаменной болезнью.
2. Язвенной болезнью желудка и двенадцатиперстной кишки.
3. Опухолями поджелудочной железы.
4. Хроническим колитом.
5. Соляритом.
6. Абдоминальным ишемическим синдромом.
7. Туберкулезом кишечника.
8. Безболевой формой хронического панкреатита.
Желчнокаменная болезнь характеризуется болью тупого характера в правом подреберье с иррадиацией в правое плечо, лопатку, тошнотой, рвотой с периодическим ухудшением состояния, часто с печеночной коликой. При обследовании больных обнаруживают болезненность в точке Кера, иногда — напряжение мышц в правом подреберье, положительные симптомы Ортнера, Мерфи, Мюсси-Георгиевского.
Язвенной болезни желудка и двенадцатиперстной кишки свойственны язвенный анамнез, чередование светлых промежутков с периодами обострения, сезонность боли. Последняя часто возникает при употреблении пищи, натощак (голодный). Заболевание характеризуется гиперсекрецией, повышенной кислотностью желудочного сока, рентгенологически — наличием ниши, при фиброгастроскопии — наличием язвенного дефекта.
Рак поджелудочной железы сопровождается устойчивой желтухой при локализации опухоли в головке железы, при поражении тела органа — нестерпимой болью в животе и спине. Больные жалуются на потерю аппетита, резкое похудание. Заболевание характеризуется быстрым нарастанием синдромов в связи с метастазированием, признаками поражения печени, наличием симптома Терье-Курвуазье (увеличенный безболезненный желчный пузырь вместе с механической желтухой.
При хроническом колите отсутствуют признаки нарушения внешней и внутренней секреции поджелудочной железы, появляются боли тупого спастического характера, нарушения стула (запоры). При ирригографии проявляют спастический компонент.
При солярите — боль в левом подреберье с иррадиацией в поясницу. В анамнезе больных появляются различные заболевания желудочно-кишечного тракта. Клинически и рентгенологически, кроме боли, патологические изменения отсутствуют. Отсутствуют также нарушения секреторной и инкреторной функций поджелудочной железы.
Для абдоминального ишемического синдрома характерно наличие боли различного характера в животе, часто возникает через 15-45 мин. после еды и не снимается спазмолитическими средниками и наркотиками. Больные жалуются на запоры с поносами, часто с прожилками крови. Заболевание сопровождается общими признаками атеросклероза (пульсацией брюшной аорты, систолическим шумом над брюшной аортой), положительным синдромом Блинова — повышением максимального и минимального артериального давления на 40-60 мм рт. ст.
При туберкулезе кишечника всегда поражаются терминальный отдел тонкой кишки и слепая кишка. В ранней стадии заболевания выявляют общую слабость, потливость, быструю утомляемость, наличие субфебрильной температуры тела, понос. Первичный очаг туберкулеза всегда содержится в легких. Часто можно пальпировать безболезненный инфильтрат в правой подвздошной области, нередко возникает острая кишечная непроходимость. Анализ крови всегда проявляет гипохромную анемию.
Безболевая форма хронического панкреатита — протекает без боли, характеризуется резким похуданием больного, потерей аппетита, сахарным диабетом. Больные жалуются на нарушение внешнесекреторной и внутрисекреторной функций железы, что подтверждается данными копрологического исследования.
Просмотров: 36785
Источник
Дифференциальная диагностика панкреатита позволяет подтвердить развитие именно этого заболевания и исключить наличие других недугов пищеварительной системы с аналогичными признаками и состоянием. Для получения более обширной информации о присутствующей болезни в панкреатологии применяются лабораторные и инструментальные методы диагностирования.
Пациенты с паренхиматозной поджелудочной железой хотели бы знать, при каком клиническом состоянии необходима дифференциальная диагностика, а также о ее особенностях проведения и с какими именно заболеваниями выполняется сравнительный анализ.
Зачем нужен дифференциальный анализ панкреатита

Применение дифференциального диагностирования панкреатического недуга позволяет окончательно определить первоначальный диагноз панкреатита острой или хронической формы, ведь симптомы этого заболевания во многом схожи с признаками других тяжелых патологий органов ЖКТ.
Проведение дифференциации позволяет подобрать наиболее эффективную схему терапии в отношении патологического отклонения в поджелудочной железе, что поможет предотвратить развитие серьезных осложнений:
- Некроз паренхиматозных тканей.
- Полная потеря функций ПЖ.
- Летальный исход.
Панкреатическая болезнь считается довольно тяжелой патологией, поэтому при подозрении на ее присутствие важно своевременно дифференцировать панкреатит или другую болезнь.
Ошибочно поставленный диагноз может быть смертельно опасным для пациента, поэтому использование дифференциальной диагностики считается необходимым мероприятием при гастроэнтерологических нарушениях.
При каком состоянии нужно верифицировать панкреатит
Итак, при каких клинических признаках, указывающих на возможные отклонения в поджелудочной железе, требуется выполнение дифференциации?
Для острого панкреатита присуща типичная симптоматика, которая относится к особой группе клинических проявлений под общим названием «острый живот». При подозрении на острое воспаление ПЖ осуществляется сравнение с другими болезнями органов организма, которые также бывают в острой форме и имеют аналогичную симптоматику. К таковым относится ряд заболеваний:
- Инфаркт миокарда.
- Холецистит.
- Прободная язва.
- Непроходимость кишечника.
- Аппендицит.
- Тромбоз мезентериальных сосудов.
- Пищевая интоксикация.
- Нижнедолевая плевропневмония.
- Язва желудка и 12-типерстной кишки.
- Аневризм брюшного отдела аорты.
Дифференциальное диагностирование панкреатита хронического типа осуществляется по таким хроническим заболеваниям:
- Туберкулез кишечника.
- Хронический колит.
- Желчнокаменная болезнь.
- Новообразование в области ПЖ.
- Солярит.
- Панкреатит безболезненного типа.
- Язва желудка и 12-типерстной кишки.
- Ишемический абдоминальный синдром.
К дифференциальному анализу обязательно присовокупляются результаты других диагностических методик, в том числе лабораторных и аппаратных.
Особенности дифференциального анализа при остром панкреатите
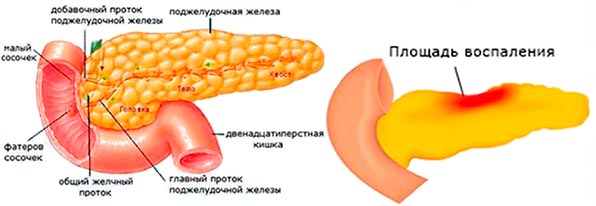
Дифференциальная диагностика острого панкреатита осуществляется путем изучения проявляющейся симптоматики и ее сравнение с проявлениями определенных заболеваний органов некоторых систем организма.
Основные отличия симптомов некоторых распространенных болезней острого течения от панкреатита острого типа приведены в таблице.
Патологии, протекающие в острой форме | Характерная симптоматика |
| Холецистит | Неприятный дискомфорт в районе правой стороны живота, отдающий в правое плечо. Однако холецистит и панкреатит часто протекают одновременно. |
| Перитонит (прободная язва кишечника или желудка) | Проявляется кинжальной болью из-за проникновения содержимого кишечника или желудка в полость живота, что для панкреатита нехарактерно. Рвота для перитонита – эпизодический симптом. При перфорации язвы человек старается меньше двигаться или вообще лежит недвижно, а при панкреатите наоборот – постоянно крутится в постели, стараясь облегчить страдания. |
| Острая непроходимость кишечника | Наблюдается схваткообразная боль и повышенная перистальтика, а при панкреатите болезненность непрерывна и ноющая. При развитии непроходимости кишечника чаши Клойбера значительно увеличены, а при панкреатите имеют нормальные параметры, но толстый кишечник раздут. |
| Аппендицит | Клиническое течение зависит от степени воспалительного процесса в отростке, а также его расположения (поясничная область, рядом с желчным пузырем, глубоко в малом тазу и прочее). Острый аппендицит в первой фазе развития очень трудно поддается диагностированию. |
| Желчнокаменная болезнь | Проявление сильной болезненности в печени является следствием застоя крови из-за слабой функциональности правой стороны сердца. Неприятный дискомфорт под ребрами может указывать на быстрое развитие обширного некроза в печеночных тканях. Однако боль всегда проявляется с правой стороны, при этом отдает вверх и в правую лопатку, но никогда не проявляется слева, что бывает при панкреатите. |
| Мезотромбоз | Лапароскопия или проведение ангиографии помогает специалистам точно определить присутствующую патологию. В большинстве происшествий диагностируется у людей пожилого возраста, имеющих проблемы с сердечно-сосудистой системой. Приступ не связан с употреблением еды. На первоначальных стадиях формирования наблюдается повышение активности перистальтики и учащенная дефекация с кровяными вкраплениями, что нетипично для острого панкреатита. Тромбоз мезентериальных сосудов часто протекает одновременно с перитонитом. |
| Инфаркт миокарда | Протекает с характерными признаками, но в некоторых эпизодах боль может проявляться только вверху брюшины и в зоне органов живота, сопровождаться повышенным газообразованием и отрыжкой, что затрудняет диагностирование инфаркта. Верифицируется проведением электрокардиографического обследования сердца и сосудистой системы. Интенсивность боли при остром панкреатите зачастую очень сильна, и может привести к сжатию коронарных сосудов. |
| Пищевое отравление | Когда гастроэнтерит сопровождается типичной симптоматикой интоксикации, снижением работоспособности сердца и ЦНС, диагностирование проводится без ошибок. В тех случаях, когда токсикоинфекция серьезно нарушает работу ЖКТ, что проявляется систематической рвотой и водянистыми испражнениями, установление окончательного диагноза может быть затруднено. В данном случае врачи акцентируют внимание на присутствии диастазурии, как характерного признака панкреатита. |
| Нижнедолевая пневмония | Распознается по наличию одышки, высокой температуре, диастазурии и отсутствию учащенной и повторяющейся рвоты. |
Дифференциальная диагностика панкреатита с заболеваниями хронической формы
Дифференциальная диагностика хронического панкреатита начинается с изучения проявляющейся клиники и сравнения их характеристики с другими болезнями брюшной полости.
| Симптоматика и другие медицинские пункты | Панкреатит хронического типа | Онкология ПЖ | Муковисцидоз | Энтерит и патологии тонкой кишки |
| Причина развития | Как следствие острого воспаления. | Протекает бессимптомно. | Проявляется в ранние годы. | Обычно развивается как усугубление острого энтерита и энтероколита. |
| В каком возрасте наблюдается чаще | У людей средней и старческой возрастной группы. | Пожилой возраст. | В детском (в первые 5-10 лет жизни риск летальных исходов достаточно высок). Изредка диагностируется у людей среднего и старческого возраста. | У пациентов среднего и пожилого возраста. |
| Пол | В основном у женщин. | Больше у мужчин. | Нетипично. | Проявляется нетипично. |
| Происхождение и провоцирующие факторы | Непомерное увлечение острой и жирной едой. Ожирение. Алкоголизм. Холецистит. Желчнокаменная патология. | Точная причина не установлена. Обычно развивается на фоне хронического панкреатита либо вследствие некоторых присутствующих факторов. | Врожденное нарушение ферментных секреторных экзокринных желез на клеточном уровне. | Постоянное несоблюдение диеты. |
| Проявление боли | Тупая, изредка интенсивная. Место локализации – эпигастральная область, левое подреберье. Часто имеет опоясывающий характер. На поздних этапах панкреатита проявляется намного сильнее и мучительнее. | Может быть разнообразного характера. | Не имеет четкой типичности. | Не имеет четкой характерности. Ощущается в мезогастральной области с умеренной интенсивностью. Обычно – после еды либо опорожнения кишечника. |
| Аппетит | Понижен. | Низкий (в отдельных эпизодах наблюдается отвращение к мясу и мясным продуктам). | Зачастую увеличен. | Понижен. |
| Часто встречаемые сопровождающие болезни | Алкогольный гепатоз. Хронический холецистит. Холангит. Желчнокаменная болезнь. Алкогольная кардиомиопатия. | Вследствие развития хронического воспаления в некоторых отделах ЖКТ. | Бронхоэктатическая патология Пневмония хронического течения. | Длительные недуги органов ЖКТ (гастрит, колит). |
| Желтуха | Проявляется нечасто, обычно бывает механического либо подпеченочного типа. Зачастую имеет выраженный характер. | В случае травмирования головки ПЖ проявляется механический тип желтухи с выраженными признаками. | Не наблюдается. | В случае сочетания с гепатитом или холангитом. |
| Наличие панкреатических ферментов в дуоденальном образце | Низкое. | В норме либо снижено. | Понижено. | В пределах нормы или немного снижено. |
| Изменение параметров СОЭ | В пределах нормы или не значительное убыстрение. | Сильное ускорение. | Имеют невыраженный характер. | Соответствуют нормальному состоянию либо умеренное ускорение. |
| Масса тела | Медленная потеря. | Стремительное снижение и развитие кахексии. | Постепенное уменьшение. | Устойчивое снижение. |
| Результаты аппаратного обследования (КТ, УЗИ, ЭРПХГ, радионуклидная диагностика) | Диффузные отклонения, особенно при присутствии кист, участков некроза, как следствие прошлых приступов панкреатита. | Устанавливается наличие злокачественного образования. | Диффузные аномалии, присутствие фиброза с наличием множественных мелких кист. | Изменения не имеют четкого характера, часто проявляются по типу сопутствующего панкреатита. |
| Состояние углеводного обмена | Может иметь отклонения от нормы. | Часто нарушен. | Без изменений. | В пределах нормы. |
| Наличие хлора и натрия в потовых выделениях | Норма. | Корректное присутствие. | Значительно увеличенное. | В пределах нормы. |
| Характер течения | При отсутствии своевременной терапии медленно прогрессирует, с периодами усугубления и ремиссии. | Стремительное развитие. | Прогрессирует. | Без должных лечебных мер уверенно прогрессирует с циклическим затиханием и обострением. |
Заключение
Диагноз «панкреатит» подтверждается только после полного сбора всех клинических особенностей протекания патологии, в том числе лабораторных и инструментальных результатов.
Дифференциальная диагностика острого и хронического панкреатита позволяет окончательно подтвердить присутствие этого недуга путем исключения других распространенных заболеваний органов пищеварительной, сердечно-сосудистой и дыхательной системы, имеющие сходные клинические проявления. Такой комплексный диагностический подход позволяет исключить возможную врачебную ошибку и своевременно начать правильное лечение.
Загрузка…
Источник
Дифференциальная диагностика хронического панкреатита необходима, чтобы отличить воспаление поджелудочной железы от многих заболеваний с похожими симптомами. В медицине есть понятие «острый живот», которое объединяет множество болезней, проявляющихся болями разной силы и происхождения в различных частях живота. Чтобы точно знать, какое именно заболевание дало о себе знать, и необходима дифференциация. Правильно поставленный диагноз – это почти половина лечения. Если же перепутать симптомы заболеваний и начать лечить не поджелудочную, а другой орган, это смертельно опасно для человека. Вот почему дифференциальная диагностика так важна.
Классификация и признаки панкреатита
Всемирное врачебное сообщество еще в 1983 году приняло классификацию этого заболевания, по которой принято рассматривать:
- острый панкреатит;
- рецидив острого панкреатита;
- хроническую форму болезни;
- обострение хронического панкреатита.
Все начинается с нарушения внешнесекреторной функции поджелудочной железы. В связи с неблагоприятными для нормальной деятельности условиями, например, злоупотреблением алкоголя, перееданием, ферменты не поступают в двенадцатиперстную кишку где должны переваривать пищу, а остаются в железе. Таким образом происходит сбой функций поджелудочной и развивается острый процесс. Человек чувствует опоясывающие боли, у него рвота, общее плохое состояние, требующее неотложной медицинской помощи.
В диагностике развития панкреатита также учитывают, насколько тяжело поражена железа, каковы результаты лабораторных анализов и аппаратной диагностики. Исходя из полученных данных, выделяют:
- отечную форму панкреатита;
- ограниченный панкреонекроз (отмирание тканей поджелудочной железы);
- диффузный панкреонекроз;
- тотальный панкреонекроз.
С какими болезнями схожи симптомы панкреатита
В брюшной полости нашего тела находится много органов, которые при сбоях в работе имеют очень похожие между собой проявления. Чтобы четко разграничить, какой орган или система нуждаются в помощи, и требуется дифференциальный диагноз острого панкреатита. Рассмотрим далеко не весь список болезней, от которых нужно отличать воспаление поджелудочной:
- холецистит;
- кишечная непроходимость;
- язвенная болезнь желудка в стадии прободения;
- онкология;
- пищевое отравление;
- туберкулез кишечника;
- тромбоз брыжеечных сосудов.
Камни в желчном пузыре
Дифференциальная диагностика заболеваний поджелудочной железы поможет отличить панкреатит от желчнокаменной болезни. У них очень схожая симптоматика. Особенно сложно различить эти болезни в том случае, если проблемы с желчным пузырем возникают в связи с неправильным функционированием поджелудочной, то есть в случае холецистопанкреатита.
Если у человека изолированный холецистит, то болит в правом подреберье и отдает в лопатку и правое плечо. Если прощупать желчный, то он увеличен или обнаруживается инфильтрат. Но опоясывающих болей, характеризующих панкреатит, нет.
Острый холецистит может идти рука об руку с панкреонекрозом. УЗИ области поджелудочной железы поможет точно определить характер патологии. Желчные протоки могут дать старт боли и развитию желчной колики. Если болит больше в правой стороны – похоже, что это желчный, а не поджелудочная. Более точный диагноз поставит врач в лечебном учреждении, получив результаты анализов и диагностики.
Непроходимость кишечника
Значительную схожесть с панкреатитом имеет острая кишечная непроходимость. При остром панкреатите наблюдается динамическая кишечная непроходимость, поэтому врачи обращают внимание на характер боли при этих болезнях. Если проблема с кишечником – то болевой синдром выявляется схваткообразными приступами, шумом плеска, сильными перистальтическими шумами. При расстройствах работы поджелудочной такого не бывает.
Онкологическая патология
Практика свидетельствует, что поражения поджелудочной железы очень схожи с онкологией этого органа. До фатальной четвертой стадии онкология совсем никак не дает о себе знать. Затем человек жалуется на боли различного характера. Они могут быть острыми или практически незаметными, кожа желтеет, чешется. Кал становится светлым, а моча, наоборот, приобретает цвет темного пива. Пациент резко худеет. Ткани поджелудочной некротизируются (отмирают), орган перестает функционировать.
Туберкулез кишечника
Заболевание вызывается бактериями туберкулеза. Они ведут себя тихо до поры до времени. Человек не обращает внимания на общую слабость, жидкий стул, тяжесть в животе после приема пищи. От начала заболевания может пройти пара десятков лет, прежде чем болезнь выявят. Когда инфекция войдет в силу, болеть будет постоянно, в основном – в правой подвздошной области. Довольно резко снижается вес, температура повышается. При наличии малейших подозрений следует пройти диагностику.
Невылеченный туберкулез может привести к перфорации кишечника и перитониту.
Прободная язва
Дифференциальная диагностика острого или хронического панкреатита позволяет отличить его от такого сложного и опасного заболевания, как прободение язвы, то есть, образования отверстия в стенке желудка.
Отличительная черта этой болезни желудка и двенадцатиперстной кишки – неожиданные острые, «кинжальные» боли. Рвоты не наблюдается. Человек находится в шоке, живот напряжен («доскообразный живот»), пульс замедлен. Печень дает тимпанический звук (похожий на удар в барабан). Несмотря на такие выразительные симптомы, без аппаратной диагностики довольно часто болезни все же путают.
В случае, когда язва находится на задней стенке желудка, то правильный диагноз поможет установить лапароскопия или УЗИ. Если есть подозрение на пенетрирующую язву, то необходима гастроскопия и фиброгастродуоденоскопия. Очень наглядный результат обострения хронического панкреатита или прободения язвы даст томограмма.
Однако внимательному доктору стоит присмотреться к позе больного. Если человек пытается двигаться – прободение дает о себе знать сильнейшей болью. Поэтому пациент неподвижен. Если же обострился панкреатит, то наоборот, – человек активно двигается.
Тромбоз брыжеечных сосудов
Чтобы отличить проблемы брыжеечных сосудов от панкреатита, необходимо смотреть на клинические проявления. Обоим болезням характерны сильнейшие боли, вводящие человека в состояние шока, но рвота характерна панкреатиту, как и напряженный живот. А вот показателем тромбоза является жидкий стул с кровью.
Пищевое отравление
У отравлений и панкреатита есть ряд общих черт. Во время расспроса пациента врачу необходимо выяснить, что человек ел в последнее время, и не было ли продуктов с исчерпанным сроком годности.
Характер боли при интоксикации отличается от панкреатитной, где человека словно опоясывает. К тому же интоксикация всегда приводит к жидкому стулу с очень частыми позывами.
Очень наглядно поможет различить форму хронического панкреатита и токсикоинфекцию анализ мочи. Если сбой в поджелудочной, то анализ покажет диастазурию, то есть амилазу в урине.
Другие патологии
Чтобы дифференциальная диагностика острого панкреатита была проведена максимально точно, медикам на помощь приходит математика и статистика. Результаты многих исследований и излечения самых разнообразных заболеваний, схожих с панкреатитом, были обобщены в специальной таблице. Здесь приведены способы дифференциальной диагностики острого панкреатита названных выше заболеваний и многих других сложных болезней, которые можно перепутать с воспалением поджелудочной. Например, это может быть:
- аппендицит;
- тромбоз мезентериальных сосудов;
- инфаркт миокарда;
- аневризма брюшного отдела аорты;
- плевропневмония;
- тромбоз воротной, селезеночной, мезентериальных вен;
- стенокардия.
В таблице Ranson и Imrie можно почерпнуть много информации. Эти диагностические таблицы учитывают множество симптомов, уровень болезненности в конкретной точке живота, признаки нарушений в работе внутренних органов, характерные для других заболеваний.
Методы инструментальной и лабораторной диагностики
Дифференциальная диагностика острого панкреатита предполагает серьезный подход к тому, чтобы выяснить состояние здоровья пациента, определить, какой орган или система дали сбой. Обследование состоит в лабораторной и аппаратной диагностике.
Основные методы лабораторных исследований включают сдачу целого ряда анализов, опираясь на результаты которых, врач делает заключение. Чтобы определить, что у человека панкреатит, понадобятся:
- клинический анализ крови, который выявит воспалительный процесс;
- биохимический анализ покажет, сколько в крови глюкозы, липазы, альфа-амилазы;
- анализ мочи.
Даже такие нехитрые анализы, как крови и мочи, показательны в плане повышенного содержания многих веществ, которые свидетельствуют о сбоях в работе поджелудочной.
МРТ поджелудочной железы является самым информативным методом диагностики хронического панкреатита.
Аппаратная дифференциальная диагностика хронического панкреатита, или же инструментальная диагностика, означает использование современного оборудования, которое помогает наглядно увидеть состояния внутренних органов человека. Часто врачи прибегают к таким процедурам:
- Ультразвуковое исследование, которое показывает, в каком состоянии находится сама поджелудочная, есть ли в брюшной полости жидкость, каковы размеры железы, соответствуют ли они физиологической норме.
- Компьютерная томография, которая дает информативную картину состояния железы, ее некротизированных участков.
- Рентгенография – показательна для наличия камней, вздутия кишечника.
- Лапароскопия. Используется в тяжелых случаях.
- Магнитно-резонансная томография. Этот метод диагностики на сегодня является наиболее информативным и показательным.
- Эндоскопия. Миниатюрная видеокамера позволяет в прямом смысле слова «заглянуть» вовнутрь человека и получить реальную четкую картину состояния всех органов брюшной полости.
Таким образом, взятие анамнеза у пациента (опрос врачом при первой встрече), анализы и инструментальная диагностика помогут точно определить, какое конкретно заболевание мучит человека, и назначить правильную схему лечения.
Источник

