Хронический панкреатит и гепатит в
Многим людям, у которых есть проблемы с органами пищеварения, устанавливают сразу несколько патологий. Часто наблюдается гепатит при панкреатите, когда проблемы возникают в этих двух органах. Спровоцировать появление патологии могут вирусы (поражающие печень), интоксикационные процессы при других инфекциях, отравлениях, передозировках препаратов.
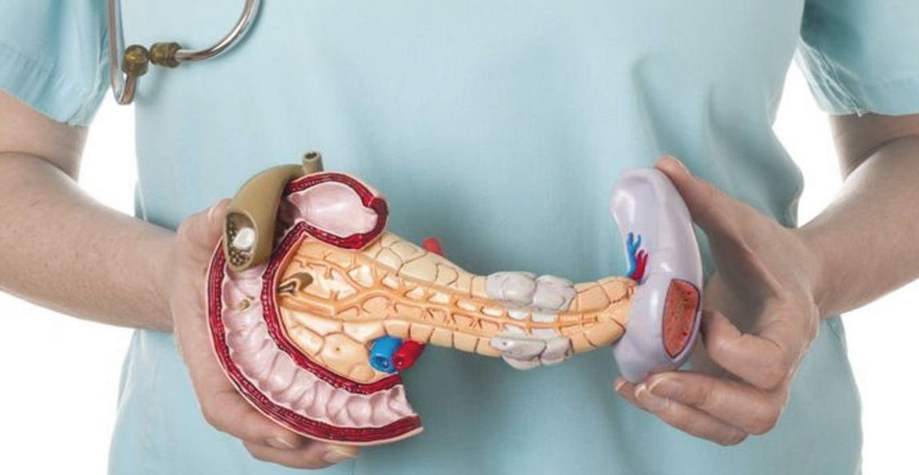
Взаимосвязь болезней
Не только причины, но и механизм развития заболеваний печени и поджелудочной железы похожи между собой. Сначала на клетки органа действуют повреждающие агенты, потом в ответ развивается процесс воспаления. Ткани отекают, а клеточные структуры подвергаются разрушению и замещению соединительной тканью.
Печень человека состоит из множества клеток, которые не имеют дифференциации. Они выполняют одновременно все функции – детоксикацию, аккумулирование ряда веществ и витаминов, участие практически во всех видах обмена. Поэтому компенсаторный потенциал печени велик, целые части ее берут на себя функцию поврежденных, и так может продолжаться длительное время. При своевременном лечении, соблюдении диеты и правильном образе жизни гепатоциты могут восстанавливаться.
При хроническом панкреатите возникает множество осложнений, в т. ч. язва, холецистит и гепатит. С другой стороны, заболевания печени могут становиться причиной панкреатита. На стадии хронизации патологических процессов становится невозможным выявление первичного заболевания. Все усилия врачей направляются на улучшение состояния больного с диагнозом гепатопанкреатит.
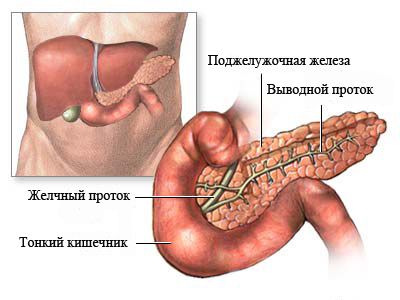
Что делать при приступе панкреатита
Приступ панкреатита требует оказания неотложной помощи. Он проявляется в виде опоясывающей боли, локализующейся в области подреберья, тошнотой, рвотой, напряжением мышц живота. При хроническом течении патологии боль соотносится с приемом пищи, особенно это касается жирного, жареного, острого. Ферментативная недостаточность органа приводит к вздутию живота, скоплению газов, поносу, отрыжке.
Во время приступа следует:
- полностью отказаться от приема любого вида пищи;
- соблюдать постельный режим;
- парентерально ввести анальгетик или спазмолитик;
- приложить холодный компресс на область проекции поджелудочной железы.
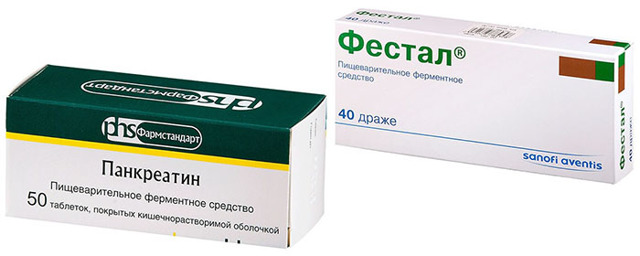 Голодание следует продолжать 3 дня, потом в рацион постепенно вводить жидкую и протертую пищу. Одновременно необходимо принимать ферменты (Фестал, Панкреатин). Потом диета становится менее жесткой, но требует постоянного соблюдения.
Голодание следует продолжать 3 дня, потом в рацион постепенно вводить жидкую и протертую пищу. Одновременно необходимо принимать ферменты (Фестал, Панкреатин). Потом диета становится менее жесткой, но требует постоянного соблюдения.
Острый панкреатит протекает активно, при этом происходит расплавление тканей, железа начинает переваривать сама себя. Такое опасное состояние требует немедленной помощи в условиях стационара и даже реанимации. Тяжелый приступ хронического заболевания также лечится только специалистами.
В том случае, когда развивается реактивный панкреатит на фоне гепатита, следует особое внимание уделить лечению проблем с печенью. Для этого применяются:
- гепатопротекторы (Карсил, Эссенциале);
- диета с исключением жирной и жареной пищи;
- на время обострения рекомендуется покой.
При сильных болях используются спазмолитические средства (Дротаверин, Спазмалгон), одновременно облегчается пищеварение путем назначения препарата Креон, который имеет в составе необходимые ферменты.
Диета при панкреатите и гепатите
Важной составляющей частью лечения заболеваний органов пищеварения является правильно подобранная диета. Важно устранить все вредные блюда и ввести в рацион как можно больше важных веществ.

Полезные продукты
При гепатите и панкреатите можно употреблять следующие продукты:
- диетическое мясо и нежирную рыбу;
- несладкое печенье без добавления крема;
- подсушенный хлеб с добавлением отрубей;
- молоко и кисломолочные продукты с низким содержанием жира;
- сыр нетвердых и неострых сортов;
- молочные и овощные супы;
- овощи и фрукты (есть исключения);
- крупы, картофель в умеренных количествах;
- яйца (1 раз в неделю), белок можно ежедневно.

Принимать пищу следует мелкими порциями, между завтраком, обедом и ужином необходимо перекусывать овощами, не слишком сладкими или кислыми фруктами, травяным чаем с галетным печеньем, можно выпить обезжиренный кефир или йогурт.
Запрещенные продукты
Нельзя при воспалении печени и поражении поджелудочной железы использовать в меню следующее:
- алкоголь, газированные напитки, какао и кофе;
- сдобу и свежие хлебобулочные изделия из высшего сорта муки;
- холодный суп (окрошку, свекольник), а также первое блюдо на мясном или грибном бульоне;
- копчения, соления, маринады, консервацию;
- жирное мясо, рыбу и молочные продукты.

Рацион при острой и хронической форме панкреатита
Поражение поджелудочной железы во время острого приступа или обострения хронического панкреатита требует полного отказа от пищи на 2-4 дня, в зависимости от тяжести протекания. В это время можно только пить минеральную воду без газа (Боржоми, Славяновская, Смирновская, Ессентуки №20), некрепкий отвар шиповника или слабозаваренный чай.
После этого пациенту разрешается перейти на питание с максимальным механическим и термическим щажением. Калорийность пищи снижена, запрещено употреблять любые продукты, которые могут вызвать усиление секреторной функции желудка и поджелудочной железы. Разрешается прием жидких блюд и сладостей (мед, сахар, сок из фруктов, отвар черной смородины).
По мере снижения острых проявлений в рацион постепенно добавляются другие продукты. Человек переходит на диету №5. Диффузные изменения поджелудочной железы в результате воспаления не проходят, поэтому ограничение в питании следует соблюдать пожизненно.
Особенности беременности и родов
Течение беременности с одновременным наличием гепатита и панкреатита имеет свои особенности. В первые месяцы часто развивается токсикоз, который протекает гораздо тяжелее, чем у здоровых женщин. Наблюдаются тошнота и многократная рвота, усиливающиеся во время приема жирной пищи. Происходит снижение аппетита и массы тела. Состояние несколько стабилизируется во втором и третьем триместрах, и если нет осложнений, то такой женщине не запрещено рожать.
При обострении воспаления врачи часто пропускают заболевание, т. к. оно напоминает токсикоз. Поэтому важно при малейшем ухудшении состояния сразу обращаться к врачу. Для этого требуется дополнительная консультация гастроэнтеролога или терапевта, прохождение анализов (кал, биохимический анализ крови).
Беременным требуется соблюдать диету и проходить лечение, также как и другим пациентам. Но в этом случае следует учитывать, что некоторые препараты могут повлиять на развитие плода.
Если во время вынашивания плода развивается острая форма панкреатита, то в этом случае врачи рекомендуют прерывание до срока в 12 недель. Кесарево сечение делается только в случае крайней необходимости, при условии исключения инфекционного осложнения. Роды лучше всего проводить естественным путем.
В том случае, когда у беременной наблюдается панкреатит на фоне гепатита, вызванного вирусом, то ведение беременности зависит от разновидности патологии печени. Некоторые виды инфекционного заболевания могут представлять опасность для жизни и здоровья как матери, так и будущего ребенка.
Наиболее тяжело протекают вирусные гепатиты B, С, E и D. На их фоне может развиваться печеночная недостаточность, внутриутробная гибель плода, смерть матери в результате интоксикации или кровотечения в процессе родов.
Источник
Острый панкреатит
Острый панкреатит – это острый
воспалительный процесс в поджелудочной железе с разнообразным
вовлечением региональных тканей и/или вовлечением других органов и
систем.
При остром панкреатите происходит внутрипротоковая активация
ферментов (в норме ферменты находятся в поджелудочной железе в
неактивном состоянии) и запуск процесса формирования панкреонекроза. В
дальнейшем процесс приобретает лавинообразный характер с образованием и
выбросом в сосудистое русло вторичных, агрессивных факторов –
эндотоксинов, которые в свою очередь, ведут к развитию эндотоксикоза и в
дальнейшем определяют клинику течения заболевания.
Основным клиническим критерием, отличающим острый панкреатит от
хронического , является восстановление нормальной функции поджелудочной
железы.
В структуре острой патологии органов брюшной полости панкреатит
занимает третье место – после острого аппендицита и холецистита. Ранее
он регистрировался у 9-16% больных. Но за последние 20 лет
заболеваемость острым панкреатитом возросла в 40 раз, значительно
увеличилась частота деструктивных форм.
При подозрении на острый панкреатит больного нужно
госпитализировать в хирургическое отделение. Ввиду того, что
патологический процесс в поджелудочной железе развивается чрезвычайно
быстро, особенно при прогрессирующих формах заболевания, необходима
госпитализация больных даже с панкреатитом легкой степени тяжести.
Немедикаментозное лечение.
При раннем энергичном и многокомпонентном консервативном лечении у
80-90% больных острым панкреатитом наступает выздоровление в течении
3-7 дней от начала лечения. Ранняя госпитализация необходима для
избегания прогрессирования острого панкреатита, предупреждения перехода
отечных форм болезни в некротические, для ограничения
распространенности некротических изменений в поджелудочной железе.
В первые дни показан холод на эпигастральную область, что
подавляет экскреторную секрецию железы. С целью обеспечения
функционального покоя поджелудочной железы больной должен голодать до 7
дней. При неосложненном течении после уменьшения выраженности болей
прием пищи может быть возобновлен. Пищу следует принимать маленькими
порциями (до 5-6 раз в сутки). Она должна содержать много углеводов,
белки и жиры ограничиваются, что снижает секрецию панкреатических
ферментов.
В условиях стационара применяется не только лекарственная терапия
(инфузионно-дезинтоксикационная, антибактериальная терапия,
обезболивание, антиферментные препараты), но в ряде случаев и
хирургическое лечение.
Хронический панкреатит
Хронический панкреатит – длительное
прогрессирующее заболевание поджелудочной железы, характеризующееся
появлением во время обострения признаков острого некротизирующего
воспалительного процесса, постепенным замещением паренхимы органа
соединительной тканью и нарастанием внешнесекреторной и инкреторной
недостаточности поджелудочной железы.
За последние 30 лет в мире отмечен значительный рост числа
больных острым и хроническим панкреатитом, что связывают с растущим
злоупотреблением алкоголя, учащением воспалительных заболеваний ЖКТ.
Чаще болеют люди 31-50 лет.
Лечение.
Комплексное лечение хронического панкреатита включает решение следующих задач:
1)необходимо убедить больного отказаться от употребления алкоголя и соблюдать диету.
2)Необходимо провести заместительную ферментную терапию с целью
компенсации внешнесекреторной недостаточности поджелудочной железы.
Лечебные мероприятия направлены на предупреждение развития осложнений и
профилактику рецидивов.
Немедикаментозное лечение.
Функциональный покой поджелудочной железы создается в первую
очередь диетой, ограничивающей секрецию панкреатического сока и
предупреждающей провоцирование миграции мелких камней. При выраженных
обострениях заболевания на 3-5 дней назначается стол 0 (голод). Через
3-5 дней больного переводят на пероральное питание. Прием пищи должен
быть частым (4-6 раз в сутки), небольшими порциями. Она должна быть
тщательно измельченной, с большим содержанием легко перевариваемых и
хорошо усваиваемых белков. Ограничивают потребление продуктов,
способных стимулировать секрецию поджелудочной железы, в первую очередь
жиров, кислых продуктов. Больному запрещается употребление алкоголя,
острой пищи, консервов, газированных напитков, кислых фруктовых соков.
Лекарственная терапия.
Для купирования болевого синдрома при обострении хронического
панкреатита применяют ненаркотические анальгетики, миотропные
спазмолитики.
При лечении применяют антигистаминные препараты, подавляющие
секрецию поджелудочной железы и активность гидролитических ферментов.
Для уменьшения стимулирующих влияний регулярных пептидов на
внешнюю секрецию поджелудочной железы и желудочную секрецию назначают
ингибиторы протонной помпы либо блокаторы Н2-рецепторов гистамина.
Антацидные препараты нейтрализуют HCI и способствуют снижению уровня
секретина, обеспечивают тем самым функциональный покой поджелудочной
железы.
Одновременно применяют препараты, подавляющие активность ферментов
поджелудочной железы, которые поступили в кровь. Показаниями к
назначению таких препаратов является выраженная гиперферментемия.
При обострении хронического панкреатита, сопровождающегося развитием
перипанкреатита, холангита и других осложнений, показано назначение
антибиотиков широкого спектра действия.
Заместительная терапия.
При снижении экзокринной функции поджелудочной железы, наличии
признаков мальабсорбции и стеатореи с целью заместительной терапии
назначаются ферментные препараты. Дозы этих препаратов зависят от
степени панкреатической недостаточности.
Ферментные препараты не должны снижать рН желудочного сока или
стимулировать панкреатическую секрецию. Продолжительность лечения
зависит от состояния больного.
После стихания обострения хронического панкреатита поддерживающую
терапию необходимо проводить на протяжении 6-12 месяцев. Используют
препараты, уменьшающие секрецию поджелудочной железы: антацидные
препараты, антагонисты Н2-рецепторов гистамина, ИПП, холинолитики. При
наличии внешнесекреторной недостаточности поджелудочной железы
необходимо назначать ферментные препараты.
Профилактика.
При алкогольном панкреатите основной мерой профилактики обострения
является отказ от употребления алкоголя, соблюдение диеты. Грамотная
поддерживающая терапия существенно уменьшает частоту обострений у
70-80% больных.
При билиарнозависимом панкреатите необходимо проводить санацию
билиарной системы. Показано проведение литолитической терапии
препаратами урсодезоксихолевой кислоты.
Источник
 »
»
Поджелудочная железа
Гепатит хронический.
Взяв на анализ плазму крови больного и получив при ее особом исследовании протеинограмму, определяют процентное содержание в сыворотке крови различных синтезируемых печенью белков. В зависимости от степени снижения или увеличения глобулинов, альбуминов или других белков врач определяет, какие клетки печени наиболее поражены. Эти и другие методы исследования позволяют распознать хронический гепатит в самых ранних его стадиях.
А это значит, что можно предупредить развитие тяжелого осложнения хронического гепатита — цирроза — гибели клеток печени и замещения их соединительной тканью. Ведь ткань печени способна к регенерации (самообновлению), и при правильном и своевременном лечении погибающие больные клетки могут замещаться здоровыми. Врачи сделают все необходимое, чтобы ускорить этот процесс, но больные должны систематически и упорно им помогать.
Профилактика хронического гепатита.
Прежде всего следует знать о мерах профилактики обострений хронического гепатита. Никогда не надо забывать, что больная печень больше всего боится токсических (ядовитых) веществ. Особенно опасен для нее алкоголь. Я никогда не забуду трех моих пациентов. Они довольно легко перенесли болезнь Боткина. И вот, выписавшись из больницы и почувствовав себя хорошо, вопреки предупреждению в течение нескольких дней отмечали свое выздоровление выпивкой. Все трое поступили в клинику с явлениями острой недостаточности печени и погибли.
Когда у человека болит сердце, оно сразу дает о себе знать, и человек начинает щадить его. Два же важнейших органа нашего организма — печень и связанная с нею поджелудочная железа — не умеют кричать о своем страдании. Поэтому здоровые и больные безобразно обращаются с ними, ежедневно перегружают их огромным количеством пищи, травят алкоголем.
Поджелудочная железа и печень на первых порах справляются с этой нагрузкой, но постепенно их работоспособность ослабевает, и тогда приходит беда. Я часто говорю своим пациентам: — Когда вы переедаете, увлекаетесь спиртными напитками, помните, что у вас есть маленькая (всего 60- 150 граммов веса) поджелудочная железа и печень — скромные труженики — молчальники, работающие без единого напоминания о себе. Не вредите им!
Клинический опыт убедительно доказал, что одной из причин смертельно опасного омертвения поджелудочной железы является переедание. Поджелудочная железа напрягается, чтобы дать больше ферментов для обработки пищи, и выбрасывает их так много, что они начинают переваривать и ткань самой поджелудочной железы. Примерно то же может случиться и с печенью.
Диета при хроническом гепатите.
Как же следует питаться страдающим хроническим гепатитом? В диете при хроническом гепатите должно быть 90-100 граммов белков. Наиболее полезны: молоко, творог, простокваша, яйца всмятку, нежирные мясо, рыба. Врач обычно в зависимости от функциональной способности печени и других индивидуальных особенностей больного рекомендует ему есть больше или меньше белков, а также насколько снижать количество жира.
Эти указания надо обязательно выполнять. В период обострения хронического гепатита назначают более строгую диету. Поскольку печень, богатая гликогеном, лучше сопротивляется болезни, углеводы при хроническом гепатите почти не ограничиваются — 300-400 граммов в сутки.
Не следует забывать о важности витаминов, усиливающих ферментативные процессы в печени. Рекомендуются блюда из различных овощей (особенно из моркови и тыквы), свежие фрукты, ягоды, лимон, засыпанный сахаром. Длительно и систематически можно принимать и рекомендованные врачом витаминные препараты. Поваренную соль при хроническом гепатите обычно ограничивают до 4-5 граммов в день.
Соль способна задерживать жидкость, а это нарушает нормальную функцию печеночных клеток. Лечение в каждом конкретном случае назначается строго индивидуально с учетом возраста, особенностей организма больного, переносимости им тех или иных лекарств.
Если больному назначены кортикостерондные гормоны, он должен строго соблюдать ритм лечения, нельзя злоупотреблять гормонами и принимать их по своему усмотрению: они могут принести вред. В лечении гепатитов применяются и так называемые липотропные вещества, а также глюкоза. Она превращается в гликоген, который создает физиологичный комфорт для функции печеночных клеток.
Желчегонные средства как бы очищают печень, предохраняют ее от застоя желчи и оседания инфекции в желчных путях, а это замедляет развитие панкреатита и гепатита. Поэтому желчегонные средства надо периодически применять.
Антибиотики, безусловно, должны входить в арсенал средств, применяемых при хронических гепатитах. Но больным нельзя принимать их по собственному выбору или совету знакомых, так как это может губительно отразиться на функции печени. Заканчивая статью, хочу еще раз повторить: помимо мозга и сердца, у нас есть печень и поджелудочная железа — очень важные органы, от которых зависит ваша жизнь. Берегите их!
Гепатит B. тяжелая инфекционная болезнь, поражающая главным образом печень, в два раза увеличивает риск возникновения одной из самых агрессивных форм рака — опухоли поджелудочной железы, говорится в статье, опубликованной в Journal of Clinical Oncology группой американских ученых.
Согласно результатам исследования, люди, перенесшие гепатит B, в два раза чаще заболевают раком поджелудочной железы, чем те, кто не сталкивался с этой инфекцией. Гепатит B — тяжелая форма гепатита, передающаяся через кровь и половым путем. Вирус гепатита B вызывает хроническое воспаление печени, что может привести к циррозу. От гепатита B и C страдают около 2% населения Земли. В последние годы число случаев гепатита B в России значительно выросло. Это первые данные о связи между этой разновидностью гепатита и раком, но авторы статьи предупреждают, что необходимы дальнейшие исследования природы этой связи.
«Хотя наши исследования указывают на связь между перенесенным гепатитом B и развитием рака поджелудочной железы, необходимы дальнейшие исследования, чтобы выяснить, являются ли они причиной и следствием», — отмечает ведущий автор исследования, доктор Манал Хасан (Manal Hassan), работающая в Центре изучения рака Университета Техаса. Ее слова цитируются в сообщении Американского общества клинической онкологии.
Доктор Хасан и ее коллеги обследовали 476 пациентов с раком поджелудочной железы и контрольную группу, в которую входили 879 здоровых людей соответствующего возрастного и полового состава. У всех них были взяты пробы крови, которая исследовалась на присутствие антител к вирусам гепатита B и C, что указывало на перенесенную инфекцию.
Свидетельства перенесенного ранее гепатита B были найдены у 7,6% из числа страдающих раком и только у 3,2% здоровых.
Связь между гепатитом B и раком поджелудочной железы оставалась статистически значимой даже после исключения других факторов риска, таких как курение. У людей, страдающих диабетом и перенесших гепатит B, риск заболеть раком поджелудочной железы увеличивается в семь раз. Ученые отмечают, что вирус гепатита B может вызывать воспаление и повреждение ДНК клеток поджелудочной железы, что может приводить к возникновению рака.
Добавить комментарий
Советуем зарегистрироваться, чтобы Ваши комментарии были опубликованы мгновенно и без ввода текста с картинки.
Новости
Панкреатит и гепатит С, желтуха при заболевании поджелудочной железы
Опубликовано: 15 окт в 10:28
Для лечения панкреатита наши читатели успешно используют метод Ирины Кравцовой.
 Если панкреатитом принято называть серьезное, опасное для жизни воспаление поджелудочной железы. то гепатитом считается не менее сложное заболевание печени.
Если панкреатитом принято называть серьезное, опасное для жизни воспаление поджелудочной железы. то гепатитом считается не менее сложное заболевание печени.
Гепатит – воспалительный процесс, который протекает в печени, имеет несколько типов и вызывается различными причинами. Наиболее частыми возбудителями этого заболевания считаются вирусы А, В, С. Но также провокаторами начала воспаления печени могут стать аллергическая или токсическая реакция организма, вызванная лекарственными препаратами, алкоголем и химическими веществами.
Гепатит не только по общим причинам, но и по механизму протекания достаточно схож с болезнью поджелудочной железы панкреатитом. При этом заболевании печени также наблюдается воспалительный процесс, отек тканей и отмирание клеток органа. Но в отличие от поджелудочной железы, печень обладает огромным компенсаторным потенциалом. Поэтому своевременное лечение, здоровый образ жизни и правильное питание позволяет печени полностью восстанавливаться, регенерируя клетки и замещая омертвевшую ткань на здоровую.
Осложнения при панкреатите наблюдаются не часто, но наиболее опасным и распространенным из них, помимо стрессовой язвы, холицестита и цетролобулярного некроза, является гепатит С. Кроме того, гепатит С может быть и одной из главных причин развития воспаления поджелудочной железы.
Гепатит и панкреатит – болезни, которые в большинстве случаев протекают одновременно и являются сопутствующими друг другу заболеваниями. Гепатит с поражением поджелудочной железы иногда называют гепато-панкреатитом.
Желтуха при гепато-панкреатите
Симптомами воспалительного процесса в печени, независимо от причин его возникновения, считаются: высокая температура, общая усталость, сопровождающаяся головными болями, отсутствие аппетита, тошнота. Одним из основных признаков, указывающих на гепатит, считается желтуха, когда кожный покров и склеры глаз приобретают желтушный оттенок.
Для профилактики и лечения панкреатита наши читатели советуют Желудочный чай. Это уникальное средство изготовлено на основе самых редких и мощных лечебных трав, полезных для пищеварения. Желудочный чай не только устранит все симптомы болезни ЖКТ и органов пищеварения, но и навсегда избавит от причины ее возникновения. Читать далее
 Она нередко встречается и при тяжелой форме панкреатита, когда отекшая головка поджелудочной железы сдавливает холедох. Окрашивание вызывается пигментом печени. При воспалении печени желчные пигменты, накапливаясь, попадают в кровоток и разносятся по организму, откладываясь в слизистых оболочках и коже.
Она нередко встречается и при тяжелой форме панкреатита, когда отекшая головка поджелудочной железы сдавливает холедох. Окрашивание вызывается пигментом печени. При воспалении печени желчные пигменты, накапливаясь, попадают в кровоток и разносятся по организму, откладываясь в слизистых оболочках и коже.
Желтуха происходит вследствие образовательной и выделительной дисфункции печени. Точнее сказать из-за нарушения выделения желчи. От механизма и причин возникновения симптома различают несколько ее видов: физиологическую (у новорожденных), механическую (нарушение оттока желчи), гемолитическую (разрушение эритроцитов) и печеночную.
При панкреатите, воспалении печени и гепато панкреатите чаще наблюдается печеночная форма, вызванная нарушениями в паренхиме печени. Это, как правило, происходит по причине того, что в клетках пораженной печени сокращается производство желчного пигмента и соответственно уменьшается его выделение в кишечник – цвет кала, мочи и кожи изменяется. При билиарном панкреатите нередко развивается механическая желтуха.
Диета при панкреатите и гепатите
При таких заболеваниях, как панкреатит и гепатит, особенно если они носят хронический характер, очень важно строго соблюдать лечебные методики питания. Идеальным вариантом в подобных случаях является диета 5. Основной целью этого режима питания является нормализация пищеварения и работы уязвленных органов – печени и поджелудочной железы. Главными принципами диеты при панкреатите и гепатите являются:
- полное исключение из рациона продуктов, усиливающих кистообразование, к их числу относятся консервированные, маринованные и острые блюда, жирные супы и ржаная выпечка;
- повышение употребления белковой пищи с одновременным сокращением в рационе углеводов и жиров;
- приготовление блюд на пару, употребление их в перетертом или измельченном виде;
- отказ от жареного;
- дробное питание маленькими порциями каждые 2-3 часа, чтобы не допустить возникновения чувства голода.
Желтуха при раке поджелудочной железы
 В большинстве случаев желтуха является ярким симптом рака поджелудочной, при этом интенсивность заболевания напрямую зависит от локализации и размера опухоли. Подобное осложнение встречается приблизительно у 70-80% больных.
В большинстве случаев желтуха является ярким симптом рака поджелудочной, при этом интенсивность заболевания напрямую зависит от локализации и размера опухоли. Подобное осложнение встречается приблизительно у 70-80% больных.
Обтурация желчных протоков происходит по-разному, а сама желтуха носит преимущественно механический характер, развиваясь постепенно, с характерным нарастанием интенсивности. Чаще всего, злокачественное новообразование инфильтрирует стенку желчного протока, сдавливая и одновременно сужая его просвет. Это приводит к механическому препятствию оттока желчи. Продолжительность закупорки напрямую влияет на изменение окрашивания кожи, которая приобретает характерный желтоватый оттенок. Также желтуха при раке поджелудочной железы может возникать из-за нарушения моторной функции, вызванного прорастанием опухоли.
Вам все еще кажется, что вылечить панкреатит тяжело?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с панкреатитом пока не на вашей стороне.
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь поджелудочная — очень важный орган, а его правильное функционирование- залог здоровья и хорошего самочувствия. Частые боли в животе, слабость, головокружение, вздутие, тошнота, нарушение стула. Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Ирины Кравцовой. как она избавилась от панкреатита навсегда.
Источники: https://gigieya.ru/gepatithr.html, https://www.hv-info.ru/gepatit-novosti/issledovaniya/167-gepatit-v-rak-molochnoy.html, https://zhkt.guru/pankreatit/zabolevaniya/gepatit
Комментариев пока нет!
Источник


