Хронический панкреатит и аппендицит
Òàê óæ ïîâåëîñü, ÷òî ñîòðóäíèêîâ Ñêîðîé ïîìîùè îñîáåííî íå ëþáÿò õèðóðãè. Âåðíåå íå òàê — íàèáîëåå ÷àñòî âûñêàçûâàþò ñâîþ íåëþáîâü è ïðåçðåíèå ê Ñêîðîé ïî÷åìó-òî õèðóðãè. «Âîçèòå âñå æèâîòû ñþäà. Äà áîëüøóþ ÷àñòü èç íèõ ìîæíî äîìà îñòàâëÿòü. Íè÷åãî â õèðóðãèè íå ïîíèìàåòå…» — âðåìÿ îò âðåìåíè âûãîâàðèâàþò õèðóðãè. Èì ëåãêî òàê ðàññóæäàòü.  ïðèåìíîì îòäåëåíèè òî÷íûé äèàãíîç ïîñòàâèòü ëåã÷å — êó÷à àíàëèçîâ, ÓÇÈ, ðåíòãåí è ÔÃÑ â ïîìîùü. Íà àäðåñå Ñêîðàÿ äèàãíîç ñòàâèò íà îñíîâàíèè æàëîá, êëèíèêè, ïàëüïàöèè è èíòóèöèè. Áûâàåò, ÷òî è îøèáàåìñÿ. Áûâàåò, ÷òî íà âîäó äóåì. Ïåðåñòðàõîâûâàåìñÿ. Íî ïî ìíå òàê ëó÷øå ïðè¸ìíèê íàïðÿ÷ü, ÷åì ÷òî-òî ñåðü¸çíîå ïðîâîðîíèòü.
È, êñòàòè, ê õèðóðãàì òîæå èìååòñÿ êó÷à ïðåòåíçèé — íåîäíîêðàòíî áûâàëî òàê, ïàöèåíòà ñ äèàãíîçîì àïïåíäèöèò ïðèâîçèëè íåñêîëüêî ðàç â òå÷åíèå äâóõ äíåé. È òîëüêî ñ ïåðèòîíèòîì îí ïîïàäàë íà áîëüíè÷íóþ êîéêó. ×òî óæ òàì. Áûâàëî, ÷òî è ïîãèáàëè ëþäè, ïîñëå íåñêîëüêèõ äíåé êàòàíèÿ òóäà-ñþäà. Íåîáÿçàòåëüíî ñ àïïåíäèöèòîì. Êàê-íèáóäü ðàññêàæó ïðî äåâóøêó, êîòîðàÿ ïîãèáëà â âîçðàñòå 23 ãîäà. Íî íå ñåãîäíÿ. Ñåãîäíÿ ðàññêàæó èñòîðèþ ïðî ìîþ ìàìó.
Ýòîé èñòîðèè íåñêîëüêî ëåò.
 ñðåäó 18 ìàðòà äí¸ì çàáîëåë ó ìîåé ìàìû æèâîò. Áîëü ïîÿâèëàñü â íèæíèõ îòäåëàõ ñïðàâà (â ïðàâîé ïîäâçäîøíîé îáëàñòè). Ìàìà îáðàòèëàñü â ïîëèêëèíèêó ê õèðóðãó. Âîò òàê ïðîñòî — áåç òàëîíà è â ïîðÿäêå æèâîé î÷åðåäè. Õèðóðã Ê íàïðàâèë ìîþ ìàìó â ïðè¸ìíîå îòäåëåíèå áîëüíèöû ñ äèàãíîçîì «Î. àïïåíäèöèò».  ïðè¸ìíîì îòäåëåíèè äåæóðíûé õèðóðã Á. ïîñëå îñìîòðà íàçíà÷èë îáùèé àíàëèç êðîâè è ìî÷è, áèîõèìè÷åñêèé àíàëèç êðîâè. Òàêæå îáåçáîëèâàþùåå. À ïîòîì îòïðàâèë â ïîëèêëèíèêó ê òåðàïåâòó ñ äèàãíîçîì «îáîñòðåíèå õðîíè÷åñêîãî ïàíêðåàòèòà»! Íåîæèäàííî, íåïðàâäà ëè? Òàê òî ïîäæåëóäî÷íàÿ æåëåçà íàõîäèòñÿ íåìíîãî íå â òîì ìåñòå, ãäå ó ìàìû æèâîò áîëåë. Êòî çíàêîì ñ àíàòîìèåé, ïîéì¸ò î ÷¸ì ÿ.
Ïîêà ñóòü äà äåëî, íàñòóïèë âå÷åð. Äåæóðíûé òåðàïåâò ïîëèêëèíèêè âåëåë çà ëå÷åíèåì èäòè ê ó÷àñòêîâîìó çàâòðà. Ñåãîäíÿ æå õèðóðã ñìîòðåë, à ïîñëå îáåçáîëèâàíèÿ æèâîò íå áîëèò.
×åòâåðã 19 ìàðòà. Áîëü âåðíóëàñü åù¸ óòðîì. Ìàìà âûïèëà òåïìàëãèí è ïîøëà â ïîëèêëèíèêó. Äà, îíà îáåçáîëèëàñü. Õèðóðã ñìîòðåë è õèðóðãè÷åñêîé ïàòîëîãèè íå âûÿâèë. Çíà÷èò ìîæíî. Òåðàïåâò â ïîëèêëèíèêå íàçíà÷èëà ëå÷åíèå îò ïàíêðåàòèòà è çàïèñàëà íà ÔÃÑ.
Ïÿòíèöà 20 ìàðòà. Áîëü ñîõðàíÿåòñÿ. Ìàìà íàäååòñÿ, ÷òî âñ¸ ïðîéä¸ò. Ñîîáùàåò ìíå î ñâîèõ ïðîáëåìàõ âå÷åðîì (îíà òîò åù¸ ïàðòèçàí — ìîë÷èò äî ïîñëåäíåãî). ß ïðåäëàãàþ ïðèåõàòü ê íåé «ïîñìîòðåòü æèâîò». Ìàìà îòêàçûâàåòñÿ. Õèðóðã âåäü ñìîòðåë, è òåðàïåâò. À ÿ âñåãî ëèøü ôåëüäøåð. ×òî ÿ òàì óâèæó äðóãîãî?
Ñóááîòà 21 ìàðòà. Ó ìåíÿ äåíü ðîæäåíèÿ. Òóò ìàìå íå îòìîðîçèòüñÿ — ïðèåçæàþ çà ïîçäðàâëåíèÿìè. Áîëü â æèâîòå ñîõðàíÿåòñÿ. Ñïðàøèâàþ, êîãäà áûë ñòóë ïîñëåäíèé ðàç? Îòâåò — 18 ìàðòà, äî òîãî êàê çàáîëåëî. Ãàçû íå îòõîäÿò. Ïîñëå îñìîòðà æèâîòà, çîâó ìàìó ïîåõàòü ñî ìíîé â áîëüíèöó. Ìàìà ñîãëàøàåòñÿ. Åäåì íà íàøåé ìàøèíå (íå íà Ñêîðîé) â ïðè¸ìíèê. Ãîâîðþ ìåäñ¸ñòðàì, ÷òî ìàìó ïðèâåçëà ñ áîëüíûì æèâîòîì. Äóìàþ, ÷òî ó íå¸ «íåïðîõîä». «Íåïðîõîä» — ïî-äðóãîìó íåïðîõîäèìîñòü êèøå÷íèêà. Äåâ÷àòà ãîâîðÿò, ÷òî «êàê ðàç óçèñò çäåñü, èäè ê íåìó ñêîðåå». Ïîøëà, è ìàìó îòâåëà. Âðà÷ ñäåëàë ÓÇÈ è ñêàçàë, ÷òî «íåïðîõîä åñòü». Íà ðåíòãåíå íåïðîõîäèìîñòü ïîäòâåðäèëàñü. Âûçâàëè õèðóðãà À. Õèðóðã À. ãîñïèòàëèçèðîâàë ìàìó ñ íåïðîõîäèìîñòüþ êèøå÷íèêà. Ïîëîæèëè ìàìó â ïàëàòó ê õèðóðãó Ë. Êàçàëîñüáû âñ¸. Íî íåò. Íàçíà÷åíî êàêîå-òî ëå÷åíèå. Ñî ñëîâ ìàìû «êàïåëüíèöû» è âñ¸.
22 ìàðòà. Âîñêðåñåíüå. Áîëü ñîõðàíÿåòñÿ.
Õèðóðã Ë. çàñòóïèë íà äåæóðñòâî. Ëå÷åíèå òîæå ñàìîå.
23 ìàðòà. Ïîíåäåëüíèê. Áîëü ñîõðàíÿåòñÿ. Ïîñëå äâóõ ÷àñîâ äíÿ óñèëèëàñü áîëü, è ïîäíÿëàñü òåìïåðàòóðà äî 37,8. Ìàìà ïîçâîíèëà ìíå è ðàññêàçàëà îá ýòîì. ß åé ïðåäëîæèëà âñ¸ æå ñõîäèòü ê âðà÷ó â îðäèíàòîðñêóþ è ñîîáùèòü î ïîâûøåíèè òåìïåðàòóðû è óõóäøåíèè ñàìî÷óâñòâèÿ. «Èëè ÿ ñàìà ñåé÷àñ ïðèåäó». Ìàìà îòâåòèëà, ÷òî ïðèåçæàòü íå íàäî, è ÷òî îíà ñàìà ñõîäèò.
Ïîñëå øåñòè âå÷åðà ïîçâîíèëà ìàìà è ñêàçàëà, ÷òî å¸ ãîòîâÿò ê îïåðàöèè. Çàñòóïèë íà äåæóðñòâî õèðóðã Õ. â 16 ÷àñîâ. Ïðîâ¸ë îáõîä ïàöèåíòîâ, îñòàâëåííûõ íà åãî ïîïå÷åíèå. Îñìîòðåâ ìîþ ìàìó, ñêàçàë, ÷òî íåîáõîäèìà îïåðàöèÿ. Îêàçûâàåòñÿ, ýòî îáû÷íàÿ ïðàêòèêà, êîãäà õèðóðã Õ. áåð¸òñÿ îïåðèðîâàòü «÷óæèõ» ïàöèåíòîâ, êîòîðûõ ñîáèðàëè âñå âûõîäíûå äðóãèå õèðóðãè. Ìîÿ ìàìà áûëà òðåòüåé â î÷åðåäè â ýòîò âå÷åð. Ïî÷åìó òàê — íå çíàþ. Ìîæåò ïîòîìó, ÷òî õèðóðã Õ. îïûòíûé âðà÷, êîòîðûé ïðîðàáîòàë õèðóðãîì ëåò 30. Ìàìó ïðîîïåðèðîâàëè îêîëî îäèííàäöàòè ÷àñîâ âå÷åðà.
Íà ñëåäóþùåå óòðî ÿ ðàçãîâàðèâàëà ñ õèðóðãîì Õ. Îí îáúÿñíèë, ÷òî ïðîèçîøëî ñ ìàìîé. ß ïîïûòàþñü ïåðåäàòü ñóòü ðàçãîâîðà ïîïðîùå. Ïðîèçîø¸ë ïåðåãèá ïåòëè êèøå÷íèêà â òîì ìåñòå, ãäå ó ìàìû áîëåë æèâîò. Äàæå íå ïðèøëîñü ðåçàòü ñàì êèøå÷íèê. Âðà÷ ïðîñòî ðàçðåçàë æèâîò, óâèäåë ïåðåãèá êèøå÷íèêà, ðàñïðÿìèë ýòîò ó÷àñòîê, è ïðîõîäèìîñòü êèøå÷íèêà âîññòàíîâèëàñü. À ïîòîì õèðóðã çàøèë âñ¸ îáðàòíî. Ïîëó÷èëîñü õîðîøî. Ñïàñèáî åìó çà ýòî îãðîìíîå! Æàëü, ÷òî ïðèøëîñü æäàòü íåñêîëüêî ñóòîê. Òàê êàê îïåðàöèÿ áûëà îòñðî÷åíà, ó ìàìû ðàçâèëñÿ ïåðèòîíèò (èìåííî ïîýòîìó è ïîäíÿëàñü òåìïåðàòóðà). Õîðîøî, ÷òî ïåðèòîíèò íå áûë ãíîéíûì.
Íåïîíÿòíû äåéñòâèÿ ïðåäûäóùèõ òð¸õ õèðóðãîâ. Îäèí îòïðàâëÿåò ëå÷èòü ïàíêðåàòèò äîìîé, äâîå äðóãèõ æäóò ó ìîðÿ ïîãîäû. À åñëè áû Õ. çàáîëåë è ñíÿë ñìåíó â ýòîò ïîíåäåëüíèê, òî ñêîëüêî ìàìå ïðèøëîñü áû æäàòü? Ïîêà íå ïîìð¸ò îò îñëîæíåíèé? È ñêîëüêî òàêèõ áîëüíûõ ñòðàäàþò îò áîëè, îæèäàÿ, êîãäà æå õèðóðã ðåøèòñÿ íà êàêèå-ëèáî äåéñòâèÿ?
Ïðåäûäóùàÿ èñòîðèÿ èç æèçíè çäåñü
Источник
Необходимость в дифференциальной диагностике острого панкреатита и острого аппендицита чаще всего связана с наличием в начале заболевания аппендицитом болей в эпигастральной области.
В отличие от аппендицита, при остром панкреатите боли не только локализованы в эпигастрии, но и носят опоясывающий характер, отличаются выраженной интенсивностью, а так же сопровождаются многократной рвотой, которая не приносит облегчения. При остром панкреатите пальпация живота дает резкую болезненность в проекции поджелудочной железы (симптом Керте) в эпигастральной области, поколачивание в области левого реберно-позвоночного угла (симптом Мейо-Робсона) также вызывает резкую болезненность. Однако бывают случаи, когда эпига-стральная фаза заболевания при остром аппендиците затягивается, что может существенно затруднить дифференциальную диагностику.
Больной С. 64 лет был доставлен в клинику в воскресный день с диагнозом острый панкреатит. Заболел сутки назад. При поступлении предъявлял жалобы на боли в эпигастральной области умеренной интенсивности, тошноту. Рвоты не было. Страдает тиреотоксикозом в висцеролатической стадии. При осмотре выявлена болезненность в эпигастральной области,усиливающаяся при пальпации. Болей в правой подвздошной области и специфических аппендикулярных симптомов не выявлено.
Лейкоциты крови 10х109/л. Диастаза мочи 128 ед. по Вольгемуту. Подтвержден диагноз острого панкреатита отечной формы, начата консервативная терапия Спустя 14 часов после поступления в клинику боли распространились на весь живот, появилось напряжение мышц передней брюшной стенки во всех отделах. Диагноз перитонита не вызывал сомнений, однако, его причина была не ясна Произведена лапароскопия. При лапароскопии обнаружен мутный выпот во всех отделах живота, в правой подвздошной ямке массивные фибринозные наложения, за счет которых образован рыхлый инфильтрат из слепой кишки и большого сальника.
Диагностирован распространенный перитонит аппендикулярного генеза. Произведена срединная лапаротомия, разделен рыхлый инфильтрат в подвздошной ямке, в котором располагался червеобразный отросток с перфорацией в области основания. Аппендэктомия, промывание брюшной полости, ушивание лапаротомной раны через все слои, швы завязаны на «бантики». Ближайшие сутки после операции состояние больного было тяжелым, но стабильным. Проводилась интенсивная инфузионная детоксикационная и антибактериальная терапия, симптоматическое лечение с учетом рекомендаций эндокринолога. Однако через 28 часов после операции у больного развился тиреотоксический криз и, несмотря на проводимое лечение, наступила смерть больного.
При проведении дифференциальной диагностики острого аппендицита с острым панкреатитом необходимо привлечение дополнительных методов исследования. Биохимическое исследование крови при наличии панкреатита позволяет выявить повышение уровня специфических ферментов — амилазы, трипсина, в более поздние сроки — липазы; в моче повышается содержание амилазы. Чрезвычайно ценную информацию позволяет получить УЗИ поджелудочной железы.
Размеры железы при остром панкреатите увеличиваются, контуры становятся размытыми, выявляется отек парапанкреатической клетчатки. Если УЗИ не позволяет разрешить диагностические проблемы, или нет возможности выполнить это исследование, то следующим диагностическим шагом должна быть лапароскопия.
Лапароскопическая диагностика острого панкреатита строится на косвенных признаках и точная верификация отечной формы острого панкреатита не возможна. При наличии панкреонекроза обнаруживаются весьма характерные признаки — бляшки жирового некроза (стеатонекроз) на большом сальнике и брыжейке кишечника, предбрюшинной клетчатке; геморрагический или «цвета чая» выпот в брюшной полости; стекловидный отек малого сальника и желудочно-ободочной связки, паракольной клетчатки.
Привлечение дополнительных методов исследования позволяет с высокой степенью достоверности подтвердить или отвергнуть наличие острого панкреатита.
Д.Г. Кригер, А.В.Федоров, П.К.Воскресенский, А.Ф.Дронов
Опубликовал Константин Моканов
Источник
Хронический
аппендицит принято подразделять на три
формы:
1) хронический
резидуальный (остаточный) аппендицит;
2) хронический
рецидивирующий аппендицит;
3) первично
хронический аппендицит.
Хронический
резидуальный аппендицит характеризуется
наличием болезненности, определяемой
в проекции червеобразного отростка,
которая связана, как правило, с перенесенным
ранее приступом. Хронический
рецидивирующий аппендицит характеризуется
наличием частых приступов заболевания.
Достаточно
дискутабельным с теоретических позиций
является выделение первично хронического
аппендицита. Здесь следует отметить,
что большинство исследователей
отрицает возможность первичного
возникновения в отростке хронического
воспаления. Однако, опыт показывает,
что типичные для хронического аппендицита
морфологические изменения в отростке
приходится встречать у больных, у
которых в анамнезе не отмечалось ни
одного, даже самого легкого приступа
аппендицита. Поэтому, с точки зрения
клинициста, выделение этой формы
оправдано.
Диагностика
всех форм хронического аппендицита
основывается, прежде всего, на данных
анамнеза. При первично хроническом
аппендиците она может быть затруднена.
И здесь необходимо провести
дифференциальный диагноз с туберкулезом
отростка, опухолями червеобразного
отростка и, возможно, дивертикулом
червеобразного отростка. В некоторых
случаях утверждение диагноза
хронического аппендицита может быть
получено при контрастном исследовании
кишечника с барием. Наличие стойкого
контрастирования отростка в течение
нескольких дней и даже недель после
приема бария и опорожнения его из
кишечника свидетельствует о наличии
у больного хронического аппендицита.
Лечение
хронического аппендицита — оперативное.
Для хронического аппендицита
характерно наличие более или менее
выраженных фибринозных его сращений
с прилежащими к нему органами. В
стенке отростка нередки рубцы,
захватывающие часто всю ее толщу. В
некоторых случаях на слизистой
обнаруживаются изъязвления. Если
облитерация канала отростка происходит
у основания, то в периферическом отделе
может скапливаться гнои — эмпиема
отростка. При скоплении прозрачной
жидкости следует говорить о водянке
отростка. Скопление слизи носит название
мукоцеле. Образующаяся в этом случае
киста может достигать достаточно больших
размеров. При прорыве такой кисты в
брюшную полость, развивается картина
ложной миксомы (псевдомиксома).
Следует
отметить, что операции, выполняемые по
поводу хронического аппендицита,
таят в себе также возможные осложнения,
что и при остром процессе. При хроническом
аппендиците часто развивается нагноение
раны передней брюшной стенки, что
связано, в частности, с неподготовленностью
иммунобиологических реакций к борьбе
с инфекцией в первые дни послеоперационного
периода, как это имеет место у больных
с острым аппендицитом. Одним из осложнений
послеоперационного периода может быть
и спаечная болезнь.
Контрольные
задачи.
1. При вскрытии
брюшной полости в правой подвздошной
области хирург не находит слепой
кишки и червеобразного отростка. Действия
хирурга?
2. При вскрытии
брюшной полости выделяется темная кровь
в значительном количестве. Действия
хирурга?
3. Во время
операции по поводу острого аппендицита
в рану не выводится ни купол слепой
кишки, ни червеобразный отросток.
Последующие действие хирурга?
4. До операции
поставлен диагноз разлитого перитонита.
По вскрытии брюшной полости отросток
оказался вторично изменен. В брюшной
полости мутный выпот, подтверждающий
наличие перитонита. Действия хирурга?
5. Следует ли
производить аппендэктомию, если во
время операции диагностирован
сальпингит?
6. Во время
лапаротомии обнаружен больших размеров
аппендикулярный инфильтрат. Действия
хирурга?
7. При ревизии
илеоцекального угла обнаружена
инфильтрация и гиперемия купола
слепой кишки и терминального отдела
тонкой кишки. При этом: а) отросток не
изменен, б) отросток изменен. Действия
хирурга?
8. У больного
с аппендикулярным инфильтратом на 7-8
сутки лечения подъем температуры,
тахикардия, одышка, боли в животе.
Границы инфильтрата стали менее четкими,
перитонеальные симптомы положительные.
Диагноз? Действия хирурга?
9. К концу
первых суток после произведенной
аппендэктомии у больного резкая слабость,
тахикардия, падение артериального
давления. Наличие жидкости в отлогих
местах брюшной полости. Диагноз?
Действия хурурга?
10. Во время
операции обнаружена перфорация отростка
и разлитой гнойный перитонит. Чем должна
быть закончена операция?
Эталонные
ответы.
1. Необходимо
дать наркоз, после чего рану следует
расширить и провести более детальную
ревизию правой половины брюшной
полости.
2. У женщин
следует, прежде всего, произвести ревизию
органов малого таза. У мужчин следует
ревизовать сначала подвздошную кишку,
а затем все органы брюшной полости, что
предпочтительно выполнить после
срединной лапаротомии.
3. Если отросток
все же найден, показано ретроградное
удаление его. Если последний не
найден, прежде всего, следует расширить
рану.
4 Следует,
прежде всего, исключить дивертикул
Меккеля, а у женщин и вослалительные
заболевания органов малого таза. Далее
необходимо произвести срединную
лапаротомию для более тщательной ревизии
органов брюшной полости.
5. Если вторичные
изменения в отростке достаточно четко
выражены, то да. В сомнительных случаях
аппендэктомия может и не производиться.
Об этом пациентка в последующем должна
быть поставлена в известность.
6. Производится
дренирование брюшной полости без попытки
выделения отростка из инфильтрата. Если
инфильтрат рыхлый, то он должен быть
выделен из инфильтрата и удален.
7. Если отросток
не изменен, то он не удаляется. В брюшную
полость вводит антибиотики. В таком
случае правомерен диагноз илеотифлита.
Если отросток
изменен, значит воспалительный процесс
распространяется на купол слепой
кишки и тонкую кишку. Отросток следует
удалить, а операцию закончить оставлением
микроирригатора в брюшной полости.
8. У больного
наступило абсцедирование инфильтрата.
Необходимо вскрытие и дренирование
абсцесса. Его можно произвести двумя
путями: если он расположен высоко, то
косым доступом из правой подвздошной
области внебрюшинно по Н. И. Пирогову,
если он расположен низко, то через
прямую кишку.
9. У большого
кровотечение в брюшную полость,
по-видимому, вследствие соскальзывания
лигатуры с культи брыжейки. Показана
релапаротомия.
10. Брюшная
попасть должна быть осушена через
срединную лапаротомную рану. Правая
подвздошная область дренируется.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
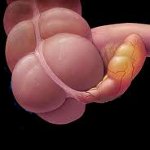
Хронический аппендицит – вялотекущая форма воспалительного процесса в червеобразном отростке слепой кишки, чаще всего связанная с ранее перенесенным приступом острого аппендицита. Клиническая картина хронического аппендицита характеризуется дискомфортом, ноющими болями в подвздошной области справа, усиливающимися при физическом напряжении; тошнотой, метеоризмом, диареей или запором, мочепузырными, вагинальными или ректальными симптомами. Диагностика хронического аппендицита основана на исключении иных возможных причин данной симптоматики и может включать изучение анамнеза, проведение обзорной рентгенографии, ирригоскопии, колоноскопии, УЗИ и других дифференциально-диагностических исследований органов брюшной полости. Лечение хронического аппендицита при невыраженных проявлениях – консервативное, при стойком болевом синдроме показана аппендэктомия.
Общие сведения
Хронический аппендицит, в отличие от его острой формы, достаточно редко встречающееся в гастроэнтерологии заболевание. При хроническом аппендиците на фоне вялотекущего воспаления могут развиваться атрофические и склеротические изменения в аппендиксе, разрастания грануляционной ткани, рубцы и спайки, приводящие к облитерации просвета и деформации отростка, его сращению с соседними органами и окружающими тканями.
Причины
Различают три формы хронического аппендицита: резидуальную, рецидивирующую и первично-хроническую. Резидуальная (остаточная) форма хронического аппендицита характеризуется наличием в анамнезе больного одного острого приступа, который закончился выздоровлением без оперативного вмешательства. При хронической рецидивирующей форме отмечаются повторные приступы острого аппендицита с минимальными клиническими проявлениями в стадии ремиссии. Ряд авторов выделяет также первично-хронический (бесприступный) аппендицит, развивающийся постепенно, без предшествовавшего ему острого приступа.
Резидуальная (остаточная) форма хронического аппендицита является следствием ранее перенесенного приступа острого аппендицита, купировавшегося без хирургического удаления отростка. При этом после стихания острых проявлений в слепой кишке сохраняются условия для поддержания воспалительного процесса: спайки, кисты, перегибы аппендикса, гиперплазия лимфоидной ткани, затрудняющие его опорожнение.
Нарушение кровообращения в пораженном слепом отростке способствует снижению местного иммунитета слизистой оболочки и активации патогенной микрофлоры. Рецидив аппендицита возможен, как в отсутствие его оперативного лечения, так и после субтотальной аппендэктомии при оставлении отростка длиной от 2 см.
Симптомы хронического аппендицита
Клиническая картина хронического аппендицита характеризуется преобладанием неявно выраженных, смазанных симптомов. Хронический аппендицит проявляется ощущением дискомфорта и тяжести, тупыми ноющими болями в правой подвздошной области, постоянными или возникающими эпизодически, после физической нагрузки и погрешностей в диете. Больные хроническим аппендицитом могут жаловаться на расстройства пищеварения: тошноту, метеоризм, запоры или понос. Температура при этом чаще остается нормальной, иногда по вечерам поднимается до субфебрильной.
При хроническом аппендиците могут наблюдаться и другие симптомы: мочепузырный (болезненное и частое мочеиспускание), вагинальный (боль при гинекологическом исследовании), ректальный (болевые ощущения при ректальном исследовании). Повторные приступы острого воспаления слепого отростка проявляются симптомами острого аппендицита.
Диагностика
Диагностика хронического аппендицита вызывает затруднения в связи с отсутствием объективных клинических симптомов заболевания. Легче всего диагностировать хронический рецидивирующий аппендицит, при этом очень важны данные анамнеза (наличие нескольких острых приступов). Во время очередного острого приступа ставится диагноз острого аппендицита, а не обострение хронического.
Косвенными признаками хронического аппендицита при пальпации живота могут быть локальная болезненность в правой подвздошной области, нередко положительный симптом Образцова, иногда – положительные симптомы Ровзинга, Ситковского.
Для диагностики хронического аппендицита обязательно выполняют рентгенконтрастную ирригоскопию толстого кишечника, позволяющую выявить отсутствие или частичное заполнение барием слепого отростка и замедление его опорожнения, что свидетельствует об изменении формы аппендикса, деформации, сужении его просвета. Проведение колоноскопии помогает отвергнуть наличие новообразований в слепой и толстой кишке, а обзорной рентгенографии и УЗИ – в брюшной полости. Клинические анализы крови и мочи больного при хроническом аппендиците, как правило, без выраженных изменений.
При первично-хроническом аппендиците диагноз ставят методом исключения других возможных заболеваний органов брюшной полости, дающих схожую симптоматику. Необходимо проводить дифференциальную диагностику хронического аппендицита с язвой желудка, болезнью Крона, синдромом раздраженного кишечника, хроническим холециститом, спастическим колитом, брюшной жабой, иерсиниозом, тифлитом и илеотифлитом другой этиологии (например, туберкулезной, злокачественной), болезнями почек и мочевых путей, гинекологическими заболеваниями, глистной инвазией у детей и др.
Лечение хронического аппендицита
При установленном диагнозе хронического аппендицита и стойком болевом синдроме показано хирургическое лечение: удаление слепого отростка – аппендэктомия открытым способом или лапароскопическим способом. В ходе операции также выполняют ревизию органов брюшной полости для выявления других возможных причин болей в правой подвздошной области.
В послеоперационном периоде обязательно проводится антибиотикотерапия. Отдаленные результаты после оперативного лечения хронического аппендицита несколько хуже, чем после острого аппендицита, так как чаще отмечается развитие спаечного процесса.
Если у больного с хроническим аппендицитом отмечается невыраженная симптоматика, применяют консервативное лечение – прием спазмолитических препаратов, физиотерапевтические процедуры, устранение расстройств кишечника.
Макроскопические изменения в аппендиксе при хроническом аппендиците могут быть настолько невыраженными, что выявить их можно только при морфологическом исследовании удаленного отростка. Если слепой отросток оказался неизмененным, есть вероятность, что хирургическое вмешательство может еще более усугубить имеющийся болевой синдром, послуживший основанием для аппендэктомии.
Источник


