Хронический панкреатит факторы риска
Рост заболеваемости панкреатитом специалисты связывают с образом жизни и пищевыми привычками: обилие в продуктах консервантов, подсластителей, ароматизаторов, усилителей вкуса не идёт на пользу нашему организму.
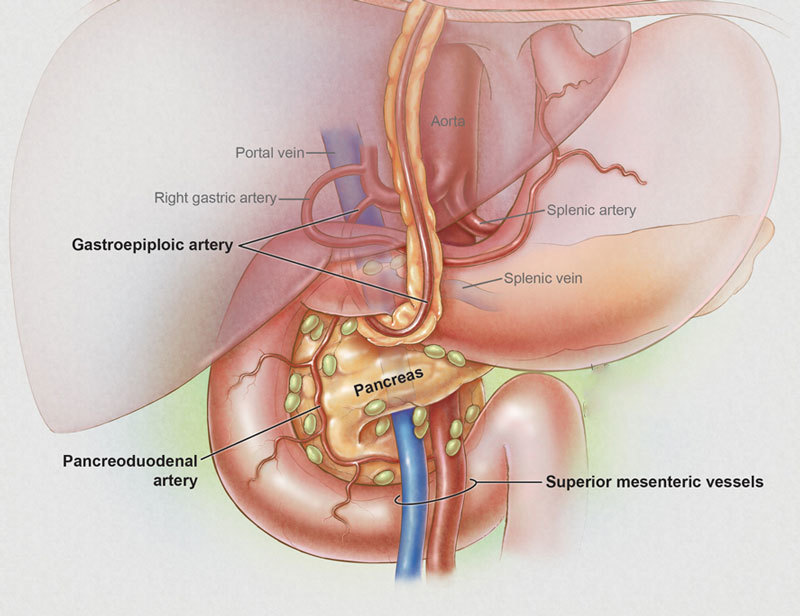
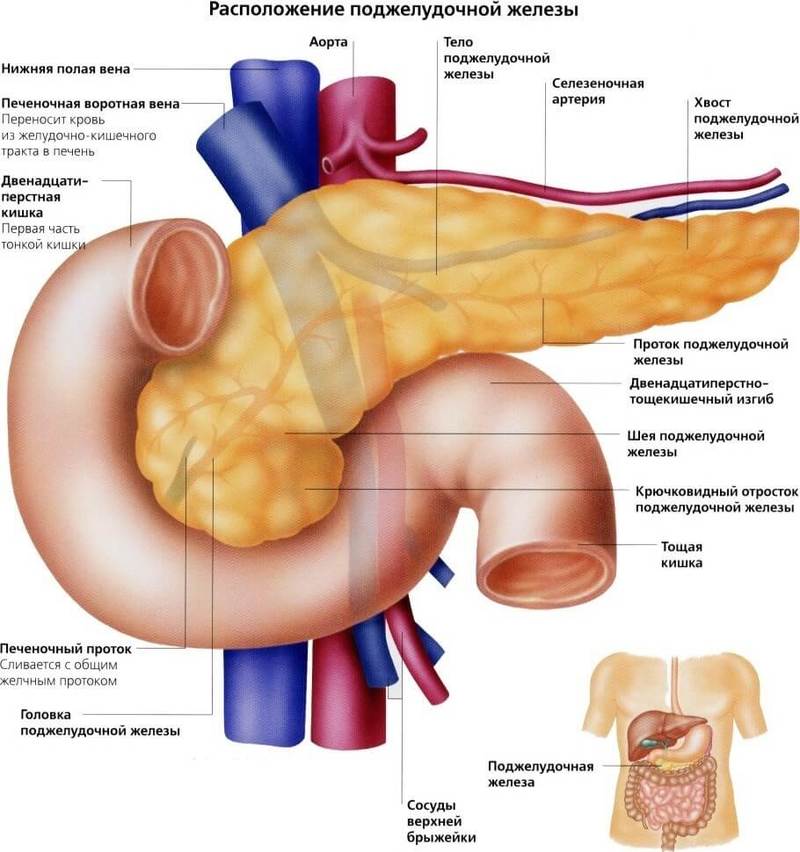
Мы заедаем стрессы вкусненьким, вечно торопимся, пьём кофе в огромных количествах, в попытках победить сонливость, устраиваем шумные пятницы, за которыми неминуемо наступают тяжёлые понедельники… И однажды, подойдя к зеркалу, мы замечаем, что появилась какая-то нездоровая бледность и худоба, да и общее состояние последнее время «не очень»: вроде только поели, а хочется прилечь, подташнивает и что-то покалывает в боку. Возможно, это даёт о себе знать поджелудочная железа — важный орган пищеварительной системы, расположенный в брюшной полости позади желудка.
Поджелудочная железа отвечает за необходимое количество ферментов для переваривания пищи, проходящей по тонкому кишечнику. Также одной из главных функций поджелудочной является выработка гормона инсулина, регулирующего уровень глюкозы в крови.
Когда поджелудочная железа даёт сбой
Когда эта железа даёт сбой — пища начинает перевариваться не должным образом, а значит, вещества и витамины усваиваются не полностью, — отсюда слабость, сонливость, «мутные» состояния после еды, «покалывание» в левом боку или области солнечного сплетения.
Если дискомфорт, а тем более боль, не проходят более 1–2 суток, появилась тошнота или рвота, повысилась температура, началась диарея или изменился цвет кала, к специалисту нужно обратиться незамедлительно.
Подписывайтесь на наш аккаунт в INSTAGRAM!
Нередко воспаление поджелудочной железы – панкреатит — путают с заболеваниями органов, расположенных в верхнем этаже брюшной полости, например, с обострением язвенной болезни или острым холециститом, с кишечной непроходимостью и даже обычным пищевым отравлением.
Панкреатит (от греч. «pancreas») – это воспаление и последующее разрушение ткани поджелудочной железы собственными ферментами.
При развитии панкреатита эти ферменты не выделяются, как положено, в двенадцатиперстную кишку, а скапливаются, активизируются в ней и со временем и начинают влиять на ткани самой железы. В результате поджелудочная железа фактически переваривает сама себя.
Причём ферменты поджелудочной могут разрушать не только ткани железы, но и находящиеся рядом кровеносные сосуды и соседние органы.
По данным статистики за последние 40 лет заболеваемость панкреатитом выросла вдвое.
Рост заболеваемости панкреатитом специалисты связывают с образом жизни и пищевыми привычками: обилие в продуктах консервантов, подсластителей, ароматизаторов, усилителей вкуса не идёт на пользу нашему организму.
По подсчётам специалистов в группу риска попадают:
- люди, имеющие проблемы с алкоголем;
- любители фастфуда;
- любители самолечения с избыточным приёмом лекарств;
- курильщики;
- больные желчнокаменной болезнью в анамнезе;
- страдающие ожирением;
- люди с сердечно-сосудистыми заболеваниями;
- люди, регулярно испытывающие стресс;
- пациенты, перенесшие травму органа или интоксикацию организма.
Панкреатит бывает острый и хронический.
Острый панкреатит
Его часто называют «праздной болезнью» — он возникает из-за переедания, что часто случается в праздники.
Острый панкреатит сегодня вышел на 3‑е место среди хирургических заболеваний после острого аппендицита и острого холецистита.
Воспаление в поджелудочной железе происходит резко, в виде приступа, поэтому редко остаётся незамеченным.
Основные симптомы острого панкреатита:
- сильная боль в верхней части живота, постепенно опоясывающая живот и спину;
- тошнота и рвота;
- сильное расстройство желудка (несварение пищи);
- высокая температура;
- учащённое сердцебиение.
При остром панкреатите необходима срочная госпитализация, а в особо тяжёлых случаях и оперативное вмешательство!
Чтобы облегчить боль до приезда «скорой», лучше всего сесть, слегка согнувшись, и приложить к левой стороне живота, чуть ниже ребер, пакет со льдом. Горизонтальное положение также помогает уменьшить боль.
Чего делать нельзя при остром приступе:
- есть и пить до приезда «скорой»- это простимулирует выработку ферментов и «раздразнит» железу ещё больше.
- принимать болеутоляющие и другие лекарства;
- класть на живот грелку.
В течение нескольких дней придется воздержаться от пищи, разрешены только минеральная вода без газа, отвар шиповника и некрепкий чай. Обязателен постельный режим и холодные компрессы на верхнюю часть живота.
После госпитализации и купирования симптомов острого панкреатита необходимо некоторое время оставаться под наблюдением врача, который должен выписать ферментные препараты, помогающие снять нагрузку с поджелудочной и средства для уменьшения кислотности желудочного сока, а также, в некоторых случаях, антибиотики.
Повторы острого панкреатита способны привести к развитию хронической формы болезни.
Хронический панкреатит
Врачи говорят, что причин у этого недуга две — мужская (алкоголь) и женская (камни в желчном пузыре)
Опасность хронического панкреатита в том, что он может не давать о себе знать в течение нескольких лет, протекая практически бессимптомно, потому не все больные своевременно обращаются к специалисту.
Болезнь эта развивается долго и медленно, а проявления болезни менее выражены, чем в случае с острым панкреатитом:
- ноющие боли или ощущение дискомфорта в животе после того, как человек поел острого или жирного;
- периодические нарушения переваривания пищи (тошнота, вздутие, послабление стула);
- снижение веса;
- сухость и бледность кожи;
- быстрая утомляемость.
Если человек с острым панкреатитом неминуемо оказывается в больнице, то к хроническому он обычно стараются притерпеться. Такой подход к здоровью крайне опасен, поскольку клетки поджелудочной способны мутировать и перерождаться в гораздо более грозные, онкологические формы.
При подозрении на хронический панкреатит врач назначает анализы мочи и крови (в том числе на сахар), и УЗИ внутренних органов брюшной полости.
Как и любая хроническая форма болезни, полностью эта форма панкреатита не излечивается. Но не допустить развития его осложнений вполне возможно.
Обычно при таком диагнозе врач назначает препараты для облегчения боли (если требуется), и ферменты, «помогающие» поджелудочной справляться со своими функциями. Иногда выписывается инсулин, чтобы регулировать уровень глюкозы в крови.
И увы, человеку с диагнозом «хронический панкреатит» приходится полностью переосмыслить свой подход к питанию.
При хроническом панкреатите нельзя:
- Жирное
- Жареное
- Острое
- Копчёное
- Солёное
- Маринованное
- Крепкие бульоны
- Консервы
- Колбасные изделия
- Фруктовые соки
- Капуста
- Грибы
- Бобовые
- Грубые каши (мюсли, пшено)
- Чёрный хлеб
- Шоколад
- Пирожные и торты
- Газировка
- Кофе
- Крепкий чай
- Слишком горячее
- Слишком холодное
- Приправы в больших количествах
- Алкоголь
- Курить
- Есть нужно не менее 5 раз в день маленькими порциями (кстати, это вообще одно из основных правил здорового питания).
Что есть можно:
- Кисломолочные продукты
- Белковые омлеты,
- Нежирные мясо, птица, рыба, приготовленные на пару
- Красная рыба в небольших количествах
- Крупы – овсяная, гречневая, рисовая
- Овощи, отварные или запеченные (картофель, цветная капуста, морковь, кабачки, тыква, свекла, зеленый горошек)
- Некислые фрукты и ягоды
- Минеральные воды с щелочным составом, например, «Нарзан», «Боржоми», «Джермук», «Ессентуки».
Помимо соблюдения диеты дополнительно требуется употреблять витамины A, C, B1, B2, B12, PP, K, фолиевую кислоту.
Основное правило тут – не переедать: железа должна работать без напряжения.
Нельзя и долго ходить голодным, в крайнем случае поможет стакан тёплой воды, если его выпить за полчаса до еды. Есть нужно примерно в одно и то же время, чтобы поджелудочная железа не трудилась впустую.
Данные принципы питания являются одновременно и профилактикой неприятностей с поджелудочной для тех, кого сей недуг миновал, и кто не хотел бы столкнуться с ним в будущем. Но, как говорится: «Если нельзя, но очень хочется — то можно!». Главное – во всём знать меру.опубликовано econet.ru.
Если у вас возникли вопросы, задайте их здесь
P.S. И помните, всего лишь изменяя свое потребление — мы вместе изменяем мир! © econet
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
,
чтобы видеть ЛУЧШИЕ материалы у себя в ленте!
Источник

Хронический панкреатит (ХП) — серьезное заболевание, которое может негативно отражаться на качестве жизни и в том числе приводить к угрожающим жизни отсроченным по времени осложнениям.
Помимо боли, внешнесекреторная недостаточность ПЖ может приводить к мальнутриции (это касается пациентов, склонных пренебрегать рекомендациями по питанию). К числу отсроченных осложнений относятся сахарный диабет и рак ПЖ.
Частота заболевания в европейских странах колеблется от 5 до 10 случаев на 100 000 населения. При медиане выживаемости в 20 лет расчетная распространенность заболевания составляет 120 случаев на 100 000 населения.
ХП — это заболевание ПЖ, при котором рецидивирующее воспаление приводит к замещению паренхимы ПЖ фиброзной соединительной тканью. Эта фиброзная перестройка ПЖ становится причиной прогрессирующей экзокринной и эндокринной недостаточности ПЖ.
Факторы риска
- Злоупотребление алкоголем. Ниболее распространенным фактором риска ХП является злоупотребление алкоголем, причем риск возрастает экспоненциально (пропорционально скорости увеличения самого риска — чем бóльшее значение имеет риск, тем быстрее он растет), а конкретный вид потребляемого алкоголя не имеет значения. Количество и продолжительность потребления алкоголя, необходимые для развития ХП, пока однозначно не установлены. Некоторые авторы говорят о потреблении алкоголя на уровне не менее 80 г/сут (в пересчете на чистый этанол) в течение как минимум шести лет. Курение, скорее всего, является независимым фактором риска. Поскольку курение приводит к прогрессированию ХП, всем пациентам следует рекомендовать бросить курить.
- Генетические факторы также способствуют развитию ХП.
- Холецистолитиаз и/или холедохолитиаз сами по себе (самостоятельно) не считают факторами риска развития ХП.
Диагностика хронического панкреатита
Методы медицинской визуализации чрезвычайно важны для диагностики ХП. Самыми распространенными методами визуализации являются эндоскопическая ретроградная холангиопанкреатография, ультразвуковое исследование (УЗИ) органов брюшной полости, эндоскопическое УЗИ (эндоУЗИ), магнитно-резонансная томография и компьютерная томография. ЭндоУЗИ и эндоскопическая ретроградная холангиопанкреатография превосходят в этом другие методы визуализации, а УЗИ является наименее точным методом. УЗИ органов брюшной полости может использоваться только для диагностики ХП тяжелой степени. ЭндоУЗИ является наиболее чувствительным методом визуализации для диагностики ХП, главным образом на ранних стадиях заболевания.
Под внешнесекреторной недостаточностью ПЖ понимают недостаточную секрецию ферментов ПЖ (функция ацинарных клеток) и/или бикарбоната натрия (протоковая функция). Учитывая большие резервы ПЖ, «легкая» и «умеренная» экзокринная недостаточность могут быть компенсированы самим организмом, а явная стеаторея возникает уже тогда, когда секреция панкреатической липазы снижается до <10% от нормы («тяжелая»/«декомпенсированная» недостаточность). Однако пациенты с «компенсированной» внешнесекреторной недостаточностью ПЖ также имеют повышенный риск дефицита нутриентов (в частности, дефицита жирорастворимых витаминов с соответствующими клиническими последствиями).
Каждый пациент с впервые установленным диагнозом ХП должен быть обследован в отношении внешнесекреторной недостаточности ПЖ.
Фекальный эластазный тест — очень простой анализ для непрямой и неинвазивной оценки секреции ПЖ. Дыхательный тест с использованием 13 C-смешанных триглицеридов ( 13 C-MTG-BT) представляется альтернативным вариантом обследования.
Необходимо выполнить исследования индикаторов нарушения нутритивного статуса в крови, диагностическое значение которых установлено, а именно:
- преальбумин,
- ретинол-связывающий белок,
- 25-ОН холекальциферол (витамин D) и
- минералы/микроэлементы (включая сывороточное железо, цинк и магний).
Лечение хронического панкреатита
Заместительная терапия препаратами ферментов ПЖ показана пациентам с ХП и внешнесекреторной недостаточностью ПЖ при наличии клинических симптомов или лабораторных признаков мальабсорбции. Для выявления признаков мальабсорбции рекомендуется провести соответствующую оценку мальабсорбции. Микросферы в кишечнорастворимой оболочке или мини-микросферы размером <2 мм являются препаратами выбора. Микроили мини-таблетки размером 2,2–2,5 мм также могут быть эффективными, хотя научных данных на этот счет при ХП намного меньше и они ограничены.
Эффективность ферментных препаратов ПЖ зависит от ряда факторов:
- а) смешивание с пищей;
- б) эвакуация из желудка вместе с пищей;
- в) смешивание с дуоденальным химусом и желчными кислотами;
- г) быстрое высвобождение ферментов в двенадцатиперстной кишке.
Лучшие препараты ферментов ПЖ представлены в лекарственной форме в виде рН-чувствительных мини-микросфер с кишечнорастворимой оболочкой, которая защищает ферменты от кислоты желудочного сока и быстро растворяется при рН 5,5 в дуоденальном просвете, что ведет к высвобождению ферментов.
Препараты с кишечнорастворимой оболочкой показали более высокую эффективность, чем обычные препараты без такой оболочки. Недавно проведенный Кокрановский обзор по проблеме эффективности препаратов ферментов ПЖ у больных с панкреатической недостаточностью продемонстрировал более высокую эффективность микросфер с кишечнорастворимой оболочкой по сравнению с таблетками с кишечнорастворимой оболочкой.
Было показано, что мини-микросферы диаметром 1,0–1,2 мм эвакуируются из желудка одновременно с пищей и имеют более высокую терапевтическую эффективность по сравнению с микросферами размером 1,8–2,0 мм. Пероральные препараты панкреатических ферментов должны равномерно распределяться в течение дня между всеми основными и промежуточными приемами пищи.
Рекомендованная минимальная доза липазы составляет 40 000– 50 000 PhU (фармакологических единиц) с основными приемами пищи и половинная — с промежуточными приемами пищи.
Об эффективности заместительной терапии препаратами ферментов ПЖ можно объективно судить по облегчению симптомов, связанных с мальдигестией (например, стеаторея, снижение массы тела, метеоризм), и нормализации нутритивного статуса пациентов.
Для пациентов, не ответивших на лечение, может оказаться полезным использование функциональных исследований ПЖ (например, 13 C-MTG-BT) параллельно с приемом ферментных препаратов. В случае неудовлетворительного клинического ответа следует увеличить дозу ферментов (удвоить или утроить) или добавить к терапии ингибитор протонной помпы. Если эти терапевтические стратегии окажутся безуспешными, следует искать другую причину мальдигестии.
Боль является наиболее инвалидизирующим и доминирующим симптомом у пациентов с ХП. Несмотря на то, что при некоторых исследованиях было установлено, что значительная часть (5–50%) пациентов не указывают на боль, последние исследования свидетельствуют о том, что у большинства пациентов наблюдается преходящая или постоянная боль различной степени тяжести.
Отказ от потребления алкоголя и, возможно, от курения уменьшают боль при ХП. Препараты ферментов ПЖ для лечения болевого синдрома при ХП применять не следует.
Стандартные клинические рекомендации по медикаментозной обезболивающей терапии при ХП соответствуют принципам «ступенчатого» подхода Всемирной организации здравоохранения. «Лестница обезболивания» Всемирной организации здравоохранения была предложена для лечения боли, связанной с онкологическими заболеваниями (т. е. не хронической боли).
Этот подход основывается на последовательном введении препаратов с возрастающей анальгетической активностью, подбор доз которых проводится до тех пор, пока не будет достигнут обезболивающий эффект.
Предпочтительным анальгетиком 1-го уровня является парацетамол в силу его ограниченных побочных эффектов, тогда как нестероидных противовоспалительных препаратов рекомендуется избегать из-за их способности повреждать слизистую оболочку пищеварительного тракта. При необходимости пациентам с ХП из группы высокого риска развития пептических язв следует назначать ингибиторы протонной помпы.
Трамадол является предпочтительным анальгетиком 2-го уровня: он, как было показано, у пациентов с ХП превосходит по эффективности морфин и имеет меньше побочных эффектов со стороны желудочно-кишечного тракта при одинаковом уровне обезболивания.
Несмотря на спорность этой аргументации, подобный эффект, возможно, связан с многочисленными периферическими и центральными действиями этого лекарственного средства по сравнению с традиционными опиоидами.
Анальгезия 3-го уровня включает группу мощных опиоидов, таких, как морфин, которые широко используются для облегчения боли при ХП. Эта группа лекарственных средств отличается высоким потенциалом развития наркотической зависимости и многочисленными побочными эффектами, но, к сожалению, других сильных анальгетиков попросту нет.
Опиоидная терапия в этой группе пациентов может быть сопряжена с большими сложностями, поскольку у подгруппы пациентов с алкогольным панкреатитом имеется склонность к развитию зависимости. Более того, метаболизм многих опиоидов зависит от сохраненной функции печени и кишечника, что как раз отсутствует у многих пациентов. Хотя это и не было описано в данной конкретной группе пациентов, но есть существенные различия в положительных и отрицательных эффектах у разных опиоидов.
Однако исследования на животных и у человека позволяют предположить, что некоторые препараты, например, оксикодон, могут быть более эффективными в ослаблении висцеральной боли, в том числе боли от ХП. Это также следует учитывать, поскольку некоторые пациенты могут не переносить один опиоид, но получать эффективное обезболивание с помощью другого.
Это обоснование для ротации опиоидных препаратов может помочь при лечении трудных пациентов.
Адъювантные анальгетики представляют собой гетерогенную группу препаратов, которые первоначально разработаны для других, не связанных с болевым синдромом показаний. К их числу относят антидепрессанты, противосудорожные средства (включая габапентиноиды) и анксиолитики.
Однако отдельным пациентам могут быть рекомендованы антидепрессанты в низких дозах, в частности, предпочтительными могут быть ингибиторы обратного захвата серотонина и норадреналина в силу их более благоприятного профиля нежелательных эффектов. Для пациентов с тяжелой и изнуряющей болью рекомендуется использовать более агрессивный подход «сверху вниз» (от более мощных к менее мощным препаратам), предполагающий использование опиоидов в сочетании с адъювантными анальгетиками в качестве терапии первой линии.

САХАРНЫЙ ДИАБЕТ II ТИПА
Сахарный диабет 2 типа – это хроническое заболевание поджелудочной железы с нарушением углеводного обмена и развитием высокого уровня сахара в крови вследствие снижения чувствительности тканей организма к инсулину и нарушения его выработки…
Подробнее…
doclvs.ru
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления.
Источник


