Хронический билиарный панкреатит лечение рекомендации
 Хронический панкреатит рекомендации
Хронический панкреатит рекомендацииКогда выявляется хронический панкреатит, рекомендации специалистов необходимы для применения правильной схемы лечения с учетом всех особенностей болезни и человеческого организма. Рекомендации для медицинского персонала по хроническому панкреатиту разрабатываются Российской гастроэнтерологической ассоциацией и соответствующими международными организациями. Данная патология является достаточно сложной как в надежном диагностировании, так и эффективном лечении. Именно профессиональные клинические рекомендации по лечению хронического панкреатита дают возможность разобраться с возникающими ситуациями.
Сущность патологии
Хронический панкреатит считается болезнью с неоднородностью патологического процесса и клинической картины. К этому добавляются до сих пор невыясненные некоторые этиологические нюансы. Все это вызывает разногласия у специалистов уже на стадии диагностирования заболевания. Эти разногласия требуют выработки единого подхода, что и отражается в официальных рекомендациях.
Когда рассматривается хронический панкреатит, рекомендации начинаются уже с выработки единого определения болезни.
Обратите внимание! Принято считать, что хронический панкреатит является длительно текущим заболеванием поджелудочной железы воспалительного типа, приводящим к необратимым морфологическим изменениям с нарушением функции железы и выраженным болевым синдромом.
Данная патология считается достаточно распространенной, к тому же опасной своими осложнениями. К осложнениям на раннем этапе заболевания следует отнести механическую желтуху, формирование кист и псевдокист. В более поздний период при прогрессировании болезни можно ожидать появления признаков мальдигестии (кашицеобразный кал) и мальабсорбции (нарушение процессов всасывания в кишечнике).
 Хронический панкреатит считается болезнью с неоднородностью патологического процесса и клинической картины
Хронический панкреатит считается болезнью с неоднородностью патологического процесса и клинической картины
Этиологический механизм
Несмотря на все старания ученых во всем мире, до конца установить этиологические процессы, порождающие болезнь, не удается, а для эффективного лечения знание причин патологии очень важно. В связи с этим, когда анализируется хронический панкреатит, рекомендации международной ассоциации гастроэнтерологов дают классификацию болезни по этиологическим признакам. Выделяются такие разновидности патологии:
- токсический (метаболический) панкреатит, здесь особо выделяются алкогольный (более 2/3 всех случаев) и лекарственный тип;
- идиопатический;
- инфекционный;
- билиарнозависимый, наследственный;
- аутоиммунный;
- обструктивный.
В целом хронический панкреатит может развиваться как продолжение острого панкреатита, так и непосредственно как хроническая разновидность. Помимо алкогольной интоксикации рекомендуется учитывать следующие наиболее распространенные причины: желчекаменная болезнь, отравление химическими веществами, инфекционные болезни (паратит, гепатит и т.д.), неправильное или неполноценное питание; локальные нарушения кровообращения (спазмы, тромбы), почечная недостаточность, различные воспалительные процессы.
Особенности проявления болезни
Когда выявляется хронический панкреатит, клинические рекомендации важны в классификации признаков болезни. Рекомендуется выделять следующие клинические формы проявления заболевания: болевые, диспептические, сочетанные и латентные признаки; а по характеру течения болезни – редко и часто рецидивирующий, а также постоянно проявляющийся тип. По морфологическим признакам выделяются такие подвиды патологии: интерстициально-отечный, паренхиматозный, фиброзно-склеротический, гиперпластический и кистозный панкреатит. Наконец, патология подразделяется по возможным осложняющим факторам: с нарушением желчеотделения; подпеченочная гипертензия; с развитием эндокринных патологий.
В качестве первичных клинических признаков рекомендуется выделять болевой синдром и дисфункцию поджелудочной железы. Характерный симптом — боль в области живота. Этот признак требует особого анализа при первичной диагностике. Боли наиболее явно проявляются в правой зоне эпигастральной области, если воспалилась железистая головка; слева — когда очаг воспаления располагается в теле поджелудочной железы, и в подреберье с левой стороны — при поражении хвоста органа. Часто иррадиация боли отмечается в спину (боль опоясывающего характера); вдоль края ребер до позвоночника; в область сердца (напоминая стенокардию); в лопатку и плечо с левой стороны; вниз в подвздошную зону.
Дисфункция железы вызвана нарушением усвоения жиров и белков. Она проявляется в виде диспептических признаков (метеоризм, вздутие живота, стеаторея), похудения, признаков мальдигестии и мальабсорбции. В запущенной стадии выделяются нарушения эндокринного характера.
Рекомендуется различать следующие стадии хронического панкреатита:
- стадия 1 — предклиническая фаза — когда симптомы еще не носят выраженного характера;
- стадия 2 — период начального проявления — периодические обострения с выраженными симптомами, продолжительность периода – 5-8 лет;
- стадия 3 характеризуется постоянным проявлением болевого синдрома, пропадает аппетит, наблюдается похудение;
- стадия 4 — атрофия железы — наблюдаются функциональные нарушения, эндокринная недостаточность, могут порождаться опасные осложнения.
Рекомендации по диагностике болезни
Важно! Первичный диагноз хронического панкреатита ставится при наличии специфических приступообразных болей и признаков дисфункции поджелудочной железы.
Уточняющее диагностирование проводится с помощью следующих методик: рентгенография брюшной полости; трансабдоминальное УЗИ; эндоскопическое УЗИ (ЭУЗИ); компьютерная томография с контрастированием органа; эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ); магнитно-резонансная томография (МРТ).
 Уточняющее диагностирование может проводиться с помощью эндоскопии
Уточняющее диагностирование может проводиться с помощью эндоскопии
Функциональные нарушения в поджелудочной железе исследуются прямым и косвенным способами. При прямом методе берутся образцы ткани непосредственно из органа. При осуществлении косвенных методик рекомендуются такие исследования: выявление жира в каловой массе; анализ поведения эластазы-1 в кале; дыхательное тестирование; определение уровня эндокринных ферментов.
Рекомендации по лечению патологии
Когда врач диагностирует болезнь и назначает лечение хронического панкреатита, рекомендации носят комплексный характер, учитывающий профилактические меры. Консервативное лечение следует осуществлять с учетом следующих рекомендаций:
- Прежде всего накладывается строгий запрет на алкогольные напитки и курение.
- Обеспечивается панкреатическая диета с дробным частым питанием, исключением из меню жирной, острой, жареной пищи.
- Принимаются меры по купированию болевого синдрома в области живота. Вначале рекомендуются анальгетики (Парацетамол) и противовоспалительные препараты нестероидного типа (Трамадол).
- Назначение препаратов для нормализации секреторных функций. Рекомендуется микротаблетированный или мини-микросферический Панкреатин. При использовании ферментных средств следует одновременно принимать препараты, обеспечивающие блокирование продуцирования кислоты, а именно, H2-блокаторы или ингибиторы протонной помпы.
 Назначение препаратов (Панкреатин) для нормализации секреторных функций
Назначение препаратов (Панкреатин) для нормализации секреторных функций - Действенность консервативных методов лечения должна определяться по прибавке веса тела и уменьшения симптоматического проявления. Если возникают хотя бы малейшие сомнения в правильности лечебной схемы, то необходимо обеспечить проведение лабораторных и инструментальных исследований эффективности заместительной терапии с использованием ферментов.
- Положительный результат при заместительной терапии достигается только при правильном подборе дозировки. Она должна учитывать степень болезни, возраст больного и индивидуальные особенности организма.
- Для исключения психологического фактора и повышения эффективности анальгетиков рекомендуются трициклические антидепрессанты.
Важно! Если консервативное лечение не дает нужного эффекта, несмотря на все принимаемые меры, в т.ч. при увеличенной дозировке препарата, то врач-гастроэнтеролог совместно с хирургом принимает решение о необходимости оперативного лечения.
Хронический панкреатит имеет различные варианты патогенеза и клинического проявления. Для того чтобы облегчить диагностирование, разрабатываются рекомендации по оценке, классификации и лечению болезни.
Источник
В статье рассматриваются основные причины возникновения острого и хронического билиарнозависимого панкреатита и особенности его лечения. Проанализирован клинический случай острого билиарного панкреатита, развившегося на фоне лечения желчнокаменной болезни, с дальнейшим формированием хронического панкреатита в результате персистирования билиарного сладжа.
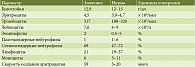
Таблица 1. Клинический анализ крови
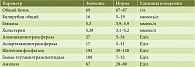
Таблица 2. Биохимический анализ крови
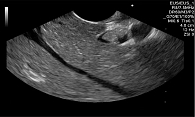
Замазкообразная желчь в терминальном отделе общего желчного протока
Как показали результаты ретроспективного (20-летний период) исследования, посвященного анализу причин развития острого панкреатита, билиарнозависимый панкреатит встречается у 26,9% пациентов [1]. Основной причиной его развития является желчнокаменная болезнь (ЖКБ). Острый панкреатит рассматривается как одно из основных осложнений ЖКБ [2].
Последние десятилетия во всем мире наблюдается тенденция к увеличению частоты развития билиарного панкреатита в результате роста заболеваемости ЖКБ [3]. Так, по данным разных авторов, частота развития билиарного панкреатита у больных ЖКБ составляет 25–90% [4].
Ведущим фактором в патогенезе билиарного панкреатита является повышение давления в желчных протоках вследствие возникновения механического препятствия (конкремент, билиарный сладж, стриктура, опухоль и др.), особенно дистальнее места слияния общего желчного с главным панкреатическим протоком, либо дисфункции сфинктера Одди. Развитие на этом фоне патологического билиопанкреатического рефлюкса и нарушение оттока панкреатического секрета могут привести к возникновению острого билиарного панкреатита [5].
Билиарнозависимый панкреатит отличается от панкреатита иной этиологии (алкогольный, алиментарный, посттравматический) тем, что этиологический фактор, как правило, не устраняется. Его воздействие продолжается на фоне развивающегося процесса в поджелудочной железе (ПЖ) и парапанкреатической клетчатке [6].
Особое значение в развитии билиарного панкреатита придается билиарному сладжу. Частота его выявления у больных с идиопатическим панкреатитом составляет 30–75%. При исследовании желчи в течение первых суток от начала панкреатической атаки билиарный сладж выявляется в 80% случаев [7].
В одном из исследований ученые наблюдали за 104 пациентами с билиарным сладжем в течение 630 дней (21 месяц). У 25 (24%) больных развились осложнения, такие как холелитиаз, холецистит, холедохолитиаз и панкреатит. При этом у 12 пациентов отмечался некалькулезный холецистит, у двоих – острый калькулезный холецистит. Зарегистрировано шесть случаев холецистолитиаза, один случай холедохолитиаза, четыре – панкреатита [8].
Таким образом, клиническое значение билиарного сладжа переоценить сложно, поскольку он:
- служит источником камнеобразования: желчные камни образуются у 5–20% пациентов за 1–3-летний период;
- способствует развитию стриктур терминального отдела общего желчного протока и/или стенозирующего папиллита;
- может приводить к развитию острого холецистита, холангита, отключению желчного пузыря (при наличии замазкообразной желчи);
- является причиной билиарного панкреатита.
Кроме того, билиарный сладж, содержащий микролиты, может свободно проходить по протоковой системе и вызывать необъяснимые боли в правом подреберье у 83% больных [9].
Билиарный сладж формируется в желчном пузыре в результате дестабилизации физико-химического состояния желчи и преципитации ее основных компонентов.
К факторам, способствующим персистенции билиарного сладжа, относятся гипотония желчного пузыря и гипертонус сфинктера Одди. Постоянный пассаж сладжа по желчным путям приводит к повреждению слизистой оболочки, главным образом в области сфинктера Одди. Травматизация слизистой оболочки вызвана микролитами, составляющими основную часть билиарного сладжа. Как следствие, сначала развивается вторичная дисфункция сфинктера Одди, затем формируется стенозирующий папиллит [4].
Помимо конкрементов и билиарного сладжа обострения панкреатита могут быть вызваны дисфункцией сфинктера Одди [10], в том числе у больных после холецистэктомии [11]. Так, у 18,8% пациентов с хотя бы одним эпизодом острого панкреатита или хроническим идиопатическим панкреатитом выявляется панкреатический тип дисфункции сфинктера Одди [11].
Фармакотерапия билиарнозависимого панкреатита может быть этиологической и патогенетической. При наличии показаний (ЖКБ, обструкция желчного потока) проводится эндоскопическое или хирургическое лечение.
Этиологическая терапия предполагает использование препаратов урсодезоксихолевой кислоты (УДХК). Патогенетическая зависит от типа преобладающих нарушений. При гипомоторных нарушениях назначают прокинетики (домперидон, итоприд), при гипермоторных – спазмолитики (мебеверин). Применяют также комбинированные препараты, оказывающие одновременно и холеретическое, и спазмолитическое действие.
По механизму действия спазмолитики подразделяют на нейротропные и миотропные. Нейротропные блокируют процесс передачи нервных импульсов в вегетативных ганглиях и нервных окончаниях, стимулирующих гладкомышечные клетки. Они осуществляют блокаду М1-, М2- и М3-холинорецепторов гладкой мышечной клетки. Среди нейротропных спазмолитиков выделяют:
- природные: атропин, гиосциамин, препараты красавки, платифиллин, скополамин;
- синтетические центральные: адифенин, апрофен, апринал, циклозил;
- полусинтетические периферические: гиосцина бутилбромид.
Миотропные спазмолитики уменьшают мышечный тонус за счет прямого воздействия на гладкомышечные клетки. К таким спазмолитикам относятся блокаторы ионных каналов, ингибиторы фосфодиэстеразы (ФДЭ) 4-го типа, нитраты. Миотропные спазмолитики подразделяют:
- на селективные:
- блокаторы кальциевых каналов (пинаверия бромид, отилония бромид);
- блокаторы натриевых каналов (мебеверин) и донаторы оксида азота (изосорбида динитрат, нитроглицерин, натрия нитропруссид);
- неселективные: ингибиторы ФДЭ (дротаверин, папаверин, аминофиллин, бенциклан) [12].
Что касается патогенетической терапии, препаратом выбора для пациентов с функциональными заболеваниями билиарного тракта являются лекарственные средства, селективно релаксирующие гладкую мускулатуру органов желудочно-кишечного тракта. Препараты этой группы, в частности мебеверин, обладают релаксирующей селективностью в отношении сфинктера Одди, в 20–40 раз превышающей эффект папаверина. При этом мебеверин оказывает нормализующее действие на мускулатуру кишечника, устраняя функциональный дуоденостаз, гиперперистальтику, спазм и не вызывая при этом нежелательной гипотонии [13].
Рассмотрим клинический пример, демонстрирующий результат успешного лечения билиарнозависимого панкреатита за счет назначения этиологической и патогенетической терапии.
Больная К. 76 лет была госпитализирована в отделение патологии поджелудочной железы и желчевыводящих путей Московского клинического научно-практического центра им. А.С. Логинова для обследования и лечения по поводу неоднократного обострения хронического панкреатита.
При поступлении – жалобы на боли в верхней половине живота с иррадиацией в спину и грудную клетку, усиливающиеся после еды, тошноту, отрыжку, снижение массы тела на 16 кг за два года.
Из анамнеза известно, что боли в животе впервые появились несколько лет назад. Больная была госпитализирована с болевым синдромом. Диагностированы холедохолитиаз, механическая желтуха. Проведены эндоскопическая папиллосфинктеротомия, экстракция конкремента холедоха, осложнившаяся панкреонекрозом. Проведено консервативное лечение. Через полгода отмечалось повторное ухудшение – интенсивный болевой синдром. Пациентка была вновь госпитализирована. Диагноз: хронический панкреатит, обострение. Через два года выполнена лапароскопическая холецистэктомия. В течение года боли не беспокоили, однако через год они возобновились. Последующие полгода пациентка с диагнозом «обострение хронического панкреатита, транзиторный холедохолитиаз» находилась на стационарном лечении.
При объективном осмотре состояние удовлетворительное, кожные покровы и видимые слизистые оболочки чистые, обычной окраски. Тургор снижен. Отеков нет. В легких дыхание везикулярное, хрипов нет. Тоны сердца приглушены, ритм правильный. Частота сердечных сокращений – 76 уд/мин. Артериальное давление – 120/80 мм рт. ст. Язык влажный, обложен белым налетом. Живот обычной конфигурации, в эпигастральной области и правом подреберье звездчатые рубцы. При пальпации живот мягкий, болезненный в эпигастральной области. Печень у края реберной дуги, селезенка не пальпируется.
Лабораторно-инструментальные исследования. Клинический анализ крови без патологических отклонений (табл. 1). В биохимическом анализе крови умеренный холестаз (табл. 2). Фекальная эластаза – свыше 200 мкг/г. Эзофагогастродуоденоскопия. Парапапиллярный дивертикул. Состояние после папиллотомии.
Ультразвуковое исследование органов брюшной полости. Признаки диффузного заболевания печени. Билиарная гипертензия. Расширение гепатикохоледоха. Не исключен холедохолитиаз, хотя конкремент не визуализируется. Диффузные изменения поджелудочной железы (признаки хронического панкреатита).
Для определения дальнейшей тактики лечения выполнена эндосонография панкреатобилиарной зоны. Визуализирована замазкообразная желчь в общем желчном протоке (рисунок).
Вероятно, именно замазкообразная желчь в терминальном отделе общего желчного протока стала причиной частых обострений хронического билиарнозависимого панкреатита.
Для уменьшения литогенности желчи больной назначили препарат УДХК Эксхол® 500 мг в делимых таблетках в дозе 750 мг/сут в три приема. Благодаря такой форме выпуска Эксхол® 500 мг можно гибко дозировать, сокращая количество принимаемых таблеток [14]. При выборе препаратов УДХК это очень важно. Не менее значимый фактор – экономическая составляющая. Выбор препарата в рассматриваемом случае был обусловлен доступностью длительного курсового лечения.
С целью купирования болевого синдрома, устранения спазма и улучшения пассажа желчи в кишку был назначен Спарекс® по 200 мг в два приема перед едой. Через три месяца лечения отмечалась положительная динамика в виде полного купирования болевого синдрома, нормализации биохимических показателей. Наблюдение за больной в последующие шесть месяцев показало отсутствие рецидивов билиарнозависимого панкреатита.
По данным Н.А. Агафоновой и соавт. [14], российский препарат мебеверина Спарекс® не только купирует боль, но и улучшает реологические свойства желчи при ЖКБ.
Оценка безопасности и переносимости мебеверина проводилась в исследованиях, включивших свыше 3500 больных [13]. Во всех исследованиях отмечалась хорошая переносимость препарата без развития побочных эффектов, в том числе при увеличении дозы. Мебеверин не вызывает гематологических и биохимических изменений, не оказывает типичных антихолинергических эффектов, в связи с чем может назначаться пациентам с гипертрофией предстательной железы и глаукомой [13], что актуально для пожилых больных.
Таким образом, несмотря на проведенную папиллосфинктеротомию, отток желчи был нарушен, что в свою очередь провоцировало обострения хронического панкреатита. Данных о формировании стриктур не получено. В связи с этим хирургическое вмешательство было нецелесообразным. Ситуация была разрешена путем применения препарата УДХК (Эксхол®) и селективного миотропного спазмолитика (Спарекс®).
Источник


