Хроническая язва желудка диагностика
Язва желудка являет собой хроническое заболевание, которое сильно поражает слизистую оболочку данного органа. Как правило, она сопровождается характерными признаками, однако для более точного выявления болезни требуется полная диагностика язвы желудка. Рассмотрим данный вопрос более подробно.
Причины развития язвы
Чаще всего язвенная болезнь развивается по таким причинам:
- Поражение желудка бактерией После попадания в полость органа данная бактерия нарушает его кислотную среду, что провоцирует отмирание клеток слизистой и образование язвы.
Более того, Helicobacter способен вызывать и другие болезни ЖКТ (к примеру, гастрит).
- Частое употребление спиртосодержащих напитков.
- Курение на протяжении нескольких лет.
- Употребление кофе с большим содержанием кофеина (особенно вредно для желудка пить кофе натощак, когда орган больше всего подвержен поражению).
- Неправильное питание. К данному пункту относиться употребление вредной пищи (острой, жирной), питание всухомятку, а также прием чрезмерно горячей пищи, которая травмирует слизистую желудка.
- Частые нервные перенапряжения и стрессы также могут дать сильный толчок к развитию язвы желудка.
- Бесконтрольное длительное лечение некоторыми медикаментозными препаратами. Наиболее опасными для желудка являются: кортикостероиды, анальгетики (обезболивающие препараты) и противовоспалительные лекарства.
Важно! При лечении лекарствами без назначения врача человек рискует не только повредить себе желудок, но и также получить сбои в работе печени, сердца, почек и ЦНС. Более того, ситуация только ухудшиться, если пациент подберет себе неправильную дозировку препарата. Это грозит риском появления нежелательных осложнений и ухудшений в здоровье.
Симптомы болезни
 Чтобы было проще выявить язву, следует обратить внимание на такие ее характерные симптомы и признаки:
Чтобы было проще выявить язву, следует обратить внимание на такие ее характерные симптомы и признаки:
- Острые боли в левой части грудной клетки, которые могут отдавать в зону поясницы, лопатки и низ живота. Характер боли: колющий, резкий, ноющий.
Обычно данный симптом появляется по утрам, когда человек еще не покушал. После приема пищи боль немного утихает, ведь пища подавляет чрезмерную кислоту в желудке.
- В периоды острого протекания язвы человек может ощущать сильную изжогу и кислую отрыжку.
- В более запущенных случаях наблюдается рвота с примесью крови, частая тошнота и резкая потеря веса.
- Понижение аппетита связано с нарушением пищеварения, а также боязнью человека снова испытать боль после приема пищи.
- Появление усиленного газообразования.
- Частое ощущение тяжести в животе.
- Быстрое ощущение насыщения, даже после употребления небольшой порции еды.
- Нарушение стула.
Важно! Как показывает статистика, более 50 % всех больных язвой сталкиваются с проблемой запоров и диареей. При этом нужно быть предельно внимательным при диагностике, ведь данные симптомы могут указывать на развитие самых разных патологий.
Также следует сказать о том, что примерно в 20 % случаев больные язвой не ощущают вышеприведенных симптомов. Болезнь у них протекает монотонно и в течение длительного времени может и вовсе не давать о себе знать. Единственной возможностью диагностировать ее будет проведение специальных исследований. Развитие язвы вероятнее у людей, страдавших когда-либо от гастрита.
Диагностика
Так как симптоматика проблем с желудком часто схожа с другими заболеваниями, обязательно проведение диагностики, чтобы поставить точный диагноз.
 Диагностика по выявлению язвы желудка предусматривает проведение таких обязательных исследований и процедур:
Диагностика по выявлению язвы желудка предусматривает проведение таких обязательных исследований и процедур:
- Первичный осмотр у врача, пальпация брюшной полости и сбор анамнеза.
- Анализы крови и мочи.
- Анализ кала на наличие скрытой крови.
- Исследование на уровень кислотности желудка. Обычно оно делается при помощи внутрижелудочной рН-метрии.
- Рентгенография делается для выявления более явных признаков язвы – рубцов и углублений в слизистой желудка.
- Эндоскопическое исследование направлено на выявление тяжести болезни, локализации язвы, ее формы и оценку общего состояния желудка.
- Биопсия предусматривает взятие небольшой ткани желудка для ее дальнейшего исследования под микроскопом. Такой метод позволит выявить тяжелую степень язвы, которая сопровождается онкологическим образованием.
Важно! Язва, если ее не лечить, способна вызвать злокачественную опухоль желудка.
- Манометрия поможет выявить моторику верхних зон ЖКТ.
- Диагностика на выявление бактерии Helicobacter. Данное исследование предусматривает проведение дыхательных тестов, обнаружение ДНК бактерии в слюне и крови больного.
 После проведения всех диагностических мер назначается лечение. Оно подбирается для каждого больного индивидуально, а зависимости от причины развития язвы, симптоматики и запущенности болезни. Также терапия во многом будет зависеть от возраста пациента и наличии у него хронических болезней. Обязательной частью комплексной терапии язвы желудка является диета. Подробнее читайте здесь.
После проведения всех диагностических мер назначается лечение. Оно подбирается для каждого больного индивидуально, а зависимости от причины развития язвы, симптоматики и запущенности болезни. Также терапия во многом будет зависеть от возраста пациента и наличии у него хронических болезней. Обязательной частью комплексной терапии язвы желудка является диета. Подробнее читайте здесь.
Лечение
 Классическая терапия при выявлении язвы предусматривает такое:
Классическая терапия при выявлении язвы предусматривает такое:
- Соблюдение пациентом лечебного питания. Диета предусматривает полный отказ от спиртного, курения, соли, жирного, острого, кислого и горячего. Основу рациона должны составлять отварные овощи и мясо, каши и супы.
- Для подавления активности бактерий назначаются антибиотики (Метронидазол).
- Антацидные препараты нужны для обволакивания желудка (Альмагель).
- Препараты для подавления секреции желудка (Ранитидин).
- Анальгетики от боли.
- Препараты, понижающие кислотность в желудке.
Следует помнить, что язва развивается не в один день. Ее образованию обязательно сопутствуют более слабовыраженные симптомы: тяжесть в желудке, отрыжка, тошнота. Чем раньше начать принимать профилактические меры, тем вероятнее остановить дальнейшее развитие заболевания.
Профилактика
 Чтобы снизить риск развития язвы желудка, нужно соблюдать такие советы врача:
Чтобы снизить риск развития язвы желудка, нужно соблюдать такие советы врача:
- Правильно питаться.
- Не курить и не употреблять алкоголь.
- Избегать стрессов и нервных перенапряжений.
- Соблюдать гигиену рта.
- Не принимать никакие лекарства без назначения врача.
При появлении первых признаков болезни сразу же обращаться к гастроэнтерологу и проводить диагностику.

Врач сайта: Антон палазников
Врач-гастроэнтеролог, терапевт
Стаж работы более 7 лет.
Профессиональные навыки: диагностика и лечение заболеваний ЖКТ и билиарной системы.
Источник
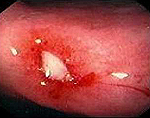
Язва желудка – заболевание желудка хронического рецидивирующего характера, сопровождающееся образованием дефекта слизистой оболочки желудка и расположенных под ней тканей. Основным симптомом служит боль в эпигастрии натощак или после еды, нередко отдающая в спину и грудную клетку. Часто отмечается рвота, отрыжка, изжога, тошнота. Наиболее опасные осложнения — кровотечение, прободение стенки желудка, стеноз привратникового отдела, злокачественное перерождение язвы. Диагностируется по данным гастроскопии и рентгенографии желудка, анализов на хеликобактерную инфекцию. Неосложненная язва желудка лечится консервативно, в осложненных случаях прибегают к хирургическому пособию.
Общие сведения
Язвенная болезнь желудка – это хроническое заболевание длительного рецидивирующего характера, выражающееся в изъязвлении (возникновении язвенного дефекта) слизистой стенки желудка. Необходимо отличать от язвенной болезни симптоматические язвы желудка (возникающие как следствие других язвопровоцирующих факторов), которые, как правило, имеют острый характер и благополучно излечиваются после удаления вызвавшего их триггера.
Факторы, вызывающие симптоматические язвы желудка: стресс (стрессовая язва), прием гастротоксичных лекарственных препаратов (ятрогенная язва), заболевания желез внутренней секреции, расстройства обмена (эндокринная язва), другие заболевания внутренних органов и систем (вторичная язва), повышение секреции как следствие развития гастринпродуцирующей опухоли — гастриномы (синдром Золингера-Эллисона). Основным фактором развития язвенной болезни желудка является инфицирование бактерией Helicobacter Pylori.
Язва желудка
Причины язвы желудка
Стрессовые язвы возникают после тяжелых травм, перенесе6ния острых заболеваний различных органов, тяжелых операций, перенесения терминальных состояний (шок, коллапс), острой почечной или печеночной недостаточности, тяжелой гипоксии тканей. При воздействии нескольких стрессовых факторов вероятность возникновения стрессовой язвы желудка заметно возрастает. Механизм развития – это нарушение баланса в воздействия факторов, повреждающих слизистую и факторов, ее защищающих.
В ситуации, когда все органы и системы работают в режиме чрезвычайной ситуации, происходит значительный выброс в кровь кортикостероидов и катехоламинов, способствующих повышению секреторной активности желез слизистой и, при этом, снижающих ее защитные свойства. Также нарушается трофика тканей желудка, образуются кровоизлияния стенки, что в свою очередь способствует изъязвлению слизистой. Локализуются стрессовые язвы преимущественно в стенках тела и дна желудка. Очень редко они образуются в двенадцатиперстной кишке.
Виды стрессовых язв:
- при тяжелом поражении тела ожогами и развитии ожоговой болезни возникающая стрессовая язва называется язвой Керлинга;
- язва Кушинга возникает как следствие тяжелого поражения центральной нервной системы (черепно-мозговая травма, операции на головном мозге, инсульты);
- так же различают язвы после инфаркта миокарда и травматические язвы.
Повреждения слизистой желудка по типу эрозий и язв возникает в половине случаев этих состояний, но у большинства пациентов стрессовая язва не диагностируется, так как после улучшения состояния и излечения основной патологии, послужившей стрессовым фактором, язва самостоятельно залечивается. Однако при длительном действии повреждающей ситуации изъязвления слизистой может быть глубоким и привести к перфорации стенки желудка с развитием перитонита.
Медикаментозные или лекарственные язвы возникают как следствие приема препаратов, обладающих гастротоксическим побочным действием. Ульцерогенный (вызывающий язву) эффект имеют большинство противовоспалительных препаратов (кортикостероидные гормоны, нестероидные противовоспалительные средства), сульфаниламиды, хлорид калия, кофеин, глюкокортикоиды, препараты наперстянки, антикоагулянты, нитрофураны.
Механизм повреждения слизистой у разных лекарственных средств также различается, это может быть и прямое повреждающее действие (калия хлорид) и опосредованное: снижение защитных свойств слизистой при подавлении выработки гастропротективных простагландинов (неселективные противовоспалительные препараты гормонального и негормонального ряда), повышение секреции желудочного сока (глюкокортикостероиды, резерпин, кофеин), подавление нормальной трофики желудочной стенки. Большинство препаратов сочетают непосредственное повреждение слизистой с опосредованным действием.
Как правило, после отмены лекарственной терапии ульцерогенными препаратами изъязвления и эрозии слизистой благополучно заживают. Однако опасность язв в том, что они могут осложняться кровотечением и перфорации стенки желудка.
При гастрите и язвенной болезни желудка или двенадцатиперстной кишки назначение ульцерогенных препаратов может спровоцировать развитие обострения заболевания, по этому таким больным лекарственные средства с гастротоксическим побочным эффектом назначают только при крайней необходимости и с осторожностью, сопровождая терапию приемом гастропротективных средств.
Избыточное продуцирование паращитовидными железами паратгормона называют гиперпаратиреозом. Эти гормоны отвечают за регуляцию обмена кальция в организме, однако одним из эффектов действия паратгормона является повышение производства соляной кислоты железами слизистой желудка. Избыток ионов кальция в крови также стимулирует секрецию кислоты и гастрина. При гиперпаратиреозе язвы чаще возникают на слизистой оболочке двенадцатиперстной кишки. В желудке для них характерна антральная локализация. Течение гиперпаратиреозной язвы довольно тяжелое, с частыми болями, плохо поддается консервативному лечению, склонно к рецидивам и часто осложняется кровотечениями и прободением стенки желудка. Зачастую изъязвлением слизистой желудка может осложниться заболевание органов пищеварительной системы: цирроз печени, панкреатит. Также язвы могут возникать и как следствие хронических заболеваний дыхательной и выделительной систем, при сахарном диабете.
Язвенная болезнь желудка имеет те же механизмы развития, что и язвенная болезнь двенадцатиперстной кишки и также классифицируется.
Симптомы язвы желудка
В отличие от язвы двенадцатиперстной кишки для язвы желудка характерна боль, возникающая и усиливающаяся сразу после приема пищи. Рвота при язве желудка приносит облегчение. Частым симптомом является изжога, а также тяжесть в желудке (связана с нарушением его опорожнения), метеоризм. Аппетит, как правило, снижен. Однако иногда и локализующаяся в антральных отделах желудка язва может проявляться голодными и ночными болями.
Также как и язва двенадцатиперстной кишки, язва желудка опасна такими осложнениями, как кровотечение, перфорация желудка. При локализации язвы в области привратника возможно развитие стеноза пилородуоденального отдела. Локализованные в желудке язвы также имеют высокий риск озлокачествления, в отличие от язв 12-перстной кишки.
Диагностика язвы желудка
Основную информацию для точного диагностирования язвы желудка дает гастроскопия – эндоскопическое исследование желудка. Также выраженное изъязвление можно обнаружить при контрастной рентгенографии желудка. При исследовании желудочного содержимого производят бакпосев для выявления хеликобактерий. С этой же целью применяют дыхательный тест, выявление хеликобактер методом ПЦР и ИФА. Общий и биохимический анализ крови может показать признаки анемии, если имеет место кровотечение из изъязвленной стенки, специфических признаков язвы при лабораторных исследованиях выявить нельзя. Кал также можно исследовать на предмет выявления скрытого кровотечения (анализ кала на скрытую кровь).

КТ ОБП с пероральным контрастированием. Язвенный дефект в стенке желудка, заполненный жидким контрастом
Лечение язвы желудка
В лечении язвенной болезни желудка большое значение имеет строгое соблюдение диеты – отказ от продуктов, раздражающих стенку желудка и способствующих усилению выработки желудочного сока. Больным, страдающим язвой желудка, следует исключить из рациона острую, соленую, кислую, жареную и копченую пищу, продукты, богатые грубой клетчаткой. Пищу рекомендовано употреблять вареную или приготовленную на пару.
Лекарственная терапия включает ингибиторы протонной помпы (омепразол, ребепразол, эзомепразол и аналоги) или блокаторы Н2-гистаминовых рецепторов для подавления желудочной секреции (препараты группы ранитидина); гастропротективные (висмут, сукральфат) и антацидные средства; антибактериальные препараты для подавления хеликобактерной инфекции (метронидазол). Лекарственная терапия, направленная на эрадикацию H. Pylori, как правило, проводится в течение 10-14 дней. После чего продолжают поддерживающую терапию понижающими кислотность препаратами.
Неосложненная язва желудка оперативного лечения не требует. Хирургическое удаление части желудка (резекция) назначают только в случае развития тяжелых осложнений: перфорации, непроходимости, озлокачествлении язвы с развитием рака желудка. Редко к хирургическому лечению прибегают при стойком часто рецидивирующем заболевании, неподдающемся консервативной терапии.
Лечение симптоматических язв желудка требует, прежде всего, удаления спровоцировавшего язву фактора. Как правило, этого достаточно для положительного эффекта. В качестве дополнительной терапии применяют средства, снижающие секрецию соляной кислоты (ингибиторы протонной помпы, Н2-гастропротекторы). Снижение секреторной активности при язве желудка может быть достигнуто хирургическим способом — путем проведения ваготомии.
Профилактика и прогноз
Профилактикой язвенной болезни желудка, также как и язвенной болезни ДПК, является своевременное выявление и лечение хеликобактерной инфекции желудочно-кишечного тракта, избегание стрессовых ситуаций, бесконтрольного приема лекарственных препаратов и регулярное сбалансированное питание. Неосложнённые язвы желудка при своевременном выявлении и адекватной терапии благополучно излечиваются. Неблагоприятный прогноз при развитии осложнений.
Источник
Как определить язву желудка? Для диагностирования патологии больному назначается ряд исследований, включающий следующие пункты:
- клинический анализ крови;
- анализ кала на имеющиеся кровяные выделения;
- рентгеновское исследование;
- УЗИ;
- ФГДС;
- биопсию (гистологическое исследование);
- тесты на присутствие Хеликобактер пилори.
Клинический анализ крови
Исследование крови – один из обязательных анализов, назначаемых пациенту при подозрении на развитие язвы желудка. Если местом локализации язвы становится пилорический отдел желудка, то наблюдается повышение уровня эритроцитов и показателей гемоглобина. Лейкоцитарная формула остается без изменений при неосложненной язве. В этом случае может отмечаться незначительный лимфоцитоз.
При наличии заболевания в результатах будут иметься следующие отклонения. Язва, протекающая без осложнений, значительных изменений в составе крови не вызывает. При развитии стеноза привратника отмечается изменение показателей кислотно-щелочного баланса, уменьшение количества электролитов и общего белка.
Признаком прободной язвы становится рост показателей АЛТ, гамма-глобулинов, билирубина. Повышение уровня мочевины фиксируется при развитии перитонита. На перерождение язвы (озлокачествление) указывает прогрессирующая анемия. Дополнительно наблюдается полное отсутствие в составе желудочного сока соляной кислоты, пепсина и наличие молочной кислоты, палочек брожения Боаса-Ослера.
Исследование кала на скрытую кровь
Диагностировать язву желудка поможет проведение анализа на скрытую кровь. Довольно часто патология сопровождается развитием внутреннего кровотечения. После попадания в желудок кровь получает черный цвет, обусловленный окислением гемоглобина. В кале может содержаться ее минимальный объем, выявляемой только лабораторным путем.
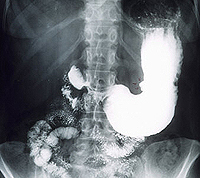
Рентгенология
Определить язву желудка можно при помощи рентгенологического исследования. Процедура может назначаться в качестве альтернативы ФГДС. Точность методики достигает 80%. Существуют прямые рентгенологические признаки язвенной патологии. Основным считается такое явление, как «ниша». Под нишей медики понимают визуально ограниченный выступ на силуэте заполненного контрастом желудка.

Если ниша определяется на передней/задней стенке органа, то она выглядит как пятно на рельефном фоне слизистой. Ее окружает ярко выраженный краевой вал, обусловленный воспалением и отеком. Размер ниши вариабелен. Зависит от двух факторов:
- степени повреждения желудочных стенок;
- размера воспалительного вала.
Воспалительный вал способен визуально удлинять истинный размер ниши, а также полностью ее закрывать. Само углубление иногда оказывается полностью заполнено остатками пищи, слизью, кровяными сгустками. Именно поэтому оно может оставаться рентгенологически незаметным.
При хронических, склонных к рецидивам язвам, а также их каллёзным формам может определяться видоизменение рельефа слизистой желудка в виде конвергенции складок к нише (рубцовые изменения). Сочетанное выявление воспалительного вала и рубцовых изменений указывают на наличие язвенной болезни желудка (ЯБЖ).
Ниши бывают разных размеров – маленькие, средние, большие. Острый период язвенной патологии сопровождается образованием небольшой выемки. Наиболее часто встречающийся размер 5 х 8 мм. Малые ниши, не превышающие по диаметру горошины, локализуются в луковице 12-перстной кишки.
Чаще всего выявляются средние по размерам ниши: 0,5…0,8 х 1,0…1,2 см.
Крупные язвенные ниши, глубина и диаметр которых превышает несколько сантиметров, сопровождают хронические формы заболевания с ярко выраженной симптоматикой. Образования такого размера, в большей части случаев, являются пенетрирующими язвами. Пенетрирующая ниша представляет собой нишу, выходящую за пределы желудка в расположенный в непосредственной близости орган.
Она бывает трехслойной – барий, жидкость, воздух – и двухслойные – барий и воздушная прослойка. Присутствие на рентгеновском снимке воздушных пузырьков – явный признак произошедшей пенетрации. Ниша язвенного происхождения практически всегда имеет ровные стенки. При наличии дефектов можно говорить о кровоточивости либо начале процесса перерождения.

Язва может локализоваться в любом месте органа
Косвенными признаками наличия язвочек, при которых больному назначается рентгенологическое исследование, признаются:
- дисфагия;
- дискомфорт в желудке;
- приступы рвоты;
- резкое похудение;
- болевой синдром;
- наличие ощущаемого при пальпации уплотнения в животе;
- определение скрытой крови;
- анемические состояния;
- нарушение секреторной функции.
Для более точного диагностирования язвы желудка используется методика двойного контрастирования – использование контрастного вещества и воздуха. После изучения моторной функции желудка и компенсаторных возможностей, врач назначает адекватное состоянию лечение.
УЗИ-исследование
Диагностика язвы желудка невозможна без проведения УЗИ-иследования желудка. На экране монитора ультразвуковая картина заболевания выглядит как дефект стенки, проникающий глубже слизистого и подслизистого слоя. Поражение может быть очаговым либо множественным. Хронические язвы визуально представляют дефект желудочной стенки, один край из которого как бы нависает над поверхностью слизистой.
Перфоративная язва представляет собой сквозное отверстие в стенке желудка.
ФГДС
Фиброгастродуоденоскопия (ФГДС) – она из передовых методик, позволяющая распознать язвенную болезнь желудка и кишечника. Процедура представляет собою эндоскопический способ осмотра желудка и 12-перстной кишки при помощи фиброскопа.

ФГДС помогает получить детальное изображение слизистой желудка. Прибор позволяет дать оценку состояния органа: определить месторасположение язв, увидеть текущий размер образования, получить ткани для проведения биопсии. Методика ФГДС применяется для оценки проводимой лечебной терапии. Примерно в 90% от всех случаев исследование помогает подтвердить диагноз и вывить сопутствующие патологии.
Процедура в целом безопасна и практически не имеет противопоказаний. Но от осмотра желудка при помощи фиброскопа нужно будет отказаться при наличии следующих патологических состояний и заболеваний:
- сердечная недостаточность в стадии декомпенсации;
- острый период инсульта и постинсультное состояние;
- инфаркт миокарда;
- стеноз и ожоги пищевода;
- аневризма аорты;
- терминальные стадии хронических заболеваний.

Внеплановое ФГДС проводиться в целях выявления прободения язвы либо установки источника внутреннего кровотечения.
Биопсия
Биопсия используется в качестве метода дифференциальной диагностики. Исследование биоптата позволяет отличить классический язвенный дефект от ракового поражения. Язвенная болезнь желудка и двенадцатиперстной кишки изначально расценивается как потенциально возможное раковое образование. Но определить начальные стадии рака можно только путем выполнения гистологического исследования живых тканей желудка.
Получение биоматериала проводится в ходе процедуры эндоскопии. Глубокие язвы внешне способны походить на раковые участки, но в реальности таковыми не являться. Для подтверждения диагноза проводится множественная биопсия, т. е. медик осуществляет заборы краевых и донных тканей каждого язвенного элемента. Обязательно берется материал рубцовых тканей, образующихся на месте зажившего повреждения. Кроме того, желательно получение образов тканей с потенциально опасных участков.
Для достоверной диагностики необходимо провести исследование не меньше 6 образцов, полученных из разных зон повреждений. Этого вполне достаточно, чтобы поставить точный диагноз. Если получить образцы всех пораженных областей слизистой не получилось, то больному назначается проведение повторной биопсии.
Тесты на наличие Хеликобактер пилори
Причиной развития язвенной болезни в большей части случаев становится бактерия Хеликобактер пилори. Существуют инвазивные и неинвазивные тесты. К первой группе относится получение тканей для биопсии и анализ крови. Во вторую группы входит исследование мочи, слюны, кала и выдыхаемого воздуха. Неинвазивные тесты проводятся несколькими способами.
Урезанный дыхательный
Основой исследования становится умение хеликобактерий разлагать мочевину. В итоге реакции происходит выделение аммиака и углекислого газа. В начале теста у больного проводится двойной забор выдыхаемого воздуха. После этого он должен что-то съесть. Затем больно получает специальный субстрат, содержащий раствор мочевины с помеченным углеродом.
После приема тестового вещества у больного проводится забор выдыхаемого воздуха через каждые 15 минут на протяжении часа. При помощи специального оборудования лаборант определяет количество помеченного углерода. Тест эффективен в 98%. Методика безопасна. Противопоказанием становится кровоточивость язвы.
Иммунология
Методика используется при невозможности проведения дыхательного теста. В основе исследования закладывается иммунологическая реакция на специфические тела. Они определяются в составе мочи, слюны, кала и крови.

Хеликобактерия — одна из причин развития патологического состояния
Быстрый урезанный
Для проведения анализа используется кусочек живой ткани, полученной в результате биопсии. Для тестирования используется специальный индикатор, в составе которого присутствует мочевина и реактив. Результат зависит от интенсивности окрашивания биоптата: чем большее количество бактерий присутствует, тем ярче и насыщеннее будет цвет ткани.
Бактериология
Это самый точный вариант, определяющий наличие/отсутствие бактерии-возбудителя. В ходе тестирования лаборант выделяет чистую культуру и проводит изучение её свойств, а также чувствительности к лекарственным препаратам. Тестирование биоптата в среднем занимает неделю. В целях первичной диагностики используется урезанный дыхательный тест либо иммунологическое исследование.
Если клиническая картина патологии ясная, но требует уточнения, больному проводятся экспресс-тестирование по иммунологической методике.
При необходимости более детального исследования, пациенту рекомендовано прохождение следующих тестов:
- урезанный дыхательный;
- урезанный быстрый;
- бактериологический.
Выявление язвы в самом начале ее развития значительно улучшает прогнозы заболевания. Узнать о наличии болезни поможет развитие характерной симптоматики – периодически возникающая тошнота, тощаковые боли, часто возникающие в ночные часы, нарушение аппетита.
Источник


