Хр язва желудка мкб
Язвенная болезнь желудка (по МКБ-10 обозначается К25) – одно из распространенных заболеваний. Оно протекает в хронической форме с чередованием периодов ремиссии и обострения. Характерным проявлением язвенной болезни является наличие на стенке желудка язвы (дефекта), возникающей по нескольким причинам.
Почему возникает патология?
Чтобы понять причины возникновения язв, первоначально следует разобраться с функционированием слизистой оболочки, выстилающей желудок. На нее всегда оказывается разрушающее воздействие – это нормальные явления. В роли защиты выступает слой слизи. Он покрывает стенки желудка. Разрушающее воздействие оказывает вырабатываемый им сок. В его составе содержатся пепсин и соляная кислота. Также разрушающее влияние может оказывать микроб Helicobacter pylori (при инфицировании).
Когда агрессивные факторы оказывают сильное воздействие или защита ослабляется по естественным причинам, на стенке желудка возникает одно или несколько язвенных поражений. Качество жизни человека ухудшается, так как начинают проявляться симптомы язвенной болезни желудка (по МКБ-10 — К25).
Факторы, увеличивающие вероятность развития язвы
Существуют конкретные факторы, из-за воздействия которых у человека увеличивается вероятность возникновения язвенной болезни, поражающей желудок. Частая причина появления дефектов во внутреннем органе – прием нестероидных противовоспалительных медикаментов. Лекарственные средства нарушают выработку слизи и простагландинов (гормоноподобных веществ, способных снижать секрецию желудочного сока и его кислотность).
Вредные привычки (курение, алкоголь), неправильное питание (например, слишком горячая, холодная, острая еда, питание всухомятку) – это то, что приводит к возникновению у человека язвенной болезни (по МКБ-10 – К25). Она может появиться также из-за стрессов, нервно-психического перенапряжения, сахарного диабета.
Симптоматика заболевания
Во время обострения язвенной болезни желудка (по МКБ-10 – К25) ведущим симптомом являются боли, локализующиеся в подложечной области. Они отмечаются примерно у 95 % пациентов. Боли могут наступать в разное время. Они определяются локализацией язв:
- сразу после употребления продуктов питания боли возникают при наличии язв субкардиального и кардиального отделов желудка;
- при дефектах, локализующихся в теле органа, боли возникают через 30-60 минут после еды;
- при язвенных поражениях, имеющихся в пилорическом канале и луковице двенадцатиперстной кишки, наблюдаются ночные и поздние боли (через 2–3 часа после завтрака, обеда, ужина, перекусов) и «голодные» неприятные ощущения (появляются натощак и проходят после употребления еды).
При язвенной болезни желудка могут наблюдаться и другие симптомы. В их число входят изжога, кислая отрыжка, тошнота после еды, рвота, снижение веса.

Коды язвенной болезни желудка по МКБ-10
Заболевание может протекать по-разному. Международная классификация включает в себя несколько видов этого недуга. Их коды представлены в таблице ниже.
| Код | Расшифровка | Особенности |
| К25.0 | острая форма | наблюдается кровотечение |
| К25.1 | имеется перфорация | |
| К25.2 | выявляется и кровотечение, и перфорация | |
| К25.3 | нет кровотечения, не выявляется перфорация | |
| К25.4 | не уточненная или хроническая форма | есть кровотечение |
| К25.5 | обнаруживается перфорация | |
| К25.6 | выявляется и кровотечение, и перфорация | |
| К25.7 | хроническая язвенная болезнь желудка по МКБ-10 | кровотечение и перфорация отсутствуют |
| К25.9 | не уточненная острая или хроническая форма | нет кровотечения и перфорации |
Диагностика язв в желудке

На первом этапе проводится сбор анамнеза. Специалист уточняет наличие наследственных заболеваний, фоновых болезней ЖКТ, устанавливает факторы риска, расспрашивает пациента об имеющихся симптомах. Далее проводится физикальное обследование. В период обострения выявляется при пальпации болезненность в эпигастральной области, напряжение мышц (из-за сильных болей).
Основную диагностическую информацию врач получает благодаря инструментальным методам исследования:
- При подозрении на К25 и К26 по МКБ-10 (на язвенную болезнь желудка и двенадцатиперстной кишки) проводится фиброэзофагогастродуоденоскопия (ФЭГДС) – осмотр слизистой оболочки изнутри. Исследование позволяет обнаружить и охарактеризовать имеющиеся язвенные дефекты, взять биоптаты для гистологического исследования.
- Дополнительно назначается ультразвуковое исследование внутренних органов, располагающихся в брюшной полости. Цель его проведения – исключение сопутствующих патологий.
- Рентгенологическое исследование сейчас не применяется, но назначаться может. Этот метод рекомендуется использовать при невозможности проведения эндоскопии.

Лечение заболевания
Терапия всегда назначается комплексная, когда диагностируется К25 по МКБ-10. При язвенной болезни желудка в период обострения важно поменять свой образ жизни. Пациенту рекомендуется питаться правильно: шесть раз в день маленькими порциями. Важно соблюдать диету, отказавшись от жареной, острой пищи, приправ, специй, мясного и рыбного концентрированного бульона, газированных и алкогольных напитков. В период лечения предпочтительны отварные или приготовленные на пару блюда, яйца, молоко и молочные продукты.
Другой элемент лечения – медикаментозный. При положительном тесте на наличие инфекции Helicobacter pylori проводится эрадикационная терапия. Лечение первой линии может осуществляться по трехкомпонентной схеме:
- Ингибитор протонной помпы (например, «Лансопразол» или «Рабепразол»).
- «Амоксициллин» (антибиотик).
- «Кларитромицин».
Если сочетание назначенных препаратов не дает должного эффекта, назначается эрадикационная терапия второй линии. Один из ее вариантов:
- Ингибитор протонной помпы.
- Висмута трикалия дицитрат.
- «Метронидазол».
- «Тетрациклин».
В комплексной терапии с целью устранения симптоматики применяются антацидные препараты (например, «Рутацид»).
При невозможности проведения адекватной эрадикационной терапии Helicobacter pylori или неэффективности назначенного лечения врачом выбирается антисекреторная терапия. Она включает в себя:
- ингибиторы протонной помпы («Омепразол»);
- блокаторы H2-гистаминовых рецепторов («Ранитидин», «Фамотидин»).

Лечение язвенной болезни желудка (К25 по МКБ-10) является довольно сложным процессом. При появлении первых признаков этого недуга нужно обязательно обратиться к врачу. Специалист проведет диагностику и назначит подходящее лечение. В некоторых случаях требуется хирургическое вмешательство.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Прободная язва желудка.
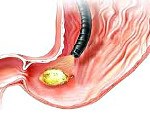
Прободная язва желудка
Описание
Прободная язва желудка. Сквозное повреждение стенки желудка, возникающее на месте острой либо хронической язвы. Данное состояние относится к симптомокомплексу «острого живота». Клинически проявляется интенсивной болью в животе, доскообразным напряжением передней брюшной стенки, лихорадкой, тахикардией, рвотой. Поставить правильный диагноз помогут эзофагогастродуоденоскопия, УЗИ и КТ органов брюшной полости, обзорная рентгенография органов брюшной полости, диагностическая лапароскопия. Лечение преимущественно хирургическое, дополняется антисекреторной, дезинтоксикационной и антихеликобактерной терапией.
Дополнительные факты
Прободная язва желудка формируется в основном у лиц трудоспособного и пожилого возраста. К счастью, данное осложнение встречается достаточно редко – не более двух случаев на 10000 населения. Несмотря улучшение диагностики и усовершенствование антихеликобактерной терапии, частота перфораций при язвенной болезни с годами увеличивается. Среди всех осложнений язвенной болезни желудка перфоративная язва занимает не менее 15%, а в целом это состояние развивается у каждого десятого пациента с язвенным анамнезом. Среди больных с перфорацией желудка язвенного генеза мужчин в десять раз больше, чем женщин. Прободение желудка является одной из основных причин смертности при язвенной болезни. Исследования в области гастроэнтерологии показывают, что прободение язвы желудка развивается в три раза чаще, чем перфорация язвы ДПК. Ретроспективный анализ историй болезни указывает на то, что около 70% прободных язв являются «немыми», т. Е. До перфорации никак клинически не проявляются.
Прободная язва желудка
Причины
К факторам риска данного состояния принадлежат наличие острой или хронической язвы желудка, верифицированную хеликобактерную инфекцию (у 60-70% пациентов). К более редким причинам формирования прободной язвы желудка относят нарушение деятельности желез внутренней секреции, атеросклероз, недостаточность кровообращения, тяжелые дыхательные расстройства с развитием ишемии внутренних органов.
Прободная язва желудка протекает в три стадии. Начальная стадия длится до 6 часов после прободения; в этой фазе кислый сок из желудка попадает в брюшную полость, вызывая сильное химическое повреждение брюшины, проявляющееся внезапной интенсивной болью в животе. Вторая фаза (6-12 часов после прободения) характеризуется интенсивной продукцией экссудата, который разбавляет соляную кислоту, что приводит к уменьшению боли в животе. В третьей фазе (от 12 часов до суток после прободения) развивается гнойный перитонит, формируются межкишечные абсцессы.
Прободные язвы желудка классифицируют по:
• этиологии (прободение хронической или острой язвы);
• расположению (на кривизне желудка, в антруме, кардии либо пилорусе, теле желудка);
• клинической форме (классическая. Прорыв в свободную брюшную полость; нетипичная — в сальник, клетчатку забрюшинного пространства, отграниченную спайками полость; комбинация с желудочным кровотечением);
• стадии перитонита (химического, бактериального, разлитого гнойного).
Симптомы
Прободной язве желудка присущи несколько признаков: язвенная болезнь желудка в анамнезе, внезапная интенсивная боль в животе, доскообразное напряжение брюшной стенки, значительная болезненность при пальпации живота. При опросе примерно каждый пятый пациент отмечает усиление болей в желудке за несколько дней до перфорации. Иррадиация боли зависит от положения прободной язвы желудка: в руку (плечо и лопатку) справа при пилородуоденальной язве, слева – при расположении дефекта в области дна и тела желудка. При прорыве язвы задней стенки желудка соляная кислота изливается в клетчатку забрюшинного пространства или сумку сальника, поэтому болевой синдром практически не выражен.
Диагностика
Всем пациентам с подозрением на прободную язву желудка показана ургентная консультация гастроэнтеролога и хирурга. Цель всех инструментальных исследований и консультаций (в том числе и врача-эндоскописта) – выявление свободной жидкости и газа в брюшной полости, язвенного дефекта и перфоративного отверстия.
Обзорная рентгенография органов брюшной полости в вертикальном и боковом положении позволяет выявить свободный газ в брюшной полости, серповидно расположенный над печенью или под боковой стенкой живота. Данное исследование информативно в 80% случаев. Для более точной диагностики используют КТ органов брюшной полости (98% информативности) – позволяет обнаружить не только свободную жидкость и газ, но и утолщение желудочной и дуоденальных связок, непосредственно саму прободную язву желудка.
Во время проведения УЗИ органов брюшной полости рекомендуется визуализировать не только газ и жидкость в брюшной полости, но и гипертрофированный участок желудочной стенки в области прободной язвы желудка. Ультразвуковое исследование является одним из самых точных и доступных методов выявления прикрытых перфораций.
Эзофагогастродуоденоскопия дает возможность установить диагноз прободной язвы желудка у девяти пациентов из десяти. Проведение ЭГДС особо показано больным с подозрением на прободную язву желудка, у которых не выявляется пневмоперитонеум (свободный газ в брюшной полости) во время рентгенографии – нагнетание воздуха в желудок во время исследования приводит к выходу газа в брюшную полость и положительным результатам повторного рентгенологического исследования. ЭГДС позволяет визуализировать двойные перфорации, кровотечение из язвенного дефекта, множественные изъязвления, малигнизацию язвы желудка. Также фиброгастроскопия помогает определить оптимальную тактику хирургического вмешательства.
Диагностическая лапароскопия является самым чувствительным методом обнаружения прободной язвы желудка, газа и выпота в свободной брюшной полости. Данное исследование показано всем пациентам с сомнительными выводами уже проведенных обследований (рентгенографии, УЗИ, ЭГДС, КТ органов брюшной полости).
Дифференциальная диагностика
Дифференцировать прободную язву желудка необходимо с острым аппендицитом, холециститом, панкреатитом, аневризмой брюшной аорты, инфарктом миокарда.
Лечение
Целью терапии прободной язвы желудка является не только спасение жизни пациента и устранение дефекта в стенке желудка, но и лечение язвенной болезни желудка, разлитого перитонита. В практике гастроэнтеролога и хирурга встречаются случаи консервативного ведения прободной язвы желудка. Консервативное лечение используется только в двух случаях: при декомпенсированной соматической патологии и категорическом отказе больного от операции. Условия для проведения консервативного лечения: менее двенадцати часов от перфорации, возраст не более 70 лет, отсутствие напряженного пневмоперитонеума, стабильная гемодинамика. В комплекс консервативного лечения включают обезболивание, введение антибиотиков и антисекреторных препаратов, антихеликобактерную и дезинтоксикационную терапию.
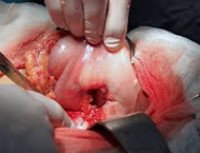
В оперативном лечении прободной язвы желудка выделяют три основных подхода: закрытие перфорации, иссечение язвы желудка, резекция желудка. У большей части пациентов осуществляется закрытие перфорации путем его тампонады, прикрытия сальником или ушивания. Показания к закрытию прободной язвы желудка: бессимптомная перфорация, длительность заболевания более 12 часов, наличие признаков перитонита, крайне тяжелое состояние пациента. Начало лечения позже, чем через сутки от перфорации, в три раза увеличивает летальность. Улучшить результаты операции по закрытию перфорации позволяет антихеликобактерная и антисекреторная терапия в послеоперационном периоде.
Иссечение прободной язвы желудка производится только у каждого десятого больного. Данная операция показана при наличии стеноза желудка, кровотечения, язвы с каллезными краями, больших размеров перфорации, при подозрении на малигнизацию язвы (иссечение нужно для проведения патоморфологического исследования).
Резекция желудка может производиться у пациентов с прободной язвой при невозможности осуществления более простой операции и проведения послеоперационной антихеликобактерной и антисекреторной терапии. Обычно такие показания возникают при осложненном течении язвенной болезни (калезная, пенетрирующая и пептическая язва; множественные язвы), подозрении на злокачественный процесс, повторной перфорации язвы желудка, огромных размерах перфоративного отверстия (более 2 см).
Примерно у 10% пациентов применяются малоинвазивные методики хирургического вмешательства: лапароскопическое и эндоскопическое лечение язвы желудка. Использование лапароскопических операций позволяет достоверно снизить частоту послеоперационных осложнений и летальности. Различные методики операций могут комбинироваться между собой (например, лапароскопические с эндоскопическими) и с ваготомией (селективная проксимальная ваготомия, стволовая ваготомия, эндоскопическая ваготомия).
Если во время операции ваготомия не проводилась, в послеоперационном периоде назначается противоязвенная терапия (ингибиторы протонной помпы и блокаторы Н2-гистаминовых рецепторов, антихеликобактерные препараты).
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2010 (Приказ №239)
Категории МКБ:
Хроническая без кровотечения или прободения (K25.7)
Общая информация
Краткое описание
Язвенная болезнь желудка и двенадцатиперстной кишки — хроническое рецидивирующее заболевание, характерным признаком которого в период обострения является воспаление слизистой оболочки желудка и двенадцатиперстной кишки и образование язв.
Протокол «Язва желудка и 12-перстной кишки без кровотечения и прободения»
Коды МКБ-10: К 25; К 26
K 25.7 Язва желудка без кровотечения или прободения
К 26.7 Язва двенадцатиперстной кишки без кровотечения или прободения
Классификация
Классификация (Баранов А.А., с соавт., 1996 г., дополненная)
По локализации:
1. Желудок: медиогастральная; пилороантральная.
2. Двенадцатиперстная кишка: бульбарная; постбульбарная.
3. Сочетанные язвы желудка и двенадцатиперстной кишки.
По этиологии:
1. Ассоциированная с Helicobacter pylori.
2. Не ассоциированная с Helicobacter pylori.
Клиническая фаза и эндоскопическая стадия
Обострение: свежая язва; начало эпителизации.
Стихание обострения: заживление язвы без рубца; рубцовоязвенная деформация.
Ремиссия.
По тяжести течения:
— легкое;
— средней тяжести;
— тяжелое.
Осложнения:
— кровотечение;
— пенетрация;
— перфорация;
— стеноз;
— перивисцерит.
Диагностика
Критерии диагностики
Жалобы и анамнез: жгучая, ноющая боль в эпигастрии, пилородуоденальной зоне чаще натощак, или в ночное время в ранние утренние часы (4.00-5.00) проходит после приема пищи или антацидов. Боли носят стойкий и упорный характер. У детей школьного возраста типичным становится мойнигановский ритм болей.
Диспептический синдром (тошнота, рвота, изжога, отрыжка и т.д.). Астено-вегетативные нарушения.
Физикальное обследование: выраженные признаки хронической интоксикации и полигиповитаминоза, астенические вегетативные расстройства, чаще с преобладанием тонуса парасимпатического отдела вегетативной нервной системы. При аускультации сердца нередко выслушивается систолический шум в т. Боткина и на верхушке функциональной природы, тахи- или брадикардия, снижение артериального давления (у ваготоников). При осмотре живота определяется мышечная защита передней брюшной стенки, преимущественно в эпигастральной области, кожная гиперэстезия в зонах Захарьина-Геда. При пальпации живота выраженная болезненность в эпигастрии, пилородуоденальной области. У 30% детей наблюдается сочетанная болезненность в эпигастральной области и в правом подреберье, положительные пузырные симптомы.
Лабораторное обследование: ОАК (анемия, м.б. лейкопения, относительный нейтрофилез, эозинофилия, моноцитоз, при наличии осложнений лейкоцитоз), копрограмма (синдром вторичной мальабсорбции), диагностика H.pylori (дыхательный тест, HpSA в кале, определение IgG к НР, уреазный тест, браш-цитология).
Инструментальное обследование: диагноз язвы желудка и 12-перстной кишки может быть верифицирован только по результатам эзофагогастродуоденоскопии (обнаружение язвенного дефекта), которая должна быть повторена через 6-8 недель после начала лечения для подтверждения рубцевания и исключения малигнизации, гистологическое исследование биоптата (по согласию с родителями).
Показания для консультации специалистов:
1. Стоматолог.
2. ЛОР.
3. Физиотерапевт.
4. Врач ЛФК.
5. Невропатолог.
Перечень основных диагностических мероприятий:
1. Общий анализ крови (Er, Hb, L, лейкоформула, СОЭ).
2. Общий анализ мочи.
3. Соскоб.
4. Копрограмма.
5. УЗИ органов брюшной полости.
6. Эзофагогастродуоденоскопия.
7. Гистологическое исследование биоптата.
8. Суточная рН-метрия верхних отделов ЖКТ (требует внедрения).
9. Диагностика H. pylori (дыхательный тест, HpSA в кале, определение IgG к НР, уреазный тест, браш-цитология).
10. Стоматолог.
11. ЛОР.
12. Физиотерапевт.
13. Врач ЛФК.
14. Невропатолог.
Дополнительные диагностические исследования:
1. ЭКГ.
2. Определение диастазы.
3. Электроэнцефалография.
4. Исследование желудочного сока.
5. Определение сывороточного Fe.
6. Консультация невропатолога.
7. Рентгенологическое исследование верхних отделов ЖКТ с барием.
Дифференциальный диагноз
Заболевания | Клинические критерии | Лабораторные показатели |
Хронический гастродуоденит | Локализация боли в эпигастрии, боли в области пупка и пилородуоденальной зоне; выраженные диспептические проявления (тошнота, отрыжка, изжога, реже — рвота); сочетание ранних и поздних болей; | Эндоскопические изменения на слизистой оболочке желудка и ДК (отек, гиперемия, кровоизлияния, эрозии, атрофия, гипертрофия складок и т.д.) Наличие H. pylori — цитологическое исследование, ИФА и др. |
Хронический панкреатит | Локализация боли слева выше пупка с иррадиацией влево, может быть опоясывающая боль | Повышение амилазы в моче и крови, активность трипсина в кале, стеаторея, креаторея. По УЗИ — увеличение размеров железы и изменение ее эхологической плотности |
Хронический холецистит | Боли в правом подреберье, болезненность при пальпации в области проекции желчного пузыря, субфебрилитет или периодические подъемы температуры до фебрильных цифр, интоксикация | В крови — лейкоцитоз, нейтрофилез, ускоренное СОЭ. При УЗИ — утолщение стенки желчного пузыря, хлопья слизи в нем, застой желчи, периваскулярная реакция |
Хронический энтероколит | Локализация боли вокруг пупка или по всему животу, уменьшение их после дефекации, вздутие живота, плохая переносимость молока, овощей фруктов, неустойчивый стул, отхождение газов | В копрограмме — амилорея, стеаторея, креаторея, слизь, возможны лейкоциты, эритроциты, признаки дисбактериоза |
Лечение за рубежом
Пройти лечение в Корее, Израиле, Германии, США
Лечение
Тактика лечения
Цели лечения: эрадикация Helicobacter pylori, заживление язвенного дефекта, «купирование» (подавление) активного воспаления в слизистой оболочке желудка и двенадцатиперстной кишки. Исчезновение болевого и диспепсического синдромов, предупреждение осложнений и возникновения рецидивов заболевания.
Немедикаментозное лечение: диета №1 (1а, 5) с исключением блюд, вызывающих или усиливающих клинические проявления заболевания (например, острые приправы, маринованные и копченые продукты). Питание дробное, 5~6 раз в сутки.
Медикаментозное лечение хеликобактерассоциированной язвенной болезни желудка и/или двенадцатиперстной кишки
В соответствии с Маастрихтским консенсусом (2000 г.) по методам лечения инфекции НР приоритет отдан схемам на основе ингибиторов протонной помпы (ИПП), как наиболее мощным из антисекреторных препаратов. Известно, что они способны поддерживать рН больше 3 в желудке в течение не менее 18 часов в сутки, что обеспечивает заживление дуоденальной язвы в 100% случаев.
ИПП, понижая кислотность желудочного сока, повышают активность антибактериальных препаратов, ухудшают среду для жизнедеятельности H.pylori. Кроме того, сами ИПП обладают антибактериальной активностью. По антихеликобактерной активности рабепразол превосходит другие ИПП и, в отличие от других ИПП, метаболизируется неферментным путем и выводится преимущественно через почки. Такой путь метаболизма менее опасен в отношении возможных побочных реакций при сочетании ИПП с другими препаратами, конкурентно метаболизирующимися системой цитохрома Р450.
Терапия первой линии — трехкомпонентная терапия.
Ингибитор протонного насоса (рабепразол 20 мг, омепразол или лансопразол 30 мг, или эзомепразол 20 мг) + кларитромицин 7,5 мг/кг (max-500 мг) + амоксициллин 20-30 мг/кг (max 1000 мг) или метронидазол 40 мг/кг (max 500 мг); все лекарственные средства принимают 2 раза в день, в течение 7 дней. Сочетание кларитромицина с амоксициллином предпочтительнее чем кларитромицина с метронидазолом, так как может способствовать достижению лучшего результата при назначении терапии второй линии.
В случае неэффективности препаратов первой линии, безуспешной эрадикации, назначается повторный курс комбинированной терапии (квадротерапия) с дополнительным включением коллоидного субцитрата висмута (де-нол и др. аналоги) по 4 мг/кг(max 120 мг) 3 раза в день, за 30 мин. до еды и 4-ый раз спустя 2 часа после еды, перед сном. Включение данного препарата потенцирует антихеликобактерное действие др. антибиотиков.
Правила применения антихеликобактерной терапии:
1. Если использование схемы лечения не приводит к наступлению эрадикации, повторять ее не следует.
2. Если использованная схема не привела к эрадикации, это означает, что бактерия приобрела устойчивость к одному из компонентов схемы лечения (производным нитроимидазола, макролидам).
3. Если использование одной, а затем другой схемы лечения не приводит к эрадикации, то следует определять чувствительность штамма Н. pylori ко всему спектру используемых антибиотиков.
4. При появлении бактерии в организме больного через год после окончания лечения, ситуацию следует расценивать как рецидив инфекции, а не как реинфекцию.
5. При рецидиве инфекции необходимо применение более эффективной схемы лечения.
После окончания комбинированной эрадикационной терапии необходимо продолжить лечение еще в течение 1-2 недель при дуоденальной и в течение 2-3 недель при желудочной локализации язв с использованием одного из антисекреторных препаратов. Предпочтение отдается ИПП, т.к. после отмены последних (в отличие от блокаторов Н2-рецепторов гистамина) не наблюдается так называемого синдрома секреторного «рикошета».
В случае язвенной болезни, не ассоциированной H.pylori, целью лечения считают купирование клинических симптомов болезни и рубцевание язвы. Показано назначение антисекреторных препаратов — ингибиторы протонного насоса (рабепразол или омепразол по 20 мг 1-2 раза в день, лансопразол 30 мг 2 раза в день, эзомепразол 20 мг 2 раза в день).
Для нормализации двигательной функции двенадцатиперстной кишки, желчевыводящих путей показано использование прокинетиков — домперидон по 0,25-1,0 мг/кг 3-4 раза в день, за 20-30 мин. до еды, продолжительностью лечения не менее 2 недель.
С целью снижения тонуса и сократительной активности гладких мышц внутренних органов, уменьшения секреции экзокринных желез назначается гиосцин бутилбромид (бускопан) по 10 мг 2-3 раза в день. При необходимости — антациды (маалокс, алмагель, фосфалюгель), цитопротекторы (сукральфат, де-нол, вентрисол, бисмофальк), синтетические простогландины Е1 (мисопростол), протекторы слизистой оболочки (солкосерил, актовегин) вегетотропные препараты (микстура Павлова, настой корня валерианы). Продолжительность лечения — не менее 4 недель. При экскреторной недостаточности поджелудочной железы, после стихания остроты процесса, назначается панкреатин* по 10 000 по липазе (или креон 10 000, 25 000) х 3 раза во время еды, в течение 2-х недель.
Эффективность лечения при язве желудка контролируют эндоскопическим методом через 8 нед., при дуоденальной язве — через 4 нед.
Профилактические мероприятия:
— предупреждение кровотечений;
— предупреждение пенетрации;
— предупреждение перфорации;
— предупреждение стеноза;
— предупреждение малигнизации.
Дальнейшее ведение
В течение 1 года после выписки из стационара ребенка осматривает участковый педиатр каждые 3 мес., в дальнейшем 2 раза в год (весной, осенью). ЭФГДС желательно сделать через 6 мес. после начала обострения для оценки эффективности проведенной терапии.
Противорецидивное лечение проводится в весенний и осенний периоды. Принцип противорецедивной терапии тот же, что и лечение обострения (психический и физический покой, лечебное питание, медикментозная терапия). Длительность курса 3-4 нед. Занятия физкультурой проводят в специальной группе ЛФК. Школьнику по показаниям организуют 1 дополнительный день в неделю. Санаторно-курортное лечение проводят не ранее чем через 3-6 мес., после исчезновения болевого синдрома и заживления язв в местных санаториях.
Перечень основных медикаментов:
1. Рабепразол 20 мг, 40 мг, табл.
2. Омепразол 20 мг, табл.
3. Кларитромицин, 250 мг, 500 мг, табл.
4. Метронидазол, тб. 250 мг
5. Амоксициллин, 500 мг, 1000 мг табл., 250 мг, 500 мг капсула; 250 мг/5 мл пероральная суспензия
6. Домперидон, 10 мг, табл.
7. Фамотидин, 40 мг, табл., 20 мгмл раствор для инъекций
8. Актовегин, 5,0 мл, амп.
9. Висмута трикалия дицитрат, 120 мг, табл.
10. Метронидазол, 250 мг табл.; 0,5% во флаконе, 100 мл раствор для инфузий
Перечень дополнительных медикаментов:
1. Гиосцинбутилбромид, 10 мг драже, 1 мл амп.; 10 мг свечи
2. Павлова микстура, 200 мл
3. Панкреатин 4500 Ед, капс.
4. Аевит, капсулы
5. Пиридоксина гидрохлорид, 1 амп. по 1 мл 5%
6. Тиамина бромид, 1 амп. по 1 мл 5%
7. Но-шпа, амп. 2 мл 2%, таблетки 0,04
8. Фолиевая кислота, таб. 0,001
9. Алмагель суспензия, флакон 170 мл
10. Маалокс, табл., суспензия, флакон 250 мл, суспензия в пакетиках (1 пак. — 15 мл)
11. Экстракт валерьяны, табл.
12. Адаптол, табл.
Индикаторы эффективности лечения:
1. Эрадикация Helicobacter Pylori.
2. Начало заживления язвенного дефекта.
3. «Купирование» (подавление) активного воспаления в слизистой оболочке желудка и двенадцатиперстной кишки.
4. Исчезновение болевого и диспепсического синдромов.
5. Предупреждение осложнений (перфорация, пенетрация, малигнизация, кровотечение) и возникновение рецидивов заболевания.
Госпитализация
Показания к госпитализации (плановая):
1. Обострение язвенной болезни желудка или двенадцатиперстной кишки, осложненной в анамнезе.
2. Язвенная болезнь с резко выраженной клинической картиной обострения: сильный болевой синдром, рвота, диспептические расстройства.
3. Язвенная болезнь тяжелого течения, ассоциированная с H. pylori, не поддающаяся эрадикации.
4. Язвенная болезнь желудка при отягощенном семейном анамнезе с целью исключения малигнизации.
5. Язвенная болезнь с синдромом взаимного отягощения (сопутствующие заболевания).
Необходимый объем исследования перед плановой госпитализацией:
1. ФЭГДС.
2. АлТ, АсТ, билирубин.
3. Кал на яйца гельминтов.
4. Соскоб на энтеробиоз.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №239 от 07.04.2010)
- Prodigy guidance — Dyspepsia — proven DU, GU, or NSAID-associated ulcer. NICE 2004Management of Helicobacter pylori Infection. MOH Clinical Practice Guidelines 9/2004
New Zealand guidelines group/ Management of dyspepsia and heartburn, June 2004.)
Management of Helicobacter pylory infection. Ministry of health clinical practice guidelines 9/2004/
Guidelines for clinical care. University of Michigan health system. May 2005.
Practice guidelines. Guidelines for the Management of Helicobacter pylori Infection/ THE AMERICAN JOURNAL OF GASTROENTEROLOGY Vol. 93, No. 12, 1998.
Клинические рекомендации, основанные на доказательной медицине: Пер. с англ. / Под ред. Ю.Л. Шевченко, И.Н. Денисова, В.И. Кулакова, Р.М. Хаитова. — 2-е изд., испр. — М.: ГЭОТАР-МЕД, 2002. — 1248 с.: ил.
М.Ю.Денисов. Практическая гастроэнтерология для педиатра.-М, 1999.
Детская гастроэнтерология / под ред. А.А.Баранова — М.2002, 592с.
Болезни детей старшего возраста, руководство для врачей, Р.Р. Шиляев и др., М, 2002
Kawacami Y., Akahane T., Yamaguchi M. et al. In vitro activities of rabeprazole, a novel proton pump inhibitor, and its thiother derivative alone and in combination with other antimicrobials againts recent clinical isolates of H.pylori. Antimicrob Agents Chemother, 2000. vol.44, N2.-P.458-461.
H. Holtmann, P. Bytzer, M. Metz, V. Loeffler. A randomized, double-blind, comparative study of standard-dose rabeprazole and high-dose omeprazole in gastro-oesophageal reflux disease/ Aliment Pharmacol Ther 2002; 16: 479-485
- Prodigy guidance — Dyspepsia — proven DU, GU, or NSAID-associated ulcer. NICE 2004Management of Helicobacter pylori Infection. MOH Clinical Practice Guidelines 9/2004
Информация
Список разработчиков:
1. Заведующая отделением гастроэнтерологии РДКБ «Аксай», Ф.Т. Кипшакбаева.
2. Ассистент кафедры детских болезней КазНМУ им С.Д. Асфендиярова, к.м.н., С.В. Чой.
3. Врач отделения гастроэнтерологии РДКБ «Аксай», В.Н. Сологуб.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник


