Хелевские препараты при панкреатите

Хронический панкреатит
Терапевтический указатель
Панкреатит – это воспаление поджелудочной железы. Существует острый, рецидивирующий острый, или хронический панкреатит, который определяется как постоянный хронический воспалительный процесс в поджелудочной железе с необратимыми структурными изменениями.1,2 Вариант хронического панкреатита, который наиболее распространен в тропических странах, называется тропический кальцифицирующий панкреатит. Это заболевание имеет тенденцию к возникновению в молодом возрасте, по всей вероятности, связано с плохим питанием и употреблением токсичных пищевых компонентов, и вероятно, инсулинозависимый сахарный диабет и определенные генетические дефекты являются компонентами этого заболевания.3,4 Хронический панкреатит трудно диагностировать и лечить, так как проходит в среднем 5 лет от начала заболевания до момента, когда клинические маркеры становятся очевидны5, и по мере прогрессирования заболевания поджелудочная железа становится атрофичной, с расширенными протоками и кальцификацией.1 В Соединенных Штатах ежегодно возникает примерно 87 000 случаев панкреатита, и наибольшее количество наблюдается среди чернокожих мужчин в возрасте от 45 до 54 лет. Наибольшее количество случаев идиопатического хронического панкреатита возникает в возрасте 19 лет, а затем снова в возрасте 56 лет.1,5 У людей с хроническим панкреатитом чаще всего присутствует непоследовательная модель приступов боли в животе в районе эпигастрия, которые могут возникать одновременно с тошнотой и рвотой, а также с диареей и потерей веса. Примерно 20% всех случаев хронического панкреатита безболезненны и проявляются только признаками и симптомами, связанными с ненормальным функционированием поджелудочной железы.1 Большинство случаев хронического панкреатита трудно диагностировать, основываясь только на данных объективного осмотра. Результаты анализа крови показывают слегка повышенный уровень амилазы и липазы в сыворотке крови на ранних стадиях хронического панкреатита, но прогрессирующее повреждение тканей поджелудочной железы приводит к нормальному или пониженному уровню ферментов поджелудочной железы на поздних стадиях. Анализ кала на содержание жира, уровень химотрипсина и человеческой панкреатической эластазы 1 являются наиболее полезными в запущенных случаях заболевания.5 На ранних стадиях хронический панкреатит лучше всего диагностировать с помощью прямого исследования функций поджелудочной железы, включая измерение выброса холецистокинина, бикарбоната поджелудочной железы, протеазы, амилазы и липазы, а также определения этих же маркеров в соке поджелудочной железы в сочетании с эндоскопической ретроградной холангиопанкреатографией. Визуализирующие исследования, такие как рентгенография брюшной полости, компьютерное томографическое сканирование, эндоскопическая ретроградная холангиопанкреатография и эндоскопическая ультрасонография, могут использоваться для постановки окончательного диагноза, и наличие кальцификации в поджелудочной железе рассматривается как патогномонический признак, однако он присутствует только примерно в 30% случаев.1,5 Важным дифференциальным диагнозом, который может иметь схожие проявления и симптомы, является гастропарез (так называемое замедление эвакуации содержимого желудка). Любое заболевание, нарушающее нормальное экзокринное и эндокринное функционирование поджелудочной железы, включая острый и хронический панкреатит, карциному поджелудочной железы и закупорку протоков поджелудочной железы камнями или густой слизью (например, при кистозном фиброзе), может привести к патологическим уровням ферментов поджелудочной железы, особенно на запущенных стадиях заболевания. В результате человек может иметь сложности с перевариванием жиров и, соответственно, стеаторею, а также потенциально может оказаться неспособным как следует переваривать другую пищу. Если повреждена эндокринная часть поджелудочной железы, могут возникнуть сложности в управлении уровнем глюкозы в крови и инсулина, и может возникнуть сахарный диабет.1 Самыми распространенными причинами хронического панкреатита являются злоупотребление алкоголем (является причиной 60–70% случаев, особенно если употребляется >5 напитков в день и существует мутация гена, кодирующего ингибитор серин-протеазы),6 непосредственно токсины и их метаболиты, постоянный оксидативный стресс (называемый идиопатический панкреатит, ответственный примерно за 30% случаев),7 гиперлипидемия, аутоиммунные заболевания (например, синдром Шегрена, первичный билиарный цирроз и почечный канальцевый ацидоз) и кистозный фиброз.1 Предполагается связь с инфекцией Helicobacter pylori и развитием молекулярной мимикрии и аутоантител.8 Табакокурение является независимым фактором риска развития хронического панкреатита, и риск возрастает в зависимости от количества сигарет, выкуриваемых человеком в день на протяжении жизни.2,6 Определенные препараты, недостаточность питательных веществ (особенно цинка9 и селена) или их переизбыток (особенно меди10 и железа),11 а также долгосрочные последствия тупых травм живота или аварий, включая автомобильные аварии и падения с мотоциклов и лошадей, также могут вызвать хронический панкреатит.1 Также были выявлены наследственные формы хронического панкреатита. Воздействие внешних влияний на мультигенную дисфункцию играет способствующую роль.12,13 В результате злоупотребления алкоголем возрастает вязкость жидкости в поджелудочной железе из-за повышенной выработки белка (особенно протеина G2) ациноцитами и уменьшения выработки жидкости и бикарбоната клетками протокового эпителия. В результате густая жидкость удерживает остатки органических веществ и закупоривает протоки, приводя к атрофии и фиброзу. Кроме того, постоянный переизбыток алкоголя индуцирует цитохромные P-450 2E1 ферменты поджелудочной железы, приводя к образованию ацетата и угрожающего уровня реактивных разновидностей кислорода.1 Типичным патологическим процессом при хроническом панкреатите, независимо от инициирующего фактора, является фиброз железы с неадекватным накоплением во внеклеточном матриксе цитокинов (например, интерлейкина 1814 и трансформирующего фактора роста β), хемокинов и фактора роста, а также пролиферацией фибробластов.1,15 Классическое лечение включает модификацию поведения для устранения алкоголя и табака, снижение употребляемого количества нездоровых жиров и обезболивающих препаратов, таких как ацетаминофен, нестероидные противовоспалительные средства, агонист соматостатина октреотида; а также, возможно, хирургическое вмешательство.1 Препараты, действующие путем биорегуляции, и другие натуральные лекарственные продукты, включая употребление антиоксидантов (например, селена, витамина С, витамина Е и бета-каротина),7,16 ферментов поджелудочной железы и жирорастворимых витаминов является действенной вспомогательной терапией при лечении хронического панкреатита.
| ||||||||||||||||||||
|
Сокращения: ПКТО – поддержка клеток, тканей и органов; ДД – детоксикация и дренаж; ТРЗ – таблица развития заболеваний; ИМ – иммуномодуляция.
* Представленный в таблице перечень лекарственных средств рекомендован в качестве основы для составления схем терапии препаратами фирмы «Биологише Хайльмиттель Хеель Гмбх» (Biotherapeutic Index, A Medical Compendium for Health Care Professionals, BRIZA PUBLICATIONS, 2012) и адаптирован к списку препаратов, официально разрешенных к применению в России.
Терапевтические примечания
—
Библиографические ссылки
- Obideen K, Wehbi M. Pancreatitis, chronic. eMedicine 2009. https://emedicine.medscape.com/article/181554-overview. Accessed October 18, 2010.
- DiMagno MJ, DiMagno EP. Chronic pancreatitis. Curr Opin Gastroenterol. 2010;26(5):490-498.
- Witt H, Bhatia E. Genetic aspects of tropical calcific pancreatitis. Rev Endocr Metab Disord. 2008;9(3):213-226.
- Mahurkar S, Reddy DN, Rao GV, Chandak GR. Genetic mechanisms underlying the pathogenesis of tropical calcific pancreatitis. World J Gastroenterol. 2009;15(3):264-269.
- Ammann RW. Diagnosis and management of chronic pancreatitis: current knowledge. Swiss Med Wkly. 2006;136(11-12):166-174.
- Yadav D, Whitcomb DC. The role of alcohol and smoking in pancreatitis. Nat Rev Gastroenterol Hepatol. 2010;7(3):131-145.
- Petrov MS. Therapeutic implications of oxidative stress in acute and chronic pancreatitis. Curr Opin Clin Nutr Metab Care. 2010;13(5):562-568.
- Jesnowski R, Isaksson B, Mohrcke C, et al. Helicobacter pylori in autoimmune pancreatitis and pancreatic carcinoma. Pancreatology. 2010;10(4):462-466.
- Girish BN, Rajesh G, Vaidyanathan K, Balakrishnan V. Zinc status in chronic pancreatitis and its relationship with exocrine and endocrine insufficiency. JOP. 2009;10(6):651-656.
- Milnerowicz H, Jablonowska M, Bizoń A. Change of zinc, copper, and metallothionein concentrations and the copper-zinc superoxide dismutase activity in patients with pancreatitis. Pancreas. 2009;38(6):681-688.
- Arumugam G, Padmanaban M, Krishnan D, Panneerselvam S, Rajagopal S. Influence of copper, iron, zinc and Fe (3) (+) haemoglobin levels on the etiopathogenesis of chronic calcific pancreatitis: a study in patients with pancreatitis. Biol Trace Elem Res. 2011;142(3):424-434.
- Chen JM, Férec C. Chronic pancreatitis: genetics and pathogenesis. Annu Rev Genomics and Hum Genet. 2009;10:63-87.
- Cavestro GM, Zuppardo RA, Bertolini S, et al. Connections between genetics and clinical data: role of MCP-1, CFTR, and SPINK-1 in the setting of acute, acute recurrent, and chronic pancreatitis. Am J Gastroenterol. 2010;105(1):199-206.
- Schneider A, Haas SL, Hildenbrand R, et al. Enhanced expression of interleukin-18 in serum and pancreas of patients with chronic pancreatitis. World J Gastroenterol. 2006;12(40):6507-6514.
- Behrman SW, Fowler ES. Pathophysiology of chronic pancreatitis. Surg Clin North Am. 2007;87(6):1309-1324, vii.
- Bhardwaj P, Garg PK, Maulik SK, et al. A randomized controlled trial of antioxidant supplementation for pain relief in patients with chronic pancreatitis. Gastroenterology. 2009;136(1):149-159.e2.
Подготовлено по материалам книги Biotherapeutic Index, A Medical Compendium for Health Care Professionals, BRIZA PUBLICATIONS, 2012
Источник
| ПАНКРЕАТИТ ХРОНИЧЕСКИЙ Для успешной терапии хронического панкреатита необходимо исключить факторы, благоприятствующие развитию заболевания, а также излечить заболевания, вызывающие хронический панкреатит. Необходимо полное воздержание от алкоголя и терапия возможной желчнокаменной болезни. В зависимости от каждого конкретного случая могут назначаться и другие мероприятия, например, диета с пониженным потреблением белков, замена пищеварительных ферментов или витаминов, способствующих растворению жиров, а также оперативное вмешательство. Для базисной терапии хронического панкреатита назначаются препараты: 1. Duodenoheel (3 раза в сутки по 1 таблетке); 2. Spascupreel (3 раза в сутки по 1 таблетке); 3. Bryaconeel (3 раза в сутки по 1 таблетке); 4. Cardiacum-Heel (3 раза в сутки по 1 таблетке). Данные препараты могут приниматься вместе или попеременно. Схема терапии может изменяться в зависимости от симптоматики каждого конкретного заболевания. Дополнительно могут назначаться препараты: 1. Leptandra compositum (капли) — хронические заболевания печени и поджелудочной железы, для терапии острых приступов, например, после неправильной диеты; 2. Ceanothus-Homaccord (капли) — эпигастральный синдром, панкреопатии; 3. Chelidonium-Homaccord (капли) — при сопутствующих заболеваниях печени или желчного пузыря. Для терапии недостаточности поджелудочной железы в сочетании с частым поносом может назначаться препарат Diarrheel S (3 раза в сутки по 1 таблетке, при острых приступах — каждые 15 минут по 1 таблетке). Для парентеральной терапии могут назначаться Podophyllum-Injeel и Carbo vegetabilis-Injeel (в смеси или попеременно, внутримышечно, внутривенно, подкожно и в кожу, а также сегментно). Данные препараты также могут использоваться для пероральной терапии в виде «питьевых ампул» (при этом содержимое одной или нескольких ампул разводится в стакане воды и выпивается в течение суток). Дополнительно при хроническом панкреатите показаны следующие препараты: Momordica balsamina-Injeel — боли в левой части эпигастральной области; Dioscorea villosa-Injeel — при болях, начинающихся во время еды; Fel tauri-Injeel — дополнительно для активации функций печени. Можно назначать ступенчатую аутогемотерапию вышеперечисленными препаратами, а также суис-органными препаратами Colon suis-Injeel, Duodenum suis-Injeel, Hepar suis-Injeel, Jejunum suis-Injeel, Pankreas suis-Injeel (для предотвращения чрезмерной начальной реакции организма, особенно на поздних стадиях заболевания). Подробнее о проведении ступенчатой аутогемотерапии см. приложение. В тех случаях, когда вследствие тяжелых поражений печени противопоказан алкоголь, вместо капельных форм препаратов (например, Leptandra compositum, Ceanothus-Homaccord, Chelidonium-Homaccord), содержащих алкоголь, могут применяться ампульные формы (в виде «питьевых ампул»). |
Чтобы легко находить эту страницу добавьте ее в закладки:
Представленная информация по лекарственным препаратам предназначена для врачей и работников здравоохранения и включает материалы из изданий разных лет. Издательство не несет ответственности за возможные отрицательные последствия, возникшие в результате неправильного использования представленной информации. Любая информация, представленная на сайте, не заменяет консультации врача и не может служить гарантией положительного эффекта лекарственного средства.
Сайт не занимается распространением препаратов. ЦЕНА на препараты ориентировочная и может быть не всегда актуальной.
Оригиналы представленных материалов Вы можете найти на сайтах compendium.com.ua и vidal.ru
Источник
Панкреатит — это воспаление поджелудочной железы. Он может быть острым или хроническим. Это зависит от того, насколько активно воспаление и как долго оно длится. Воспаленные участки со временем перерождаются в рубцовую ткань — фиброзируются, поэтому рано или поздно панкреатит нарушает нормальную работу поджелудочной железы, снижая выработку пищеварительных ферментов.
Средства для лечения панкреатита в зависимости от формы заболевания
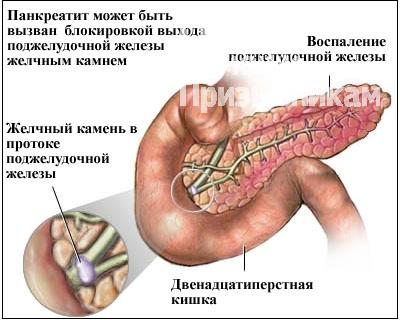
Острый панкреатит чаще всего возникает из-за алкогольно-пищевых злоупотреблений[1], когда излишек алкоголя и тяжелой жирной пищи заставляет поджелудочную железу работать в усиленном режиме — да так, что она начинает переваривать собственные ткани. На долю таких случаев, на языке статистики именуемых алкогольно-алиментарным панкреатитом, приходится 55% всех пациентов. Вторым по частоте становится острый билиарный панкреатит, спровоцированный проблемами в желчевыводящих путях и желчном пузыре, что связано с анатомической связью между желчным и панкреатическим протоками. Дело в том, что желчевыводящий проток перед открытием в двенадцатиперстную кишку сливается с протоком из поджелудочной железы. Распространенность острого билиарного панкреатита составляет от 26% до 60% от всех случаев острого панкреатита, частота хронизации — до 43% случаев. Ведущей причиной билиарного панкреатита служит возникновение заброса содержимого желчевыводящих путей в панкреатический проток с нарастанием внутрипротокового давления и нарушением оттока ферментов из поджелудочной железы, что приводит к ее самоперевариванию. Либо, если камень закупоривает желчные протоки, желчь под давлением начинает проникать в поджелудочную. Такое встречается в 35% случаев острого панкреатита. Остальные случаи — это травмы, инфекции, аутоиммунные процессы и подобные редкие ситуации.
Но какова бы ни была причина острого панкреатита, это состояние смертельно опасно. Поэтому чаще всего больных с жалобами на очень сильную, ничем не снимающуюся, опоясывающую боль в верхней половине живота, сопровождающуюся рвотой, не приносящей облегчения, госпитализируют в хирургический стационар, где и занимаются лечением. Проблема в том, что примерно в пятой части случаев острый панкреатит переходит в панкреонекроз. Из-за воспаления нарушается нормальный отток пищеварительных ферментов, и вместо просвета кишечника, где они и должны быть, ферменты попадают в ткани самой железы и в прямом смысле переваривают ее. Возникают участки омертвения — некроза, которые нужно как можно быстрее удалить. Кроме того, продукты распада тканей попадают в кровь и отравляют организм.
Легкую же степень панкреатита традиционно лечат по классической формуле «холод, голод и покой»:
- к животу прикладывают пузырь со льдом;
- из желудка зондом удаляют содержимое и далее запрещают есть до стихания острого воспаления (пить можно);
- назначают постельный режим.
Кроме того, в стационаре при остром панкреатите легкой степени назначают анальгетики, спазмолитики и инфузионную терапию, в просторечии капельницу, чтобы вывести из организма продукты распада тканей, попавшие в кровь.
Важно!
Если после затянувшихся праздничных застолий появилась острая, невыносимая опоясывающая боль, рвота, а живот в верхней половине становится твердым и крайне болезненным — не пытайтесь лечиться сами, срочно обращайтесь к врачу!
Боль характерна и для обострения хронического панкреатита, но интенсивность ее не настолько высока, как при остром. На ранних этапах развития болезни эпизоды боли появляются раз в полгода–год или даже реже и длятся до десяти дней. При запущенном процессе боль возникает каждые один–два месяца.
Хронический панкреатит может появиться не только на фоне постоянной алкогольной интоксикации, несмотря на то, что это одна из основных причин. Его могут вызвать аутоиммунные процессы, хронические патологии желчевыводящих путей, приводящие к сужению панкреатического протока и нарушению нормального оттока ферментов, хроническая почечная недостаточность и другие хронические интоксикации, наследственные факторы.
При обострении хронического панкреатита холод, голод и покой тоже могут рекомендовать, но буквально на день–два. Чтобы снять умеренную боль, используют обезболивающие препараты, которые выбирает врач. При сильных приступах могут назначить опиоидные наркотические анальгетики.
Чтобы, с одной стороны, обеспечить покой поджелудочной железе, а с другой — компенсировать нарушения ее функции, назначают препараты ферментов поджелудочной железы, но предпочтительно в форме микроформ. Такие препараты способствуют облегчению болей[2].
Питание должно быть частым и дробным, с большим количеством белка. Резко ограничивать жиры разумно, только если у больного появляется частый жидкий стул из-за нарушения их переваривания даже при назначенной ферментной терапии. Категорически запрещается алкоголь в любом виде. Рекомендуется прекратить курение.
Медикаментозное лечение панкреатита: группы препаратов
Как уже упоминалось выше, острый панкреатит должен лечить врач в хирургическом стационаре. Он может назначить такие группы препаратов[3]:
- Анальгетики (обезболивающие): в зависимости от интенсивности боли это могут быть и наркотические анальгетики, и мощные синтетические ненаркотические обезболивающие, которые есть в стационарах.
- Спазмолитики: расширяют протоки и улучшают отток секрета поджелудочной железы. Кроме того, обладают обезболивающим действием, поскольку снимают спазм гладких мышц внутренних органов.
- Препараты, тормозящие секрецию поджелудочной железы, чтобы ее ферменты перестали разрушать собственные ткани. Для этого используют несколько групп препаратов:
- синтетические аналоги соматостатина — гормона, который, помимо основных функций (регуляции синтеза гормона роста), тормозит работу всего желудочно-кишечного тракта, в том числе и выработку ферментов;
- цитостатики — также тормозят работу ЖКТ и опухолевые процессы;
- препараты для подавления желудочной секреции: Н2-блокаторы и ингибиторы протонной помпы.
- Обильное введение жидкости внутривенно для уменьшения интоксикации и восстановления микроциркуляции.
- Препараты для парентерального питания: поскольку есть нельзя, а энергозатраты организма при панкреатите требуют не менее 3500 ккал в сутки[4], приходится «кормить» пациента внутривенно — аминокислотами с минералами и витаминами в виде инфузий (капельниц).
- В зависимости от общего состояния пациента врач может назначить средства, снижающие свертываемость крови, препараты для поддержания нормальной работы сердечно-сосудистой системы, легких, других органов; антибиотики при появлении гнойных осложнений и так далее.
При лечении хронического панкреатита препараты назначают длительными курсами, как в фазу обострения, так и вне ее. Прежде всего назначают препараты, устраняющие причины, спровоцировавшие процесс: регуляторы оттока желчи, если болезнь спровоцирована хронической патологией желчевыводящих путей; гормоны, уменьшающие активность иммунных процессов при аутоиммунном панкреатите, и так далее. Рекомендуется полный отказ от алкоголя и курения.
Помимо этого, врач может назначить такие группы лекарственных средств, как:
- Обезболивающие препараты (анальгетики). Это могут быть как средства, для покупки которых необходим рецепт, так и безрецептурные анальгетики. Курс их применения может продолжаться до трех месяцев.
- Антидепрессанты и легкие транквилизаторы. При панкреатите их назначают не для коррекции эмоционального состояния, а для усиления действия обезболивающих средств. Они снижают повышенную чувствительность к боли, которая появляется, когда что-то болит сильно и долго (говоря медицинским языком, антидепрессанты восстанавливают функции антиноцицептивной системы организма), что позволяет уменьшить и дозировку анальгетиков.
- Спазмолитические препараты. Нормализуют отток секрета поджелудочной железы, уменьшают давление внутри протоков и таким образом способствуют уменьшению болевых ощущений.
- Ферменты поджелудочной железы в микрогранулах — они нужны не столько для того, чтобы корректировать нарушенную функцию органа (недостаток ферментов проявляется, лишь когда разрушается более 90% поджелудочной железы[5]), сколько для того, чтобы дать ей отдохнуть. Так как по механизму обратной связи введенные извне ферменты тормозят выработку собственных ферментов, отчего снижается давление в протоках железы, а значит, и боль.
- Препараты, снижающие кислотность желудочного сока, преимущественно ингибиторы протонной помпы. Нейтрализуют относительный излишек кислоты в желудочном соке. В щелочной среде создаются оптимальные условия для действия панкреатических и кишечных ферментов. Однако при хроническом панкреатите в поджелудочной железе вырабатывается меньше щелочного секрета. И поступающее желудочное содержимое сдвигает pH среды в кишечнике от щелочной (выше 7 pH) в кислую сторону (ниже 7 pH), что может стать причиной серьезных нарушений полостного пищеварения. При этом желчь не может эмульгировать (превратить в мельчайшие частицы) жир, что нарушает его переваривание. Снижается и активность самих пищеварительных ферментов. Подавляя выработку кислоты желудочного сока, препараты восстанавливают щелочную среду в кишечнике.
Ферменты поджелудочной железы назначают на постоянной основе, если функция органа нарушена настолько, что прекращается нормальное усвоение пищи. Человек начинает худеть, после еды у него появляются позывы на дефекацию, так как непереваренный жир раздражает стенки кишечника, стул становится обильным, зловонным, приобретает жирный блеск.
К сведению
Выбирая ферментный препарат, следует обращать внимание на лекарственные средства, в которых ферменты находятся в гранулах размером до 2 мм — только тогда препарат способен покидать желудок одновременно с пищей[6].
При постоянном вздутии живота и метеоризме назначают препараты, уменьшающие газообразование: сорбенты, диметикон.
Если из-за хронического воспаления и гибели клеток железы нарушается выработка инсулина, необходимы инъекции этого гормона.
Итак, как острый, так и хронический панкреатит — это тяжелое заболевание, которое чревато серьезными осложнениями и требует долгого и кропотливого лечения. Поэтому не надо искать схемы терапии в интернете, это может быть просто опасно. Необходимо вовремя обратиться к врачу и строго следовать его рекомендациям.
Источник