Гистология при остром панкреатите
Прижизненное морфологическое исследование ПЖ (биопсию) выполняют редко, что связано с трудностью забора материала, обусловленной глубоким забрюшинным расположением органа, опасностью его травматизации, сопровождающейся активацией ферментов и угрозой развития острого посттравматического панкреатита. Возможно проведение пункционной биопсии ПЖ под контролем УЗИ или КТ. В большинстве случаев её выполняют для дифференциальной диагностики индуративных панкреатитов и очагового поражения ПЖ (опухоли, паразитарное поражение, туберкулёз, очаговая форма аутоиммунного панкреатита и др.).
Разработаны критерии определения тяжести ХП по результатам УЗИ, КТ, ЭРХПГ, позволяющие с достаточной точностью определить выраженность структурных нарушений. При ОП риск от выполнения инвазивного вмешательства (пункции) значительно превышает диагностическую значимость морфологического исследования, особенно если принять во внимание высокую точность современных методов визуализации ПЖ и весь арсенал современных биохимических методов исследования (диагностика феномена уклонения ферментов в кровь, определения уровня экспрессии цитокинов и др.), позволяющих достоверно диагностировать ОП.
Необходимо отметить, что в большинстве случаев выполняют тонкоигольную биопсию ПЖ, позволяющую провести только цитологическое исследование, т.е. получить отдельные группы клеток, что неактуально для диагностики панкреатитов. Пункция ПЖ толстой иглой, позволяющая осуществить забор значительного количества материала для гистологического исследования, чрезвычайно травматична и грозит серьёзными осложнениями (деструктивный постманипуляционный панкреатит). Именно поэтому в настоящее время считают, что прямых показаний к проведению пункции ПЖ у больных панкреатитами нет.
Прижизненное морфологическое исследование проводят во всех случаях после резекции ПЖ, панкреатэктомии и открытой биопсии ПЖ. Подавляющее большинство исследований, посвященных изучению патоморфологии панкреатитов, выполнено на аутопсий ном материале.
Острый панкреатит
Первое систематическое описание морфологии ОП было сделано R. Fitz ешё в 1889 г. Спустя семь лет Н. Chiari выдвинул предположение, состоящее в оценке ОП как процесса самопереваривания.
При ОП возникают изменения в структуре ацинарных клеток и нарушение их функции, развивается острая местная и системная воспалительная реакция. Основой патоморфологических изменений при ОП считают повреждение ацинарных клеток, в результате которого возникает интерстициальный отёк. При этом ПЖ увеличивается в размерах, могут возникать небольшие зоны очагового некроза, располагающиеся как в самом органе, так и вокруг него (в забрюшинной клетчатке).
Острая воспалительная реакция прогрессирует достаточно быстро (в течение нескольких минут). Начальный иммунный клеточный ответ характеризуется периваскулярной полиморфноклеточной инфильтрацией в ПЖ. В течение часа начинается прогрессирующая миграция мононуклеарных лейкоцитов (включая макрофаги и лимфоциты) в очаг воспаления. Радикалы кислорода и другие вещества, выделяемые фагоцитами, усугубляют повреждения, воздействуя, в частности, на эндотелиальные клетки капилляров ПЖ. В результате увеличивается проницаемость сосудов, что облегчает доступ циркулирующим форменным элементам крови (нейтрофилам, моноцитам, тромбоцитам) и различным гуморальным факторам (например, компонентам комплемента и цитокинам) к микроокружению ацинарных клеток.
Микроскопически отёк может быть как интерлобулярным, так и интралобулярным. Скопления ацинарных клеток выглядят рассредоточенными и разделёнными прослойками сравнительно редкой соединительнотканной матрицы (см. рис. 4-1). Хотя ОП в большинстве случаев завершается благоприятно для больного и морфологически характеризуется только отёком, в 5—10% случаев он прогрессирует до панкреонекроза — необратимого локального процесса, в ряде случаев сопровождающегося полиорганной недостаточностью.

Рис. 4—1. Гистологические изменения при остром панкреатите (микрофотограмма): а — перидуктальная воспалительная реакция; б — воспаление ограничено периметром долек, видны небольшие очаги некроза
В этом случае возникает длительная нетрудоспособность, высока частота летальных исходов. Гистологически обнаруживают обширные некрозы паренхимы, зоны микроабсцессов, тромбоз в микрососудистом русле, очаговые кровоизлияния (см. рис. 4-2). Все указанные нарушения, как правило, прогрессируют из первичных отёчных изменений.

Рис. 4—2. Гистологические изменения при остром деструктивном панкреатите (микрофотограмма): а — панлобулярный некроз; б — острый геморрагический панкреатит; экзокринная ткань поджелудочной железы (слева) в значительной степени сохранена, в то время как прилежащая жировая ткань (в центре и справа) распадается, при этом видны только клеточные остатки и кровоизлияние. Некротизированный жир имеет сильное сродство к кальцию, который быстро откладывается в нём; базофилия некротизированной ткани (внизу) — показатель наличия кальция
При прогрессирующем ОП деструктивно-воспалительные изменения обнаруживают не только в ПЖ (собственно панкреатит), но и в забрюшинной клетчатке (парапанкреатит), брюшине (перитонит) и её связках (лигаментит), большом и малом сальнике (оментит), сальниковой сумке (оментобурсит), жировых подвесках толстой кишки (эпиплоит). Нередко панкреатические ферменты повреждают жёлчный пузырь, в результате чего возникает ферментативный острый холецистит.
В развитии морфологических изменений при прогрессирующем ОП выделяют четыре периода и восемь фаз (табл. 4-1). Начальными считают периоды альтерации паренхимы ПЖ с возможным формированием очагов некроза, что выражается интенсивной экссудацией в интерстиций органа, забрюшинное клеточное пространство (иногда с геморрагическим пропитыванием) и полость брюшины. Во втором периоде происходит тромбирование сосудов ПЖ и забрюшинной клетчатки с резким ослаблением и прекращением экссудации. Завершающая фаза второго периода морфологических изменений при ОП — образование некрозов и их эволюция.
Таблица 4-1. Периоды тканевой деструкции при остром панкреатите

За периодом образования очагов некрозов следует период реактивных изменений в них, приводящих к развитию перифокального воспаления. В его первой фазе наблюдают воспалительный отёк и инфильтрацию, а в последующих — ферментативное расплавление, инфильтрацию и секвестрацию некротизированных тканей. Присоединение эндогенной или экзогенной инфекции при неоправданных ранних хирургических вмешательствах на повреждённой ПЖ превращает зоны повреждения в очаги гнойно-гнилостного расплавления (нагноение клетчаточных пространств) и секвестрации. Если альтерация ПЖ и возникает в этих обстоятельствах, то её считают вторичной.
В периоде репарации структура паренхимы и функция ПЖ могут восстановиться полностью (отёчный панкреатит) либо частично, с формированием рецидивирующего панкреатита, свищей, псевдокист ПЖ или сочетанием этих изменений (см. рис. 4-3). В последнем случае возможно развитие функциональных нарушений

Рис. 4—3. Псевдокиста поджелудочной железы, возникшая в исходе острого панкреатита (фотография при лапаротомии): округлая полость с геморрагическим содержимым
В соответствии с клинико-морфологической классификацией выделяют различные морфологические формы ОП.
• Интерстициальный ОП:
— серозный;
— серозно-геморрагический.
• Некротический ОП:
— преимущественно жировой;
— преимущественно геморрагический.
• Гнойно-некротический ОП.
Указанные морфологические формы могут последовательно переходить друг в друга.
Под влиянием благоприятных факторов (например, раннего полноценного лечения уже на догоспитальном этапе) развитие морфологических изменений может остановиться на ранней стадии отёка и интерстициального ОП. При некротическом ОП в ранние сроки в ПЖ обнаруживают смешанный некроз с преобладанием геморрагического или жирового компонента (см. рис. 4-4). Происходит достаточно быстрая резорбция геморрагического компонента некроза.

Рис. 4—4. Смешанный панкреонекроз с преобладанием геморрагического компонента (макропрепарат): обширные зоны некроза паренхимы, фокусы кровоизлияний и небольшие очаги стеатонекроза
На поздних сроках обнаруживают преимущественно жировой некроз, который в асептических условиях рассасывается очень медленно. Эффективное лечение может предупредить переход некротической формы в гнойно-некротическую (наиболее опасную) и обеспечить быстрое наступление периода реституции.
Паренхиматозный некроз, характеризующийся преимущественным поражением ацинарных клеток, относят к разряду колликвационного. Обычно он протекает с выраженными геморрагическими изменениями не только в ПЖ и забрюшинной клетчатке, но и в отдалённых отделах брюшной полости. Некротизированные ткани при такой форме некроза быстро расплавляются, образуя гноевидную серую массу с большим содержанием протеолитических ферментов.
Жировой некроз (стеатонекроз) вызывает фосфолипаза. Чаще всего он возникает в условиях лимфостаза, нарастающего по мерс развития альтерации в ПЖ. Его обнаруживают как в самой ПЖ, так и в тканях, содержащих большое количество клетчатки, чаще — в забрюшинном пространстве и большом сальнике (см. рис. 4-5). Стеатонекроз, относящийся к разряду коагуляционного (сухого) некроза, вызывает резкую перифокальную воспалительную реакцию. В отличие от кровоизлияний стеатонекрозы рассасываются медленно, в местах их локализации образуются мелкие или крупные перифокальные инфильтраты. Массивные жировые некрозы могут вызывать реактивный асептический перитонит.

Рис. 4—5. Жировой некроз при остром панкреатите (макропрепарат при аутопсии): а — большие зоны некроза, захватывающие сальник и хвост поджелудочной железы; б — множественные просовидные фокусы стеатонекроза на брыжейке и сальнике
При тяжёлом течении прогрессирующего ОП наблюдают признаки системного воспалительного ответа или синдрома множественных органных дисфункций. Возникают панкреатогенные поражения сердца, лёгких, печени, почек и других органов.
Маев И.В., Кучерявый Ю.А.
Источник
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Стяжкина С.Н.
1
Леднева А.В.
1
Акимов А.А.
1
Горшкова Е.В.
2
Полякова К.Э.
3
Гребнева А.Н.
3
1 РКБ МЗ УР
2 РПАБ МЗ УР
3 ФГБОУ ВО ИГМА
Согласно определению ВОЗ панкреатит является «асептическим воспалением поджелудочной железы, основу которого составляют процессы аутоферментативного некробиоза, некроза и эндогенного инфицирования с вовлечением в процесс окружающих ее тканей забрюшинного пространства, брюшной полости и комплекса органных систем внебрюшинной локализации» [7].
По материалам IX Всероссийского съезда хирургов (2000) заболеваемость острым панкреатитом в структуре урогентной патологии органов брюшной полости занимает третье место, уступая острому аппендициту и холециститу. Проведена статистическая обработка данных, полученных в результате выкопировки из журналов регистрации вскрытий с диагнозом «панкреатит» на базе РПАБ г. Ижевска за период с начала 2016 года на сегодняшний день. В ходе исследования аутопсийных препаратов была изучена и выявлена гистологическая картина панкреатита. [6].
заболевание
панкреатит
панкреонекроз
клинико-морфологическая картина
гистология
поджелудочная железа.
1. Лысенко и др. // Неотложная и специализированная хирургическая помощь: тез.докл. конгресса московских хирургов. – Москва, 2005 — С 117-118;
2. Минушкин О.Н., Масловский Л.В Этиологические аспекты терапии хронических панкреатитов (рус.) // Consilium Medicum : научная статья. — Москва: Медиа Медика, 2005. — Т. 7, № 6. Архивировано из первоисточника 19 января 2013.
3. Пугаев А.В. Острый панкреатит / А.В. Пугаев, Е.Е. Ачкасов. М.: Профиль, 2007 – 336с;
4. Савельев В.С. Панкреонекрозы / В.С. Савельев, М.И. Филимонов, С.З. Бурневич. – М.: МИА, 2008. – 264с.
5. Урсов С.В. Оптимизация диагностики и лечения панкреонекроза и др. Оптимизация диагностики и лечения панкреонекроза. / С.В. Урсов, М.В.
6. Шелест П.В. Диагностика и прогнозирование клинико-морфологических форм острого деструктивного панкреатита / П.В. Шелест, В.И. Миронов, // Сибирский медицинский журнал. – 2007. — №6 С.5-9;
7. https://formulazdorovya5.ru/tags/%C2%CE%C7/ (дата обращения: 30.10.16).
Введение.
Согласно определению ВОЗ панкреатит является «асептическим воспалением поджелудочной железы, основу которого составляют процессы аутоферментативного некробиоза, некроза и эндогенного инфицирования с вовлечением в процесс окружающих ее тканей забрюшинного пространства, брюшной полости и комплекса органных систем внебрюшинной локализации» [7].
По материалам IX Всероссийского съезда хирургов (2000) заболеваемость острым панкреатитом в структуре урогентной патологии органов брюшной полости занимает третье место, уступая острому аппендициту и холециститу [6].
Цель: Изучить и выявить клиническую и гистологическую картину панкреатита в секционных наблюдениях на базе РПАБ г. Ижевска за период с начала 2016 года по сегодняшний день.
Задачи: изучить и выявить различия по возрастному и гендорному составу умерших больных от панкреатита, их принадлежность к сельскому и городскому проживанию. Определить наличие осложнений в виде перитонита, непосредственную причину смерти у разных больных, наличие или отсутствие проведенных оперативных вмешательств, среднюю продолжительность заболевания до наступления летального исхода, сопоставление заключительного клинического и патологоанатомического диагнозов, изучение гистокартины поджелудочной железы при разных видах панкреатита.
Материалы и методы: Проведена выкопировка данных из журналов регистрации вскрытий с диагнозом «панкреатит» на базе РПАБ г. Ижевска за период с начала 2016 года на сегодняшний день.
Полученные результаты: На базе РПАБ г. Ижевска за период с начала года на сегодняшний день было проведено 931 вскрытий. Из них с диагнозом панкреатит 17 наблюдений, среди которых, 10 женщин (59%) и 7 мужчин (41%). Средний возраст пациентов составил 41±6 лет. В городской местности проживало 12 человек (71%), в сельской — 5 человек (29%).
Среди причин летальных исходов больных с панкреатитом было выявлено: тяжелое течение панкреатита; обширная площадь поражения ткани поджелудочной железы, с вовлечением в инфекционно-деструктивный процесс парапанкреатической клетчатки; преобладание деструктивно-геморрагического панкреатита и осложнений в виде перитонита, который встречается в 77% случаях. В 4 случаях встречается серозно-фибринозный перитонит, в 2 случаях серозно-геморрагический и в 1 случае разлитой фибринозно-гнойный перитонит.
Причиной смерти в 58,8% случаев явился синдром полиорганной недостаточности; в 11,8% случаев – синдром эндогенной интоксикации; ферментативно-токсический и инфекционно-токсический шок — 17,6% и в 1 случае ОПГА в результате внутрибрюшинного кровотечения из поврежденной поджелудочной железы (кровотечение из аррозированного сосуда поджелудочной железы ).
Так же, немаловажным фактором явилась поздняя обращаемость больных за специализированной медицинской помощью.
30% больным за время пребывания в стационаре было проведено оперативное лечение: лапароскопия, срединная лапаротомия, дренирование брюшной полости. Двум больным была проведена повторная операция – санационная релапаротомия с холецистэктомией, одному-торакоцентез. Подавляющее количество больных- 71% подверглись только консервативной терапии.
Средняя продолжительность пребывания в стационаре 24 дня (колебания от 60 до 1 койко-дней).
При сличении основных клинического и патологоанатомического диагнозом выявлено 3 расхождения, что составило 18%.
В ходе гистологического исследования аутопсийных микропрепаратов в случаях с геморрагическим панкреатитом наблюдалась картина панлобулярного некроза с вовлечением в деструктивный процесс всех структурных компонентов поджелудочной железы- экзо, эндокринная часть, соединительнотканные септы, протоки и кровеносные сосуды, с диффузно-очаговыми геморрагиями и геморрагическими имбибицией некротизированной ткани, очагами выраженной эксудативной реакции. Гистологическая картина представлена на рис. 1.
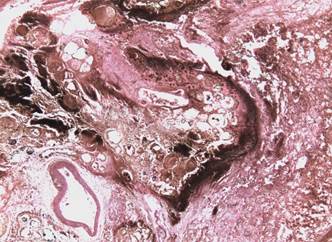
Cлучай с обострением хронического панкреатита по типу жирового- фиброзные септы вокруг атрофичных долек сохранной экзокринной части, в центре зона жирового некроза, диффузная воспалительная инфильтрация междольковой жировой ткани, распостраняющаяся на парапанкреатическую жировую клетчатку (рис. 2).
![]()
![]()
![]()
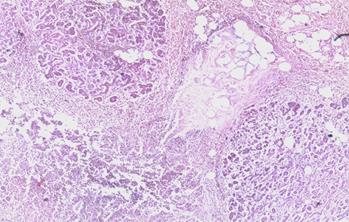

Рецидивирущий хронический панкреатит с формированием хронического абсцесса с лейкоцитарно-тканевым детритом в центре. Соединительно тканевой фиброз соединительной капсулы, выраженная эксудативная реакция в жировой парапанкреатической клетчатке (рис.3.)
![]()
![]()
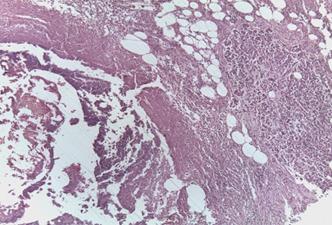

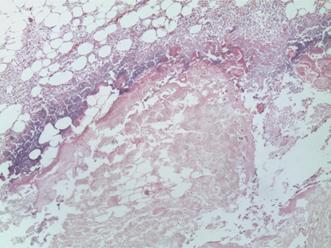
При жировом панкреонекрозе: в жировой ткани обширные, сливные зоны стеатонекроза с вовлечением в деструктивный процесс соединительно-тканных прослоек и сосудов. Некротизированная жировая клетчатка с перифокальной экссудативной реакцией со скоплениями нейтрофильных лейкоцитов, большей частью, с признаками апоптоза, наличием массовых скоплений макрофагов и неемногочисленных клеток хронического воспалительного инфильтрата — лимфоцитов. Жировой панкреонекроз представлен на рис. 4.
![]()
![]()
![]()
Выводы:
1) У женщин, проживающих в городской местности, чаще встречается панкреатит, чем у мужчин.
2) Средний возраст пациентов составил 41±6 лет.
3) Наиболее частым осложнением панкреатита является перитонит различающийся характером экссудата.
4) Причиной смерти в большинстве случаев является полиорганная недостаточность, обусловленная синдромом эндогенной интоксикации.
5) Летальность обусловлена тяжестью течения панкреатита с преобладанием деструктивных форм, осложненных перитонитом, поздняя госпитализация больных, а в ряде случаев нераспознанность панкреатита в клинике и, возможно, низкая оперативная активность.
Библиографическая ссылка
Стяжкина С.Н., Леднева А.В., Акимов А.А., Горшкова Е.В., Полякова К.Э., Гребнева А.Н. КЛИНИКО-МОРФОЛОГИЧЕСКАЯ КАРТИНА ПАНКРЕАТИТА // Международный студенческий научный вестник. – 2016. – № 6.;
URL: https://eduherald.ru/ru/article/view?id=16748 (дата обращения: 06.11.2019).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник


