Геморрагический панкреатит что это такое и как лечить

Геморрагический панкреатит – это крайне тяжелая форма повреждения поджелудочной железы, характеризующаяся стремительным разрушением паренхимы органа и кровеносных сосудов собственными ферментами, в результате чего возникает некроз, кровоизлияния и перитонит. Основными признаками заболевания являются интенсивный болевой синдром и токсемия; состояние пациентов критическое. Диагностика основана на определении значительного повышения активности ферментов, ультразвуковых признаков повреждения панкреас и данных диагностической лапароскопии или лапаротомии. Проводится антиферментная, дезинтоксикационная терапия, обезболивание, при неэффективности – хирургическое лечение.
Общие сведения
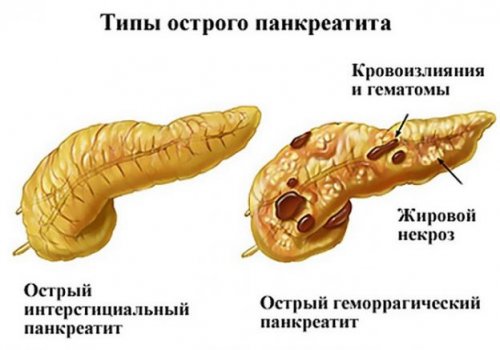
Геморрагический панкреатит – одна из наиболее тяжелых форм повреждения поджелудочной железы, сопровождающаяся бурной активацией протеолитических ферментов, развитием некроза органа, пропитыванием паренхимы кровью и кровотечением. При этом в процесс вовлекаются другие органы, образуется геморрагический перитонеальный выпот, развивается ферментативный асептический перитонит. Независимо от причины, поражение всегда затрагивает ацинусы (секреторные участки поджелудочной железы, которые продуцируют ферменты) и кровеносные сосуды.
Заболевание характеризуется сильнейшим болевым синдромом и интоксикацией, расстройствами гемодинамики, возможен полный распад поджелудочной железы и летальный исход в течение первых суток. По статистике, у 60% пациентов с геморрагическим панкреатитом развиваются расстройства психики, у трети больных возникает делирий и кома. Особенностью данной формы панкреатита является критически высокое повышение уровня панкреатических ферментов – в 7-9 раз, наличие очагов кровоизлияний в брюшине, связочном аппарате. Это одна из самых тяжелых патологий в современной гастроэнтерологии с крайне высокой летальностью.

Геморрагический панкреатит
Причины
Геморрагический панкреатит развивается при воздействии факторов, вызывающих бурную активизацию ферментных систем железы. К основным причинам врачи-гастроэнтерологи относят воспалительные процессы, сопровождающиеся нарушением оттока панкреатического сока, интоксикацию этанолом и другими веществами, рефлюкс секретируемого сока в протоки железы при желчнокаменной болезни, ДВС-синдроме, действие высоких доз ионизирующего облучения, травматическое повреждение органа и аутоиммунные нарушения.
Патогенез
Частичное или полное повреждение органа развивается при достижении критической концентрации панкреатических ферментов – происходит самопереваривание паренхимы железы трипсином и химотрипсином (аутоагрессия), фермент эластаза разрушает стенки кровеносных сосудов. Ткань органа пропитывается кровью, агрессивные вещества попадают непосредственно в брюшную полость, вызывая перитонит. Важная роль принадлежит нарушению гуморальных факторов регуляции выработки пищеварительных ферментов. Тормозящее действие на их секрецию оказывают соматостатин, глюкагон, кальцитонин и протеины-антитрипсины, стимулирующее – секретин, панкреозимин, гастрин, инсулин и серотонин.
Симптомы геморрагического панкреатита
Патология является тяжелой формой острого панкреатита, при которой бурная симптоматика развивается в течение нескольких часов. Основной признак — выраженный болевой синдром. Боль может носить опоясывающий характер, иррадиировать в поясничную область или распространяться по всему животу; она выражена постоянно, несколько уменьшается в положении с приведенными к животу ногами. В начале заболевания отмечается несоответствие между субъективными болевыми ощущениями и относительно малой болезненностью при пальпации. Интенсивность ощущений соответствует степени повреждения поджелудочной железы. В некоторых случаях развивается коллапс.
Вследствие повышения концентрации в крови вазоактивных веществ возникает гиперемия кожных покровов. Возможно развитие желудочно-кишечного кровотечения, появление экссудативного плеврита — выпота в плевральной полости, который может иметь геморрагический характер. Также характерна сухость языка, нарушение функции почек, тахикардия и снижение артериального давления. При нарастании токсемии значительно увеличивается ЧСС (до 160-180 в минуту) на фоне нормальной или незначительно повышенной температуры тела, снижается диурез вплоть до анурии. Данные признаки являются прогностически неблагоприятными.
В течении геморрагического панкреатита выделяют три периода, которые стремительно сменяют друг друга. Первый период характеризуется выраженными гемодинамическими нарушениями и панкреатогенным шоком. В течение нескольких часов формируется выраженная токсемия с генерализованным нарушением микроциркуляции и центральной гемодинамики. Быстро развивается типичный болевой синдром, в 20% случаев — панкреатогенный шок с крайне тяжелым общим состоянием пациента.
Второй период сопровождается присоединением симптомов функциональной несостоятельности жизненно важных органов: нарастает дыхательная недостаточность, явления токсического повреждения печени, почек (с нарастанием азотемии и уровня креатинина). Расстройства психики характеризуются возбуждением, беспокойством, неадекватным поведением; возможно развития делирия и комы. Третий период наступает через несколько дней, определяется постнекротическими дистрофическими и гнойными осложнениями: формируется апостематозный панкреатит, возможны флегмона забрюшинной клетчатки и гнойный перитонит.
Диагностика
В диагностике геморрагического панкреатита важную роль играют лабораторные методы. Поскольку ацинарная часть железы крайне быстро разрушается, концентрация панкреатических ферментов нарастает стремительно. Уже в первые часы активность альфа-амилазы в два раза превышает норму, через пять часов – увеличивается в 5-9 раз. Также характерно повышение уровня эластазы. При проведении экстренного УЗИ органов брюшной полости определяется увеличение размеров поджелудочной железы, неоднородность структуры за счет очагов кровоизлияний и некротических изменений.
Высокой информативностью обладает диагностическая лапароскопия, позволяющая выявить геморрагический выпот в брюшной полости, признаки ферментативного асептического перитонита, а также специфические очаги кровоизлияний в большом сальнике и желудочно-ободочной связке. При критическом состоянии пациента проводится лапаротомия, в ходе которой осуществляется ревизия брюшной полости, оценка состояния поджелудочной железы и лечебные манипуляции. Патологию дифференцируют с другими острыми заболеваниями органов брюшной полости (перфорацией язвы желудка, инфарктом кишечника, острой кишечной непроходимостью).
Лечение геморрагического панкреатита
Подозрение на наличие заболевания является показанием к экстренной госпитализации пациента в отделение хирургии или реанимации с проведением интенсивной терапии. Лечение направлено на купирование болевого синдрома, токсемии, остановку дальнейшего повреждения железы, профилактику гнойных осложнений. Парентерально вводятся спазмолитики (папаверин, дротаверин), анальгетики, глюкозо-новокаиновая смесь, антигистаминные средства. Проводится регионарная новокаиновая блокада, капельное введение солевого раствора с ингибиторами протеаз (апротинин, контрикал).
С целью прекращения выработки ферментов при геморрагическом панкреатите обязательно назначается полный голод, помимо ингибиторов протеаз используются цитостатики и рибонуклеаза. Для купирования боли водится промедол с атропином. Патология обычно сопровождается инфекционными осложнениями, поэтому с первых суток проводится антибактериальная терапия. Коррекция панкреатогенной токсемии достигается назначением антиферментной терапии, регуляции водно-электролитного баланса, гиповолемии. Высокой эффективностью обладает экстракорпоральная гемокоррекция (плазмаферез).
В случае неэффективности консервативной терапии проводится хирургическое лечение геморрагического панкреатита, которое заключается во вскрытии капсулы железы, ее дренировании, удалении некротизированных участков, новокаиновой блокаде вокруг органа. При обширном повреждении панкреаса (субтотальном или полном некрозе) необходимо радикальное хирургическое вмешательство – резекция части железы или панкреатэктомия (полное удаление).
Прогноз и профилактика
Геморрагический панкреатит является наиболее неблагоприятной в прогностическом плане формой заболевания – летальный исход наступает в 50% случаев даже при своевременном оказании помощи. Основная причина смерти — панкреатогенная токсемия. Профилактика состоит в исключении употребления алкогольных напитков, правильном питании, своевременном выявлении и лечении болезней внутренних органов (в частности, холецистита, желчнокаменной болезни и язвенной болезни желудка).
Источник
Заболевание, которое стремительно развивается и предвещает негативный прогноз – больной может умереть спустя сутки после обострения и осложнений. Некроз поджелудочной железы или геморрагический панкреатит – одна из форм заболеваний поджелудочной железы, характеризующая разрушением ткани органа своими ферментативными веществами, вследствие чего образуется геморрагия, омертвление клеток и перитонит. Отсюда и название – геморрагия, геморрагический панкреатит, то есть кровоизлияние и в процессе скопления клеток крови с последующим излиянием в полости тела. Состояние больного в этом случае находится на грани жизни и смерти.
Течение болезни
В развитии болезни вовлекаются многие внутренние органы ввиду того, что образуется перитонит, поражаются участки железы, которые формируют ферменты, а также кровеносные сосуды. Больной испытывает сильную боль, происходит сильная интоксикация организма. Поджелудочная железа деформируется и разрушается, смерть происходит мгновенно. Статистика Всемирной организации здравоохранения показывает, что почти половина больных впадает в кому и уже не выходят из нее.
В гастроэнтерологии острый геморрагический панкреатит самый тяжелый из всех заболеваний, при котором ферменты вырабатываются во много раз больше и обнаруживаются очаги внутренних излияний. Болезнь полностью меняет ритм жизни пациента, придаем ему внутренние переживания и неловкость.
Причины
Основными причинами являются факторы как внешние, так и внутренние, которые активизируют работу поджелудочной железы и выделения ферментов в больших количествах.
Причины развития панкреатита:
- Неправильное, несбалансированное питание. Употребление пищи с растительным маслом, слишком острой и жирной;
- Отравления;
- Аллергия и интоксикация;
- Сбой иммунной системы, возникновение волчанки;
- Попадание в организм инфекции;
- Перенесенный грипп;
- Инфекционные заболевания желудочно-кишечного тракта, вызванные бактериями и вирусами;
- Употребление лекарственных препаратов без назначения врача;
- Недостаток гормонов щитовидной железы;
- Нарушения в работе выработки слизи;
- Травмирование живота и поясницы;
- Неправильное развитие поджелудочной железы;
- Облучения и химические препараты;
Получается, что при возникновении болезни, орган переваривает сам себя, под действием активных ферментов и самоуничтожается. Как только орган разрушился, все продукты попадают в брюшную полость. Это одна из основных причин смерти от панкреатита.

Симптоматика
Геморрагический панкреатит развивается в очень короткие сроки и в стремительном темпе. Сопровождается острыми болями в основном в области живота и спины, в дальнейшем боль прогрессирует и распространяется на другие органы и системы. Обычно, заболевание диагностируется уже на последней стадии со следующими симптомами:
Возникновение резкой, не проходящей, острой боли.
Изменение цвета кожи. Она приобретает желтый, синий или серый оттенки. В общем анализе крови наблюдается повышенный уровень эритроцитов — красных кровяных клеток, лейкоцитов — клетки крови, определяющие иммунную систему.
- Наличие внутренних кровотечений;
- Нарушение работы почек и выделительной системы;
- Язык становится белого цвета, появляется сухость во рту;
- Синдром кишечной непроходимости;
- Изменения в работе сердечно — сосудистой системы: учащенное сердцебиение, повышенное или пониженное давление.
Данные симптомы легко обнаружить и наблюдать в ритме нормального образа жизни. Геморрагический панкреатит влияет и на эмоциональную, психическую систему человека.
Стадии заболевания
В медицине обнаружено три стадии развития панкреатита:
Внутри организма происходит интоксикация и нагрузка на сердце. Развивается аритмия, тахикардия, артериальное давление повышается. Боль затрагивает всю брюшную полость, человек находится в шоковом состоянии. Распространение продуктов распада поджелудочной железы на органы, находящиеся рядом. Поражается выделительная система, возникает кишечная непроходимость, затрудняется мочеиспускание, человеку может кислорода.
Последняя и самая тяжелая стадия — возникновение внутреннего кровоизлияния, некроза и омертвления клеток и тканей. Из-за некроза возникают гангрены и флегмоны, ткани начинают отмирать и перестают функционировать. Стадийность заболевания от умеренной до тяжелой проявляется в течение 3–5 дней. За самый короткий срок внутренняя среда и обменные процессы нарушаются, изменяются физиологические процессы в организме.
Диагностика
Когда орган начинает переваривать сам себя это происходит с помощью собственных ферментов. Поджелудочная железа в большом количестве выбрасывает в полость тела такие ферменты, как амилаза и эластаза. Они превышают уровень допустимого содержания. Обострение симптомов начинается после приема пищи. При постановке диагноза врачу необходимы результаты общего анализа состава крови и анализ мочи. Возникновение инфекции провоцирует повышение состава крови и химических элементов.

Врач наблюдает повышение активности амилазы в крови и моче. Такой фермент, как липаза, активно проявляет себя в плазме крови, так как она поступает в кровь только из одного источника — это поджелудочная железа. В крови также определяется концентрация С-активного белка, он отражает стадийность заболевания и наличие некротических процессов. В обязательном порядке делается рентген-снимок брюшной полости и ультразвуковое исследование. На снимке и в результатах УЗИ видно, что железа увеличена в объеме и появляется отечность. При остром геморрагическом панкреатите в брюшной области обнаруживается скопление жидкости, поэтому УЗИ не всегда самый качественный метод определения болезни.
Состояние поджелудочной железы поможет определить компьютерная томография. На КТ обнаруживаются некротические массы. Проведение лапаротомии показывает напряженность железы и признаки отечности.
Лечение
Геморрагический панкреатит является очень серьезным заболеванием. Если его не диагностировать в положенные сроки, то может наступить летальный исход. Гнойные выделения и массы распространяются по всей внутренней среде организма, интоксикация проявляется за несколько дней. Самое главное — это постановка верного диагноза с первого раза. Это зависит от опыта и профессиональности врача. Многие могут путать данное заболевания со многими другими и назначают неправильное лечение.
Лечение заболевания в острой и приступообразной форме начинается с вызова скорой помощи или обращения в районную поликлинику. В практике применяют только хирургическое и операционное вмешательство. К операции приступают в экстренном порядке и пациент незамедлительно оказывается на операционном столе. Во время операции хирург удаляет часть органа, которая уже не функционирует, дренируют органы желудочно-кишечного тракта. Для предотвращения развития инфекции больной принимает сильнейшие антибиотики, назначенные врачом.
На последних стадиях развития болезни производят переливание крови, при помощи капельницы вводят изотонический раствор с глюкозой. Врач в первую очередь останавливает разрушение поджелудочной железы и устраняет некротические ткани, гнойные массы.
На ранних стадиях заболевания есть вероятность избавиться от него при помощи лекарственной терапии. Препараты направлены на устранение болевого синдрома, предотвращения появления гнойных масс. В дальнейшем поддерживается работа внутренних, соседних органов.
Назначаются следующие препараты:
- Блокады с использованием новокаина, для устранения болей;
- Направленные на количество выработки фермента;
- Препараты от аллергии (антигистаминные);
- Антибиотики и антибактериальные средства.
Обязательно назначаются препараты, для нормального функционирования всех соседних органов. Пациент принимает лекарства:
- Для сердца, чтобы давление и сердцебиение были в норме;
- Для органов выделительной системы и нужного мочеиспускания;
- В целом для работы желудочно-кишечного тракта.
Даже если после лечения медикаментами на ранних стадиях эффекта не наблюдается, то показано хирургическое вмешательство.
Если пациент придерживается всех рекомендаций врача после операции, то после определенного времени он может вернуться к нормальному ритму жизни. Обязательно следует следить за своим питанием и исключить вредную пищу из рациона. После терапии врач иногда назначает пенициллин, как способ защиты организма от попадания инфекций.
Прогноз
Статистика Всемирной организации здравоохранения показывает, что в 70–80% люди с геморрагическим панкреатитом умирают. Даже вовремя проведенная операция и оказанная высококвалифицированная медицинская помощь не дает 100% гарантию сохранения жизни больного. Как говорят, заболевание лучше предупредить, чем долгое время его лечить.
Профилактика панкреатита очень простая:
- Отказ от вредных привычек. Наркотиков, алкоголя и курения;
- Придерживание правильного и сбалансированного питания;
- Заниматься спортом и вести правильный образ жизни;
- При обострении симптомов следует незамедлительно обратиться к гастроэнтерологу.
Геморрагическая форма панкреатита — одно из самых серьезных заболеваний желудочно-кишечного тракта. Каждый второй, у кого диагностировали панкреатит, приговорен к летальному исходу. Заботясь о своем здоровье и преждевременно диагностировать заболевания поможет продлить жизнь.
Источник
 Геморрагический панкреатит – воспаление поджелудочной железы, которое сопровождается разрушением ее тканей и сосудов под действием собственных ферментов.
Геморрагический панкреатит – воспаление поджелудочной железы, которое сопровождается разрушением ее тканей и сосудов под действием собственных ферментов.
Симптомами являются боли в левом подреберье, тошнота, рвота, вздутие живота, нарушение отхождения газов и кала.
Диагноз ставят на основании жалоб пациента, а подтверждают с помощью рентгенологического, ультразвукового, компьютерных и некоторых лабораторных методов исследования.
В основе лечения – быстрая дезактивация освободившихся ферментов поджелудочной железы, дезинтоксикационные меры. Если эти методы лечения неэффективны, то принимается решение про хирургическое вмешательство.
Оглавление:
1. Геморрагический панкреатит: что это такое
2. Причины геморрагического панкреатита
3. Развитие патологии
4. Симптомы геморрагического панкреатита
5. Осложнения
6. Диагностика
7. Дифференциальная диагностика
8. Лечение геморрагического панкреатита
9. Профилактика
10. Прогноз
Геморрагический панкреатит: что это такое
Важно
Геморрагический панкреатит относится к разряду патологий с крайне тяжелым течением не только со стороны поджелудочной железы, но и в целом. Смертность в несколько раз превышает смертность от других видов воспалительного поражения поджелудочной железы.
Представители мужского пола страдают несколько чаще, чем женского – на три женщины с геморрагическим панкреатитом приходится около четырех мужчин с таким же заболеванием.
Болеет в основном категория трудоспособных лиц средних лет. Это возраст, когда возможно развитие различных нарушений со стороны поджелудочной железы, на фоне которых из ее клеток высвобождаются собственные ферменты, разрушающие кровеносные сосуды железы, что и приводит к выходу крови из кровеносного русла поджелудочной и пропитывании ею паренхиматозной ткани данного органа.
Заболеваемость геморрагическим панкреатитом выше в развитых странах, чем в странах с низким уровнем экономики.
Причины геморрагического панкреатита
Геморрагический панкреатит по своему происхождению является вторичным процессом, так как ему обычно предшествуют патологии поджелудочной железы, ведущие к выраженной активации собственных ферментов.
Наиболее распространенными причинами, которые провоцируют развитие данного заболевания, являются:
- частое воспалительное поражение поджелудочной железы;
- злоупотребление алкоголем;
- химические факторы;
- физические факторы;
- отягощенная наследственность.
Обратите внимание
Практически у половины пациентов с диагностированным геморрагическим панкреатитом в анамнезе выявляли перенесенный острый или хронический панкреатит. Это подтверждает предположение, что в скомпрометированных тканях поджелудочной железы легче запускается процесс расплавления.
Более часто диагностируют геморрагический панкреатит у пациентов, которые злоупотребляли спиртными напитками (особенно в случае, если они переносили алкогольное поражение поджелудочной железы).
Химическим фактором, провоцирующим развитие геморрагического панкреатита, является воздействие на ткани поджелудочной железы различных токсических соединений – тех, которые используются в промышленности, сельском хозяйстве и в быту. Также таким токсическим воздействием на паренхиму поджелудочной отличаются некоторые лекарственные препараты – а именно:
- антибактериальные средства;
- иммуносупрессоры – те, которые подавляют естественный иммунитет, благодаря чему их применяют в трансплантологии для предупреждения отторжения пересаженных органов;
- женские половые гормоны (а именно эстрогены);
- цитостатики (они убивают клетки – опухолевые и не только);
- гормоны коры надпочечников;
- определенные диуретики.
Физическими факторами, воздействие которых на поджелудочную железу влечет за собой возникновение геморрагического панкреатита, являются:
- травмы поджелудочной железы;
- радиоактивное облучение.
Травмы поджелудочной железы, которые могут привести к развитию геморрагического панкреатита, бывают:
- внешние;
- медицинские.
К внешним травмам относятся те, которые наступили при воздействии внешнего немедицинского травмирующего агента – ушибы, резаные, колотые, огнестрельные ранения.
Травматизация поджелудочной железы, ведущая к геморрагическому панкреатиту, наблюдается при выполнении медицинских процедур:
- диагностических – биопсии, диагностической лапаротомии;
- лечебных – выполнения различных операций на железе.
Радиоактивное облучение, способное стать толчком к возникновению описываемого заболевания, наблюдается при:
- прохождении рентгенологических методов обследования;
- лучевой терапии;
- профессиональном контакте с радиоактивными веществами и аппаратурой.
Замечено, что если у кого-то в семье возникал геморрагический панкреатит, то риск его возникновения у других членов семьи возрастал.
Развитие патологии
Поджелудочная железа вырабатывает ферменты, необходимые для участия в пищеварении. В норме они активируются только при необходимости – этот процесс происходит в 12-перстной кишке, иначе поджелудочная сама бы себя «ела». Геморрагический панкреатит возникает в том случае, если такая активация происходит преждевременно, еще до высвобождения ферментов из поджелудочной в тонкий кишечник.
Обратите внимание
Если при геморрагическом панкреатите нарушена целостность поверхностных сосудов поджелудочной железы, то кровь из них попадает в брюшную полость, а если глубоких, то она, покинув просвет сосуда, пропитывает паренхиму железы.
Выраженность патологического процесса зависит от количества высвободившихся ферментов.
Заболевание характеризуется не только описанными выше нарушениями – помимо них, запускаются следующие процессы:
- нарастающий отек паренхимы (рабочей ткани);
- реактивное воспалительное поражение паренхимы поджелудочной железы;
- распространение воспаления на уцелевшие артерии и вены поджелудочной железы;
- формирование в них тромбов;
- возникновение дистрофических расстройств (ухудшения питания тканей).
Симптомы геморрагического панкреатита
Клиническая картина геморрагического панкреатита способна развиться буквально за несколько часов.
Признаки болезни бывают местные и общие.
Местными симптомами описываемого заболевания являются:
- боли;
- диспепсические расстройства.
Характеристики боли при геморрагическом панкреатите следующие:
-
 по локализации – в левом подреберье, но также могут возникать в эпигастрии (надчревье);
по локализации – в левом подреберье, но также могут возникать в эпигастрии (надчревье); - по распространению – боли носят опоясывающий характер, отдают в спину;
- по характеру – тупые ноющие или режущие;
- по выраженности – сильные, нередко непереносимые, требующие назначения наркотических анальгетиков. Несколько ослабевают, если пациент лежит на боку с подтянутыми к животу коленями;
- по возникновению – постоянные.
Диспепсические нарушения, которые возникают при геморрагическом панкреатите, бывают следующие:
- отрыжка едой и/или воздухом;
- вздутие живота;
- плохое отхождение газов (при прогрессировании патологии они и вовсе перестают отходить);
- постоянная тошнота;
- периодическая рвота, которая приносит кратковременное облегчение;
- понос.
Практически сразу за местными возникают признаки, которые указывают на нарушение общего состояния:
- гипертермия – повышение температуры тела. Она может повышаться до 38,0-38,5 градусов по Цельсию. Гипертермия возникает из-за интоксикации;
- резкая слабость;
- недомогание;
- выраженное снижение работоспособности;
Также при геморрагическом панкреатите возникают другие нарушения – со стороны:
- органов дыхания – одышка, икота;
- сердечно-сосудистой системы – учащенное сердцебиение, боли в сердце, снижение артериального давления;
- мочевыделительной системы – уменьшение количества мочи вплоть до полного прекращения ее выделения.
Диагностика
Диагноз геморрагического панкреатита ставят на основании жалоб больного, анамнеза (истории развития) болезни, результатов дополнительных методов исследования.
Из анамнеза важным является быстрое прогрессирование патологии, а также присоединение симптоматики со стороны других органов.
При физикальном обследовании отмечается следующее:
-
 при общем осмотре – на тот момент, когда пациент попадет на осмотр к врачу, его общее состояние тяжелое, кожные покровы и видимые слизистые оболочки бледные с синюшностью;
при общем осмотре – на тот момент, когда пациент попадет на осмотр к врачу, его общее состояние тяжелое, кожные покровы и видимые слизистые оболочки бледные с синюшностью; - при местном осмотре – живот вздут;
- при пальпации (прощупывании) – пальпаторно подтверждается вздутие живота, выявляется болезненность в эпигастрии и левом подреберье, при излитии крови в брюшную полость определяются симптомы раздражения брюшины;
- при перкуссиии (простукивании) – перкуторно подтверждается болезненность в левом подреберье, в случае выраженного вздутия живота при постукивании по передней брюшной стенке определяется высокий звук, словно стучат по полому предмету;
- при аускультации (прослушивании фонендоскопом) – перистальтические кишечные шумы ослаблены, при выраженном прогрессировании отсутствуют.
Инструментальные методы диагностики, привлекаемые для подтверждения диагноза описываемой болезни, это:
- ультразвуковое исследование (УЗИ) – с помощью ультразвука определяют увеличение поджелудочной железы, нарушение ее структуры;
- обзорная рентгенография органов брюшной полости – выявляют увеличение поджелудочной железы, резкое вздутие кишечника, а также высокое положение диафрагмы, которую «подпирают» петли кишечника;
- компьютерная томография (КТ) – компьютерные срезы позволяют послойно оценить состояние тканей поджелудочной железы, выявить очаги наиболее выраженного кровоизлияния;
- мультиспиральная компьютерная томография (МСКТ) – это разновидность КТ, но с большими возможностями, позволяющая получить больше результатов, к тому же, более точных;
- магниторезонансная томография (МРТ) – задачи и возможности практически те же, что и при проведении КТ и МСКТ;
- диагностическая лапароскопия – в брюшной стенке делают небольшой разрез, через него в полость живота вводят лапароскоп (разновидность эндоскопической аппаратуры), осматривают снаружи поджелудочную железу, выявляют увеличение и поверхностные скопления крови.
Из лабораторных методов в диагностике геморрагического панкреатита привлекаются:
- общий анализ крови – выявляют резкое повышение уровня лейкоцитов (лейкоцитоз) и СОЭ (скорости оседания эритроцитов), сдвиг лейкоцитарной формулы влево. Последнее означает, что образовались в большом количестве некоторые разновидности лейкоцитов, что является отображением выраженного воспалительного процесса;
- биохимический анализ крови – отмечают повышение количества амилазы;
- анализ крови на сахар – его количество может быть повышено;
- общий анализ мочи – в случае уменьшения ее количества отмечается увеличение ее концентрации в случае обезвоживания.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику геморрагического панкреатита необходимо провести с такими заболеваниями, как:
-
 острый панкреатит – поверхностное, резко наступающее воспаление поджелудочной железы;
острый панкреатит – поверхностное, резко наступающее воспаление поджелудочной железы; - гнойный панкреатит – воспалительное поражение поджелудочной железы, которое сопровождается формированием в ее паренхиме гнойных очагов;
- перитонит – воспаление брюшины (тонкой соединительнотканной пленки, висцеральный листок которой окутывает органы живота, а париетальный выстилает изнутри стенку брюшной полости);
- язвенная болезнь желудка и 12-перстной кишки – формирование в их стенке глубоких язвенных дефектов;
- прободная язва желудка и 12-перстной кишки – образование в имеющейся язве прободного отверстия;
- воспаление забрюшинной клетчатки;
- опухоли поджелудочной железы.
Осложнения
Чаще всего геморрагический панкреатит сопровождается такими последствиями, как:
- недостаточность поджелудочной железы – резкое ухудшение ее функций;
- ферментативный разлитой перитонит – воспалительное поражение брюшины, которое возникает из-за того, что пищеварительные ферменты поджелудочной железы попадают на нее, вызывают раздражение и неинфекционный воспалительный процесс;
- полиорганная недостаточность – нарушение функции других внутренних органов (не только брюшной полости, но и грудной клетки);
- гнойный панкреатит – воспалительное поражение паренхимы поджелудочной железы, которое в данном случае возникает из-за присоединения инфекционного агента;
- сахарный диабет – нарушение обмена углеводов, которое возникает из-за дефицита гормона инсулина.
Лечение геморрагического панкреатита
Пациенты с геморрагическим панкреатитом должны быть немедленно госпитализированы в отделение реанимации и интенсивной терапии либо в палату интенсивной терапии хирургического отделения.
Первостепенным заданием лечения являются дезактивация ферментов, высвободившихся из клеток паренхимы поджелудочной железы, предупреждение их дальнейшего высвобождения и разрушения тканей данного органа, дезинтоксикация. Все задачи выполняются посредством консервативного лечения, а если оно неэффективно – оперативного вмешательства.
В основе консервативного лечения лежат следующие назначения:
- строгий постельный режим;
- голод в первые дни с осторожным переводом пациента на диету №1 (питание, основанное на употреблении жидких супов, протертых каш, овощного пюре). Последнее проводится по строго индивидуальным показаниям;
- декомпрессия желудка – освобождение его от содержимого, которое проводится благодаря назогастральному зонду (зонду, который вводят через нос, глотку и пищевод в желудок);
- инфузионная терапия – она заключается в введении в кровеносное русло большого количества растворов, благодаря чему ферменты поджелудочной железы и токсические вещества, образовавшиеся при расщеплении тканей поджелудочной железы, быстро будут выведены из кровеносного русла. При этом пациенту вводят внутривенно капельно солевые растворы, электролиты, глюкозу, белковые препараты, сыворотку крови, свежезамороженную плазму и так далее;
- антибактериальные препараты – внутримышечно и внутривенно, чтобы они быстрее достигли поджелудочной железы;
- антикоагулянты – препараты, противодействующие повешению свертываемости крови и, как результат, образованию тромбов (сгустков) в крове

