Гастроэнтеролог панкреатит поджелудочная железа
Каждая железа человеческого организма по-своему уникальна и незаменима, каждая выполняет множество функций (причем не все они достаточно изучены) и заслуживает подробного рассказа.
И все же поджелудочная железа – случай особый. Этот непарный орган, расположенный в эпигастрии ниже и позади желудка, представляет собой одновременно экзокринную и эндокринную железу, т.е. железу смешанной секреции. Часть вырабатываемых ею веществ, а именно группа пищеварительных ферментов, через систему анатомических протоков выбрасывается в двенадцатиперстную кишку (вместе с содержимым желчного пузыря); такова экзокринная, внешне-секреторная функция поджелудочной. Секрет же эндокринных желез, по определению, должен поступать не в полости других органов и не во внешнее пространство, а непосредственно в кровоток. За эндокринную функцию поджелудочной железы отвечают особые ее образования, – панкреатические островки Лангерганса, – сосредоточенные преимущественно в левой, хвостовой зоне (более крупная головка железы примыкает к двенадцатиперстной кишке). Удельная масса этих эндокринных островков по отношению к общей массе поджелудочной железы невелика, всего 2-3%, однако их роль критически важна и многогранна, – как впрочем, и роль любой другой железы эндокринной системы. Согласно современным представлениям, поджелудочная железа продуцирует инсулин, глюкагон, соматостатин, грелин, гастрин, специфический полипептид и, возможно, другие, пока неизвестные нам сигнальные биохимические соединения (гормоны). Часть этих веществ являются активаторами, часть – ингибиторами физиологических процессов; в совокупности они регулируют обмен веществ, активность прочих эндокринных желез, секреторную функцию желудка; кроме того, грелин вызывает чувство голода как сигнал о необходимости восполнения энергетических запасов.
Поскольку поджелудочная железа является регулятором множества взаимосвязанных и взаимозависимых процессов, любая ее патология неизбежно сказывается на жизнедеятельности организма в целом, проявляясь сложными полисимптомными состояниями. Такие заболевания изучаются одновременно несколькими разделами медицины, – в данном случае это гастроэнтерология, эндокринология, а также онкология, если речь идет о раке поджелудочной железы.
Наиболее распространенное заболевание поджелудочной железы, – точнее, обширная группа этиологически разнородных заболеваний, – это панкреатиты, т.е. воспалительные процессы. Эпидемиологические данные по панкреатиту непрерывно накапливаются и анализируются как на национальном, так и на международном уровнях. Эти показатели в значительной степени зависят от региона, среднего возраста обследуемых выборок, а также от ряда других факторов, вследствие чего возникает определенная разноголосица статистических оценок. Поэтому выделим сейчас лишь два достоверных статистических факта: а) за последние полвека заболеваемость панкреатитом удвоилась; б) панкреатит как основная причина панкреонекроза остается высоко летальным заболеванием: смертность, прямо или косвенно связанная с воспалением поджелудочной железы, в разных источниках оценивается в пределах 20-90%.
Причины
Чаще всего панкреатит развивается вследствие застоя пищеварительных ферментов в поджелудочной железе. Эти вещества, необходимые для переработки пищи, просто «обязаны» быть химически активными, чтоб не сказать – агрессивными. В случаях, когда они не могут полностью исторгнуться в двенадцатиперстную кишку, начинается переработка тканей самой поджелудочной железы, где защита от собственных ферментов не предусмотрена; липаза, в частности, ведет к жировой дегенерации паренхимы, трипсин разлагает белки и пептиды, и т.д. Это приводит к воспалительному процессу (панкреатиту), отечности, а при длительном течении – и к массовому отмиранию функциональных клеток, т.е. панкреонекрозу.
В осложненных случаях процесс может распространиться на смежные органы и ткани; высока также вероятность малигнизации (злокачественного перерождения).
В структуре этиологических факторов панкреатита лидирующая роль принадлежит злоупотреблению алкоголем. Скептически морщиться, – мол, и тут виноватой оказалась национальная традиция! – мы можем сколько угодно, однако с математической статистикой спорить бессмысленно, тем более что эти данные получены отнюдь не в пропагандистских целях и подтверждены не только в России. Значимость пьянства как причины панкреатита варьирует в зависимости от региона, но даже нижние пределы этого интервала очень высоки: он простирается от 40% до 70%, по другим источникам от 50% до 90%.
Примерно у трети больных обнаруживается желчнокаменная болезнь, которая изначально обусловливает нарушения ферментной циркуляции и застойные явления в пищеварительной системе. К прямым и достоверным факторам риска относятся избыточный вес, преобладание жирного и острого в повседневном рационе, абдоминальные травмы, инфекции (активно изучается, в частности, этиопатогенетическая роль вирусов гепатита). Прочие факторы включают врожденные аномалии и приобретенные заболевания органов ЖКТ, интоксикации (в т.ч. медикаментозные), а также неустановленные причины (менее 1% случаев).
Симптоматика
Различают острый и хронический панкреатит в различных вариантах (острое рецидивирующее течение, отечная форма и пр.). Наиболее типичным, специфическим, распространенным проявлением этого заболевания в любом случае является болевой синдром. Боль может быть практически постоянной или приступообразной (чаще при хроническом панкреатите на фоне диетологических погрешностей), носить тупой, тянущий или кинжальный характер (вплоть до жизнеугрожающего болевого шока), локализоваться в правом или левом подреберье с иррадиацией в поясницу, грудь и т.д. Но боль при панкреатите присутствует всегда, и практически всегда она связана с приемом пищи: болевой синдром развивается или усиливается в течение 20-30 минут после еды.
К наиболее характерным симптомам панкреатита относятся также тошнота и рвота (в том числе неукротимая и не приносящая облегчения; поначалу извергается непереваренная пища, затем начинается мучительная рвота желчью), метеоризм, икота, отрыжка, сухость во рту, те или иные нарушения стула, исхудание. Нередко отмечаются резкие колебания артериального давления, гипергидроз, гипертермия.
Следует отметить, что при остром развитии подобной клинической картины, особенно на фоне неэффективности традиционных безрецептурных анальгетиков, необходимо без колебаний вызывать «Скорую», категорически исключив до прибытия бригады прием каких бы то ни было медикаментов, продуктов питания и напитков. Исключение составляет негазированная вода в небольших количествах.
Хронический панкреатит может протекать малосимптомно (с теми же, но гораздо менее интенсивными проявлениями) или, на начальных стадиях, латентно, без ощутимого субъективного дискомфорта. Однако хроническая форма чрезвычайно опасна тем, что в железистой ткани непрерывно идут аутодеструктивные и дегенеративно-дистрофические процессы, которые рано или поздно приводят к функциональной недостаточности поджелудочной железы. При этом следует понимать, что несостоятельность этого органа не способны компенсировать никакие другие ткани или структуры.
Помимо уже упомянутых панкреонекроза и рака поджелудочной железы, осложнениями панкреатита могут стать абсцесс (при присоединении вторичной гнойной инфекции), асцит (водянка), сахарный диабет, тяжелые нарушения в пищеварительной, дыхательной и сердечнососудистой системах. Это одна из причин разброса в оценках летальности: причина смерти во многих случаях регистрируется, например, как острая сердечная недостаточность или диабетическая кома, хотя истинным «убийцей» является панкреатит.
Диагностика
Несмотря на достаточную специфичность клинической картины, для точной диагностики панкреатита необходимо тщательное изучение анамнеза, а также ряд лабораторных и инструментальных исследований. Так, назначаются различные анализы крови, мочи и кала, УЗИ органов брюшной полости, ФГДС и ЭРХПГ (соотв., фиброгастродуоденоскопия и эндоскопическая ретроградная холангиопанкреатография), рентгенография, МРТ и другие исследования по показаниям. При подозрении на опухолевое перерождение производится биопсия.
Лечение
Широко известна формула первой помощи в случае приступа или обострения панкреатита: покой, холод, голод. Как правило, больной панкреатитом может найти вынужденную позу, в которой болевой синдром несколько облегчается; необходимо приложить к эпигастральной области сухой холод (грелка, бутылка, банка с холодной водой или льдом). Какие-либо лекарственные средства, – спазмолитики, анальгетики и т.п., – можно принимать исключительно по назначению врача, и лишь в том случае, когда развивающаяся симптоматика уверенно ассоциируется с диагностированным ранее панкреатитом (всегда следует помнить о существовании симптоматически сходных или идентичных заболеваний).
Терапевтическая стратегия при панкреатите сугубо индивидуальна; врачебные назначения зависят буквально от сотен различных (и обязательно учитываемых) факторов. Какое-либо самолечение, – например, «по интернету» или по совету «понимающих» знакомых, – не просто вредоносно, а опасно для жизни. Основными направлениями являются: обеспечение нормальной ферментации (подавление экзокринной активности поджелудочной железы с одновременным заместительным приемом ее ферментов); нормализация кислотно-щелочного баланса; стимуляция и обеспечение безопасного пищеварения в ЖКТ; витаминотерапия. В тяжелых случаях прибегают к парентеральному питанию. Гнойные инфекционные осложнения, – например, абсцесс поджелудочной железы, – создают прямые показания к хирургическому вмешательству. Следует отметить, однако, что поджелудочная железа чрезвычайно уязвима и чувствительна к любым механическим воздействиям. Операции на этом органе (панкреотомия, радикальная панкреатэктомия) остаются одной из наиболее сложных проблем современной хирургии, а трансплантация вообще носит, по сути, экспериментальный характер и осуществляется лишь в единичных крайних случаях; пока нигде в мире не удается существенно улучшить прогноз при подобных вмешательствах, т.е. снизить уровень летальности, связанный с интра- и постоперационными осложнениями.
Диета в лечении панкреатита настолько важна, что при получении соответствующих рекомендаций от врача необходимо записывать каждое его слово, – и в дальнейшем соблюдать неукоснительно.
Столь же важно при первом появлении описанного выше симптомокомплекса безотлагательно обратиться к гастроэнтерологу – за консультацией и обязательным обследованием. Панкреатит относится к числу болезней, с которыми шутки плохи и которые не прощают нашего «авось». С этим приходится считаться.
Источник
Хронический панкреатит — это заболевание поджелудочной железы, при котором наблюдается воспаление, и происходят необратимые изменения в структуре этого органа, вызывающие нарушение его функции и болевой синдром.
Видеоинтервью с гастроэнтерологом: причины, симптомы, лечение панкреатита
Причины развития хронического панкреатита
Острый и хронический панкреатит может вызываться следующими факторами и заболеваниями:
- алкоголизм
- курение
- генетическая предрасположенность
- избыток кальция в крови
- переедание и злоупотребление жирной пищей
- недостаточное потребление белка
- прием некоторых лекарственных препаратов
- хроническая почечная недостаточность
- нарушения функции сфинктера Одди
- блокировка протока кистой или опухолью
- рубцы на панкреатических протоках после травм
- болезни желчного пузыря и желчных протоков
- патологии 12-перстной кишки
- аутоиммунные нарушения
- гельминты
- атеросклероз сосудов
- врожденные патологии поджелудочной железы.
В некоторых случаях причину развития панкреатита установить не удается. Такой панкреатит называется идиопатическим.
Степени тяжести хронического панкреатита
Хронический панкреатит может быть:
- легкой степени (с редкими и непродолжительными обострениями и умеренными болями)
- средней степени (обостряется 3-4 раза в год, сопровождается длительными болями)
- тяжелым (обострения частые с длительными болями).
Легкий панкреатит не требует продолжительной терапии.
Обострение тяжелого панкреатита представляет опасность для жизни больного, поэтому при данном состоянии ему показана госпитализация.
Любой хронический панкреатит независимо от степени тяжести требует лечения под врачебным контролем.
Симптомы панкреатита
Длительное течение данного заболевания может вызвать опасные для жизни состояния, поэтому следует незамедлительно проконсультироваться с гастроэнтерологом, если у вас появились похожие на панкреатит признаки. Симптомы могут наблюдаться следующие:
- боли в животе, отдающие в спину, которые усугубляются после еды и затихают в сидячем положении или при наклоне вперед
- тошнота и рвота
- поносы
- жирный стул (стеаторея)
- увеличение объема стула
- метеоризм
- похудение
- хроническая усталость
- раздражительность
- нарушения сна
- появление красных пятен на коже в области грудной клетки, живота и спины.
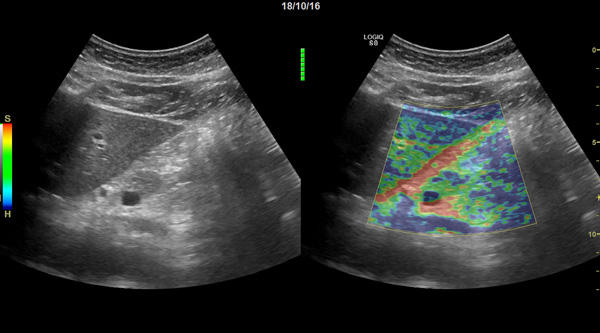
Диагностика панкреатита
В нашей клинике для диагностики панкреатита применяются следующие методики:
- анализы крови
- копрограмма
- эластаза кала
- УЗИ органов брюшной полости
- эластография поджелудочной железы
- ФГДС.
Для того чтобы назначить адекватное лечение панкреатита, врач выявляет этиологию этого заболевания:
- Если пациент принимает лекарства, способствующие развитию панкреатита, по возможности принимается решение об их замене.
- При наличии панкреатита в семейном анамнезе пациент направляется на генетическое обследование.
- При подозрении на непроходимость протоков поджелудочной железы и нарушения функции сфинктера Одди врач назначит пациенту МРХПГ или РХПГ.
- При подозрении на глистную инвазию пациент сдает анализ кала на гельминты.
- При наличии у больного патологий почек и паращитовидных желез оценивают почечную функцию или уровень содержания в крови паратгормона и кальция.
- Иногда требуется исключение аутоиммунной причины панкреатита с помощью проведения иммунологических анализов крови и МРХПГ и гистологического исследования биопсийного фрагмента поджелудочной железы.
- При первичном обследовании выявляются сопутствующие заболевания других органов ЖКТ, поскольку они могут быть причиной развития панкреатита.
Лечение панкреатита

Когда обнаружен панкреатит, лечение начинается с отказа от алкоголя и курения, подбора лечебного питания и лекарственных препаратов. Терапия при данном заболевании проводится следующими группами лекарственных средств:
- препараты для уменьшения выработки соляной кислоты в желудке
- ферменты
- спазмолитики
- обезболивающие препараты.
Лечение панкреатита медикаментами назначается гастроэнтерологом и проводится строго под его контролем.
В тех случаях, когда встает вопрос об оперативном вмешательстве, в гастро-гепатоцентре проводится консультация с хирургом-панкреатологом.
Прогноз при панкреатите
Соблюдая все предписания лечащего врача по профилактике обострений, можно добиться сокращения их частоты и длительности. В этом случае прогноз панкреатита благоприятный.
При нарушении больным режима питания, курении, употреблении алкоголя, а также отсутствии адекватного лечения патологические процессы в структурах поджелудочной железы прогрессируют, вызывая опасные осложнения.
Запущенный панкреатит, последствия которого лечат хирургическим путем, может привести к гибели пациента.
Профилактика и рекомендации
Профилактические меры направлены на устранение факторов, способных повлиять на развитие панкреатита:
- своевременное лечение патологий, которые могут спровоцировать возникновение панкреатита
- избегание токсических отравлений, вызывающих алкогольный панкреатит и воспаление поджелудочной железы вследствие поражения другими токсинами
- соблюдение правильного режима питания и здоровый образ жизни.
При панкреатите запрещена любая жареная и острая пища, а также газированные напитки. Можно употреблять отварное нежирное мясо и рыбу. Разрешены обезжиренные молочные продукты. Из жидкостей рекомендуется отдавать предпочтение компотам, натуральным сокам и чаю.
Кто лечит хронический панкреатит
Истории лечения хронического панкреатита
Аутоиммунный панкреатит
Пациент Б., 56 лет, обратился в гастро-гепатоцентр ЭКСПЕРТ с жалобами на периодически возникающую сильную опоясывающую боль без видимых причин, с тошнотой и поносом. Пациент обследовался ранее, и на УЗИ были выявлены диффузные изменения ткани поджелудочной железы — ставили диагноз «хронический панкреатит». Пациент при этом вел здоровый образ жизни, не употреблял алкоголь и жирную пищу.
Подробнее
Сочетание панкреатита и ЖКБ
Пациентка Х., 52 года, обратилась в центр ЭКСПЕРТ с жалобами на опоясывающие боли после употребления жирной пищи и небольшого количества алкоголя, тошноту, послабление стула.
Из анамнеза известно, что дискомфорт в области над пупком с послаблением стула наблюдался в течение нескольких лет при пищевых погрешностях, но после соблюдения строгой диеты проходили бесследно. По этому поводу женщина не обследовалась. Указанные симптомы возникли впервые.
Подробнее
Записаться к гастроэнтерологу
Наш администратор перезвонит в течение 15 минут и подберет удобное время для приема
Источник
Панкреатит хронический. Медленно прогрессирующее воспаление поджелудочной железы, сопровождается нарушениями ее функций, периоды обострении сменяются ремиссиями. Исход заболевания — фиброз ткани поджелудочной железы или ее обызвествление. Может быть следствием острого панкреатита и поражения других органов пищеварительного тракта: холецистита, язвенной болезни, заболеваний кишечника, печени, состояния после холецистэктомии, инфекционных заболеваний, аллергические реакции, эндокринные заболевания. Важную роль играет алкоголизм.
Хронический панкреатит. Причины возникновения, диагностика и лечение. Консультация гастроэнтеролога
В результате хронического воспаления ткани железы происходит ослабление ее функции переваривания пищи, развивается сахарный диабет. Воспалительный процесс может поражать всю железу или отдельные ее части: головку, тело, хвост.
Виды хронического панкреатита.
Врач гастроэнтеролог различает следующие формы хронического панкреатита:
«латентная» или бессимптомная — длительное время больные не ощущают каких-либо изменений в самочувствии;
«болевая» — проявляется постоянными болями в верхней половине живота, усиливающимися во время обострения до сильных;
«хроническая рецидивирующая» — вне обострения жалобы отсутствуют, при рецидиве — характерные болевые ощущения;
«псевдоопухолевая» — очень редкая форма, при которой поражается головка поджелудочной железы и увеличиваются ее размеры из-за разрастания фиброзной ткани.
Гастроэнтеролог о диагностике и симптомах хронического панкреатита.
Симптомы и течение хронического панкреатита. В период обострения боли под ложечкой, в левом подреберье с отдачей в левую половину грудной клетки или лопатку, иногда опоясывающие, интенсивностью от тупых, ноющих до резких, напоминая таковые при остром панкреатите (приступообразные или постоянные), рвота (особенно после жирной пищи), иногда поносы с примесью непереваренной пищи, сухость во рту, похудание. Даже вне обострений больные могут ощущать тупые боли, тошноту, запоры, обильный кашицеобразный стул «жирного» характера (плохо смывается водой), что связано с неперевариваемостью жира, зловонный, сероватого цвета. Обычно поносы свидетельствуют о серьезных нарушениях переваривающей способности поджелудочной железы.
Боли облегчаются при голодании, прикладывании холода. Внешнесекреторная панкреатическая недостаточность проявляется симптомами сахарного диабета, мозможны также проявления аллергического синдрома, интоксикации.
Распознавание хронического панкреатита. Ультразвуковое исследование брюшной полости: увеличенная или уменьшенная в размерах железа, плотная, иногда с участками фиброза, обызвествления, неровные фестончатые края. В период обострения — лейкоцитоз и ускорение СОЭ, повышение амилазы крови и мочи. Последние два анализа специфичны только для панкреатита. Копрологическое исследование кала: примесь непереваренной пищи, нейтральный жир, непереваренные мышечные волокна с поперечной исчерченностью. Непостоянная гипергликемия — повышение сахара в крови.
В комплекс необходимых обследований входит:
- УЗИ органов пищеварения
- КТ органов брюшной полости
- ЭКГ
- флюорография легких
Обязательные лабораторные исследования при подозрении на хронический панкреатит.
Обязательны лабораторные методы исследования:
- общий анализ крови
- общий анализ мочи
- глюкоза крови и мочи
- амилаза крови и мочи
- копрограмма с определением перевариваемости пищевых масс и наличия глистов
- анализ кала на фекальную панкреатическую эластазу
- печеночный, почечный биохимический комплекс
- биохимический анализ крови на АлАТ,АсАТ,ЩФ, общего белка, белковых фракций,
- электролиты в крови, липидограмма
- коагулограмма
По показаниям консультации: эндокринолога, кардиолога, хирурга.
Рекомендации врача-гастроэнтеролога по лечению хронического панкреатита
В период обострения обязательна госпитализация. В первые 2-4 суток голод и питье щелочных растворов (соды), в последующие дни диета NN 5а, 5. Для купирования болей в инъекциях папаверин, атропин, но-шпа, введение новокаина внутривенно или в виде блокад, антиферментные препараты в капельницах; контрикал, гордокс, трасилол, аминокапроновая кислота. При выраженном обострении для подавления желудочной секреции — алмагель, циметидин, ранитидин. Ферментозаместительная терапия (креон, панкреатин), антибиотики широкого спектра действия.
Вне обострения рекомендуется соблюдение диеты N 5. При обильной еде, склонности к запорам, вспучиванию живота, низкой неревариваемости пищи прием с перерывами ферментативных препаратов: панкреатина, панзинорма, оразы, дигестала, мезим-форте. Полностью исключить алкоголь.
В медицинском центре «Инсайт Медикал» опытные, высококвалифицированные врачи-гастроэнтерологи окажут помощь при самых различных заболеваниях желудочно-кишечного тракта, проведут диагностику и поставят квалифицированный диагноз в сложных, проблемных случаях и ситуациях.
Источник


