Ферменты панкреатит при гепатите
Поджелудочная железа – орган, который играет важную роль в процессе пищеварения, обеспечивая организм необходимыми ферментами.
Поджелудочная железа способствует правильному перевариванию и усвоению белков, жиров и углеводов. Клетки органа вырабатывают пищеварительный сок, состоящий из различных ферментов и способствующий нормальному процессу пищеварения в тонком кишечнике.
Некоторая часть клеток поджелудочной железы вырабатывает также гормоны инсулин и глюкагон, имеющие чрезвычайно важное значение в углеводном обмене организма человека.
Любые нарушения в работе поджелудочной железы приводят к возникновению серьезных проблем в деятельности других органов, нарушают нормальный обмен веществ, приводят к появлению болевых ощущений и дискомфорта в пищеварительном тракте, снижают общий тонус организма.
Для чего нужны ферменты?
Клетки поджелудочной железы вырабатывают следующие ферменты:
- вещества протеолитического действия, участвующие в переваривании соединений белка. К этой группе ферментов относятся: трипсин, химотрипсин, эластаза, рибонуклеазы, карбоксипептидазы А и В;
- вещества, способствующие перевариванию углеводов: амилаза, лактоза, инвертаза, мальтоза;
- вещества, необходимые для расщепления жиров — это липаза и холестераза.
Все ферменты, вырабатываемые поджелудочной железой, секретируются этим органом в неактивном виде (в состоянии зимогенов). Таким образом клетки поджелудочной железы оказываются защищенными от самопереваривания, а активность ферментов направлена только на переваривание пищи, находящейся в желудочно-кишечном тракте.
Поджелудочная железа оказывает влияние на процесс пищеварения совместно с желчным пузырем. Желчь, поступившая в тонкий кишечник, способствует активизации ферментов поджелудочной железы (панкреатического сока). Так, под воздействием желчи и поступлении панкреатического сока в просвет 12-перстной кишки происходит превращение неактивного фермента трипсиногена в активный фермент трипсин.
После подобного превращения ферменты трипсин, химотрипсин и эластаза начинают воздействовать на пептидные связи в молекулах белка, разрушая их, а карбоксипептидазы впоследствии расщепляют полученные низкомолекулярные пептиды до простых аминокислот. Далее некоторые из этих аминокислот через стенки тонкого кишечника всасываются в кровь, а другие молекулы продолжают подвергаться расщеплению уже под воздействием дезоксирибонуклеазы и рибонуклеазы. Таким способом происходит расщепление белка, содержащегося в пище.
Процесс переваривания жиров осуществляется в просвете кишечника. В этом случае под воздействием фермента холестеразы сложные холестериды расщепляются на жирные кислоты и холестерин. Для расщепления фосфолипидов на пищевой комок воздействует фосфолипаза А2, а итоговыми продуктами процесса переваривания липидов являются жирные кислоты и изолецитин. Указанные вещества могут беспрепятственно проходить через стенки тонкого кишечника и всасываться в кровь.
Для обеспечения процесса переваривания углеводных соединений необходимо присутствие амилазы, участвующей в процессе расщепления сложных сахаров на декстрин, мальтозу и мальтотриозу. Несмотря на то, что некоторое количество амилазы содержится в слюне, основной объем этого вещества вырабатывается клетками поджелудочной железы.
Ферменты мальтоза и инвертаза могут воздействовать на процесс пищеварения только после расщепления крахмала на дисахариды. В процессе расщепления молочного сахара принимает участие фермент лактоза.
Усвоение любых углеводов становится возможным только после их полного расщепления до простого сахара — глюкозы. Молекулы глюкозы обладают способностью всасываться в кровь через стенки кишечника.
Выделение ферментов
Организм каждого человека вырабатывает неодинаковое количество ферментов, что связано как с индивидуальными врожденными особенностями строения поджелудочной железы, так и со стилем питания.
Так, если питаться преимущественно жирной пищей, то организм постепенно перестроится на выработку липазы — вещества, необходимого для переваривания жиров. В этом случае продуцирование других ферментов существенно сократится.
У любителей хлеба и другой мучной пищи в процессе пищеварения вырабатываются преимущественно ферменты, необходимые для расщепления углеводов.
Длительное употребление однообразной пищи (преимущественно белковой, углеводистой или жирной) с течением времени может привести к появлению ряда заболеваний.
Поклонникам диет на заметку: почти все диетические рационы питания, составленные с целью похудения, предполагают не только ограничение калорийности рациона, но и исключение приема некоторых продуктов питания (например, хлеба, жиров или сахара). В разумных пределах эти ограничения допустимы, но полный отказ от некоторых компонентов питания может привести к нарушению обмена веществ и разбалансировке деятельности поджелудочной железы.
Причины нарушения выработки ферментов
В обобщенном виде все причины, вследствие которых возникает недостаток или переизбыток выработки тех или иных веществ поджелудочной железой, можно разделить на следующие категории:
- врожденные нарушения и заболевания поджелудочной железы: агнезия и гипоплазия поджелудочной железы, нарушение проходимости панкреатического протока и др.;
- приобретенные заболевания, среди которых на первом месте — острый или хронический панкреатит.
В свою очередь, причинами появления панкреатита (воспаления поджелудочной железы) и, как следствие, нарушения процесса выработки ферментов являются такие факторы.
- Чрезмерное употребление алкоголя, которое приводит к значительному повреждению и последующей гибели клеток поджелудочной железы, а также возникновению симптомов недостаточности выработки пищеварительных веществ. Проведенными исследованиями установлено, что для этого органа (в отличие от печени) не существует безопасной дозы алкоголя, поэтому патологические изменения возникают уже после употребления двух глотков алкогольсодержащих напитков.
- Курение — также способствует развитию панкреатита и появлению соответствующих симптомов.
- Несоблюдение режима питания, вследствие чего нарушается нормальный процесс выработки ферментов в организме. Вследствие длительных перерывов между приемами пищи изменяется ритм работы поджелудочной железы и выработка ею инсулина, что увеличивает риск возникновения сахарного диабета. В то же время может наблюдаться недостаточность выработки других ферментов в организме.
- Избыток жиров животного происхождения в рационе. При употреблении слишком жирной пищи поджелудочная железа работает в усиленном режиме, пищеварительный сок становится слишком густым, вследствие чего нарушается процесс его оттока и возникают неприятные симптомы в области живота, возникающие вследствие недостаточности выработки тех или иных веществ.
Следует помнить о том, что нельзя назвать какой-либо продукт питания или готовое блюдо безусловно полезным или чрезмерно вредным для поджелудочной железы. Главное в сохранении нормального состояния этого органа — умеренность в питании и соблюдение хотя бы относительного режима приема пищи.
Недостаточность органа
При недостаточности производства ферментов поджелудочной железы и нарушении ее состояния возникают следующие симптомы:
- появление вздутия и тяжести в области живота;
- тошнота после употребления некоторых продуктов;
- расстройство процесса пищеварения (диарея);
- болевые ощущения в животе;
- снижение аппетита;
- ухудшение общего самочувствия, повышение утомляемости.
При появлении вышеуказанных симптомов рекомендуется пройти соответствующие обследования и сдать анализы на ферменты поджелудочной железы для постановки диагноза и назначения лечения.
Диагностика
С целью определения уровня веществ, вырабатываемых поджелудочной железой, используют следующие методы.
- Определение уровня глюкозы в крови. Указанный анализ выполняют с целью установления факта недостаточной или избыточной выработки инсулина поджелудочной железой.
- Определение уровня амилазы в крови.
- Клинический анализ кала (копрограмма). Этот метод позволяет определить наличие в кале непереваренного (нейтрального) жира. Также при недостаточной выработке ферментов в кале могут быть обнаружены крахмальные зерна (при дефиците ферментов, переваривающих углеводы) и мышечных волокон (при недостатке веществ, способствующих перевариванию белковой пищи).
Кроме того, в качестве дополнительных обследований перед назначением лечения проводят ультразвуковое обследование (УЗИ) поджелудочной железы или компьютерную томографию.
Препараты
После подтверждения анализа пациенту могут быть назначены специальные препараты, способствующие нормализации выработки пищеварительных ферментов. Существуют две основные разновидности препаратов при лечении указанных нарушений: ферментные и антиферментные лекарственные средства. В первом случае организм пациента путем введения препаратов получает недостающие ферменты, во втором — препараты устраняют последствия излишней выработки собственных ферментов в организме.
При недостаточности функций поджелудочной железы с целью лечения применяют следующие ферментные препараты.
- Панкреатин — препарат, получаемый из поджелудочной железы домашнего скота и содержащий амилазу и трипсин. Применяется при пониженной кислотности желудочного сока, при гипофункции поджелудочной железы и печени и других нарушениях процесса пищеварения.
- Фестал — содержит ферменты липазу, амилазу, протеазу и компоненты желчи. Способствует улучшению процесса пищеварения и избавляет от проявлений дискомфорта в области живота.
- Ораза — содержит целый комплекс амилолитический и протеолитических ферментов, используется при угнетении функции пищеварительных желез.
В случае избыточной выработки гормонов для лечения применяют антиферментные препараты.
- Пантрипин — угнетает чрезмерную активность протеолитических ферментов. В процессе лечения обязателен контроль содержания амилазы в крови и моче.
- Апротинин — полипептидное средство, угнетает чрезмерную активность трипсина, плазмина и некоторых других ферментов поджелудочной железы.
Медикаментозную коррекцию нарушений деятельности системы пищеварения следует проводить только после детального обследования и по назначению лечащего врача. Дополнительно для лечения могут быть назначены другие препараты: обезболивающие, противовоспалительные, спазмолитические средства. Наряду с проведением лекарственной терапии, пациент должен контролировать режим питания и воздерживаться от употребления некоторых продуктов. В этом случае можно рассчитывать на восстановление процесса пищеварения и общее оздоровление организма.
Источник
Многим людям, у которых есть проблемы с органами пищеварения, устанавливают сразу несколько патологий. Часто наблюдается гепатит при панкреатите, когда проблемы возникают в этих двух органах. Спровоцировать появление патологии могут вирусы (поражающие печень), интоксикационные процессы при других инфекциях, отравлениях, передозировках препаратов.
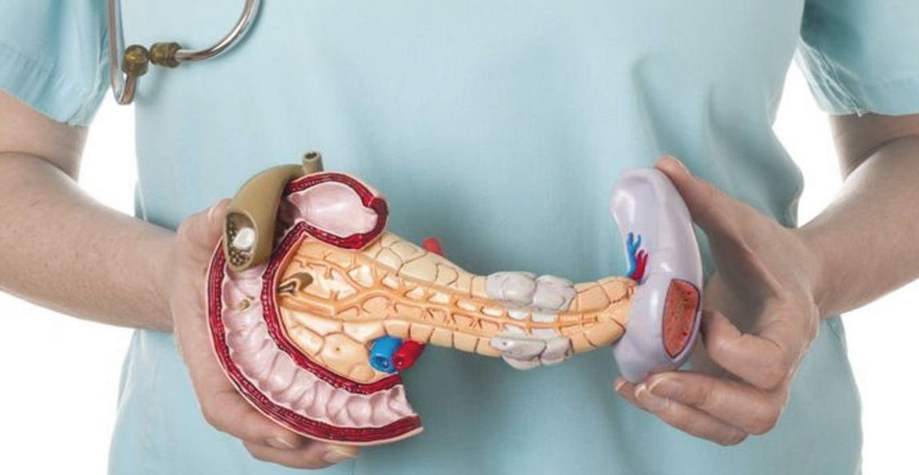
Взаимосвязь болезней
Не только причины, но и механизм развития заболеваний печени и поджелудочной железы похожи между собой. Сначала на клетки органа действуют повреждающие агенты, потом в ответ развивается процесс воспаления. Ткани отекают, а клеточные структуры подвергаются разрушению и замещению соединительной тканью.
Печень человека состоит из множества клеток, которые не имеют дифференциации. Они выполняют одновременно все функции – детоксикацию, аккумулирование ряда веществ и витаминов, участие практически во всех видах обмена. Поэтому компенсаторный потенциал печени велик, целые части ее берут на себя функцию поврежденных, и так может продолжаться длительное время. При своевременном лечении, соблюдении диеты и правильном образе жизни гепатоциты могут восстанавливаться.
При хроническом панкреатите возникает множество осложнений, в т. ч. язва, холецистит и гепатит. С другой стороны, заболевания печени могут становиться причиной панкреатита. На стадии хронизации патологических процессов становится невозможным выявление первичного заболевания. Все усилия врачей направляются на улучшение состояния больного с диагнозом гепатопанкреатит.
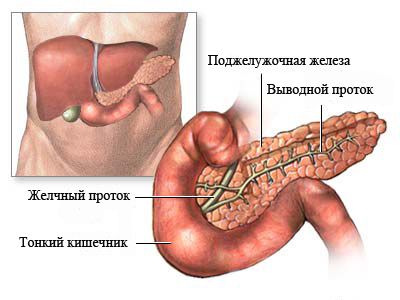
Что делать при приступе панкреатита
Приступ панкреатита требует оказания неотложной помощи. Он проявляется в виде опоясывающей боли, локализующейся в области подреберья, тошнотой, рвотой, напряжением мышц живота. При хроническом течении патологии боль соотносится с приемом пищи, особенно это касается жирного, жареного, острого. Ферментативная недостаточность органа приводит к вздутию живота, скоплению газов, поносу, отрыжке.
Во время приступа следует:
- полностью отказаться от приема любого вида пищи;
- соблюдать постельный режим;
- парентерально ввести анальгетик или спазмолитик;
- приложить холодный компресс на область проекции поджелудочной железы.
 Голодание следует продолжать 3 дня, потом в рацион постепенно вводить жидкую и протертую пищу. Одновременно необходимо принимать ферменты (Фестал, Панкреатин). Потом диета становится менее жесткой, но требует постоянного соблюдения.
Голодание следует продолжать 3 дня, потом в рацион постепенно вводить жидкую и протертую пищу. Одновременно необходимо принимать ферменты (Фестал, Панкреатин). Потом диета становится менее жесткой, но требует постоянного соблюдения.
Острый панкреатит протекает активно, при этом происходит расплавление тканей, железа начинает переваривать сама себя. Такое опасное состояние требует немедленной помощи в условиях стационара и даже реанимации. Тяжелый приступ хронического заболевания также лечится только специалистами.
В том случае, когда развивается реактивный панкреатит на фоне гепатита, следует особое внимание уделить лечению проблем с печенью. Для этого применяются:
- гепатопротекторы (Карсил, Эссенциале);
- диета с исключением жирной и жареной пищи;
- на время обострения рекомендуется покой.
При сильных болях используются спазмолитические средства (Дротаверин, Спазмалгон), одновременно облегчается пищеварение путем назначения препарата Креон, который имеет в составе необходимые ферменты.
Диета при панкреатите и гепатите
Важной составляющей частью лечения заболеваний органов пищеварения является правильно подобранная диета. Важно устранить все вредные блюда и ввести в рацион как можно больше важных веществ.

Полезные продукты
При гепатите и панкреатите можно употреблять следующие продукты:
- диетическое мясо и нежирную рыбу;
- несладкое печенье без добавления крема;
- подсушенный хлеб с добавлением отрубей;
- молоко и кисломолочные продукты с низким содержанием жира;
- сыр нетвердых и неострых сортов;
- молочные и овощные супы;
- овощи и фрукты (есть исключения);
- крупы, картофель в умеренных количествах;
- яйца (1 раз в неделю), белок можно ежедневно.

Принимать пищу следует мелкими порциями, между завтраком, обедом и ужином необходимо перекусывать овощами, не слишком сладкими или кислыми фруктами, травяным чаем с галетным печеньем, можно выпить обезжиренный кефир или йогурт.
Запрещенные продукты
Нельзя при воспалении печени и поражении поджелудочной железы использовать в меню следующее:
- алкоголь, газированные напитки, какао и кофе;
- сдобу и свежие хлебобулочные изделия из высшего сорта муки;
- холодный суп (окрошку, свекольник), а также первое блюдо на мясном или грибном бульоне;
- копчения, соления, маринады, консервацию;
- жирное мясо, рыбу и молочные продукты.

Рацион при острой и хронической форме панкреатита
Поражение поджелудочной железы во время острого приступа или обострения хронического панкреатита требует полного отказа от пищи на 2-4 дня, в зависимости от тяжести протекания. В это время можно только пить минеральную воду без газа (Боржоми, Славяновская, Смирновская, Ессентуки №20), некрепкий отвар шиповника или слабозаваренный чай.
После этого пациенту разрешается перейти на питание с максимальным механическим и термическим щажением. Калорийность пищи снижена, запрещено употреблять любые продукты, которые могут вызвать усиление секреторной функции желудка и поджелудочной железы. Разрешается прием жидких блюд и сладостей (мед, сахар, сок из фруктов, отвар черной смородины).
По мере снижения острых проявлений в рацион постепенно добавляются другие продукты. Человек переходит на диету №5. Диффузные изменения поджелудочной железы в результате воспаления не проходят, поэтому ограничение в питании следует соблюдать пожизненно.
Особенности беременности и родов
Течение беременности с одновременным наличием гепатита и панкреатита имеет свои особенности. В первые месяцы часто развивается токсикоз, который протекает гораздо тяжелее, чем у здоровых женщин. Наблюдаются тошнота и многократная рвота, усиливающиеся во время приема жирной пищи. Происходит снижение аппетита и массы тела. Состояние несколько стабилизируется во втором и третьем триместрах, и если нет осложнений, то такой женщине не запрещено рожать.
При обострении воспаления врачи часто пропускают заболевание, т. к. оно напоминает токсикоз. Поэтому важно при малейшем ухудшении состояния сразу обращаться к врачу. Для этого требуется дополнительная консультация гастроэнтеролога или терапевта, прохождение анализов (кал, биохимический анализ крови).
Беременным требуется соблюдать диету и проходить лечение, также как и другим пациентам. Но в этом случае следует учитывать, что некоторые препараты могут повлиять на развитие плода.
Если во время вынашивания плода развивается острая форма панкреатита, то в этом случае врачи рекомендуют прерывание до срока в 12 недель. Кесарево сечение делается только в случае крайней необходимости, при условии исключения инфекционного осложнения. Роды лучше всего проводить естественным путем.
В том случае, когда у беременной наблюдается панкреатит на фоне гепатита, вызванного вирусом, то ведение беременности зависит от разновидности патологии печени. Некоторые виды инфекционного заболевания могут представлять опасность для жизни и здоровья как матери, так и будущего ребенка.
Наиболее тяжело протекают вирусные гепатиты B, С, E и D. На их фоне может развиваться печеночная недостаточность, внутриутробная гибель плода, смерть матери в результате интоксикации или кровотечения в процессе родов.
Источник
Содержание
- Лечение поджелудочной железы
- Панкреатин
- Креон
- Мезим
- Фестал
- Антисекреторная терапия при панкреатите
- Антациды
Панкреатит обусловлен недостаточной выработкой ферментов, которые следует замещать. Для лечения поджелудочной железы лекарствами используют синтетические аналоги эндогенного панкреатина: Креон, Панкреатин, Мезим. В настоящее время создан комбинированный препарат с компонентами желчи, что улучшает переваривание и всасывание необходимых питательных веществ.
Антациды уменьшают выработку соляной кислоты, что в свою очередь приводит к рефлекторному «отдыху» поджелудочной железы в период обострения панкреатита. Антисекреторные средства могут применяться для купирования болевого синдрома у пациентов с острым или хроническим воспалением железы, так как уменьшают агрессивное воздействие желудочного сока.
Лечение поджелудочной железы
Поджелудочная железа синтезирует ферменты, которые необходимы для правильного переваривания белков, жиров, углеводов, а также важный гормон инсулин, регулирующий содержание глюкозы в сыворотке крови. При недостатке функции этого органа отмечается появление диспепсических расстройств (тошнота, боль в животе, диарея), в кале увеличивается содержание жирных кислот, повышается уровень сахара в крови, и ребенок может потерять сознание.
Панкреатит проявляется сильным болевым синдромом и полным отказом от пищи. Поэтому в первую очередь таким пациентам рекомендуется провести обезболивающую терапию. Недостаточная выработка инсулина — это сахарный диабет, который в настоящее время не лечится. Проводится заместительная терапия экзогенным инсулином перед каждым приемом пищи.
Названия лекарств для лечения поджелудочной железы:
- Панкреатин — это синтетический фермент железы, который используется для заместительной терапии.
- Креон — является также заместительным ферментативным средством, но имеет более удобную форму выпуска и назначается даже маленьким детям.
- Мезим — содержит в составе панкреатические ферменты, расщепляющие белки, жиры и углеводы.
- Фестал — содержит, помимо панкреатических ферментов, элементы желчи.
- Омепразол и другие антисекреторные средства — уменьшают выработку желудочного сока, что уменьшает активность поджелудочной железы.
- Антациды (Алмагель, Фосфалюгель) — обволакивают слизистую кишки и желудка, защищают ее от агрессивного воздействия ферментов.
Следует обратиться к гастроэнтерологу, который назначит оптимальную схему терапии и необходимую дозировку. Нельзя лечить выраженный болевой синдром народными средствами, так как воспаление в поджелудочной железе может распространиться на соседние органы и привести к смерти. Тяжелую патологию следует лечить медикаментами.
Панкреатин
Панкреатин содержит в составе главный одноименный фермент поджелудочной железы. При воспалении этого органа происходит снижение экзокринной функции, что приводит к нарушению пищеварения. В результате у пациентов снижается поступление питательных веществ, теряется масса тела и развивается авитаминоз. Панкреатин компенсирует недостаточную выработку пищеварительного фермента. В его состав входят: амилаза (расщепляет углеводы), липаза (разрушает жиры и жирные кислоты), протеаза (белки).
Препарат назначается для лечения муковисцидоза, хронического панкреатита, болезней печени, кишки и желчного пузыря. При нарушении диеты и употреблении слишком жирной пищи Панкреатин может использоваться и у здоровых людей. Противопоказанием для назначения таблеток является острая стадия панкреатита или его обострение, аллергическая реакция на компоненты лекарства.
Панкреатин производится в дозировке 25 ЕД. В сутки взрослый пациент с панкреатитом должен выпивать не более 10 таблеток в день, детям старше 18 месяцев разрешено принимать только по 1 капсуле перед приемом пищи. Продолжительность лечения зависит от вида заболевания и тяжести состояния пациента. В среднем панкреатит необходимо пить не менее 1 месяца.
В качестве побочных реакций наблюдается диарея, тошнота, запор, аллергия на коже, транзиторное повышение показателей биохимического анализа крови и увеличение содержания мочевой кислоты в урине. Средство нельзя одновременно использовать с антацидами и препаратами железа. Стоимость лекарства варьируется от 30 до 100 рублей.
Креон
Креон производится в виде капсул в различной дозировке: 10 тыс. ЕД, 25 тыс. ЕД и 40 тыс. ЕД. В отличие от Панкреатина, его назначают даже маленьким детям, так как капсулу с микросферами удобно делить на несколько частей. В состав Креона входит панкреатин, в качестве вспомогательных компонентов в капсуле присутствуют: фталат, диметикон, дибутилфталат, парафин и другие.
Лекарственное средство назначается при поражении поджелудочной железы и снижении действия ферментов, для лечения муковисцидоза, больным с синдромом Швахмана-Даймонда, циррозе печени и других ее патологиях. Креон противопоказан при обострении панкреатита, непереносимости компонентов лекарства. В качестве побочных реакций отмечается появление тошноты, аллергии, запора и боли в животе.
Креон в дозе 10 тыс. ЕД рекомендуется назначать детям первого года жизни, в расчете 1 тыс. ЕД на 1 кг массы тела до 3 раз в сутки. Капсулу рекомендуется раскрыть и поделить ее содержимое на 3 равные части, следует дать лекарство ребенку за 10 минут до грудного вскармливания. Доза приема препарата у детей старше 4 лет и взрослых -10 тыс. ЕД на 1 кг массы тела. Продолжительность лечения в среднем составляет 1-2 месяца.
В случае неправильного использования Креона или употреблении слишком больших доз может развиться гиперурикемия (повышение содержания мочевой кислоты в урине). Препарат нельзя назначать одновременно с глюкокортикостероидами, следует пить его до или через 2-3 часа после приема антацидных медикаментов. Стоимость лекарства составляет 250-400 рублей.
Мезим
В состав таблетки Мезим входит панкреатин с амилазой и липазой, ферментативная активность которых значительно ниже чем у Креона. Дополнительно препарат содержит метакрилат, дисперсию, тальк, макрогол, сорбат и т. д. Средство оказывает заместительную ферментативную активность, улучшает расщепление и всасывание питательных веществ.
Мезим используется для лечения хронических заболеваний поджелудочной железы, наследственных нарушений синтеза ферментов, патологии желчного пузыря, опухолей в абдоминальной полости, метеоризма, диареи и других болезней. Противопоказанием для назначения лекарственного средства является аллергическая реакция на любой из компонентов Мезима, генетически-детерминированная непереносимость углевода галактозы, возраст ребенка младше 3 лет и обострение панкреатита.
Лекарство принимают перед едой, запивая водой по 2 таблетки перед каждым приемом пищи. Дозировка у детей согласовывается и назначается лечащим врачом. Продолжительность терапии зависит от выраженности клинической картины, иногда рекомендуется пожизненное использование препарата. Побочные реакции у больных проявляются в виде тошноты, диареи или рвоты. Стоимость медикамента варьируется от 60 до 200 рублей.
Фестал
Фестал является комбинированным средством заместительной ферментной терапии. В его составе содержится панкреатин, желчные компоненты и гемицеллюлаза. Фестал, в отличие от вышеперечисленных средств, оказывает дополнительное желчегонное воздействие, уменьшая выработку камней и купируя боль в правом подреберье. Компоненты желчи представлены растворимыми желчными кислотами, которые активно устраняют сладж-синдром в пузыре. Гемицеллюлаза — это фермент, который способствует расщеплению твердой растительной клетчатки, благодаря чему уменьшается газообразование и метеоризм в кишечнике.
Фестал рекомендуют использовать при недостаточности поджелудочной железы, после удаления желчного пузыря, при дисбактериозе, лямблиозе, гастрите и т. д. Нельзя использовать лекарство при аллергии на один из компонентов в составе, гепатите, желтухе, в возрасте младше 3 лет, при кишечной непроходимости, а также во время беременности или в период грудного вскармливания прием.
Побочные эффекты после использования препарата: аллергическая непереносимость, локальная гиперемия и шелушение, кишечная колика, повышение уровня мочевой кислоты в моче. После одновременного использования антибиотиков или сульфаниламидов возможно повышение уровня печеночных трансаминаз. Стоимость упаковки лекарства составляет от 150 до 400 рублей.
Антисекреторная терапия при панкреатите
Антисекреторные препараты — это лекарства, подавляющие синтез соляной кислоты в клетках слизистой оболочки желудка. К таким средствам относятся Омепразол, Эзомепразол, Рабепразол и другие. Первое представляет собой пролекарство, то есть для получения терапевтического эффекта следует принять препарат за 30 минут до приема пищи. Эзомепразол и Рабепразол начинают действовать уже через 5 минут после употребления, так как они содержатся в капсулах в активной форме.
Омепразол снижает выделение соляной кислоты, в результате чего уменьшается рефлекторный синтез панкреатита в поджелудочной железе. Также снижение содержания желудочного сока блокирует агрессивное воздействие на слизистую кишки, что способствует заживлению эрозий или язвочек.
Омепразол выпускается в виде сиропа или капсул. Пить его следует ежедневно за 30 минут до еды, дважды в сутки. Рабепразол и Эзомепразол можно принимать один раз в день за несколько минут до приема пищи. Для лечения панкреатита у детей можно использовать Эзомепразол — он разрешен с 6-месячного возраста. Сироп назначается при невозможности использования капсул у пациентов на зондовом питании или при повышенном рвотном рефлексе. Продолжительность терапии у больных с поражением поджелудочной железы варьируется от 2 месяцев до полугода.
Лекарственные препараты противопоказаны беременным и кормящим женщинам. Также к противопоказаниям относится аллергия после первого использования медикамента. Среди нежелательных реакций во время лечения выделяют появление боли в животе, изжоги, рвоты, желтухи, гепатита, боли в мышцах, зуда, пиелонефрита и т. д. Эти признаки самостоятельно проходят после отмены лекарства. При передозировке возможно появление неврологических реакций (боли в глазах, нарушений зрения, светобоязни, сухости во рту, тошноты, нарушений сердцебиения). При наличии вышеуказанных симптомов следует немедленно обратиться к лечащему врачу.
Наиболее бюджетным средством из этой группы лекарств является Омепразол, он стоит от 40 до 100 рублей. Остальные препараты имеют более высокую цену — от 300 до 800 рублей.
Антациды
Антациды применяются для купирования симптомов изжоги. Они содержат в составе смесь солей и щелочей, которые нейтрализуют агрессивное воздействие желудочного сока. К самым распространенным средствам относятся Алмагель и Фосфалюгель. Оба препарата состоят из не всасывающихся в полости органа элементов, что способствует более продолжительному эффекту от их применения.
Алмагель различается по составу: классический и с местным обезболивающим компонентом (Алмагель А). Оба разрешены для лечения детей старше 12 лет и взрослых. В составе классического средства содержится гидроксид магния и алюминия. Эти соли обволакивают поверхность желудка и препятствуют попаданию соляной кислоты в просвет двенадцатиперстной кишки. Алмагель используется для лечения язвенной болезни, гастрита, дуоденита, энтерита, рефлюксной болезни, панкреатита и других заболеваний желудочно-кишечного тракта. Противопоказанием для использования препарата является патологии почек, период лактации, аллергия на магний или алюминий. Алмагель противопоказан во время беременности и для новорожденных детей. Для лечения панкреатита следует принимать по 15 мл лекарства через 1 час после еды. Продолжительность терапии в среднем составляет 2-3 месяца. Стоимость Алмагель — от 170 до 250 рублей.
Антацид с местным обезболивающим препаратом — Алмагель А, в его составе, помимо гидроксидов, содержится бензокаин. Медикамент используется для купирования выраженного болевого синдрома, при сильной изжоге и обострении язвенной болезни. При панкреатите его следует принимать в той же дозе, в течение 2 месяцев. Побочными эффектами после употребления лекарства являются недостаточность почек, тошнота, повышение содержания магния и фосфора в крови. Алмагель А противопоказан во время беременности и грудного вскармливания, при аллергии на анестетики. Стоимость препарата варьируется от 200 до 300 рублей.
Фосфалюгель содержит исключительно гидроксид алюминия, поэтому имеет меньше побочных эффектов. Дополнительно в состав суспензии входит сорбитол, агар-агар, калия сорбат и вода. Фосфалюгель после попадания внутрь оказывает кислотонейтрализующее воздействие, что способствует рефлекторному снижению активности поджелудочной железы. Препарат назначается больным с обострением язвенной патологии и гастрита, в качестве поддерживающей терапии при хроническом панкреатите, диарее, гастро-эзофагальной рефлюксной болезни, отравлении алкоголем и т. д.
Противопоказанием для использования Фосфалюгеля является почечная недостаточность и индивидуальная непереносимость лекарства. Данный антацид можно назначать детям с раннего возраста. Он выпускается в виде расфасованных пакетиках по 8 или 4 г. Для лечения взрослых следует пить по 6 пакетиков в сутки, дети не должны употреблять более 6 г в день. В терапевтических дозах Фосфалюгель разрешено использовать беременным и кормящим женщинам. Единственной нежелательной реакцией является появление запоров, особенно у детей и пожилых пациентов.
Ни в коем случае нельзя одновременно использовать препарат с антибиотиками из группы тетрациклинов и с сердечными гликозидами. Так как эти средства при совместном применении могут вызвать нарушения в строении костно-суставного аппарата. Стоимость Фосфалюгеля — от 180 до 350 рублей.
Источник


