Фактор депрессии миокарда при панкреатите
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Андреева С.Д.
1
1 ФГБОУ ВПО «вятская государственная сельскохозяйственная академия»
В эксперименте по моделированию острого деструктивного панкреатита изучено влияние холодового фактора на морфологическую структуру миокарда у свиней крупной белой породы. Изменения в миокарда: повреждение кардиомиоцитов в виде их пересокращений и значительным отеком интерстициальной ткани, могут быть связаны с циркуляцией медиаторов воспаления, а также действием на сердце специфического фактора депрессии миокарда, вырабатываемого поджелудочной железой при различных стрессовых состояниях.
панкреатит
поджелудочная железа
миокард
свиньи
1. Андреева С.Д. Иммунологические аспекты и диагностика цитокинов при моделировании острого деструктивного панкреатита//Актуальные вопросы ветеринарной биологии.-С.-Пб, 2014, № 2.-С.14-18.
2. Буданцев М.В. Обоснование ветеринарно-санитарной оценки продуктов убоя свиней при панкреатите / Буданцев М.В., Серегин И.Г. // Материалы 9-й Международной научной конференции студентов и молодых учёных «Живые системы и безопасность населения». – М.: МГУПП, 2011. – С. 250-251.
3. Есина Д.И., Селезнев С.Б., Куликов Е.В. Характеристика морфологических особенностей поджелудочной железы при патологии//Вестник РУДН, серия Ветеринария.- 2012.-№ 2.- С.25-31.
4. Канаян А. С. Патологическая анатомия и патогенез панкреатита (экспериментальное исследование): Автореф. дисс. докт. мед. наук. Москва.-1985.- 37 с.
5. Корнеева Л.С. Действие антиоксидантов на морфофункциональное состояние поджелудочной железы при длительной экспериментальной гипергликемии // Материалы XI региональной научно-практической конференции «Молодежь XXI века: Шаг в будущее». – Благовещенск, 2010. – С. 47-48.
6. Панченков Д.Н., Баранов М.В., Логинов В.А., Серов И.А., Ким П.П., Костин А.Ю., Мороз О.В. Особенности течения острого панкреатита в условиях моделирования эффектов микрогравитации (экспериментальное исследование)// Анналы хирургической гепатологии.- 2009.- Т.14.- № 2.- С. 89-93.
Введение. Воспалительный процесс при панкреатите не ограничивается тканью железы, а носит системный характер с вовлечением в патологический процесс других жизненно важных органов (легкие, почки, печень) [1]. При экспериментальном остром деструктивном панкреатите (ЭОДП) во внутренних органах наблюдаются нарастающие процессы воспаления, альтерации и расстройства микроциркуляции [2,3,4,5]. У больных с хроническим и особенно острым панкреатитом наряду с абдоминальным синдромом возникают боли в сердце стенокардического характера, которые сопровождающиеся бледностью, потливостью, тахикардией, артериальной гипотонией и изменениями на электрокардиограмме. Кардиальный синдром при панкреатите исчезает параллельно с улучшением состояния больного [6]. Для выявления морфологических изменений, происходящих в организме свиней крупной белой породы при малоизученном и трудно диагностируемом поражении поджелудочной железы, нами был проведен эксперимент по моделированию острого панкреатита.
Материалы и методы исследования
Эксперимент проведен на кафедре хирургии и акушерства Вятской государственной сельскохозяйственной академии с соблюдением положений Европейской конвенции по защите домашних животных (№ 125 от 13.11.1987 г.). В опыт по моделированию острого деструктивного панкреатита включено 5 свиней крупной белой породы массой 5 – 5,5 кг, в возрасте 30 суток. Животных разделили на 2 группы: контрольную (1 животное) и экспериментальную (4 животных). Для премедикации использован препарат «Ветранквил» 1 % в дозе 1 мл / 100 кг массы. В качестве основного наркоза применялся препарат «Золетил 50» в дозе 15 мг / кг массы тела внутримышечно, местная инфильтрационная анестезия осуществлялась 0,5 %-ным раствором новокаина.
Показатели температуры тела, пульса, дыхания, характеризующие общий клинический статус, определяли до введения, затем через 10 минут после инъекции Золетила 50, а также через 1, 3, 7, 14 и 21 суток после воспроизведения острого панкреатита. Кровь для исследования морфологического состава брали из краевой вены уха в пробирки с гепарином (100 ЕД на 1 мл крови) до введения анестетиков, а также перед проведением эвтаназии на определенных ранее этапах эксперимента.
Для создания криогенной модели острого панкреатита по А.С.Канаяну (1985) в нашей модификации был предложен препарат «КриоФарма», который представляет аэрозоль, состоящий из смеси диметилэфира и пропана. Животные подвергнуты лапаротомии по белой линии живота и проведен срединный предпупочный разрез. Ткани брюшной стенки рассекали послойно по общепринятой методике. Двенадцатиперстную кишку вместе с поджелудочной железой находили в области правого подреберья, выводили из брюшной полости наружу в лапаратомную рану. Далее проводили аппликацию участка органа препаратом «КриоФарма» в течение 20 секунд. Затем выдерживали обработанный участок поджелудочной железы 1 минуту над операционным полем и вправляли обратно в брюшную полость. После этого на ткани белой линии живота накладывали непрерывный шов из кетгута, а на кожу прерывистые узловатые швы из шелка № 3. Контрольному животному была проведена лапаротомия без моделирования панкреатита.
При проведении исследования по моделированию острого деструктивного панкреатита (ОДП) использовался широкий спектр методов: клинические, гематологические, ультразвуковые и морфологические. При морфологическом исследовании поджелудочной железы оценивались её размеры, форма, контуры, консистенция, однородность паренхимы, наличие новообразований и определение их местонахождения.
При гистологическом исследовании миокарда оценивалось наличие неравномерной окраски миокарда (мелкие участки пересокращения кардиомиоцитов окрашены в более насыщенный цвет, соседние участки перерастяжения кардиомиоцитов более бледной окраски); состояние кровенаполнения миокарда: эритростазы, диапедезные микрогеморрагии; наличие нарушений реологии крови: лейкостазы, плазмостазы, сладжи; состояние межмышечной стромы; состояние стенок коронарных артерий; состояние кардиомиоцитов. При микроскопическом исследовании поджелудочной железы было установлено, что в ней развивался деструктивный панкреатит с образованием фокусов некроза и демаркационного воспаления.
В 1 сутки по моделированию панкреатита отмечено неравномерное кровенаполнение миокарда: участки слабого кровенаполнения чередуются с очагами венозно-капиллярного полнокровия (рис. 1). Наблюдается незначительный отек стромы сердца. Встречаются участки коронарных артерий со спазмом средних по диаметру сосудов.
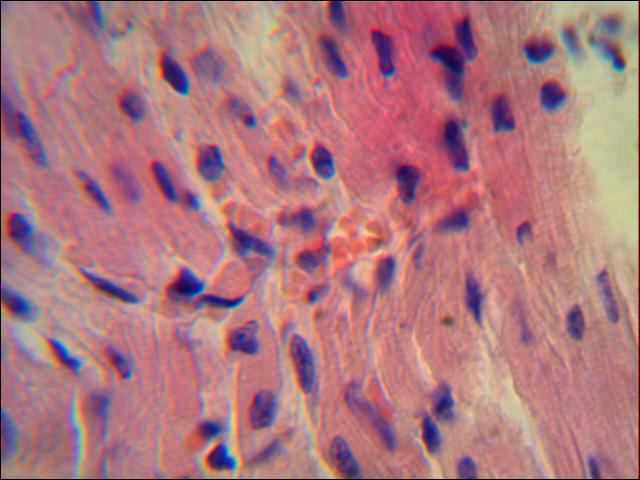
Рисунок 1. Участок миокарда свиньи с наполненными кровеносными сосудами в первые сутки ОДП. Незначительный отек стромы стенки сердца. Окраска гематоксилином и эозином. х 1000
На 3 сутки эксперимента нарастает неравномерное полнокровие миокарда. Отмечен периваскулярный склероз стенки артерий и липоматозный миокардит. Нарушение микроциркуляции выразилось в кровоизлияниях под эпикардом. Нарастает сосудистая реакция с диапедезными кровоизлияниями между кардиомиоцитами. В коронарных венулах встречаются сладжи эритроцитов.
Выраженный отек стромы с диапедезными кровоизлияниями между кардиомиоцитами наблюдается на 7 сутки ОДП. Структурные поражения паренхимы представлены пересокращениями миоцитов с явлениями митоза и потерей поперечно-полосатой исчерченности. В отдельных полях зрения отмечен выход в интерстиций мононуклеаров. Наблюдается фибринозное набухание сосудов миокарда с очагами спазмов некоторых сосудов. Отмечен васкулит средних коронарных артерий. Выраженная геморрагическая реакция подтверждает развитие очагового миокардита (рис.2).
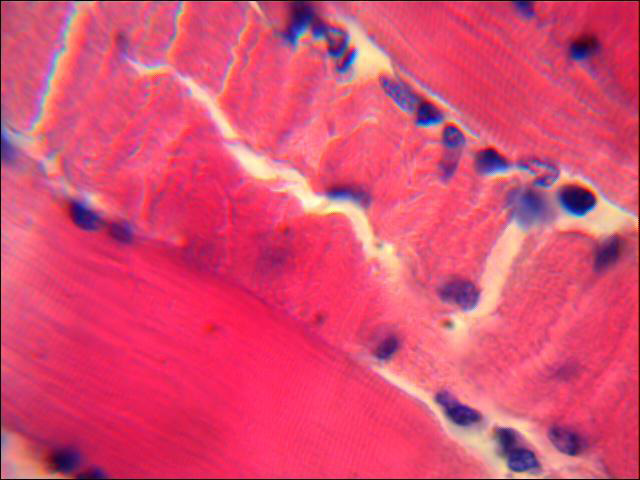
Рисунок 2 Участки волнообразной деформации миокардиоцитов с явлениями митоза в стенке сердца свиньи на 7 сутки при моделировании панкреатита. Окраска гематоксилином и эозином. х 1000
На 14 сутки по моделированию ОДП у свиней отмечен очаговый миоцитолиз кардиомиоцитов и отек стромы. Наблюдается неравномерное полнокровие сосудов миокарда. Местами миокард имеет волнообразный вид за счет пересокращений кардиомиоцитов. Отмечено пристеночное стояние лейкоцитов. Встречаются участки миокарда с незначительным выходом воспалительного инфильтрата в периваскулярное пространство.
К завершению эксперимента на 23 сутки в миокарде отмечены обширные кровоизлияния в интерстиции. Наблюдаются незначительные явления пересокращений кардиомиоцитов с отеком интерстициального пространства. Отмечен локальный периваскулярный склероз сосудов миокарда. В отдельных коронарных сосудах наблюдаются участки краевого стояния эритроцитов. Кардиомиоциты в состоянии белковой дистрофии (рис.3).
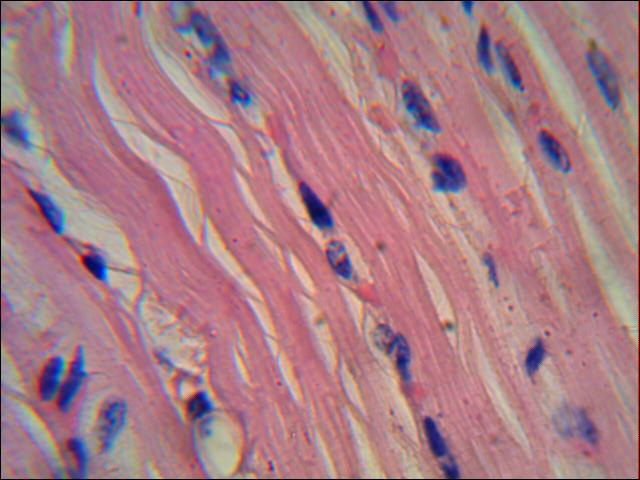
Рисунок 3 Незначительные явления пересокращений кардиомиоцитов с отеком интерстициального пространства. 23 сутки ОДП по моделированию панкреатита у свиньи. Окраска гематоксилином и эозином. х 1000
Обсуждение
Структурные изменения в миокарде (повреждение кардиомиоцитов в виде их пересокращений и значительным отеком интерстициальной ткани) могут быть связаны с циркуляцией медиаторов воспаления [1], а также действием на сердце специфического фактора депрессии миокарда, вырабатываемого поджелудочной железой при различных стрессовых состояниях [3]. Таким образом, причиной кардиодистрофии при остром деструктивном панкреатите является воспалительная реакция системного характера, ведущая в итоге к развитию множественной полиорганной дисфункции.
Библиографическая ссылка
Андреева С.Д. СТРУКТУРНЫЕ ИЗМЕНЕНИЯ МИОКАРДА ПРИ ЭКСПЕРИМЕНТАЛЬНОМ ДЕСТРУКТИВНОМ ПАНКРЕАТИТЕ У СВИНЕЙ // Международный журнал экспериментального образования. – 2014. – № 5-1. – С. 9-12;
URL: https://expeducation.ru/ru/article/view?id=5616 (дата обращения: 03.11.2019).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
МОРФОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ МИОКАРДА ПРИ ЭКСПЕРИМЕНТАЛЬНОМ ОСТРОМ ДЕСТРУКТИВНОМ ПАНКРЕАТИТЕ
- Авторы
- Файлы
- Ключевые слова
Андреева С.Д.
1
1 ФГБОУ ВПО «Вятская государственная сельскохозяйственная академия»
Воспалительный процесс при панкреатите не ограничивается тканью железы, а носит системный характер с вовлечением в патологический процесс других жизненно важных органов (легкие, сердце, почки, печень). Во внутренних органах крыс при экспериментальном остром деструктивном панкреатите (ЭОДП) наблюдаются нарастающие процессы воспаления, альтерации и расстройства микроциркуляции.
Цель исследования – изучить морфологические изменения миокарда крыс при ЭОДП на 40 беспородных белых крысах обоего пола массой 180–220 г. Криовоздействие на селезеночный сегмент поджелудочной железы осуществлялось хлорэтилом в течение 1 минуты с последующим исследованием аутоптатов внутренних органов (сердце, поджелудочная железа) через 1 час и на 1–3–7–14-е сутки после операции с помощью световой микроскопии и окраской гистологических препаратов гематоксилином и эозином и по Ван-Гизону. При микроскопическом исследовании поджелудочной железы было установлено, что в ней развивался деструктивный панкреатит с образованием фокусов некроза и демаркационного воспаления. Через 1 час ЭОДП в миокарде отмечались участки пересокращений кардиомиоцитов и выраженного интерстициального отека. Через 24 часа после операции в миокарде отмечено полнокровие сосудов микроциркуляторного русла с единичными диапедезными кровоизлияниями. На 3 сутки дистрофические изменения в органах увеличились, уровень расстройств микроциркуляции усилился. К 7-м суткам эксперимента в миокарде преобладали очаговая бурая атрофия кардиомиоцитов и незначительный отек стромы. На 14-е сутки ЭОДП наблюдалось полнокровие сосудов и очаговые кровоизлияния между волокнами кардиомиоцитов. Структурные изменения в миокарде (повреждение кардиомиоцитов в виде их пересокращений и значительным отеком интерстициальной ткани) могут быть связаны с циркуляцией медиаторов воспаления, а также действием на миокард специфического фактора депрессии миокарда, вырабатываемого поджелудочной железой при различных стрессовых состояниях. Таким образом, причиной структурных повреждений миокарда при остром деструктивном панкреатите является воспалительная реакция системного характера, ведущая в итоге к развитию множественной полиорганной дисфункции.
Библиографическая ссылка
Андреева С.Д. МОРФОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ МИОКАРДА ПРИ ЭКСПЕРИМЕНТАЛЬНОМ ОСТРОМ ДЕСТРУКТИВНОМ ПАНКРЕАТИТЕ // Современные наукоемкие технологии. – 2013. – № 3. – С. 104-104;
URL: https://top-technologies.ru/ru/article/view?id=31555 (дата обращения: 03.11.2019).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
Острый панкреатит — это воспалительно-некротическое поражение поджелудочной железы, в основе которого лежат процессы ферментного аутолиза («самопереваривания») панкреатоцитов с последующим развитием некроза, дегенерации железы и возможным присоединением вторичной инфекции.
Классификация (по Савельеву В.С.).
Формы острого панкреатита:
Отечный панкреатит.
Стерильный панкреонекроз:
по характеру поражения: жировой, геморрагический, смешанный;
по масштабу поражения: мелкоочаговый, крупноочаговый, субтотальный, тотальный.
Осложнения острого панкреатита включают: парапанкреатический инфильтрат, инфицированный панкреонекроз, панкреатогенный абсцесс, псевдокисту, панкреатогенный ферментативный асцит-перитонит, инфицированный перитонит, септическую флегмону забрюшинной клетчатки, механическую желтуху, аррозивное кровотечение, внутренние и наружные дигестивные свищи.
Этиология и патогенез. Острый панкреатит возникает из-за нарушения оттока панкреатического сока в поджелудочную железу. В результате этого растет давление в панкреатических протоках, повреждаются ацинозные клетки поджелудочной железы, что ведет к выходу из этих клеток протеолитических и липолитических ферментов, вызывающих ферментативный некроз и процесс «самопереваривания» панкреатоцитов с последующим возможным присоединением гнойной инфекции. Таким образом, острый панкреатит в не осложненной его форме – процесс асептический, не связанный с какими-либо микробами. Он может начаться и закончиться без присоединения инфекции. Но в некоторых тяжелых осложненных случаях некротизированные ткани поджелудочной железы могут инфицироваться кишечной микрофлорой, что значительно ухудшает состояние больного и оставляет меньше шансов на его выздоровление.
Причинами развития острого панкреатита являются желчнокаменная болезнь, стеноз фатерова сосочка, прием алкоголя и потребление обильной жирной пищи, травма поджелудочной железы и др.
Ведущая роль в патогенезе острого панкреатита принадлежит ферментам поджелудочной железы. Происходит ферментативный аутолиз ткани железы с развитием воспалительной реакции и образованием микротромбов. Прогрессирующее течение острого панкреатита характеризуется панкреатогенной токсемией, гемодинамическими нарушениями, угнетением функции паренхиматозных органов и постнекротическими осложнениями.
Многими поддерживается следующая схема динамики развития тяжелого приступа панкреатита – неделя за неделей.
1-я неделя – воспаление, когда образуется воспалительный инфильтрат, который состоит из поджелудочной железы и окружающих структур (так называемая панкреатическая флегмона);
2-я неделя – некроз, когда в некротический процесс вовлекаются поджелудочная железа и окружающие структуры. Тяжесть состояния при этом зависит от глубины и распространенности некротического процесса, от присоединения вторичной инфекции, от образования в сальниковой сумке так называемых острых перипанкреатических жидкостных скоплений, которые могут рассосаться самостоятельно или трансформироваться в панкреатическую ложную кисту;
3-я неделя – инфицирование, когда микрофлора может проникнуть из близлежащей толстой кишки и вызвать инфицирование некротических масс или ложной кисты;
4-я неделя – исход заболевания, который при благоприятном течении может выразиться в рассасывании неинфицированной некротизированной ткани с выздоровлением больного или в формировании панкреатического абсцесса как результата вторичного инфицирования этой некротизированной ткани поджелудочной железы и окружающих ее структур.
Анамнез Острый панкреатит начинается внезапно, после приема острой, жирной пищи или алкоголя. У большинства больных в анамнезе имеются указания на желчнокаменную болезнь, гастрит, дуоденит, язвенную болезнь или травму живота. Большинство приступов острого отечного панкреатита протекают в слабовыраженной или умеренной форме и разрешаются самостоятельно. Неосложненный приступ острого панкреатита – это, как правило, «болезнь одной недели». Отсутствие тенденции к выздоровлению и сохраняющиеся более 7 дней симптомы воспаления поджелудочной железы могут свидетельствовать о развивающихся осложнениях.
Жалобы на интенсивные, порой очень сильные боли в эпигастрии, опоясывающего характера. Боли иррадиируют в спину, левую и правую лопатку, в область сердца. Наблюдается мучительная многократная рвота с примесью желчи. Рвота не приносит облегчения.
Обследование больного. Особенности клинических проявлений зависят от степени и распространенности морфологических изменений в железе.
При остром отечном панкреатите общее состояние средней тяжести. Больные беспокойны, мечутся в постели, иногда принимают коленно-локтевое положение. Кожные покровы бледные. Нередко наблюдается иктеричность склер и желтуха, обусловленные нарушениями оттока желчи. Температура тела нормальная. Наблюдается умеренная тахикардия. Артериальное давление обычно нормальное. Язык суховат, обложен белым или зеленоватым налетом. Осмотр живота выявляет умеренное вздутие в эпигастральной области, незначительное отставание в акте дыхания. Перкуторно определяется тимпанический звук. При поверхностной пальпации живот мягкий, слегка или умеренно болезненный в эпигастрии (в виде поперечной полосы). Глубокая пальпация выявляет более значительную болезненность в проекции поджелудочной железы. Иногда пальпируется увеличенный и болезненный желчный пузырь. Аускультативно отмечается некоторое ослабление перистальтики кишечника.
Специальные симптомы острого панкреатита:
Симптом Воскресенского — исчезновение пульсации брюшной аорты в эпигастральной области при глубокой пальпации.
Симптом Керте — легкое напряжение брюшных мышц или ригидность их в эпигастрии и болезненность по ходу поджелудочной железы.
Симптом Мейо — Робсона — болезненность при пальпации в реберно-позвоночном углу слева.
Симптомы Ортнера, Мюсси обычно положительны слева.
При панкреонекрозе общее состояние тяжелое. Больные обычно лежат в полусогнутом положении, малоподвижны. При выраженной интоксикации может наблюдаться возбуждение, бред, развитие делириозных психозов. Кожные покровы бледные, выявляется акроцианоз, сосудистые пятна, мраморный рисунок на коже туловища. Температура тела повышена, при гнойно-септических осложнениях она приобретает гектический харак茥ер. Пульс значительно учащен, при тяжелой интоксикации — 120 и более ударов в минуту. Артериальное давление снижено, иногда у больных наблюдается коллапс. Отмечается одышка, наиболее выраженная у больных с тяжелой интоксикацией. Язык сухой, обложен. При осмотре живота определяется значительное его вздутие, причем в основном в эпигастральной области за счет пареза поперечной ободочной кишки, корень брыжейки которой вовлекается в воспалительный процесс. Перкуторно определяют тимпанический звук, иногда в боковых отделах живота — притупление за счет свободной жидкости в брюшной полости (ферментативный перитонит). Поверхностная пальпация выявляет выраженную болезненность и ригидность брюшных мышц в эпигастрии. Глубокая пальпация позволяет обнаружить панкреатогенный инфильтрат в эпигастральной области в проекции поджелудочной железы. Иногда выявляется увеличение печени и желчного пузыря. Аускультативно перистальтика резко ослаблена, при тяжелом перитоните — отсутствует. Симптомы Воскресенского, Керте, Мейо — Робсона, Ортнера, Мюсси положительны.
Кроме того, могут выявляться следующие симптомы, связанные с нарушением проницаемости сосудистой стенки на фоне гиперферментемии, имбибиции подкожной жировой клетчатки эритроцитами и продуктами химических превращений гемоглобина.
Симптом Куллена — желтовато-цианотичная окраска в области пупка.
Симптом Грея — Тернера — цианоз кожи живота.
Симптом Мондора — появление фиолетовых пятен на коже лица и туловища.
При наличии панкреатогенного перитонита появляется симптом Щеткина — Блюмберга.
Диагностика. При легком течении острого панкреатита (отечной его форме) выявляется умеренный лейкоцитоз, сдвиг лейкоформулы влево. Характерно повышение содержания в крови амилазы. При повышении давления в системе желчных путей из-за сдавления их увеличенной головкой поджелудочной железы определяется гипербилирубинемия. В моче наблюдается повышение содержания диастазы свыше 128 ед., уменьшается суточный диурез. Также в моче можно выявить наличие трипсиногена, который в норме не определяется.
При тяжелом течении острого панкреатита (панкреонекрозе) исследование крови выявляет выраженный лейкоцитоз, значительный сдвиглейкоформулы влево, лимфоцитопению. При затяжном течении заболевания, гнойно-септических осложнениях наблюдается анемия. Повышается содержание в крови ферментов поджелудочной железы (амилазы, трипсина, липазы), сахара. Значительное повышение уровня сахара крови можно объяснить обширным некрозом поджелудочной железы, включая островки Лангерганса, поврежденные клетки которых не в состоянии вырабатывать инсулин. При нарушении оттока желчи в двенадцатиперстную кишку увеличивается содержание билирубина в крови. У больных наблюдается олигурия вплоть до анурии при развитии острой почечной недостаточности, появляется трипсиноген и повышается содержание диастазы в моче. Исключением является полное расплавление железы, когда содержание диастазы в моче не только не повышено, но может быть снижено. Кроме того, в моче выявляется наличие сахара, белка, эритроцитов, цилиндров.
Из инструментальных методов исследования при остром панкреатите основным является УЗИ, которое выполняется всем больным с этой патологией. Основными признаками острого панкреатита при этом являются увеличение поджелудочной железы в объеме (переднезадний размер головки поджелудочной железы – более 30 мм), неоднородность ее структуры и нечеткость, размытость ее контуров.
Компьютерная томография – очень информативный метод при остром панкреатите, позволяющий более достоверно судить о состоянии поджелудочной железы, окружающей ее клетчатки и соседних анатомических структур. Метод особенно ценен при тяжелых и осложненных формах заболевания, формировании панкреатогенных инфильтратов и гнойников сальниковой сумки, забрюшинных флегмон.
Лапароскопия при панкреонекрозе позволяет увидеть в брюшной полости характерный геморрагический выпот, при лабораторном исследовании которого находят высокое содержание ферментов поджелудочной железы. О жировом некрозе свидетельствуют характерные «стеариновые бляшки», которые в виде мелких белесых пятен покрывают поверхность анатомических структур брюшной полости, содержащих жир в большом количестве – большой и малый сальник, кишечную брыжейку. Иногда обнаруживается растянутый, увеличенный в размере желчный пузырь – признак желчной гипертензии вследствие сдавления холедоха увеличенной головкой поджелудочной железы.
На обзорной рентгенограмме при панкреонекрозе в левой плевральной полости нередко определяют жидкость в реберно-диафрагмальном синусе (за счет распространения воспаления с поджелудочной железы на диафрагмальную плевру). Экскурсия диафрагмы слева ограничена.
Лечение. Основной метод лечения острого панкреатита – консервативный. Он проводится во всех случаях легкого течения панкреатита (отечный панкреатит) и в большинстве случаев стерильного панкреонекроза. К хирургическому вмешательству приходится прибегать при развитии осложнений – гнойно-септических, аррозионно-геморрагических, механической желтухе, сопутствующем деструктивном холецистите, а также в случае обширных неинфицированных панкреатических и парапанкреатических некрозов, при формировании ложных кист.
1. Консервативное лечение острого панкреатита заключается, прежде всего, в создании «функционального покоя» поджелудочной железе, чтобы свести к минимуму ее экзокринную функцию и тем самым разорвать порочный круг процесса аутолиза железы. С этой целью применяются постельный режим, полный голод, холод на эпигастральную область, назогастральный зонд в случае пареза желудка с аспирацией его содержимого, парентеральное введение октреотида (сандостатина, соматостатина), снижение кислотности желудочного сока (блокаторы «протонной помпы» — омепразол, лосек, или блокаторы Н2-гистаминовых рецепторов – квамател), атропин подкожно.
2. Другим направлением консервативной терапии является ингибиция циркулирующих в крови протеолитических ферментов путем в/в введения контрикала или его аналогов.
3. Очень важным компонентом лечения является сбалансированная инфузионная терапия (в/в введение физиологического раствора хлорида натрия, 5% раствора глюкозы и др.), которая бы восполняла дефицит циркулирующей крови, оказывала дезинтоксикационное действие и улучшала микроциркуляцию.
4. С первого же дня течения тяжелой формы панкреатита (панкреонекроза) показано в/в введение антибиотиков широкого спектра действия с целью профилактики гнойно-септических осложнений. Оптимальным является применение имипенема (тиенама) илиᕻмеронема.
5. Для профилактики синдрома диссеминированного внутрисосудистого свертывания крови показано введение гепарина, лучше в виде низкомолекулярных его форм (клексана, фраксипарина или фрагмина).
6. В случае выраженной и нарастающей интоксикации организма показаны внепочечные способы очищения крови – плазмаферез, гемосорбция и др.
Хирургическое лечение тяжелых форм острого панкреатита – будь то инфицированный или неинфицированный панкреонекроз – заключается в удалении некротизированных тканей. Основные цели при операции:
· эвакуировать некротические и инфицированные субстраты,
· дренировать токсические продукты, гной,
· предотвратить дальнейшее накопление этих продуктов,
· избежать повреждения соседних органов и сосудов.
В настоящее время используется 3 оперативных подхода в зависимости от распространенности инфицированного панкреонекроза и тяжести заболевания:
1. Очищение, широкое дренирование и закрытие живота. Дальнейшие вмешательства выполняются «по необходимости»,
2. Локальная ирригация сальниковой сумки через дренажные трубки в течение нескольких недель, с последующей повторной операцией «по необходимости»,
3. Метод лапаростомии, когда живот оставляют открытым, и планируют релапаротомии для повторного очищения от некротизированных тканей.
Если до или во время операции выявляется желчная гипертензия с механической желтухой, вызванная сдавлением увеличенной отечной головкой поджелудочной железы общего желчного протока, появляются показания для наложения декомпрессионной холецистостомы.
Источник
