Дрожь во всем теле при панкреатите
Теоретические сведения о симптомах такого заболевания поджелудочной железы, как острый и хронический панкреатит.
Медики выделяют две формы панкреатита — острый и хронический панкреатит. Клиника обоих форм болезни имеет общие признаки с различными симптомами и способами лечения. Острый панкреатит развивается быстро, требует незамедлительного лечения, в том числе, хирургическое вмешательство. В тяжелых случаях острая стадия панкреатита может привести к кровотечению, инфекциям, образованию кист, сердечной и почечной недостаточности, и даже к летальному исходу. Основными причинами острого панкреатита являются камни в желчном пузыре, злоупотребление алкоголем, злоупотребление различными агрессивными лекарственными препаратами и вирусные инфекции.
Железа продуцирует сок, содержащий белки, микроэлементы, электролиты и бикарбонаты. При поступлении пищи в двенадцатиперстную кишку, туда же попадает и сок, который своими амилазами, липазами и протеазами, так называемыми панкреатическими ферментами, расщепляет пищевые вещества и содействует их всасыванию стенками тонкой кишки.
Хронический панкреатит является долгосрочным, устойчивым воспалением поджелудочной железы, в результате которого происходит постепенное разрушение ее тканей. Самая распространенная причина возникновения заболевания — злоупотребление алкогольными напитками. При хроническом панкреатите внешние симптомы могут не проявляться в течение многих лет.
Острый панкреатит характеризуется признаком внезапности и четкой причинно-следственной связью между приемом чрезмерно жирных или жареных продуктов питания, употреблением большого количества алкоголя, или большого количества еды после диеты, и приступами боли. Болевые ощущения при острой форме панкреатита отличаются своими индивидуальными признаками, а именно: боль, проявляемая с возрастающей интенсивностью, локализована в области желудка и имеет сверлящий характер.
Болевые ощущения в большинстве случаев сопровождаются рвотой, общей физической ослабленностью организма, учащенным сердцебиением, желтоватым налетом на языке и сухостью слизистых оболочек рта.
Симптомы панкреатита в хронической форме характеризуются цикличностью процесса. Обострение заболевания сменяется периодом ремиссии, затем цикл повторяется. Основным симптомом хронического панкреатита различной степени тяжести является резкое сокращение объема секрецируемого инсулина и панкреатического сока.
Хронический панкреатит также как и острый характеризуется болевыми ощущениями. Они отличаются меньшей интенсивностью, ранним проявлением, и более разнообразным характером. Часто при хроническом панкреатите происходит существенное уменьшение массы тела. Более того, вследствие ослабления функции продуцирования пищеварительного секрета поджелудочной железой, устранить этот дисбаланс и привести массу тела в нормальное состояние представляется невозможным.
Немецкие специалисты в области лечения заболеваний поджелудочной железы специально для экстренных случаев разработали и предлагают своим клиентам памятку из 8 пунктов, описывающих типичную симптоматику болезни, и призванную облегчить ее распознание в тот момент, когда в отсутствие профессионального врача-диагноста перед ними стоит насущный вопрос, к специалисту какого профиля необходимо обратиться при наличии таких характерных признаков, и в целом побудить к обращению за квалифицированной медицинской помощью.
1. Боль в животе

Боли в животе характерны при остром панкреатите, и ощущаются в верхней части живота, чуть ниже грудины ближе к области спины. Если причиной болезни являются камни в желчном пузыре, боль развивается внезапно и становится чрезвычайно интенсивным в течение нескольких минут. Если заболевание возникло в результате злоупотребления алкоголем — интенсивность болевых ощущений нарастает постепенно, в течение нескольких дней. Наблюдается небольшое вздутие живота. Боль обостряется при приеме пищи, кашле, ходьбе или глубоком дыхании. Ослабление боли может происходить в положении сидя, подавшись немного вперед. Для купирования острого болевого синдрома необходимы обезболивающие препараты.
При хроническом панкреатите боль может выражаться следующими двумя симптомами, которые могут длиться в течение нескольких дней. Постоянная боль, ощущаемая в верхней части живота, нарастающая с течением времени. И периодические усиления и ослабления болевых ощущений.
2. Тошнота и Рвота
Тошнота и рвота — второй квалифицирующий признак острого панкреатита. Позывы к рвоте, и сам рвотный процесс не уменьшают боль и не могут помочь от нее избавиться. При тяжелых формах рвоты может развиться процесс обезвоживания организма.
3. Озноб и упадок сил
При остром панкреатите, озноб может проявиться через несколько часов после того, как начинается боль, температура тела при этом редко превышает 38 гр С. Может наблюдаться резкое изменение кровяного давления — оно может стать либо слишком высоким, либо слишком низким. Человек чувствует физическую ослабленность и вялость. Дыхание и пульс немного учащаются.
5. Изменения в дефекации

Зловонный кал жирной консистенции является признаком хронического панкреатита. Такого рода каловые массы образуются в результате непереваривания пищи надлежащим образом пищеварительной системой, а также по причине неусваиваемости пищи из-за ее нерасщепления соответствующим секретом. Признаком панкреатита является и кал светлого цвета, содержащий капли масла и непереваренные куски пищи.
6. Потеря веса

Дефицит массы тела свойственен обеим формам панкреатита. При остром панкреатите происходит сравнительно незначительное уменьшение массы тела, вызванное отказом от пищи из-за острой боли, тошноты и рвоты. При хроническом панкреатите потеря веса происходит медленно. Процесс растягивается на нескольких месяцев и, даже, лет. Причина — не надлежащее поглощение пищи вследствие сбоя в работе поджелудочной железы.
7. Высокий уровень сахара в крови и диабет

Согласно статистике в 35% случаев острый и хронический панкреатит со временем является причиной другого заболевания — диабета. Характерными признаками диабета являются: повышенная жажда, мочеиспускание и аппетит. Диабет может осложнить протекание хронического панкреатита, поскольку в результате болезни разрушаются клетки вырабатывающие инсулин.
8. Вздутие живота
Асцит — это связанное с панкреатитом состояние, при котором жидкость накапливается в брюшной полости. При таких обстоятельствах брюшная полость может расшириться до объема затрудняющего дыхание.
Другой причиной вздутия живота является непроходимость кишечника, обусловленная смещением желудка и части кишечника в результате увеличения поджелудочной железы, пораженной панкреатитом. Около 20% людей с диагнозом острый панкреатит страдают вздутием живота.
Источник
Обычное переедание, злоупотребление алкоголем и множество других факторов могут вызвать панкреатит. Такая дисфункция поджелудочной железы – одна из самых распространенных причин обращения к гастроэнтерологу. Что собой представляет панкреатит, и какие причины его возникновения? Нужна ли диета в такой ситуации, и какой она должна быть? Ответы на вышеуказанные вопросы и другую полезную информацию по теме можно найти в этой статье.
Панкреатит является воспалительно-дистрофическим заболеванием поджелудочной железы, которое протекает в острой либо хронической форме.
Коды, согласно МКБ-10:
К86.0 – при алкогольной форме патологии;
К86.1 – инфекционный, рецидивирующий, неясной этиологии.
Панкреатит: основные причины и возможные осложнения
Помимо гастрономической несдержанности, о которой уже упоминалось выше, факторами, провоцирующими первичную форму заболевания, могут быть:
- дисфункция обмена кальция в организме и ЖКБ;
- злоупотребление алкоголем (в 70% случаев чревато хроническим воспалением ПЖ);
- курение;
- прием антибиотиков и некоторых других лекарственных средств;
- травмы брюшной полости.
Болезнь нередко передается «по наследству».
Несвоевременное обращение к доктору и отсутствие своевременной терапии чревато:
- нарушением обмена веществ;
- образованием кисты;
- развитием сахарного диабета;
- онкопатологией.
Симптомы панкреатита
Клиническая картина заболевания отличается разнообразными проявлениями. Специалисты отмечают даже гипердиагностику недуга. В 70 случаях из 100 обращений предварительные выводы врачи делают на основе лишь жалоб больного и клинического обследования. Но, как правило, «страхуются», назначая: КТ или УЗИ органов брюшной полости, лабораторные исследования (определение глюкозы и амилазы крови, копроскопия, фекальная эластаза).
По отношению к панкреатиту вместо понятия «симптомы» более уместно использовать термин синдром, подразумевающий проявления болезни с единым патогенезом.
В наиболее общем виде, можно выделить 7 синдромов, сопровождающих это заболевание.
- Боль – является признаком панкреатита в 100% случаев. Подавляющая часть пациентов отмечает неприятные ощущения, появляющиеся через 15-25 минут после приема пищи, обычно в эпигастрии и/или левом подреберье. Изредка жалуются на боли вокруг пупка или «высокие» (в грудной клетке).
- Аллергический синдром — крапивница, риносинусопатия, экзема.
- Диспепсический синдром — тошнота и/или многократная рвота, проблемы с аппетитом, изжога, частая отрыжка.
- Вздутие живота, частый стул, гиповитаминоз, ломоту и боли в костях, снижение веса объединяет синдром внешнесекреторной недостаточности.
- Синдром эндокринных нарушений сопровождает постоянное ощущение недоедания, слабость, потливость, дрожь (тремор) во всему теле.
- Тромбогеморрагический синдром.
- В отдельных случаях возникает сдавливание органов, соседствующих с ПЖ, в результате чего могут образовываться: кишечная непроходимость, желтуха (механическая), икота.
Какая диета при панкреатите, рассказывает врач
Основа питания – лечебный стол №5. Энергетическая ценность рациона – 2000-2500 ккал.
Суточное распределение нутриентов:
От алкоголя и сигарет необходимо полностью отказаться.
Пациентам рекомендуют до полного выздоровления не употреблять в пищу: бульоны (мясные, грибные), а также блюда жирные и жареные, копчености. В ограниченном количестве можно есть овощи, фрукты, молоко и производные продукты. Основа рациона – каши-размазни, супы (на воде), мясо отварное и запеченное (телятина, курица). Температура блюд — 15-60ºС.
В продолжение темы:
Диагностика хронического панкреатита.
Панкреатит: лечение травами.
Боли при панкреатите: причины, характеристики, лечение.
Полезно по теме:
Источник
Расскажем о проявлениях заболеваний поджелудочной железы, позволяющих заподозрить болезнь и вовремя обратиться к врачу. Нужно знать, что внешние симптомы и жалобы при разных формах поражения органа могут быть очень похожими. Только врач способен установить верный диагноз после осмотра, получения данных лабораторных анализов и инструментальных исследований.
Болезни, поражающие поджелудочную железу, делятся на несколько групп:
- пороки развития;
- травмы и повреждения;
- воспалительные процессы;
- паразитарные болезни;
- камни;
- кисты;
- свищи;
- нарушения кровообращения;
- профессиональные заболевания;
- опухоли.
Острый панкреатит
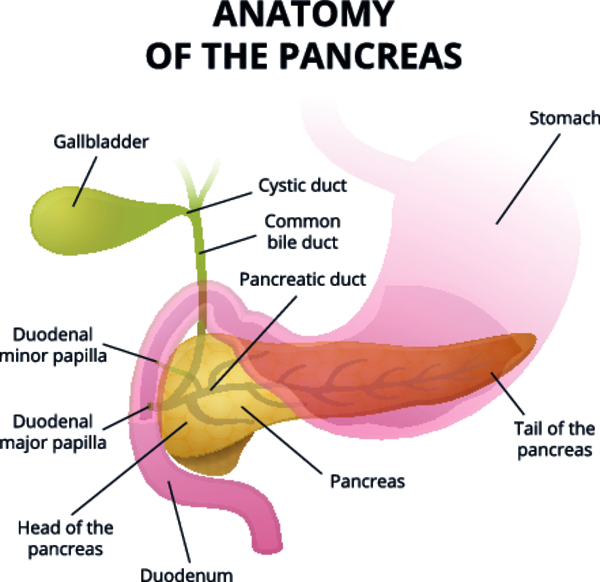
Поражение поджелудочной железы, возникающее остро, сопровождающееся воспалением и некрозом ее тканей, называется острым панкреатитом. Болезнь начинается внезапно и быстро прогрессирует, приводя к тяжелому состоянию больного.
Появляются признаки «острого живота»:
- интенсивные жгучие, давящие боли в области пупка, в левом подреберье, часто опоясывающие, облегчающиеся в коленно-локтевом положении;
- повторяющаяся неукротимая, мучительная рвота, не вызывающая облегчения у больного;
- запор и вздутие живота;
- лихорадка, слабость, отсутствие аппетита, головная боль.
При осмотре можно увидеть сухой, обложенный налетом язык. Пальпация (прощупывание) живота очень болезненна. Мышцы брюшной стенки в начале процесса мягкие, но затем они становятся напряженными и препятствуют глубокой пальпации. Кал в результате нарушения переваривания жиров становится грязно-серого цвета, приобретает жирный блеск, неприятный запах, жидкую консистенцию.
При тяжелом течении болезни, когда ферменты разрушенной железы поступают в кровеносное русло, появляются синюшные пятна и кровоизлияния на коже брюшной стенки, возле пупка, на ягодицах. Возможно резкое снижение артериального давления, нарушение сознания (коллапс).
Иногда развивается психоз: больной возбужден, суетлив, у него дрожат руки, появляются эпизоды затемненного сознания и галлюцинации, а затем он впадает в стопор, почти не реагируя на внешние раздражители.
При обширном некрозе поджелудочной железы смерть больного может произойти даже в первый день болезни. Поэтому если после приема жирной или острой пищи в сочетании с алкоголем (особенно сладкими напитками наподобие ликеров) у человека появляются боли в животе, нужно немедленно обращаться к врачу.
Хронический панкреатит
Тяжелый острый панкреатит может перейти в хроническую форму. Это заболевание также часто сопровождает желчнокаменную болезнь, холецистит, язвенную болезнь желудка. Для него характерны обострения длительностью до 3 дней.
Боль располагается в верхней трети живота и под левым ребром. Часто она опоясывающая, то есть распространяется через левый бок в спину (это характерный признак болезней поджелудочной железы). Когда боли ощущаются вокруг пупка, то они могут иррадиировать («отдавать») в бедро или пах.
Неприятные ощущения могут быть сильнее в положении пациента на спине. Если больной сидит, наклонившись вперед, боль может отступать. Такое вынужденное положение довольно характерно для обострения панкреатита. Болезненность уменьшается и в коленно-локтевой позе. Болевой синдром постоянный, усиливается после приема горячей или холодной, жирной, кислой и острой пищи, алкоголя. Иногда любая еда вызывает усиление неприятных ощущений.
Пациент жалуется на диспептические расстройства. Они включают подташнивание, урчание и ощущение переливания в кишечнике, его вздутие. Больной испытывает отвращение к жирной пище. В тяжелых случаях, когда выработка ферментов сильно нарушена, появляются поносы. Испражнения при этом обильные, с жирным блеском, неестественным запахом. После смывания на поверхности унитаза остаются жирные следы.
Появляется многократная рвота. Снижается масса тела. Характерно отсутствие аппетита, что крайне неприятно для пациента. Диспепсия вначале наблюдается лишь периодически, при обострениях, а затем становится постоянной.
Дальнейшее развитие болезни сопровождается усиливающейся слабостью, снижением работоспособности. Иногда развиваются психические расстройства: возбуждение, агрессивность.
При сдавлении поджелудочной железой желчного протока возникает желтушная окраска кожи и склер, зуд, обесцвечивание каловых масс и мочи.
При обширном поражении возникают признаки сахарного диабета: жажда, частое мочеиспускание, потливость.
Если хронический панкреатит не лечить, впоследствии разовьются его осложнения: кисты и абсцессы (гнойники) железы, вторичный сахарный диабет.
Рак поджелудочной железы
Злокачественная опухоль – одно из самых тяжелых поражений поджелудочной железы. Поэтому важно знать о симптомах болезни, чтобы вовремя обратиться за помощью.
Вначале рак ничем себя не проявляет. Постепенно появляются неспецифичные симптомы, напоминающие признаки гастрита, панкреатита, холецистита, например, болезненность в верхней трети живота и правом подреберье. Они иррадиируют в спину, усиливаются в положении лежа на спине.
Затем появляются выраженные болевые ощущения в верхних отделах живота. Одновременно появляются признаки сдавления окружающих органов: желтуха, кожный зуд, тошнота и рвота. Если опухоль прорастает панкреатический проток, возникают запоры, поносы, выделение жира с калом, быстрое снижение массы тела.
Больной жалуется на слабость, отсутствие аппетита, плохое самочувствие, депрессию. Обычные лекарства «от панкреатита» не приносят ему облегчение.
Опухоль тела и хвоста железы сопровождается сильной болью в пояснице или эпигастрии, резким снижением массы тела, развитием сахарного диабета. Довольно специфично появление мигрирующего тромбофлебита – воспаления вен. При этом на нижних конечностях появляются участки покраснения и отека кожи, болезненных извитых вен.
Диагноз на ранних этапах представляет трудности, однако при использовании современной техники (например, магнитно-резонансной томографии) шанс выявить опухоль возрастает. Чем раньше врачи выполнят операцию, тем выше вероятность благоприятного исхода болезни.
К какому врачу обратиться
Лучше всего осведомлен о болезнях поджелудочной железы врач-гастроэнтеролог. Однако сначала можно посетить терапевта или семейного врача для предварительной диагностики. По их направлению пациенту проведут УЗИ панкреато-билиарной зоны, возьмут общий и биохимический анализы крови.
Загрузка…
Посмотрите популярные статьи
Источник
Главная —
Заболевания —
Панкреатит
Панкреатит — это группа заболеваний, при которых происходит воспаление ткани поджелудочной железы. Ферменты – вещества, которые вырабатываются поджелудочной железой для переваривания пищи, – начинают действовать в самой железе, а не в просвете двенадцатиперстной кишки, куда попадает готовая для переваривания пища из желудка. В результате этого происходит аутолиз (самопереваривание) тканей поджелудочной железы. Проникая в кровеносное русло, панкреатические ферменты разносятся по всему организму, вызывая сильнейшую интоксикацию (отравление) организма.
Симптомы панкреатита
При остром панкреатите симптомы ярко выражены. В первую очередь это:
- боли в животе (в верхней половине живота). Боли очень сильные, иногда невыносимые, распирающего, жгучего характера, отдают в поясницу (так называемые « опоясывающие боли»). Иногда боль заставляет принимать вынужденное положение: больной ищет позу, при которой она на некоторое время утихает;
- тошнота, рвота (может быть неукротимой и не приносить облегчения больному);
- диарея (понос). Чаше всего наблюдается однократный или двукратный жидкий стул с частицами непереваренной пищи;
- слабость (до дрожи в конечностях), головокружение;
- повышение температуры тела до 37 – 38° С.
При хроническом панкреатите болевой синдром менее выражен. На первое место выходят симптомы нарушения пищеварительной (ферментная недостаточность) и эндокринной (гормональная) функции железы. Основными симптомами хронического панкреатита являются:
- боли (менее интенсивные, чем при острой форме заболевания) опоясывающего характера в верхних отделах живота. Как правило, они появляются после приема жирной или жареной пищи, алкоголя;
- тошнота, рвота (бывает реже, чем при острой форме панкреатита, но облегчения больному также не приносит);
- нарушения стула (по консистенции он напоминает кашицу, в нем присутствуют непереваренные остатки пищи);
- снижение веса. Это связано, с одной стороны, с хроническим нарушением кишечного пищеварения (из-за чего снижается количество всасываемых питательных веществ), с другой — боли, возникающие после приема пищи, изматывают, и возникает подсознательный страх перед ними (из-за чего происходит снижение аппетита вплоть до полного отказа от приема пищи).
Формы
В зависимости от течения болезни выделяют следующие формы.
- Острый панкреатит (симптомы ярко выражены и быстро развиваются).
- Острый рецидивирующий панкреатит (симптомы ярко выражены, они исчезают на некоторое время, а затем возникают снова).
- Хронический панкреатит (симптомы менее выражены, развиваются постепенно, могут практически отсутствовать длительное время, а затем усиливаться снова):
- обострение (усиление симптомов панкреатита);
- ремиссия (симптомы практически отсутствуют).
По характеру поражения тканей поджелудочной железы выделяют отечный и деструктивный панкреатит.
- Отечный панкреатит (воспаление и выраженный отек железы).
- деструктивный панкреатит, панкреонекроз (гибель ткани поджелудочной железы) – жировой (с выделением большого количество ферментов, разрушающих жиры), геморрагический (с кровоизлияниями в железу):
- мелкоочаговый (очаги гибели ткани органа небольших размеров);
- крупноочаговый (большие очаги гибели ткани поджелудочной железы);
- субтотальный (большая часть органа погибла);
- тотальный (разрушение всей железы). Также панкреонекроз в зависимости от присоединения инфекции подразделяют на стерильный (отсутствие инфекции в ткани поджелудочной железы), инфицированный (появление микроорганизмов в поджелудочной железе) и гнойный (развитие гнойного воспаления в органе).
В течении острого панкреатита выделяют следующие стадии:
- ферментативную (3-5 суток);
- реактивную (6-14 суток);
- секвестрацию (с 3-й недели);
- исход (болезнь существует 6 или более месяцев).
Хронический панкреатит делят на первичный и вторичный.
- Первичный (автономный) – возникает как самостоятельное заболевание.
- Вторичный (возникающий на фоне заболеваний желудочно-кишечного тракта):
- желчнокаменной болезни (образование камней в желчном пузыре);
- язвенной болезни двенадцатиперстной кишки (возникновение язвенных дефектов в слизистой оболочке двенадцатиперстной кишке).
Морфологически (в зависимости от характера поражения тканей железы) панкреатит бывает:
- паренхиматозным (поражается ткань железы);
- протоковым (ретенционный) – поражается область вокруг протоков железы, по которым происходит выделение панкреатического сока;
- псевдотуморозным (воспаленный участок железы сильно увеличивается в размерах, напоминая своим видом опухоль).
Причины
- Чрезмерное употребление алкоголя – выходит на первое место среди причин развития панкреатита.
- Курение.
- Желчнокаменная болезнь (образование камней в желчном пузыре).
- Другие заболевания печени и желчевыводящих протоков с нарушением оттока желчи: стриктуры (внутренние сращения) желчевыводящих путей, холангиты (воспаления желчных протоков), кисты (опухолеподобные образования, заполненные жидкостью) и опухоли.
- Погрешности в питании (несоблюдение режима приема пищи, злоупотребление жирной и жареной пищей).
- Прием большого количества лекарств, несоблюдение дозировок и режима приема, злоупотребление лекарствами без контроля врача.
- Травмы поджелудочной железы: тупая травма живота, травмы во время операции на органах живота.
LookMedBook напоминает: чем раньше Вы обратитесь за помощью к специалисту, тем больше шансов сохранить здоровье и снизить риск развития осложнений:
Диагностика
Диагноз панкреатита устанавливается на основании:
- анализа жалоб пациента и анамнеза заболевания (с чем связано возникновение симптомов и как развивалась картина заболевания);
- анализа данных анамнеза жизни (особенности образа жизни, вредные привычки, перенесенные заболевания);
- анализа семейного анамнеза (наличие у родственников данного заболевания);
- осмотра, пальпации (прощупывание живота);
- общего и биохимического анализа крови (с определением количества ферментов);
- УЗИ (ультразвуковое обследование) брюшной полости (печень, желчный пузырь, поджелудочная железа): с его помощью можно обнаружить характерные изменения в тканях железы, наличие осложнений, а также заболевания желчного пузыря и желчевыводящих путей (желчнокаменная болезнь — образование камней в желчном пузыре; холецистит — воспаление желчного пузыря), которые нередко являются причиной развития панкреатита;
- КТ (компьютерная томография) и МРТ (магнитно-резонансная томография), которые применяются для диагностики панкреатита реже, — как правило, если невозможно исключить опухолевый процесс;
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография – информативное исследование желчных и панкреатических протоков). С помощью фиброгастродуоденоскопа (эндоскопический прибор, которым проводится ФГДС) протоки заполняются контрастным веществом, и его распространение наблюдается рентгенологически. Данное исследование помогает обнаружить нарушения оттока желчи и панкреатического сока;
- лапароскопического исследования (исследование органов брюшной полости с помощью оптического прибора, который вводится в полость живота через маленький разрез на передней брюшной стенке), особенно при развернутой картине « острого живота» (сильные боли в животе с симптомами воспаления брюшины, которые невозможно снять консервативным лечением).
Возможна также консультация гастроэнтеролога.
посмотреть лучшие клиники по лечению панкреатита
BOOKIMED | Ваше здоровье — наш приоритет
Выбрать клинику
Лечение панкреатита
Лечение панкреатита следует начать, прежде всего, с обеспечения максимального покоя железе.
Иногда этот принцип характеризуют как « голод, холод и покой».
Для снижения выработки ферментов пациенту в первые сутки назначают голодание.
Для уменьшения боли и снижения повреждающего действия ферментов на ткань железы на область эпигастрия (верхний отдел живота) прикладывают пузырь со льдом. Пациенту необходим постельный режим и физический и эмоциональный покой. Также необходимы следующие меры.
- Массивная инфузионная терапия с целью выведения ферментов и токсинов из крови (внутривенное введение кровезамещающих растворов в больших количествах).
- Прием:
- спазмолитических препаратов (снимающих болезненный спазм);
- витаминов и антиоксидантов (вещества, снижающие окислительные процессы в тканях и уменьшающие повреждение ткани железы);
- препаратов, снижающих выделение ферментов поджелудочной железой;
- ферментов (заместительная терапия, которая применяется при хроническом панкреатите в случае выраженной ферментативной недостаточности). При неэффективности консервативного лечения, а также при развитии картины « острого живота» (из-за большого количества воспалительной жидкости в брюшной полости), при развитии панкреонекроза (гибель ткани железы) может потребоваться оперативное вмешательство.
Осложнения и последствия
К осложнениям острого панкреатита относятся:
- склонность к рецидивам (повторному появлению симптомов через короткий промежуток времени) или переход в хроническую форму (для острого панкреатита);
- недостаточность внутренних органов (полиорганная недостаточность) – крайне тяжелое состояние, возникающее из-за интоксикации (отравления организма), при котором все внутренние органы перестают полноценно выполнять свои функции;
- образование абсцессов (гнойников) или свищей (патологических ходов);
- развитие перитонита (воспаления брюшной полости);
- возникновение кровотечения из-за аутолиза (разрушения ткани железы собственными ферментами) и повреждения стенки сосуда.
Для хронического панкреатита характерны следующие осложнения:
- развитие механической желтухи (перекрытие желчевыводящих путей, в результате которого токсичные желчные пигменты поступают в большом количестве в кровоток, вызывая характерное желтушное окрашивание кожного покрова и интоксикацию (отравление организма));
- образование панкреатических свищей (патологических ходов, через которые панкреатическое содержимое поступает наружу или в полости организма – брюшную, грудную);
- непроходимость (отсутствие продвижения пищи) двенадцатиперстной кишки;
- образование кист (опухолеподобных образований, заполненных жидкостью) поджелудочной железы;
- возникновение сахарного диабета (заболевание, характеризующееся длительным повышением сахара крови).
Острый панкреатит – серьезное заболевание, поэтому его лечение должно проходить исключительно в условиях стационара под наблюдением специалистов.
Частые обострения хронического панкреатита оказывают негативное влияние на общее физическое и психическое состояние больного.
При выраженной ферментной недостаточности происходит потеря веса вплоть до кахексии (крайнее истощение), возможно развитие сахарного диабета.
Потому хронический панкреатит требует систематического лечения для перевода его в состояние стойкой ремиссии (отсутствие клинических проявлений) и предотвращения развития осложнений.
Профилактика панкреатита
Важнейшими принципами профилактики панкреатита являются:
- исключение (снижение количества употребления) алкоголя;
- исключение курения;
- соблюдение принципов рационального и питания;
- своевременная диагностика и лечение желчнокаменной болезни (образование камней в желчном пузыре) и других заболеваний желчевыводящих путей (стриктура – внутренние сращения желчевыводящих путей, холангит – воспаление желчных протоков).
Что делать при панкреатите?
Источник


