Доступ при операциях острый панкреатит
Оглавление темы «Лечение панкреатита. Острый холецистит.»:
1. Диагностические и лечебные аспекты острого панкреатита. Первая неделя панкреатита.
2. Панкреонекроз. Вторая неделя острого панкреатита.
3. Третья неделя острого панкреатита. Панкреатический абсцесс. Чрескожное дренирование.
4. Операция при остром панкреатите. Техника операции при остром панкреатите.
5. Три главных оперативных подхода при остром панкреатите.
6. Практически важные моменты операции при остром панкреатите.
7. Острый холецистит. Острый калькулезный холецистит.
8. Сопутствующая желтуха при остром холецистите. Консервативное лечение острого холецистита.
9. Хирургическое лечение острого холецистита. Экстренная холецистэктомия. Ранняя холецистэктомия.
10. Показания к экстренной холецистэктомии. Острый холецистит при циррозе печени.
Операция при остром панкреатите. Техника операции при остром панкреатите.
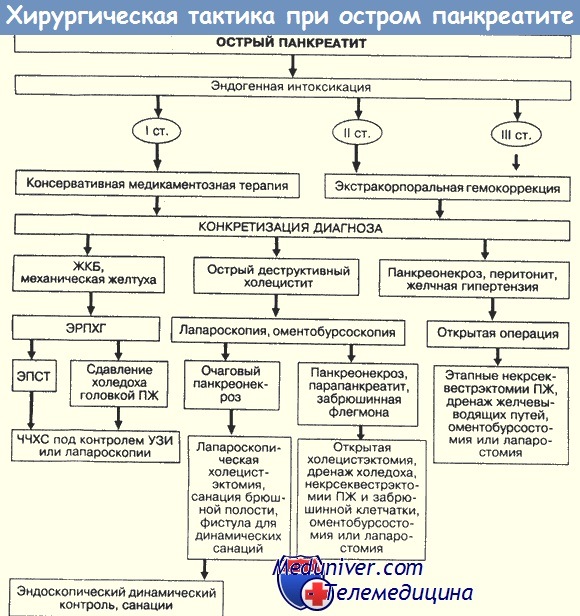
Хирургическое вмешательство по поводу инфицированного или неинфицированного панкреонекроза не имеет существенных различий и заключается в удалении некротизированных тканей. (Надеемся, что у вас не возникает слишком много поводов для операций при стерильном панкреонекрозе?)
Ключевые вопросы оперативного пособия:
• Время— ранняя или поздняя операция.
• Доступ —- чрез- или забрюшинный.
• Техника — резекция железы или удаление некротической ткани (некрэктомия).
• Завершение операции — закрытое или открытое (лапаростомия) ведение.
• Послеоперационное ведение — с продолжительной ирригацией панкреатического ложа или без нее.
• Повторная операция — плановая или срочная.
Вы можете достичь зоны некроза через фронтальный, чрезбрюшинный доступ или внебрюшинно — через разрез боковой стенки живота. Последнее предохранит брюшную полость от контаминации и уменьшит количество раневых осложнений, но эта техника «вслепую» чревата высоким риском повреждения ободочной кишки и ретроперитонеальной геморрагией.
Кроме того, указанный доступ затрудняет обнажение поджелудочной железы и некрэктомию. Мы предпочитаем длинный чрезбрюшинный поперечный разрез (шевронообразный) который обеспечивает достаточный доступ ко всей брюшной полости. Срединная лапаротомия также дает адекватный доступ, но манипуляции мовут быть затруднены предлежащей тонкой кишкой, особенно при планируемой повторные операции или при необходимости лапаростомии.
Внебрюшинные доступы приобретают значение в тех редких случаях, когда процесс локализуется в области хвоста, левых отделов железы или в области головки справа. Чаще всего эти доступы используют для удаления некротизированных жировых секвестров во время последующих повторных операций.
Ваши основные цели при операции:
— Эвакуировать некротические и инфицированные субстраты.
— Дренировать токсические продукты процесса.
— Предотвратить дальнейшее накопление этих продуктов.
— Избежать повреждения соседних органов и сосудистых структур.
Подчеркнем, что инфицированный панкреонекроз коренным образом отличается от других видов хирургической инфекции, с которыми вы встречаетесь, так как этот некроз склонен к прогрессированию, несмотря на заведомо адекватную очистку от некротизированных тканей и дренирование сальниковой сумки.
— Также рекомендуем «Три главных оперативных подхода при остром панкреатите.»
Источник
Хирургическое лечение острого панкреатита применяют лишь по особым показаниям: отсутствие эффекта от консервативной терапии, нарастание симптомов интоксикации и перитонита; выявление симптомов, указывающих на абсцесс поджелудочной железы или скопление гноя в полости малого сальника; сочетание панкреатита с деструктивной формой острого холецистита.
Существуют следующие типы оперативных вмешательств при остром панкреатите: тампонада и дренирование малой сальниковой сумки без рассечения брюшины над поджелудочной железой; тампонада и дренирование сальниковой сумки с рассечением брюшины, покрывающей поджелудочную железу; резекция некротически измененных отделов поджелудочной железы; биологическая тампонада большим сальником области поджелудочной железы; сочетание первых трех типов операций с вмешательствами на желчном пузыре, внепеченочных желчных протоках и фатеровом соске.
Существуют внутри- и внебрюшинные доступы к поджелудочной железе. Наиболее распространенным является верхне-срединная лапаротомия. Хороший доступ обеспечивает дополнительно поперечный разрез брюшной стенки, особенно в тех случаях, когда в период операции возникает необходимость в ревизии желчных путей.
Внутрибрюшинный доступ к поджелудочной железе может быть осуществлен одним из четырех путей. 1. Через желудочно-ободочную связку. Этот доступ наиболее удобен, поскольку позволяет осмотреть большую часть головки, тела и хвоста поджелудочной железы. Кроме того, он создает лучшие условия для изоляции сальниковой сумки от остальных отделов брюшной полости. 2. Через печеночно-желудочную связку. Этот доступ менее удобен и его целесообразно применять лишь при гастроптозе. 3. Через брыжейку поперечной ободочной кишки. Ограниченные возможности осмотра всей поджелудочной железы, трудности последующего дренирования полости малого сальника определяют редкое применение этого доступа. 4. Путем мобилизации двенадцатиперстной кишки (Т. Кохер) и обнажения таким образом головки поджелудочной железы. Этот доступ к поджелудочной железе может явиться лишь дополнением к предыдущим.
Из внебрюшинных доступов к поджелудочной железе имеют значение лишь два: 1) правосторонняя люмботомия (ниже XII ребра и параллельно ему), позволяющая обнажить головку поджелудочной железы, и 2) левосторонняя люмботомия для подхода к телу и хвосту поджелудочной железы. Эти доступы особенно показаны для дренирования абсцессов и флегмон ретроперитонеального пространства и могут применяться как дополнительные к внутрибрюшинному.
Тампонада и дренирование сальниковой сумки без рассечения брюшины, покрывающей железу, не обеспечивают оттока токсических веществ, содержащих активированные ферменты и расплавленные ткани поджелудочной железы. Поэтому наибольшее распространение получила операция с рассечением брюшины над железой с последующей тампонадой и дренированием сальниковой сумки. Б. А. Петров и С. В. Лобачев рекомендуют рассекать брюшину над железой 2—4 продольными разрезами, идущими от головки до хвоста железы. В. А. Иванов и М. В. Молоденков дополнительно (особенно при деструктивных панкреатитах) отслаивают брюшину и обнажают переднюю, верхнюю и нижнюю поверхности железы, при этом участки некроза рассекают или иссекают.
Тампонада проводится обычными марлевыми либо резиново-марлевыми тампонами. Как правило, они подводятся к телу и хвосту поджелудочной железы и в верхнюю часть полости малого сальника. Поскольку рассечение капсулы поджелудочной железы с последующей тампонадой не всегда предотвращает прогрессирование процесса с последующим расплавлением ткани железы и образованием абсцессов забрюшинной клетчатки, ряд авторов (А. Н. Бакулев, В. В. Виноградов, С. Г. Рукосуев и др.) предлагают производить резекцию пораженного участка поджелудочной железы. Однако применение этой операции ограничено отсутствием четкой демаркационной линии поражения, возможностью последующего продолжения некроза. Михаилянц предложил ограничить оперативное вмешательство при панкреонекрозе лишь биологической тампонадой области поджелудочной железы (большим сальником), исходя из клинически установленной бактерицидной и пластической роли сальника.
Во время операции по поводу острого панкреатита проводится новокаиновая блокада области поджелудочной железы, корня брыжейки и малого сальника. Вводят 100—200 мл 0,25% раствора новокаина с добавлением антибиотиков (пенициллин — 200 000— 300 000 БД, стрептомицин — 150 000— 200 000 ЕД).
Ряд авторов предлагает после рассечения заднего листка брюшины и обнажения поджелудочной железы засыпать ее поверхность сухой плазмой (100—150 г), гемостатической губкой, сухими эритроцитами с добавлением антибиотиков. Целью местного применения сухих белковых препаратов является нейтрализация поступающих в брюшную полость ферментов панкреатического сока. Рекомендуют в последующем ежедневные введения через дренажную трубку в полость малого сальника этих белковых препаратов в кашицеобразном состоянии, а также ингибитора тразилола. Кроме того, его продолжают вводить капельным путем внутривенно до снижения диастазы в моче до нормальных цифр.
При операциях по поводу острого панкреатита, как правило, необходима ревизия желчных путей. При катарально воспаленном желчном пузыре показана холецистостомия. В случаях обнаружения деструктивной формы холецистита необходима холецистэктомия с дренированием желчного (общего желчного) протока. В некоторых случаях, когда во время операции обнаруживается сужение выходного отдела желчного протока, показана холедоходуоденостомия (см. Желчный пузырь, операции). Операция сфинктеротомии в этих случаях не нашла широкого применения в клинической практике из-за частых осложнении в послеоперационном периоде.
После операции необходимо проводить мероприятия, направленные на борьбу с интоксикацией, парезом кишечника, нарушениями сердечно-сосудистой системы и дыхания.
Источник
Поджелудочная железа – орган, обладающий экскреторной и инкреторной функциями. В железе различают головку, тело и хвост. От нижнего края головки иногда отходит крючковидный отросток.
Головка окружена сверху, справа и снизу, соответственно, верхней, нисходящей и нижней горизонтальной частями двенадцатиперстной кишки. Она имеет:
1. переднюю поверхность, к которой выше брыжейки поперечной ободочной кишки прилегает антральная часть желудка, а ниже – петли тонкой кишки;
2. заднюю поверхность, к которой прилегают правая почечная артерия и вена, общий жёлчный проток и нижняя полая вена;
3. верхний и нижний края.
Тело имеет:
1. переднюю поверхность, к которой прилегает задняя стенка желудка;
2. заднюю поверхность, к которой прилегают аорта, селезёночная и верхняя брыжеечная вены;
3. нижнюю поверхность, к которой снизу прилегает двенадцатиперстнотощекишечный изгиб;
4. верхний, нижний и передний края
Хвост имеет:
1. переднюю поверхность, к которой прилегает дно желудка;
2. заднюю поверхность, прилежащую к левой почке, её сосудам и надпочечнику. Через всю железу от хвоста к головке проходит проток поджелудочной железы, который, соединяясь с жёлчным протоком или отдельно от него, открывается в нисходящую часть двенадцатиперстной кишки на большом дуоденальном сосочке. Иногда на малом дуоденальном сосочке, расположенном приблизительно на 2 см выше большого, открывается добавочный панкреатический проток.
Связки:
1. желудочно-поджелудочная – переход брюшины с верхнего края железы на заднюю поверхность тела, кардии и дна желудка (по ее краю проходит левая желудочная артерия);
2. привратниково-желудочная – переход брюшины с верхнего края тела железы на антральную часть желудка. Голотопия: В собственно надчревной области и левом подреберье. Проецируется по горизонтальной линии через середину расстояния между мечевидным отростком и пупком.
Скелетотопия:
1. головка — L1
2. тело — Th12
3. хвост – Th11.
Орган находится в косом положении, и его продольная ось направлена справа налево и снизу вверх. Иногда железа занимает поперечное положение, при котором все ее отделы расположены на одном уровне, а также нисходящее, когда хвост загнут книзу.
Отношение к брюшине: ретроперитонеальный орган.
Кровоснабжение осуществляется из бассейнов общей печеночной, селезеночной и верхней брыжеечной артерий.
Головка кровоснабжается верхними и нижними поджелудочно-двенадцатиперстными артериями (от желудочно- двенадцатиперстной и верхней брыжеечной артерий, соответственно).
Тело и хвост поджелудочной железы получают кровь из селезеночной артерии, которая отдает от 2 до 9 панкреатических ветвей, среди которых самой крупной является a. pancreatica magna.
Венозный отток осуществляется в систему воротной вены через поджелудочно-двенадцатиперстные и селезеночную вены.
Иннервацию поджелудочной железы осуществляют чревное, верхнее брыжеечное, селезеночное, печеночное и левое почечное нервные сплетения.
Лимфоотток происходит в регионарные узлы первого порядка (верхние и нижние поджелудочно-двенадцатиперстные, верхние и нижние панкреатические, селезеночные, позадипилорические), а также в узлы второго порядка, которыми являются чревные узлы.
Оперативные доступы к поджелудочной железе
1. Лапаротомия:
* срединная лапаротомия;
* угловой разрез – к срединной лапаротомии добавляют косой разрез по направлению к левой реберной дуге;
* комбинированный доступ – срединная лапаротомия с добавлением левого косого разреза с переходом на грудную стенку по восьмому межреберью.
2. Непосредственный подход к поджелудочной железе:
* через малый сальник (путем рассечения печеночно-желудочной связки);
* через желудочно-ободочную связку (применяется наиболее часто);
* через брыжейку поперечной ободочной кишки (имеется опасность инфицирования нижнего этажа брюшной полости).
Возможен внебрюшинный поясничный доступ, который применяется в случае образования обширных гнойников в ретропанкреатической клетчатке.
Виды оперативных вмешательств на поджелудочной железе:
1. Паллиативные: обходные билиодигестивные анастомозы при неоперабельных опухолях железы; наложение внутреннего дренажа; рассечение капсулы и дренирование сальниковой сумки при острых панкреатитах.
2. Радикальные: панкреатодуоденальная резекция; резекция тела и хвоста железы по поводу опухолей и травматических разрывов; удаление кист и аденом островков Лангерганса.
Панкреатодуоденальная резекция
Показания: операбельные опухоли головки поджелудочной железы и большого сосочка двенадцатиперстной кишки.
Этапы операции:
1. мобилизация двенадцатиперстной кишки и головки поджелудочной железы по Кохеру, привратниковой части желудка и тела железы до границ резекции;
2. удаление в одном блоке головки и части тела поджелудочной железы, двенадцатиперстной кишки, ретродуоденаль- ной части общего желчного протока, привратниковой части желудка;
3. наложение анастомозов между общим желчным протоком и тощей кишкой, культей железы и тощей кишкой, оставшейся частью желудка и тощей кишкой;
4. наложение межкишечного анастомоза.
Пересадка поджелудочной железы
Доказано, что трансплантация островков Лангерганса, продуцирующих инсулин (путем инфузии в воротную вену), достаточна для обеспечения нормального обмена глюкозы. Клиническое применение метода ограничивается нарастанием чувствительности к антигенам островков с развитием реакции отторжения трансплантата. Длительное выживание трансплантата труд но достижимо, даже при применении иммуносупрессии.
Успешная пересадка целой поджелудочной железы нормализует уровень инсулина и глюкозы в крови реакцией отторжения трансплантата так же трудно бор как и диагностировать ее. К моменту, когда уровень глюкозы становится ненормальным, отторжение обычно оказывается далеко зашедшим и необратимым. Активность ферментов в сыворотке крови не повышается, поэтому не может быть использована для диагностики начинающегося отторжения. Выживаемость трансплантата неуклонно повышается (более 60% трансплантатов функционировали на протяжении 3 лет).
Хирургическая анатомия селезенки, (скелетотопия, синтопия, голотопия). Связки селезенки. Оперативные доступы к селезенке. Методы ушивания ран селезенки. Спленэктомия. Понятие о реимплантации селезенки.
Селезенка – непарный лимфоидный орган, в котором различают диафрагмальную и висцеральную поверхности, передний и задний концы (полюса), ворота.
Связки:
1. желудочно-селезеночная – от большой кривизны желудка до ворот селезенки (содержит левые желудочно-сальниковые сосуды и короткие желудочные артерии и вены);
2. селезеночно-почечная – от поясничной части диафрагмы и левой почки до ворот селезенки (содержит селезеночные сосуды).
Голотопия: левое подреберье.
Скелетотопия: между IX и XI ребрами от паравертебральной до средней подмышечной линии.
Отношение к брюшине: интраперитонеальный орган.
Иннервацию осуществляют чревное, левое диафрагмальное, левое надпочечное нервные сплетения. Возникающие из этих источников веточки образуют селезеночное сплетение во-круг одноименной артерии.
Лимфоотток происходит в регионарные лимфатические узлы первого порядка, расположенные в воротах селезенки. Узлами второго порядка являются чревные лимфатические узлы.
Операции на селезенке
Спленэктомия
Показания: разрыв селезёнки, злокачественные опухоли, туберкулёз, эхинококкоз, абсцессы, гемолитическая желтуха, болезнь Верльгофа, спленомегалия при портальной гипертензии.
Доступ: лапаротомный косой разрез в левом подреберье параллельно левой реберной дуге или верхняя срединная лапаротомия.
Этапы операции:
1. Мобилизация селезёнки
2. пересечение и перевязка диафрагмально- селезеночной связки с находящимися в ней сосудами;
3. поэтапное лигирование и пересечение в желудочно- селезеночной связке элементов сосудистой ножки селезёнки (зажимы накладывают ближе к воротам селезёнки во избежание повреждения хвоста поджелудочной железы и нарушения кровоснабжения желудка) – сначала перевязывают селезёночную артерию, а затем вену для уменьшения кровенаполнения органа;
4. удаление селезёнки;
5. перитонизация проксимальной культи селезёночной ножки;
6. контроль на гемостаз.
С целью профилактики снижения иммунитета необходимо производить гетеротопическую аутотрансплантацию селезеночной ткани, например, в карман большого сальника.
При небольших резаных ранах и ограниченных повреждениях селезенки возможны органосохраняющие операции: наложение гемостатических швов – спленорафия и резекция селезенки. Но из-за опасности вторичного кровотечения эти операций выполняются сравнительно редко.
Источник
Хирургическое лечение панкреатита часто является единственной возможностью спасти человеческую жизнь. Панкреатит следует лечить под наблюдением врача, это поможет избежать осложнений.
Когда необходима операция?
Воспаление поджелудочной железы наносит сильнейший урон здоровью человека. Иногда консервативное лечение не приносит облегчения, и болезнь приходится лечить хирургическим путем. Часто операция при панкреатите проводится для сохранения жизни пациента.

Показания при разных формах воспаления поджелудочной железы
Операция при остром панкреатите проводится в случае:
- травмы или ранения брюшной полости;
- механической желтухи, вызванной инфекцией желчевыводящих путей;
- неясной диагностики;
- панкреонекроза или геморрагического панкреатита;
- кровотечений, абсцесса, прободения кишечника.
Показания к операции при хронической форме заболевания:
- вирсунголитиаз (камни в протоках железы);
- нарушение проходимости панкреатических протоков;
- хронический панкреатит с заболеваниями печени, желудка, двенадцатиперстной кишки;
- хронический панкреатит с непроходящим болевым синдромом;
- подозрение на рак поджелудочной железы;
- свищи и кисты;
- дуоденостаз.

Хирургическое лечение панкреатита в хронической форме условно подразделяют на:
- оперирование поджелудочной железы;
- оперирование желудка и двенадцатиперстной кишки;
- удаление желчного пузыря;
- вмешательства в вегетативную нервную систему.
Операции в зависимости от сроков исполнения бывают:
- Ранние. Их проводят через неделю от начала заболевания в случаях перитонита, остром панкреатите с деструктивным холециститом, безрезультатном консервативном лечении.
- Поздние. Спустя примерно месяц от начала воспалительного процесса, при нагноении некротических тканей поджелудочной железы, абсцессах.
- Отсроченные. Направлены на предупреждение рецидивов, проводят спустя месяц и больше после перенесенного приступа панкреатита.
Какие виды операций проводятся?

Из нескольких существующих видов операций при хроническом панкреатите на практике применяют следующие:
- Продольный анастомоз панкреатического протока (панкреатоеюнальный анастомоз). Этот вид операционного вмешательства выбирают при диаметре панкреопротока от 8 мм, что бывает при обширном поражении главного протока железы.
- Резекция поджелудочной железы:
- Левосторонняя каудальная. В случае поражения дистального отдела поджелудочной железы с сохранением проходимости протока выполняют этот вид хирургического вмешательства, совмещая его со спленэктекомией (удалением селезенки). Если нарушена проходимость вирсунгова протока, операцию дополняют внутренним дренированием протоковой системы.
- Субтотальная. Проводят при хроническом панкреатите с поражением хвоста, тела и части головки. Практически вся железа вместе с селезенкой удаляются, остается небольшая часть у двенадцатиперстной кишки.
- Панкреатодуоденальная. Этот вид операции делают при поражении головки железы и общего желчного протока. Преимущество этого вида операции в сохранении возможности выработки железой инсулина. Проводится V-образное рассечение передней части тела железы до окончания протока. Создают петлю из тонкого кишечника, по ней ферменты поджелудочной железы будут доставляться в двенадцатиперстную кишку. Операция позволяет облегчить боли у большинства оперированных.
- Тотальная дуоденопанкреатэктомия. Операция показана лицам с обширным некротическим поражением паренхимы и присоединившимся некрозом стенки двенадцатиперстной кишки. Обычно это вторая операция у больных диффузным хроническим панкреатитом. Операция при панкреонекрозе имеет очень сложный послеоперационный период, в результате – много смертельных исходов.

Панкреатоеюностомия по сравнению с резекцией легче в исполнении, не ухудшает функционирование органа, вызывает меньше послеоперационных осложнений, имеет небольшую смертность.
Внимание! Хирургическое вмешательство при алкогольном панкреатите не восстанавливает железу и ее функционирование. Главная цель операции в этом случае – устранение болевого синдрома.
Хирургическое лечение острого панкреатита
Острый панкреатит поджелудочной железы лечат хирургическим путем в случаях следующих осложнений панкреонекроза:
- перитонит;
- абсцесс;
- холангит, закупорка дуоденального сосочка конкрементом;
- кровотечения в местах некроза;
- непроходимость тонкого кишечника.

Практикуют следующие виды операций:
- Диагностическая лапароскопия. На передней брюшной стенке делают несколько небольших разрезов для введения инструментов и зонда. Живот наполняют углекислым газом. Проводят удаление омертвевших участков паренхимы, абдоминизацию. Вводят большую дозу антибиотика, чтобы снизить риск послеоперационного инфицирования. Раны зашивают, обрабатывают антисептиком. При невозможности во время процедуры проделать необходимую работу, сразу же выполняется лапаротомия.
- Лапароцентез. Проводят при асците для удаления содержимого под наблюдением УЗИ-аппарата. Выполняется разрез по линии живота в 2-3 см от пупка, рассекаются кожа, подкожный жир и мышцы брюшины. Окончательный прокол проводят троакаром, вращательным движением вводят его в брюшную полость. Жидкость вытекает медленно, приблизительно 1 л в 5 минут. После на прокол накладывают тугую повязку, живот стягивают потуже марлевой повязкой для сохранения давления.

- Лапаротомия. Полостная операция выполняется при поперечном разрезе или же разрез выполняют в правом подреберье. Вскрывается сальниковая сумка, обеспечивается доступ к поджелудочной железе. Рассекается желудочно-ободочная связка, заводятся крючки для осмотра передней поверхности железы. Омертвевшие участки удаляют путем иссечения или убирают пальцами. В течение суток проводят непрерывный лаваж сальниковой сумки, для чего вставляют по 2 приводящих и отводящих дренажа. Закрывается сальниковая сумка отдельными швами и восстанавливается желудочно-ободочная связка для обеспечения закрытой орошающей системы.
- Люмботомия. Выполняют при флегмоне парапанкреатической клетчатки под общим наркозом. Параллельно ребрам по задней подмышечной линии делают разрез до мышц длиной 5-7 см. Раздвигают мышцы, вскрывают флегмону и вставляют дренажные силиконовые трубки диаметром 1,5 см и удаляют гнойное содержимое. Дренаж закрепляют. Санацию полости проводят через сутки.
Прогноз
В зависимости от того, какие операции делают при панкреатите (малоинвазивные или полостные) зависит длительность восстановительного периода и прогноз на послеоперационный период. Малоинвазивные операции обычно не вызывают осложнений после операции и легче переносятся пациентами в сравнении с полостными.
Трудности оперирования поджелудочной железы
 Операция на поджелудочной железе при панкреатите проводится, если от нее зависит сохранность жизни пациента. Применяют хирургическое вмешательство при панкреатите от 6 до 12% пациентов.
Операция на поджелудочной железе при панкреатите проводится, если от нее зависит сохранность жизни пациента. Применяют хирургическое вмешательство при панкреатите от 6 до 12% пациентов.
Поджелудочная железа очень непредсказуемый орган, требующий бережного и даже нежного обращения. Нельзя с точностью сказать, как она поведет себя во время операции, к тому же неудобное расположение затрудняет ход операции.
Поджелудочная железа расположена очень близко одновременно к нескольким важнейшим «позициям»:
- Брюшной аорте.
- Общему желчному протоку.
- Почкам.
- Верхней и нижней полым артериям.
- Верхним брыжеечным вене и артериям.
Важно! Поджелудочная железа сообщается с двенадцатиперстной кишкой общим кровотоком, что осложняет проведение операции. Ткани поджелудочной неустойчивы к повреждениям, после операций на железе нередко образуются свищи, происходят кровотечения.
 Операции на поджелудочной железе сложны и летальность при них очень высока. Наиболее неутешителен прогноз после операции при некрозе поджелудочной железы. Конечно же, многое зависит от своевременности операции, общего состояния здоровья пациента, его возраста.
Операции на поджелудочной железе сложны и летальность при них очень высока. Наиболее неутешителен прогноз после операции при некрозе поджелудочной железы. Конечно же, многое зависит от своевременности операции, общего состояния здоровья пациента, его возраста.
Плохой прогноз после хирургического вмешательства по поводу злокачественного образования. У таких пациентов высока вероятность рецидива болезни. При ответственном отношении к здоровью, выполнении предписаний врача, соблюдении диеты прогноз более оптимистичный.
Послеоперационный панкреатит
Поджелудочная железа – орган, крайне чувствительный к механическим повреждениям. К сожалению, хирургические вмешательства на поджелудочной железе, желудке, фатеровом сосочке способны инициировать послеоперационный панкреатит. Часто осложнение возникает при трудновыполнимых операциях на желудке и двенадцатиперстной кишке.
Важно! Панкреатит после операции нередко возникает при длительном течении холецистита, холангита и холедохолитиаза. Заболевание диагностируется как отечный или деструктивный панкреатит. Очень высока летальность – примерно половина случаев послеоперационного панкреатита заканчиваются смертью пациента.
Отзывы больных, перенесших операцию на поджелудочной железе, говорят о важности соблюдения диеты и врачебных предписаний.
Полезное видео
Источник


