Дополнительные обследования при язве желудка
Осложнения заболеваний можно предупредить. Своевременная диагностика язвы желудка поможет избежать таких тяжелых состояний, как перфорация желудочной стенки и пенетрация дефекта слизистой в соседние органы брюшной полости. Медиками применяются объективные, лабораторные и инструментальные методы обследования при язвенной болезни. В комплексе они дают широкую и точную картину патологии, а также помогают назначить адекватное и грамотное лечение.
Показания к диагностике
- Болевые ощущения в эпигастральной области, которые распространяются на грудную клетку и спину.
- Боль, которая возникает после еды — при язвенном дефекте, и натощак («голодные боли») — при язве 12-перстной кишки.
- Диспептические явления, такие как отрыжка кислым содержимым, тошнотворное ощущение, оканчивающееся рвотой. Последняя приносит облегчение пациенту.
- Стремительное похудение без объективных причин.
Вернуться к оглавлению
Что включают диагностические процедуры?
Сбор анамнеза
Первично пациент с язвенной болезнью желудка или двенадцатиперстной кишки попадает к доктору общей практики. Врач опрашивает больного на предмет присутствия болевых ощущений, их характера, периодичности и локализации. Пациент рассказывает про диспептические проявления (изжога, отрыжка, тошнота). Больной может жаловаться на обнаружение в рвотных массах и испражнениях примесей крови, изменение их цвета вплоть до черного.
К этой симптоматике, вследствие кровопотери, часто присоединяется нарушение общего состояния: слабость, тахикардия, головокружение и постоянная жажда.
Вернуться к оглавлению
Первичный осмотр
 Предварительный диагноз ставится только при осмотре и сборе анамнеза.
Предварительный диагноз ставится только при осмотре и сборе анамнеза.
Клиническая картина свидетельствует о беспокойном поведении, апатичности, сонливости или, наоборот, возбужденном состоянии. При поверхностной и глубокой пальпации живота отмечается мышечный дефанс — напряжение брюшной стенки вследствие обострения болевых ощущений при механическом воздействии пальцами доктора, изменение выражение лица пациента (гримаса боли). Может быть повышение ЧСС. Порой диагностика язвенной болезни проводится с помощью ректального обследования, когда пальцем определяют наличие крови в прямой кишке.
Вернуться к оглавлению
Лабораторное диагностирование
Методы исследования включают:
- Общий анализ крови — определение количества гемоглобина, гематокрита, красных кровяных телец.
- ОАМ.
- Биохимию крови. Показывает уровень белка с фракциями, аланинаминотрансферазы, аспартатаминотрансферазы, других ферментов, билирубина, мочевины, креатинина, холестерина.
- Анализ на определение группы крови и резус-фактора. Измеряют свертываемость.
- Исследование каловых масс.
- Уреазный тест.
Вернуться к оглавлению
Анализ крови
 Результаты зависят от периода, осложнений.
Результаты зависят от периода, осложнений.
В этом лабораторном исследовании доктора прежде всего интересуют показатели красного кровяного ростка. Язва желудка проявляется изменениями:
- Повышается количество эритроцитов и гемоглобина, если вследствие кровотечения организм в аварийном режиме начинает продуцировать большее количество этих клеток и молекул. Понижается оно, когда при наступлении стадии декомпенсации костный мозг не справляется с кровопотерей через язву, не успевая заместить ее новыми клеточными структурами.
- Наблюдается рост лейкоцитов по причине протекания воспалительного процесса желудочно-кишечного тракта.
- Повышается скорость оседания эритроцитов.
Вернуться к оглавлению
Общий анализ мочи
Результат этого лабораторного исследования не является показательным, поскольку при заболеваниях ЖКТ в мочевом осадке может выявляться незначительное повышение лейкоцитов. Но в целом при язвенном дефекте слизистой оболочки желудка и 12-перстной кишки моча будет без изменений. Присутствие в ней крови или песка свидетельствует о сопутствующих заболеваниях.
Вернуться к оглавлению
Анализы кала
Кровянистые выделения в испражнениях, которые не может заметить человеческий глаз, определяют с помощью реакции Грегерсена. Это быстрый тест с использованием бензидина, который сигнализирует о присутствии в кале скрытой крови. Для более точных результатов до получения испражнений не рекомендуется делать клизму или принимать слабительные препараты. А также существуют определенные предостережения относительно диеты пациента в этот период.
Вернуться к оглавлению
Определение бактерии Хеликобактер в желудке
 Очень коварная и вредоносная бактерия для жкт.
Очень коварная и вредоносная бактерия для жкт.
С этой целью используют уреазный тест. Пациенты выдыхают в специальный аппарат, который анализирует газовый состав воздуха. Повышение уровня аммиака в выдыхаемой смеси свидетельствует о присутствии бактерии Хеликобактер пилори. При выполнении теста часто оказываются ложноположительные результаты, поэтому считать его объективным не следует. Требуется подтверждение диагноза с помощью других лабораторных и инструментальных методик.
Вернуться к оглавлению
Измерение желудочной секреции
Водородный показатель (рН) желудка измеряется на протяжении суток. Проводится он с помощью введения в организм специфических химических веществ, стимулирующих желудочную секрецию. Аппаратура регистрирует повышение уровня соляной кислоты при размещении язв в пилорическом отделе желудка или в 12-перстной кишке (ДПК). Секреция нормальная или сниженная выявляется при поражении тела и субкардиальной желудочной поверхности.
Вернуться к оглавлению
Инструментальная диагностика
Проводятся УЗИ передней брюшной стенки, рентгенография и электрокардиография. Золотым стандартом для установки диагноза «ЯБЖ и ДПК» является ФГДС (эзофагогастродуоденоскопия) со взятием биоптата слизистых оболочек ЖКТ. Клеточный материал отвозится в лабораторию, где определяется, есть ли дисплазия (перерождение клеток), и устанавливается степень угрозы перехода язвенного дефекта в карциному.
Вернуться к оглавлению
ФГДС, как наиболее информативный метод
Эзофагогастродуоденоскопия помогает подтвердить присутствие язвы, а также определить ее локализацию в желудке и ДПК, глубину дефекта, его форму и размеры. При взятии биопсии слизистой стенки и дальнейшем ее микроскопическом исследовании доктора могут установить риск перехода язвы в злокачественную опухоль желудка или ДПК. Этот диагностический прием является золотым стандартом для определения диагноза язвенной болезни.
Вернуться к оглавлению
Обзорная рентгенография
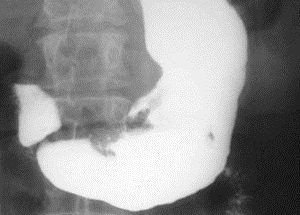 Очень информативный метод диагностики.
Очень информативный метод диагностики.
Поскольку рентген имеет определенное негативное влияние на организм и существует много альтернативных инструментальных методик, он применяется редко. С помощью рентгенографии определяется степень сужения пилорического отдела при язвах, успевших зарубцеваться, а также конвергенция складок желудка. На снимке видны симптомы ниши и песочных часов. А также рентген помогает дифференцировать язвенный дефект с интерстициальной формой раковой опухоли.
Вернуться к оглавлению
Дифференциальный анализ
Современные методы диагностики язвенной болезни помогают дифференцировать ее с синдромом Меллори-Вейса (при эндоскопии наблюдаются разрывы слизистой пищевода) и геморрагическим гастритом, при котором отсутствует язвенный дефект, отечность и гиперемия слизистых. Дифференциальный диагноз проводят с кровотечениями из варикозно расширенных вен пищевода и желудка, а также с 4 стадией рака ЖКТ на этапе распада.
Источник
План обследования при язве желудка и 12-перстной кишки
Анамнез и физикальное обследование.
Обязательные лабораторные исследования
- общий анализ крови;
- общий анализ мочи;
- общий анализ кала;
- анализ кала на скрытую кровь;
- уровень общего белка, альбумина, холестерина, глюкозы, сывороточного железа в крови;
- группа крови и резус-фактор;
- фракционное исследование желудочной секреции.
 [6], [7], [8], [9], [10], [11], [12]
[6], [7], [8], [9], [10], [11], [12]
Обязательные инструментальные исследования
- ФЭГДС со взятием 4-6 биоптатов из дна и краёв язвы при её локализации в желудке и с их гистологическим исследованием;
- УЗИ печени, поджелудочной железы, жёлчного пузыря.
 [13], [14], [15], [16], [17], [18], [19]
[13], [14], [15], [16], [17], [18], [19]
Дополнительные лабораторные исследования
- определение инфицированности Helicobacter pylori эндоскопическим уреазным тестом, морфологическим методом, иммуноферментным или дыхательным тестом;
- определение уровня сывороточного гастрина.
 [20], [21], [22], [23], [24], [25]
[20], [21], [22], [23], [24], [25]
Дополнительные инструментальные исследования (по показаниям)
- внутрижелудочная рН-метрия;
- эндоскопическая ультрасонография;
- рентгенологическое исследование желудка;
- компьютерная томография.
 [26], [27], [28], [29], [30], [31], [32]
[26], [27], [28], [29], [30], [31], [32]
Лабораторное обследование
Патогномоничных для язвенной болезни лабораторных признаков нет.
Следует проводить исследования с целью исключения осложнений, в первую очередь язвенного кровотечения:
- общий анализ крови (OAK);
- анализ кала на скрытую кровь.
Инструментальная диагностика язвы желудка и 12-перстной кишки
- ФЭГДС позволяет достоверно диагностировать и охарактеризовать язвенный дефект. Дополнительно ФЭГДС позволяет контролировать его заживление, проводить цитологическую и гистологическую оценку морфологической структуры слизистой оболочки желудка, исключать злокачественный характер изъязвления. При наличии язвы желудка необходимо взятие 4-6 биоптатов из дна и краёв язвы с последующим их гистологическим исследованием для исключения наличия опухоли.
- Контрастное рентгенологическое исследование верхних отделов ЖКТ также позволяет выявить язвенный дефект, однако по чувствительности и специфичности рентгенологический метод уступает эндоскопическому.
- Рентгенологические признаки язвенной болезни желудка и двенадцатиперстной кишки
- Симптом «ниши» — тень контрастной массы, заполнившей язвенный кратер. Силуэт язвы может быть виден в профиль (контурная «ниша») или в анфас на фоне складок слизистой оболочки («рельеф-ниша»). Маленькие «ниши» неразличимы при рентгеноскопии. Контуры малых язв ровные и чёткие. В больших язвах очертания становятся неровными из-за развития грануляционных тканей, скопления слизи, сгустков крови. Рельефная «ниша» имеет вид стойкого округлого или овального скопления контрастной массы на внутренней поверхности желудка или двенадцатиперстной кишки. Косвенные признаки — наличие жидкости в желудке натощак, ускоренное продвижение контрастной массы в зоне язвы.
- Симптом «указующего перста» — в желудке и луковице спазм возникает на уровне язвы, но на противоположной стороне патологического процесса.
- Внутрижелудочная рН-метрия. При язвенной болезни наиболее часто обнаруживают повышенную либо сохранённую кислотоообразующую функцию желудка.
- УЗИ органов брюшной полости для исключения сопутствующей патологии.
Выявление Helicobacter pylori
Инвазивная диагностика язвы желудка и 12-перстной кишки
Проводят забор не менее 5 биоптатов слизистой оболочки желудка: по два из антрального и фундального отделов и одного из области угла желудка. Для подтверждения успешности эрадикации микроба данное исследование выполняют не ранее 4-6-й недели после завершения терапии.
Морфологические методы диагностики язвы желудка и 12-перстной кишки
«Золотой стандарт» диагностики Helicobacter pylori — окраска бактерий в гистологических срезах слизистой оболочки желудка.
- Цитологический метод — окраска бактерий в мазках-отпечатках биоптатов слизистой оболочки желудка по Романовскому-Гимзе и Граму (в настоящее время считается недостаточно информативным).
- Гистологический метод — срезы окрашивают по Романовскому-Гимзе, по Уортину-Старри и др.
Биохимический метод (быстрый уреазный тест) — определение уреазной активности в биоптате слизистой оболочки желудка путём помещения его в жидкую или гелеобразную среду, содержащую мочевину и индикатор. При наличии в биоптате Н. pylori его уреаза превращает мочевину в аммиак, что изменяет рН среды и, следовательно, цвет индикатора.
Бактериологический метод мало используется в рутинной клинической практике.
Иммуногистохимический метод с применением моноклональных антител: обладает большей чувствительностью, так как используемые антитела избирательно окрашивают H. pylori. Мало используется в рутинной клинической практике для диагностики Н. pylori.
Неинвазивная диагностика язвы желудка и 12-перстной кишки
- Серологические методики: обнаружение антител к Н. pylori в сыворотке крови. Метод наиболее информативен при проведении эпидемиологических исследований. Клиническое применение теста ограничено тем, что он не позволяет дифференцировать факт инфицирования в анамнезе от наличия H. pylori в настоящий момент. В последнее время появились более чувствительные системы, которые позволяют диагностировать эрадикацию по снижению титра антихеликобактерных антител в сыворотке крови больных в стандартные сроки 4-6 нед методом иммуноферментного анализа.
- Дыхательный тест — определение в выдыхаемом больным воздухе С02, меченного изотопом 14С или 13С, который образуется под действием уреазы H.pylori в результате расщепления в желудке меченой мочевины. Позволяет эффективно диагностировать результат эрадикационной терапии.
- ПЦР-диагностика. Можно исследовать как биоптат, так и фекалии больного.
При соблюдении всех правил выполнения методик и надлежащей стерилизации эндоскопической аппаратуры первичная диагностика H.pylori обосновывает начало антихеликобактерной терапии при обнаружении бактерии одним из описанных методов.
Диагностика результата эрадикационной терапии H. pylori
Диагностику любым методом проводят не ранее 4-6 нед после окончания курса антихеликобактерной терапии.
Референтным методом для определения успешности эрадикационной терапии H.pylori служит дыхательный тест с пробным завтраком мочевиной, меченной 14С. При использовании методов непосредственного обнаружения бактерии в биоптате (бактериологический, морфологический, уреазный) необходимо исследование как минимум двух биоптатов из тела желудка и одного из антрального отдела.
Цитологический метод для установления эффективности эрадикации неприменим.
 [33], [34], [35], [36], [37], [38], [39], [40]
[33], [34], [35], [36], [37], [38], [39], [40]
Источник
Язвенная болезнь желудка и двенадцатиперстной кишки (ДПК) характеризуется глубоким дефектом в слизистой оболочке. Причиной его возникновения является дисбаланс факторов защиты (муцина, обволакивающего слизистую оболочку) и факторов агрессии (соляной кислоты и пепсина). В просвет ДПК выделяется огромное количество пищеварительных ферментов из поджелудочной железы и кислое содержимое желудка, поэтому именно в этом отделе кишечника возникают язвы.

Диагностика язвы — задача гастроэнтеролога, который на основе жалоб, анамнеза, лабораторных и инструментальных исследований формирует диагноз
Показания к обследованию
Показаниями являются симптомы:
- изжога;
- кислая отрыжка;
- тошнота;
- рвота, приносящая облегчение (по этой причине больные часто вызывают ее самостоятельно);
- запоры.
Боль при данном заболевании возникает в левом подреберье, если язвенный дефект локализуется в желудке, в правом — при язве ДПК. Возникновение болевых ощущений в течение 30-60 минут после еды дает повод заподозрить процесс в желудке. Если боль появляется через 2-3 часа после еды, то внимание стоит обратить на ДПК. Больные с язвой жалуются на так называемые голодные боли, которые прекращаются после перекуса.
Стоит помнить о том, что у некоторых больных боль и вовсе не проявляется. Такие язвы называют «немыми». Они часто выявляются уже при возникновении осложнений — кровотечения или прободения.
Болезнь имеет рецидивирующее течение с периодами обострений и ремиссий. Обострения характеризуются сезонностью — возникают весной и осенью.
Методы диагностики
При диагностике язвы применяются лабораторные и инструментальные методы. Каких-либо различий в методиках проведения исследований у лиц мужского и женского пола не имеется.
Лабораторные исследования
Золотой стандарт диагностики любого заболевания включает лабораторные тесты, и язва не исключение:
- Анализ крови больных язвенной болезнью не несет ценной информации. В большинстве случаев изменения не обнаруживаются. Наличие анемии говорит о скрытом кровотечении.
- Анализ кала на кровь. Исследование необходимо для выявления кровотечения.
- pH-метрия. При язве ДПК превышают норму показатели стимулированной и базальной секреции. Если дефект находится в субкардиальной зоне или в теле желудка, то эти значения будут нормальными либо сниженными.
Инструментальные исследования

Гастродуодено- и рентгеноскопия являются основными методами диагностики при заболеваниях ЖКТ:
- Рентген, при котором обнаруживается ниша на рельефе слизистой оболочки.
- Эндоскопия необходима для подтверждения диагноза, уточнения локализации, формы, размеров и состояния язвенного очага.
- Уреазный тест проводится с целью обнаружения Helicobacter pylori. Роль этой бактерии в возникновении язвы известна давно: 90-95% язв ДПК и 70% язв желудка являются хеликобактерными. Тест основан на выявлении фермента уреазы, который выделяет Helicobacter pylori для расщепления мочевины до аммиака и углекислого газа. Данная диагностическая процедура проводится во время эндоскопии. Из желудка берется участок слизистой (биоптат), который помещают в среду, содержащую мочевину и феноловый красный. Если в желудке имеются бактерии, то уреаза расщепит мочевину до аммиака, что приведет к повышению pH среды и изменению цвета индикатора с желтого на красный. Чем больше Helicobacter pylori в биоптате, тем быстрее раствор поменяет цвет.
Осложнения язвы и их диагностика
Наибольшую угрозу жизни пациента представляют именно осложнения, которые возникают при наличии язвы в стенке желудка или ДПК.
Кровотечение
Основными симптомами являются:
- рвота «кофейной гущей» (под воздействием кислоты и пищеварительных ферментов из гемоглобина крови образуется солянокислый гематин, который по своему виду напоминает кофейную гущу);
- дегтеобразный стул (кал под воздействием соляной кислоты и ферментов ЖКТ тоже приобретает черный цвет);
- тахикардия;
- слабость;
- головокружение;
- потеря сознания;
- снижение АД;
- бледность кожи.
Исследования, которые необходимы, если имеются подозрения на желудочно-кишечное кровотечение:
- клинический анализ крови — выявляется снижение количества эритроцитов, повышение количества лейкоцитов и тромбоцитов;
- СОЭ — увеличивается;
- коагулограмма — после кровотечения всегда возрастает активность свертывающей системы;
- исследование кала на скрытую кровь;
- эндоскопия.
Перфорация
Это осложнение наиболее опасно. Оно проявляется наличием в стенке органа сквозного дефекта. Перфорация гораздо чаще возникает у мужчин.

Перфорация язвы желудка
Симптомы:
- острые боли, которые носят название «кинжальных»;
- выраженная болезненность при пальпации эпигастральной области;
- напряжение мышц брюшной стенки;
- наличие положительного симптома Щеткина-Блюмберга (симптома раздражения брюшины).
Далее прогрессирует клиническая картина перитонита.
Пенетрация
Так называют проникновение язвы в соседние органы и ткани (чаще всего в поджелудочную железу и малый сальник).
Признаки пенетрации:
- появление упорных болей (если язва пенетрирует в поджелудочную, то боль локализуется в области поясницы);
- боль утрачивает связь с питанием;
- повышение температуры;
- повышение СОЭ.
Для подтверждения пенетрации используют рентгенологическое и эндоскопическое исследования.
Дифференциальная диагностика

Множество заболеваний ЖКТ имеет общую симптоматику с язвой, поэтому крайне важно их дифференцировать:
- Хронический гастрит. Воспаление слизистой желудка отличается от язвы более выраженным диспепсическим синдромом (нарушения пищеварения в виде отрыжки, изжоги, тошноты, рвоты) и менее выраженным болевым. Точно поставить диагноз позволит эндоскопическое или рентгенологическое исследование.
- Рак желудка. На ранних стадиях рак желудка клинической картиной напоминает язву. Особенно трудна дифференциальная диагностика в случае язвенно-инфильтративной формы рака. Цитологическое исследование биоптата — наиболее точный и информативный метод в данном случае.
- Холецистит и желчнокаменная болезнь (ЖКБ). Эти заболевания, так же как и язва, проявляются болями в эпигастрии и расстройствами пищеварения. Главные отличия состоят в том, что при холецистите и ЖКБ боли связаны с характером пищи, которую употребляет человек. Как правило, боли появляются после приема жирной, острой, богатой специями пищи. Также боли при заболеваниях желчного пузыря имеют схваткообразный характер.
- Хронический панкреатит. Боли при хроническом панкреатите, так же как и при язве, локализуются в верхних отделах живота. Возникают они спустя 30-60 минут после приема жирной пищи. Исключить панкреатит при диагностике поможет биохимический анализ. При воспалении поджелудочной в крови обнаруживается повышенное содержание трипсина, амилазы и липазы.
О симптомах предъязвенного эрозивного гастрита читайте в публикации.
Обоснование диагноза
Диагноз ставится на основании:
- жалоб больного;
- общего осмотра;
- данных анамнеза жизни;
- результатов инструментальных и лабораторных испытаний.
Язвенная болезнь — это патология, с которой гастроэнтеролог сталкивается чаще, чем с любой другой в своей практике. Факторов, способствующих возникновению язвы много, начиная с неправильного питания и активности Helicobacter pylori. Умение распознать процесс и назначение необходимых диагностических процедур поможет своевременно выявить болезнь и избежать опасных для жизни осложнений.
Понравился материал: оцени и поделись с друзьями
Источник


