Дисбактериоз при хроническом панкреатите
При панкреатите больные часто ощущают боли и урчание в области живота, страдают от периодических эпизодов отрыжки, диареи, вздутия живота и других симптомов, вызванных нарушением пищеварения. Иногда – при нарушениях диеты, приеме антибиотиков, стрессах – даже прием заместительной ферментативной терапии не приводит к нормализации переваривания пищи и больному приходится искать альтернативные способы решения возникших проблем. В ряде случаев причиной таких нарушений переваривания пищи становится развитие дисбактериоза, который в еще большей мере усугубляет течение хронического панкреатита и вызывает целый ряд неудобств для больного.
В этой статье мы ознакомим вас с причинами появления диспепсических расстройств при хроническом панкреатите и причинами развития, симптомами и способами лечения такого частого спутника панкреатита как дисбактериоз.
Чем панкреатит отличается от дисбактериоза?
Панкреатит – это заболевание поджелудочной железы, которое сопровождается ее воспалением и излиянием панкреатического сока в ткани органа. Эти процессы вызывают переваривание и отмирание тканей железы. В результате таких изменений у больного вырабатывается меньшее количество пищеварительных ферментов и развивается ферментативная недостаточность, приводящая к развитию диспепсических нарушений.
Дисбактериозом называется состояние кишечника, при котором происходит нарушение баланса в составе кишечной микрофлоре. Т. е. в составе естественной кишечной микрофлоре происходит уменьшение количества полезных бактерий – лактобактерий и бифидумбактерий – вследствие размножения условно патогенной и патогенной микрофлоры.
Нормальная микрофлора кишечника создает необходимые условия для нормального переваривания и усвоения пищи, а ее отсутствие вызывает процессы гниения и брожения, сопровождающиеся образованием ядовитых веществ и воспалением стенок кишечника. При длительно протекающем дисбактериозе чрезмерное размножение патогенных микроорганизмов может приводить к развитию анемии, хронического поноса или запора, авитаминозу, утрате веса, бессоннице и развитию депрессивных состояний. Кроме этого, отсутствие некоторых представителей естественной микрофлоры кишечника приводит к нарушениям в иммунной системе и у человека могут появляться аллергические реакции, повышенная восприимчивость к инфекционным и онкологическим заболеваниям. А в тяжелых случаях дисбактериоз может стать причиной развитие опасных инфекционных заболеваний кишечника.
Из всего вышеописанного мы можем сделать вывод – сам по себе дисбактериоз не является заболеванием. Это состояние кишечной микрофлоры становится следствием различных патологий (например, воспалительного заболевания кишечника, поджелудочной железы, ОРВИ, гастрита или др.) и приема антибактериальных лекарственных средств.
Причины развития дисбактериоза при панкреатите
Причинами развития дисбаланса кишечной микрофлоры при панкреатите становятся:
- Диспепсия, которая провоцируется недостаточным количеством панкреатических ферментов, участвующих в переваривании пищи, или сопутствующие патологии органов пищеварения (гастриты, колиты, энтериты, холециститы);
- Прием антибактериальных препаратов, подавляющих естественную микрофлору кишечника.
Вбрасывание пищеварительных ферментов поджелудочной железы происходит в двенадцатиперстной кишке и при нарушении этого процесса пища не может нормально перевариваться и усваиваться на протяжении всего кишечника. При панкреатите из-за ферментативной недостаточности нарушается кислотно-щелочной баланс пищевой массы, находящейся в кишечнике. Вместо переваривания в ней начинают происходить процессы гниения и брожения. В результате в пищевой массе содержится больше вредных для организма веществ, чем полезных и питательных.
Ядовитые вещества, появляющиеся в кишечнике при панкреатите, приводят к развитию дисбактериоза, который в еще большей мере нарушает пищеварение.
Дисбактериоз при панкреатите приводит к таким отрицательным последствиям:
- самоотравление организма;
- значительный дискомфорт из-за развития метеоризма и диареи;
- резкое ухудшение усвоения питательных веществ и истощение организма.
Симптомы
Степень выраженности симптомов, сопровождающих дисбактериоз, во многом зависит от образа жизни, состояния иммунитета и общего состояния здоровья больного.
Развитие дисбактериоза при панкреатите проходит такие стадии:
I стадия
У больного появляются незначительные нарушения в составе кишечной микрофлоры (бифидумбактерии на уровне нормы – 10-9), которые не сопровождаются выраженными симптомами. Периодически в животе может ощущаться урчание.
II стадия
У больного появляются более выраженные симптомы:
- ухудшение аппетита;
- неприятный привкус во рту;
- вздутие живота;
- тошнота или рвота;
- метеоризм;
- диарея.
Уровень бифидумбактерий остается на нижней границе нормы – 10-8.
III стадия
Стремительный рост патогенных бактерий приводит к воспалению стенок кишечника. Уровень бифидумбактерий составляет менее 10-7, и наблюдаются изменения в составе аэробных бактерий.
Помимо усугубления симптомов характерных для II стадии больные предъявляют следующие жалобы:
- Боли в области живота (по ходу кишечника);
- Присутствие в стуле слизи и кусочков непереваренной пищи.
IV стадия
На этой стадии при отсутствии лечения у больного появляются более выраженные симптомы нарушения пищеварения и могут развиваться авитаминозы и анемии. Вследствие таких осложнений больного беспокоят:
- Бессонница;
- Снижение толерантности к нагрузкам;
- Снижение веса;
- Апатия;
- Депрессивные состояния.
Уровень бифидумбактерий менее 10-5, и наблюдаются выраженные изменения в составе аэробной флоры.
При тяжелом течении дисбактериоз может осложняться развитием опасных кишечных инфекций.
Лечение
Для назначения комплексного лечения дисбактериоза при панкреатите больному необходимо пройти обследование, которое позволит врачу подобрать наиболее эффективный план терапии. Препараты для устранения дисбаланса кишечной микрофлоры назначаются в зависимости от результатов бактериологического анализа кала и показателей состояния поджелудочной железы и кишечника.
В план лечения входят следующие мероприятия:
- Соблюдение диеты;
- Медикаментозная терапия;
- Витаминная терапия.
Медикаментозная терапия
Ферменты поджелудочной железы, гепатопротекторы и желчегонные средства
Эти препараты назначаются для улучшения переваривания пищи и создания максимально благоприятных условия для заселения кишечника нормальной микрофлорой. Для этого больному назначают такие препараты: креон, мезим, пензитал, панкреатин, хофитол, аллохол, одестон, эссенциале, резолют, гепадиф и др.
Антибактериальные препараты
Эти препараты назначаются при необходимости устранения избыточного количества патогенной микрофлоры и инфекционного воспаления кишечника. В тяжелых случаях больному может рекомендоваться прием антибиотиков тетерациклинового, цефалоспоринового, пенициллинового ряда или фторхинолинов. В более легких случаях больному назначаются противомикробные препараты (фуразолидон, энтерофурил и др.).
Курс лечения составляет около 7-10 дней. После его завершения назначаются сорбенты (Полифепан, Энтеросгель, Смекта и др.), которые позволяют очистить стенки кишечника от продуктов жизнедеятельности патогенной микрофлоры.
Препараты для восстановления баланса кишечной микрофлоры
Эти средства назначаются для устранения бактериального дисбаланса в микрофлоре кишечника. Для этих целей могут применяться:
- препараты-пробиотики (линекс, лактобактерин, бификол, бифиформ, энетрол, ацилакт, наринэ, бактиспорин и др.) – в их состав входят живые лакто- и бифидумбактерии, энтерококки, сахаромицет, дрожжеподобные грибки и бациллы аэрококки;
- пребиотики (хилак-форте, лактулоза, препараты инулина) – содержат питательные вещества, способствующие росту количества «полезных» и гибели патогенных микроорганизмов;
- комбинированные препараты-симбиотики (нормофлорин, риофлора иммуно, ламинолакт, бифидо-бак, мальтодофилюс) – сочетают в себе свойства про- и пребиотиков.
Находящиеся в про- и пребиотиках микроорганизмы способны продуцировать молочную кислоту, лектолин, антибиотические вещества, лизоцим, ацидофилин, низин и лактоцидин, которые способствуют подавлению роста патогенных микроорганизмов и создают максимально благоприятных условия для заселения кишечника полезной микрофлорой.
Длительность приема препаратов для восстановления баланса кишечной микрофлоры определяется индивидуально и зависит от состояния больного. Обычно курс их приема составляет около 1-2 или более месяцев.
Стимуляторы перистальтики и антиперистальтические препараты
Дисбактериоз кишечника часто сопровождается поносами и запорами. Для устранения этих неприятных симптомом, нарушающих нормальное переваривание и усвоение пищи, могут применяться такие антиперистальтические средства и стимуляторы перистальтики как иммудон или тримедат.
Лекарственные травы
Врач может порекомендовать прием настоев и отваров лекарственных трав и фитосборов, которые способствуют устранению диареи, запоров и других симптомов дисбактериоза. Для этого могут применяться:
- листья и сок подорожника;
- семена укропа;
- ромашка;
- зверобой;
- мать-и-мачеха;
- кора дуба;
- семена льна;
- алоэ и др.
Иммуномодуляторы и витаминотерапия
Дисбактериоз всегда сопровождается нарушениями местного иммунитета и процессов всасывания и синтеза водорастворимых витаминов А, Д и Е. Для коррекции таких нарушений больному назначают:
- поливитаминные комплексы – мультитабс, алфавит, декамевит и др.;
- иммуномодуляторы – прополис, эхинацея, элеутерококк, дибазол и др.
Коррекция диеты при дисбактериозе
Немаловажное значение для успешного лечения дисбактериоза при панкреатите имеет соблюдение диеты, которая способствует устранению диспепсических явлений и улучшению усвоения питательных веществ. Для этого необходимо изменить характер и состав пищи и придерживаться таких простых правил:
- При гнилостной диспепсии, которая сопровождается присутствием в кале большого количества непереваренных мышечных волокон (кал при этом приобретает резко выраженный неприятный запах, щелочную реакцию и темный цвет), следует ограничить потребление жиров и мясных продуктов. В рацион можно включать блюда из отварных овощей, кисломолочные продукты, каши, компоты и морсы из ягод. Для устранения неприятных симптомов и дискомфорта в области живота следует принимать отвары из шалфея, мелиссы, тмина и полыни.
- При бродильной диспепсии, которая сопровождается присутствием в каловых массах непереваренной клетчатки и крахмала (кал при этом приобретает желтоватый оттенок и имеет кислую реакцию), следует ограничить употребление молочных продуктов, углеводов и сырых овощей. В рацион можно включать блюда из творога, рыбы, приготовленной на пару, отварное мясо, овощи, каши и нежирные кисломолочные продукты. Для уменьшения спазмов и болей в животе можно принимать чай из семян укропа, ромашки или мяты.
- При поносах блюда должны быть не слишком горячими или холодными, протертыми и приготовлены из отварных продуктов. Для устранения неприятных симптомов и дискомфорта в области живота следует принимать отвары отвар дуба или компот из черемухи или черники.
- При появлении запоров в ежедневное меню следует включать большое количество продуктов, которые богаты клетчаткой, кефир, йогурты и отруби. Для устранения запоров можно воспользоваться слабительными средствами (лекарственными препаратами или алоэ, семена льна, алтей, солодка и др.).
- Принимать достаточное количество воды.
- Исключить из рациона продукты, к которым наблюдается индивидуальная непереносимость.
Набор продуктов для ежедневного меню должен подбираться индивидуально – в зависимости от наличия сопутствующих заболеваний.
Прием пищи должен быть дробным – 4-5 раз в день. Пищу лучше принимать в одно и то же время и отказаться от приемов пищи перед сном.
Источник
АРУТЮНЯН В. М., АРЗУМАНЯН Э.С., АКОПЯН Г.С., АРУТЮНЯН Р.В.
При хроническом панкреатите вследствие изменения экскреторной функции поджелудочной железы нарушается перевариваривание и всасывание пищи и в конечном итоге развивается синдром малабсорбции со свойственными клиническими проявлениями (вздутие живота, панос тонкокишечного типа, отрыжка, боли в животе и т. д.). Заместительная ферментативная терапия не всегда приводит к нормализации пищеварения [1.6]. Известно также, что при поражениях различных отделов желудочно-кишечного тракта очень часто развивается дисбактериоз различной степени выраженности [2.4]. Таким образом, можно предположить, что диспептические явления, имеющие место при хроническом панкреатите, в определенной степени обусловлены дисбактериозом кишечника.
Исходя из вышесказанного, мы решили исследовать состояние микрофлоры кишечника при хроническом панкреатите и определить насколько выраженность синдрома малабсорбции связано собственно с панкреатитом или с дисбактериозом.
Для оценки дисбактериоза предлагается следующая схема [3]:
I степень: Нарастание количества условно-патогенных микроорганизмов при высоком уровне бифидобактерий (10-9). Дисбактериоз как правило компенсирован.
II степень: бифидобактерии определяются на нижней границе нормы (10-8) и отмечается нарастание ассоциации условно-патогенных микроорганизмов. В некоторых случаях может наблюдаться дисфункция кишечника.
III степень: уменьшение количества (менее 10-7) бифидобактерий в сочетании с выраженными изменениями в аэробной микрофлоре. Декомпенсированый дисбактериоз.
Нами исследованы 17 больных (см. таб.1) с хроническим рецидивирующим панкреатитом в стадии ремиссии, которых мы разделили на 3 группы:
I группу составили 8 больных первой стадии заболевания,
II группу составили 6 больных второй стадии заболевания,
III группу составили 3 больных третьей стадии заболевания.
Таблица 1
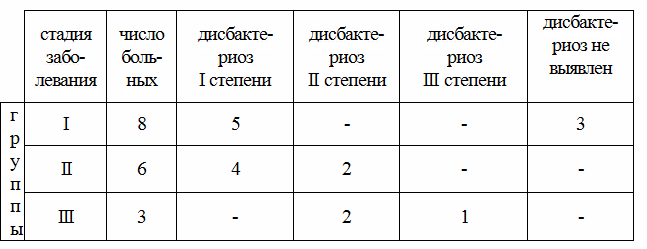
У 5 больных I группы был выявлен дисбактериоз I степени. У 4 больных II группы был дисбактериоз I степени и у 2-х — дисбактериоз I I степени.
Из трех больных III группы у 2-х был дисбактериоз II степени и у 1-го больного наблюдался дисбактериоз III степени. У 3-х больных I группы не был выявлен дисбактериоз.
Результаты наших исследований свидетельствуют о том, что дисбактериоз кишечника при хроническом рецидивирующим панкреатите характеризуется увеличением количества, лактозонегативных форм кишечной палочки и уменьшением количества лактобактерий и бифидумбактерий.
Все больные долгое время получали лечение ферментативными препаратами общепринятами дозами, в результате которого, однако, клинические синдромы малабсорбции проходили только у трех больных I группы без дисбактериоза и уменьшились у 3-х больных этой же группы с дисбактериозом I степени. У остальных больных заметного улучшения состояния не наблюдалось. Больных, у которых была I степень дисбактериоза, мы разделили на две подгруппы. Одной подгруппы больных (2 больных) лечение проводилось бификолом ( 3-5 доз, 2 раза в день), а другой (3 больных) — препаратом «Наринэ» (5 таблеток в день). У всех больных после двадцатидневной терапии наблюдалось значительное улучшение. Были также рассмотрены больные II степенью дисбактериоза, лечение которым проводилось по той же схеме. Улучшение состояния наблюдалось только у больных, которые получали «Наринэ». Лечение бификолом было менее эффективным. Схема лечения больных Ш степенью дисбактериоза была несколько иная. Больные получали сочетанную терапию «Наринэ» с антибиотиком, причем выбор антибиотика исходил от того какая условно- патогенная микрофлора превалировала. У всех больных наблюдался положительный эффект лечения.
Выбор препарата «Наринэ» был обусловлен тем, что он представляет собой моноштамм лактобациллы. Лактобациллы (лактобактерии) – бактерии,относящиеся к роду Lactobacillus семейства Lactobacillaceae, представляют собой грамположительные неспорообразующие, в большинстве случаев неподвижные клетки. Они являются анаэробами или факультативными анаэробами. Являясь составной частью нормальной микрофлоры пищеварительного тракта, лактобактерии присутствуют практически во всех его отделах, поддерживая состояние динамического равновесия в экологической системе макроорганизм-микроорганизм — внешняя среда. [8,9]
Находясь в пищеварительном тракте человека и животных, лактобактерии вступают в тесные взаимоотношения с другими микроорганизмами и, воздействуя на них, препятствуют избыточному размножению ряда бактерий, периодически поступающих в кишечник с пищей или относящихся к категории «сопутствующей флоры» и способных вызвать развитие эндогенной инфекции при снижении резистентности макроорганизма. Высокий уровень лактобактерий, способствует развитию высокой устойчивости животных к эксперементальной инфекции, после заражения их St aureus и К1 pneumuniae. Молочнокислые бактерии способны подавлять размножение гнилостных и гноеродных микроорганизмов: Pseudomonas, Aeromonas, Е. coli, К1 pneumuniae, Proteus mirabilis, S. enteritidis, S. gallinarum, S. cholerae suis, S. typhimurium, S. paratyphi Shigellae Serrata marcescens, стафилококков, L-форм стрептококков [7].
Антибактериальная активность лактобактерий связана с их способностью образовывать в процессе брожения молочную кислоту, а также продуцировать лизоцим, антибиотические вещества, лектолин, низин, лактоцидин, ацидофилин [5].
Из выше сказанного можно предположить, что при хроническом панкреатите клинические проявления синдрома малабсорбции, в определенной степени, обусловлены дисбактериозом кишечника, исходя из чего в комплекс лечения необходимо включить препараты нормализующие анаэробную микрофлору кишечника. Наши предварительные результаты показали, что наилучшим препаратом для этой цели является «Наринэ».
Литература:
1. Арутюнян В.М., Григорян Р.А. «Диагностика и патогенетические основы лечения панкреатита», 1995.
2. Гребенев A.Л., Мягкова Л.П. «Болезни кишечника», 1994. Клиническая медицина 1991,№ 7
3. Знаменский В.А., Дегтяр Н.В. Микробиологическая диагностика кишечного и кожного дисбактериозов 1989
4. Краснов М.В. «Дисбактериоз кишечника у детей»,1995
5. Пинегин Б.В., Мальцев В.Н., Коршунов В.М «Дисбактериозы кишечника», 1984
6. Циммерман, «Хронический панкреатит методические рекомендации», 1990 .
7. Benson M.N. Effect of bioisolation- Amer. J. clin. Nutr. 1970 vol 23 №11
8. Kawai Y., Morotumi M Irtestinal enzyme activities in germfree, conventional and gnotobiotic rats associated with indigenous microorganisms.- Infect Immunol. 1988 vol 19 №3.
9.Sanders C.V. Lewis AC Changing trends in the antimicrobial susceptibility pattern of anaerobic bacteria — In: Anaerobic bacteria selected topics. D.W. Lambe et al. New York 1980.
Источник


