Дифференциальная диагностика язвы желудка и холецистита
Дифференциальный
диагноз,
многообразие клинических
проявлений язвенной
болезни,
анатомо-топографические соотношения
органов пищеварения, общность нервной
регуляции, функциональные их связи
создают закономерные предпосылки для
возникновения сходных клинических
симптомокомплексов при заболевании
различных органов брюшной полости и
определенных трудностях при
дифференциальной диагностике.
В
практической деятельности язвенную
болезнь чаще приходится дифференцировать
от других заболеваний желудка и
двенадцатиперстной кишки, желчных
путей и поджелудочной железы.
Хронический
гастрит
Хронический
гастрит в
отличие от язвенной
болезни характеризуется
большей выраженностью диспептических
явлений. Часто наблюдаются чувство
тяжести в верхнем отделе живота и
ощущение быстрого насыщения после
приема даже небольшого количества
пищи, изжога, отрыжка кислым содержимым,
расстройства стула. Отмечаются
монотонность течения, короткие периоды
обострения с менее выраженным болевым
синдромом, чем при язвенной
болезни.
Свойственно отсутствие сезонной
периодичности и нарастания болей в
течение заболевания. Общее состояние
больных особенно не нарушается.
Однако исключить гастрит, руководствуясь
только жалобами больного, невозможно.
Необходимы повторные рентгенологические
и эндоскопические исследования, при
которых, кроме отсутствия ниши,
выявляются характерная ригидность
складок слизистой оболочки желудка,
изменение рельефа его.
Хронический
гастроэнтерит
Хронический
гастроэнтерит, так
же как и язвенная
болезнь,
может проявляться болями в эпигастральной
области после еды. Но эти боли сопровождаются
урчанием кишечника, а выраженная
болезненность при пальпации
определяется в околопупочной области
и ниже. В кале определяется большое
количество продуктов неполного
переваривания пищи (мышечных волокон,
нейтрального жира, крахмала). Из
рентгенологических признаков важны
изменения слизистой желудка, быстрая
эвакуация контраста из тонкой кишки,
раннее заполнение (через 2—3 часа) слепой
кишки.
Дуоденит
и пилородуоденит
Дуоденит
и пилородуоденит нередко
весьма напоминают клинику язвенной
болезни.
В отличие от последней для них характерно:
1)
выраженность постоянных голодных и
ночных болей, купирующихся приемом
пищи, и поздних диспептических явлений;
2)
интермиттирующее течение с короткими
периодами обострении, сменяющихся
короткими ремиссиями. При рентгенологическом
исследовании признаки язвы отсутствуют,
определяются гипертрофированные и
атипично переплетающиеся складки
слизистой оболочки с зернистым рельефом.
Повторные исследования, гастродуоденоскопия
позволяют поставить правильный диагноз.
Язвенную
болезнь нередко приходится дифференцировать
от перидуоденитов
не язвенной этиологии. Обычно
они являются следствием язвы
двенадцатиперстной кишки, проявляясь
пилорическим синдромом с клиникой
язвенной болезни. После заживления язвы
при остающемся перидуодените интенсивность
болей уменьшается, они становятся
постоянными, исчезает сезонность
явлении. Не язвенные перидуодениты
могут быть вызваны холециститом,
дивертикулом двенадцатиперстной
кишки, осложненным воспалением или
изъязвлением, хроническим аппендицитом.
В отличие от язвенной болезни такие
перидуодениты проявляются постоянными
болями в подложечной области и правом
подреберье, усиливающимися после приема
пищи и иррадиирующими в спину. Наблюдаются
также отрыжка, тошнота, чувство
тяжести в эпигастрии. В диагностике их
большую помощь оказывает рентгенологическое
исследование, при котором обнаруживаются
деформация луковицы, двенадцатиперстной
кишки, быстрая опорожняемость ее,
отсутствие прямых рентгенологических
признаков язвенной болезни.
Рак
желудка
Рак
желудка, особенно
в начальной стадии, может проявляться
разнообразием клинических симптомов
и напоминать клинику язвенной болезни.
При локализации опухоли в пилорическом
отделе могут наблюдаться интенсивные
боли, сохраняется желудочная секреция.
Особенно трудна дифференциальная
диагностика язвенно-инфильтративной
и первично-язвенной форм рака, которые
могут сопровождаться типичными признаками
язвенной болезни. В некоторых случаях
и язва желудка по клиническому течению
может напоминать рак желудка, например
при длительно существующей каллезной
язве с постоянными болями, снижением
желудочной секреции и образованием
большого воспалительного инфильтрата,
определяемого при пальпации живота.
Для рака желудка наиболее характерными
признаками являются: короткий анамнез,
более пожилой возраст больных, жалобы
на общую слабость, быструю утомляемость,
постоянные ноющие боли, малозависящие
от приема пищи. У многих выявляются
анемия, увеличенная СОЭ, стойкие
скрытые кровотечения. Для
язвенно-инфильтративных форм характерны
стойкость клинических симптомов и
отсутствие эффекта от применяемого
лечения. При рентгеноскопии, кроме ниши,
выявляются инфильтрация и
ригидность стенки желудка, обрыв складок
слизистой, отсутствие перистальтики в
пораженной зоне, окружающей нишу.
Решающее значение в дифференциальной
диагностике рака и язвы желудка имеют
изучение динамики заболевания,
рентгенологическое, цитологическое
исследования и гастроскопия с
прицельной биопсией.
Желчнокаменная
болезнь и хронический холецистит
Желчнокаменная
болезнь и хронический холецистит нередко
могут имитировать язвенную болезнь,
проявляясь болями в верхнем отделе
живота и диспептическими расстройствами.
Отличительными признаками является
то, что заболевания желчных путец чаще
встречается у женщин, у лиц с
гипертонической конституцией и
ожирением. У них отсутствуют
периодичность обострения и суточный
ритм болей. Возникновение болей после
еды связано в основном с характером
пищи (жирная пища, мясо, яйца, острые
блюда, маринады, грибы). Появляются боли
в разные сроки после еды и отличаются
полиморфизмом — разной интенсивностью
и продолжительностью. Часто они носят
схваткообразный характер по типу
приступов (колик) и более интенсивны,
чем при язвенной болезни. Локализуются
боли в правом Подреберье и иррадиируют
в правое плечо и лопатку. Периодически
может появляться, желтуха.
При
хроническом холецистите продолжительность
обострении короче, обычно определяется
днями, в то время как при язвенной болезни
— неделями, месяцами, с постепенным
уменьшением их интенсивности.
Из
объективных признаков отмечаются
увеличение печени, пальпаторная и
перкуторная болезненность в правом
подреберье и холедохо-панкреатической
зоне. Выявляются положительные симптомы
Ортнера, Мерфи, френикус-симптом. При
обострении холецистита наблюдаются
лихорадка, патологические изменения
желчи, в крови некоторое увеличение
билирубина, в моче — уробилина. Часто
отмечается снижение желудочной
секреции.
Вопрос
окончательной диагностики решается
рентгенологическим и эндоскопическим
исследованиями желудка, двенадцатиперстной
кишки и желчных путей, которые помогают
выявить также наблюдаемый у части
больных сопутствующий язвенной болезни
хронический холецистит.
В таких
случаях последний приходится
дифференцировать от дискинезии желчных
путей, которая нередко сопровождает
язвенную болезнь двенадцатиперстной
кишки. В отличие от холецистита при
дискинезии не наблюдается изменений
во всех порциях желчи при дуоденальном
зондировании. При холангиографии
отмечаются нарушения моторики
желчного пузыря, протоков и сфинктера
Одди. С затиханием обострения язвенной
болезни исчезают или уменьшаются
клинические проявления дискинезии
желчных путей.
Хронический
панкреатит
Хронический
панкреатит по
своему течению может напоминать язвенную
болезнь. При нем, так же как и при язвенной
болезни, наблюдаются боли в верхнем
отделе живота после еды на высоте
пищеварения. Однако возникают они
чаще после жирной пищи, носят неопределенный
характер, в случае образования камней
в панкреатических протоках становятся
схваткообразными. Боли, как правило,
локализуются слева от средней линии в
верхнем отделе живота, часто бывают
опоясывающими, иррадиируют в левое
плечо и лопатку. При сравнительной
или глубокой пальпации выявляется
болезненность слева от средней линии.
У части больных наблюдается увеличение
количества диастазы в моче, иногда
глюкозурия. Диагноз
хронического панкреатита при отсутствии
рентгенологических и эндоскопических признаков
язвенной болезни подтверждается
панкреатографией, сканированием
поджелудочной железы, ангиографией.
Хронический
аппендицит
Хронический,
аппендицит в
некоторых случаях может иметь некоторое
сходство с язвенной болезнью. Это связано
с тем, что и при хроническом аппендиците
нередко наблюдаются боли в подложечной
области после приема пищи, которые
объясняются наличием рефлекторного
спазма привратника или перидуоденита,
развившегося в результате распространения
инфекции по лимфатическим путям из
илеоцекальной области. В отличие от
язвенной болезни при хроническом
аппендиците в анамнезе отмечают наличие
приступа острого аппендицита, периодичность
обострении с кратковременными болевыми
явлениями, усиление их при ходьбе и
физическом напряжении. При пальпации
и перкуссии определяется зона выраженной
болезненности на ограниченном участке
илеоцекальной области. В трудных для
диагностики случаях помогает
рентгенологическое исследование
гастродуоденальной системы и илеоцекального
угла.
Дивертикулы
желудка и двенадцатиперстной кишки
Дивертикулы
желудка и двенадцатиперстной кишки часто
протекают бессимптомно. При достижении
больших размеров дивертикула
появляются боли и чувство тяжести в
эпигастральной области, рвота. При
осложнении его воспалением или
изъязвлением клиническая картина
может быть весьма сходной с таковой при
язвенной болезни. Наблюдаются боли
после приема пищи, периодичность
обострении. Диагностика в этих случаях
бывает трудной и решающим здесь являются
рентгенологическое исследование и
гастродуоденоскопия.
Язвенную
болезнь необходимо дифференцировать
с симптоматическими язвами, патогенез
которых связан с определёнными фоновыми
заболеваниями или конкретными
этиологическими факторами, например,
с приёмом НПВС.
Симптоматические,
особенно лекарственные, язвы чаще всего
развиваются остро, проявляясь иногда
желудочно-кишечным кровотечением или
перфорацией. Клиническая картина
обострения этих язв стёрта, отсутствует
сезонность и периодичность заболевания.
Гастродуоденальные
язвы при синдроме Золлингера-Эллисона
отличаются крайне тяжёлым течением,
множественной локализацией, упорной
диареей. При обследовании таких больных
выявляется резко повышенный уровень
желудочной секреции (особенно базальной),
содержание гастрина в сыворотке крови
в 3-4 раза превышает норму. В диагностике
синдрома Золлингера-Эллисона важное
значение имеют провокационные тесты
(с секретином, глюкагоном), ультразвуковое
исследование поджелудочной железы.
Для
гастродуоденальных язв у больных
гиперпаратиреозом, помимо тяжёлого
течения с частыми рецидивами и склонностью
к кровотечению и перфорации, характерны
признаки повышенной функции паращитовидных
желёз: мышечная слабость, боли в костях,
чувство жажды, полиурия. Диагноз ставится
на основании изучения содержания кальция
и фосфора в сыворотке крови, наличия
гипертиреоидной остеодистрофии,
характерных признаков поражения почек
и неврологических расстройств.
Туберкулез
желудка
Туберкулез
желудка — одна
из редких локализаций туберкулезного
процесса. Патологические изменения
могут проявляться в виде солитарных
или миллиарных туберкул, диффузной
гиперпластической формы, а чаще (до 80
%) в виде плоских поверхностных либо
небольших глубоких кратерообразных
язв. Локализуются такие язвы чаще в
пилорическом и антральном отделах,
нередко вызывают сужение привратника
или деформацию желудка. Клинически
заболевание проявляется болями в
подложечной области, но менее выраженными,
чем при язве желудка. Наблюдаются поносы,
снижение желудочной секреции. У
больных нередки туберкулезные поражения
легких и других органов. Отсутствие
характерных клинических симптомов,
нетипичность рентгенологической картины
вызывают нередко большие трудности
в диагностике заболевания и только
гистологическое исследование биоптатов
или операционного материала позволяет
поставить правильный диагноз.
Лимфогранулематоз
желудка
Лимфогранулематоз
желудка относится
к редким заболеваниям Поражение желудка
чаще наблюдается при системном заболевании
и редко как изолированная форма.
Лимфогранулематозные образования
в стенке желудка характеризуются
формированием опухолевидных узлов,
выстоящих в просвет желудка, либо
поверхностных или глубоких изъязвлений.
Клиническая картина изолированного
поражения весьма сходна с клиникой рака
или каллезной язвы. Язвенные формы
проявляются болями в эпигастрии, скрытыми
или профузными кровотечениями. Из общих
симптомов наблюдаются повышение
температуры, слабость, похудание,
потливость и кожный зуд. В крови выявляются
лейкопения с нейтрофилезом, эозинофилией
и лимфопенией. В связи с редкостью
изолированного лимфогранулематоза
желудка, своеобразием клиники и
морфологических изменений в стенке
желудка, сходных с язвой желудка,
диагностика представляет исключительные
трудности. Диагноз ставится при
микроскопическом исследовании
биоптатов, взятых при фиброгастроскопии
либо из резецированного желудка.
Дуоденостаз
Дуоденостаз — это
нарушение моторно-эвакуаторнои функции
двенадцатиперстной кишки. Может
развиваться при заболеваниях желчных
путей и поджелудочной железы, перидуоденитах
или являться самостоятельным заболеванием
неврогенного происхождения, Проявляется
он периодическими приступами болей в
подложечной области, напоминающими
боли при язвенной болезни. Отличительными
особенностями его являются: возникновение
изолированного вздутия в правом
подреберье во время приступа болей,
рвота желудочным содержимым с примесью
значительного количества желчи.
Диагноз
устанавливают рентгенологическим
исследованием, при котором выявляются
застой в двенадцатиперстной кишке и
расширение ее, стенозирующая
перистальтика и антиперистальтика,
ретроградный застои бария в желудке
и замедленное опорожнение его.
Диафрагмальные
грыжи
При диафрагмальных
грыжах, так
же как и при язвенной болезни, больные
жалуются на боли в эпигастральной
области во время или после приема пищи,
ночные боли, чувство тяжести в эпигастрии
и диспептические расстройства. В
некоторых случаях наблюдаются явные
или скрытые пищеводно-желудочные
кровотечения. Жалобы эти связаны с
развитием язвенного эзофагита,
локализованного гастрита.
В
отличие от язвенной болезни при
диафрагмальных грыжах боли локализуются
высоко в эпигастрии, в области мечевидного
отростка и за грудиной. Не отмечается
строгой периодичности их, различна
интенсивность и продолжительность.
Боли часто иррадиируют вверх и кзади —
в спину, в левое плечо. Характерно
ощущение жжения за грудиной или вдоль
пищевода во время или после еды. Решающее
значение в дифференциальной диагностике
этих заболеваний имеет целенаправленное
рентгенологическое исследование
органов грудной клетки и гастродуоденальной
системы.
Грыжа
белой линии живота
Грыжа
белой линии живота в
некоторых случаях может вызывать
резкие боли в подложечной области и
диспептические расстройства, как и
язвенная болезнь. У других больных
эпигастральная грыжа может сопутствовать
язвенной болезни и основное заболевание
при этом не диагностируется. Дифференциальная
диагностика этих двух заболеваний при
внимательном осмотре больного не
вызывает затруднений, однако наличие
эпигастральной грыжи обязывает врача
провести рентгенологическое исследование
желудка и двенадцатиперстной кишки,
дабы не допустить диагностической и
тактической ошибок при решении вопроса
об операции.
Дискинезия
кишечника
При дискинезиях
кишечника клинические
проявления могут быть сходными с клиникой
язвенной болезни. Больные жалуются на
боли в подложечной области или другой
локализации, диспептические расстройства.
Отличительными признаками дискинезий,
осложненных колитом, являются:
длительные запоры в анамнезе, периодическая
смена запоров “ложными” поносами,
чувство неполного опорожнения
кишечника. Часто боли не зависят от
характера принятой пищи, отмечается
облегчение состояния после стула и
отхождения газов. При объективном
исследовании определяется болезненность
по ходу ободочной кишки, чаще поперечной,
нисходящей и сигмовидной.
При
рентгенологическом исследовании
отмечается выраженный спазм этих отделов
ободочной кишки или тотальный колоспазм.
Дискинезия кишечника, колит могут
сопутствовать язвенной болезни, но
отсутствие признаков язвенной болезни
при рентгеноскопий или фиброгастродуоденоскопии
говорит в пользу дискинезий.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Распознавание классических форм острого
холецистита, особенно при своевременной
госпитализации больных, не представляет
сложности. Трудности в диагностике
возникают при атипичном течении
заболевания, когда нет параллелизма
между патоморфологическими изменениями
желчного пузыря и клиническими
проявлениями, а также при осложнении
острого холецистита неотграниченным
перитонитом, когда из-за выраженной
интоксикации и диффузного характера
болей в животе невозможно выяснить
источник перитонита.
Диагностические ошибки при остром
холецистите возникают в .12—17% случаев.
Ошибочными диагнозами могут быть такие
диагнозы острых заболеваний органов
брюшной полости, как острый аппендицит,
прободная язва желудка или двенадцатиперстной
кишки, острый панкреатит, кишечная
непроходимость и другие. Иногда диагноз
острого холецистита ставят при
правосторонней плевропневмонии,
паранефрите, пиелонефрите. Ошибки в
диагнозе приводят к неправильному
выбору метода лечения и запоздалому
оперативному вмешательству.
Наиболее часто на догоспитальном этапе
вместо острого холецистита диагностируют
острый аппендицит, кишечную непроходимость
и острый панкреатит. Обращает на себя
внимание тот факт, что при направлении
больных в стационар диагностические
ошибки встречаются чаще в старшей
возрастной группе (10,8%) по сравнению с
группой больных моложе 60 лет.
Ошибки такого рода, допущенные на
догоспитальном этапе, как правило, не
влекут за собой особых последствий,
поскольку каждый из перечисленных выше
диагнозов является абсолютным показанием
к экстренной госпитализации больных в
хирургический стационар. Однако, если
такой ошибочный диагноз будет подтвержден
и в стационаре, это может быть причиной
серьезных тактических и технических
просчетов (неправильно выбранный
оперативный доступ, ошибочное удаление
вторично измененного червеобразного
отростка и др.). Вот почему особо важное
практическое значение имеет дифференциальная
диагностика между острым холециститом
и сходными по клинике заболеваниями.
Отличить острый холецистит от острого
аппендицитав ряде случаев представляет
довольно сложную клиническую задачу.
Особенно труден дифференциальный
диагноз тогда, когда желчный пузырь
расположен низко и воспаление его
симулирует острый аппендицит или,
наоборот, при высоком (подпеченочном)
расположении червеобразного отростка
острый аппендицит во многом напоминает
по клинике острый холецистит.
При обследовании больных следует
учитывать, что острым холециститом чаще
всего страдают больные старшей возрастной
группы. В анамнезе у больных острым
холециститом нередки повторные приступы
болей в правом подреберье с характерной
иррадиацией, а в ряде случаев и прямые
указания на желчнокаменную болезнь.
Боли при остром аппендиците не бывают
столь интенсивными, как при остром
холецистите и не иррадиируют в правые
надплечье, плечо и лопатку. Общее
состояние больных острым холециститом
при прочих равных условиях обычно более
тяжелое. Рвота при остром аппендиците
— однократная, при остром холецистите
— повторная. Пальпаторное обследование
живота позволяет выявить характерную
для каждого из этих заболеваний
локализацию болезненности и напряжения
мышц брюшной стенки. Наличие увеличенного
и болезненного желчного пузыря
окончательно исключает диагностические
сомнения.
Много общего в клинических проявлениях
острого холецистита и острого
панкреатита: анамнестические указания
на желчнокаменную болезнь, острое начало
заболевания после погрешности в диете,
локализация болей в верхней половине
живота, повторная рвота. Отличительными
особенностями острого панкреатита
являются: опоясывающий характер болей,
резкая болезненность в эпигастральной
области и значительно менее выраженнаяв
правом подреберье, отсутствие увеличения
желчного пузыря, диастазурия, тяжесть
общего состояния больного, что особенно
характерно для панкреонекроза.
Поскольку при остром холецистите
наблюдается повторная рвота, а также
нередко имеются явления пареза кишечникасвздутием живота и задержкой
стула, может возникнуть подозрение наострую обтурационную кишечную
непроходимость. Последнюю отличают
схваткообразный характер болей с
нехарактерной для острого холецистита
локализацией, резонирующая перистальтика,
«шум плеска», положительный симптом
Валя и другие специфические признаки
острой кишечной непроходимости. Решающее
значение в дифференциальной диагностике
имеет обзорная рентгеноскопия брюшной
полости, позволяющая выявить вздутие
кишечных петель (симптом «органных
труб») и уровни жидкости (чаши Клойбера).
Клиническая картина прободной язвыжелудка и двенадцатиперстной кишки
настолько характерна, что ее редко
приходится дифференцировать от острого
холецистита. Исключение представляет
прикрытая перфорация, в особенности,
если она осложняется образованием
подпеченочного абсцесса. В подобных
случаях следует учитывать язвенный
анамнез, острейшее начало заболевания
с «кинжальной» боли в эпигастрии,
отсутствие рвоты. Существенную
диагностическую помощь оказывает
рентгенологическое исследование,
позволяющее выявить, наличие в брюшной
полости свободного газа.
Почечная колика, а также воспалительные
заболевания правой почки и околопочечной
клетчатки (пиелонефрит, паранефрит и
др.) могут сопровождаться болями в правом
подреберье и поэтому симулируют
клиническую картину острого холецистита.
В связи с этим при обследовании больных
надо обязательно обращать внимание на
урологический анамнез, тщательно
исследовать область почек, а в ряде
случаев возникает необходимость в
применении целенаправленного исследования
мочевыводящей системы (анализ мочи,
экскреторная урография, хромоцистоскопия
и др.).
Инструментальная диагностика острого
холецистита
Снижение частоты ошибочных диагнозов
при остром холецистите является важной
задачей практической хирургии. Она
может быть успешно решена только при
широком использовании таких современных
диагностических методов, как УЗИ,
лапароскопия, ретроградная
панкреатохолангиография (РПХГ).
К эхопризнакам острого холецистита
относятся утолщение стенки желчного
пузыря и эхонегативный ободок вокруг
него (удвоение стенки) (рис.9).
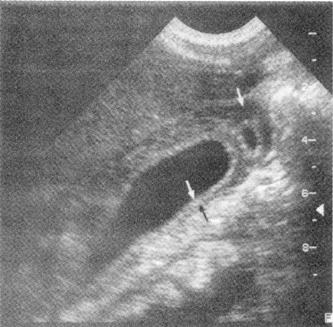
Рис. 9. УЗ картина
острого холецистита. Видны утолщение
стенки желчного пузыря (между черной и
белой стрелкой) и небольшое количество
жидкости вокруг него (одиночная белая
стрелка)
Высокая диагностическая точность
лапароскопии при «остром животе»
позволяет широко использовать метод с
дифференциально-диагностической целью.
Показания к лапароскопии при остром
холецистите следующие:
1. Неясность диагноза в связи с
неубедительной клиникой острого
холецистита и невозможность установить
другими диагностическими методами
причину «острого живота».
2. Трудности в определении клиническими
методами степени тяжести воспалительных
изменений в желчном пузыре и брюшной
полости у больных с высокой степенью
операционного риска.
3. Трудности выбора способа лечения
(консервативного или оперативного) при
«смазанной» клинической картине острого»
холецистита.
Проведение по показаниям лапароскопии
у больных острым холециститом позволяет
не только уточнить диагноз и глубину
патоморфологических изменений в желчном
пузыре и распространенность перитонита,
но и правильно решать лечебно-тактические
вопросы. Осложнения при лапароскопии
возникают исключительно редко.
При осложнении острого холецистита
механической желтухой или холангитом
важно до операции иметь точные сведения
о причинах их развития и уровне
непроходимости желчных протоков. Для
получения данной информации производят
РПХГ путем канюляции большого дуоденального
соска под контролем дуоденоскопа (рис.
10, 11). РПХГ должна производиться в каждом
случае острого холецистита, протекающего
с выраженными клиническими признаками
нарушения оттока желчи в кишечник. При
успешном выполнении контрастного
исследования имеется возможность
выявить камни желчных протоков, определить
их локализацию и уровень закупорки
протока, установить протяженность
сужения желчного протока. Определение
характера патологии в желчных протоках
с помощью эндоскопического метода
позволяет правильно решать вопросы о
сроках операции, объеме оперативного
вмешательства на внепеченочных желчных
протоках, а также о возможности выполнения
эндоскопической папиллотомии для
ликвидации причин,. вызвавших механическую
желтуху и холангит.
При анализе холангиопанкреатограмм
наиболее трудно правильно интерпретировать
состояние терминального отдела общего
желчного протока в связи с возможностью
появления на рентгенограммах ложных
признаков его поражения. Чаще всего
ошибочно ставят диагноз рубцового
стеноза большого дуоденального соска,
в то время как рентгенологическая
картина стеноза может быть вызвана
функциональными причинами» (отек соска,
стойкий сфинктероспазм). По нашим данным,
неправильный диагноз органического
стеноза большого дуоденального соска
ставится в 13% случаев. Ошибочная
диагностика стеноза соска может повлечь
за собой неправильные’ тактические
действия. Во избежание неоправданных
хирургических вмешательств на большом
дуоденальном соске эндоскопический
диагноз стеноза должен быть верифицирован
в ходе операции применением оптимального
комплекса интраопера-ционных исследований.
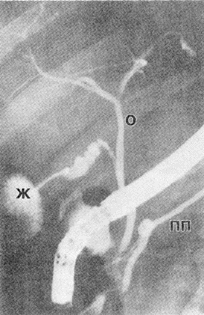
Рис. 10. РПХГ в норме. ПП — проток поджелудочной
железы; Ж — желчный пузырь; О ‑ общий
печеночный проток
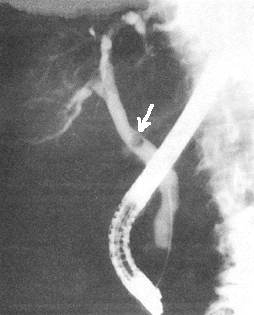
Рис. 11. РПХГ. Визуализируется камень
общего желчного протока (помечен
стрелкой).
В
целях сокращения предоперационного
периода у больных механической желтухой
и холангитом эндоскопическую ретроградную
холангиопанкреатографию проводят в
первые сутки с момента поступления
больных в стационар.
Лечебная
тактика при остром холецистите
Основные положения по лечебной тактике
при остром холецистите были выработаны
на VI и дополнены на XV пленумах Правления
Всесоюзного общества хирургов (Ленинград,
1956 и Кишинев, 1976). Согласно этим положениям,
тактика хирурга при остром холецистите
должна быть активно-выжидательной.
Порочной признана выжидательная тактика,
ибо стремление разрешить воспалительный
процесс консервативными мерами приводит
к серьезным осложнениям и запоздалым
операциям.
Принципы активно-выжидательной лечебной
тактики состоят в следующем.
1. Показаниями к экстренной операции,
которая выполняется в первые 2—3 ч с
момента госпитализации больного,
являются гангренозный и прободной
холециститы, а также холецистит,
осложненный диффузным или разлитым
перитонитом.
2. Показаниями к срочной операции, которая
производится спустя 24—48 ч с момента
поступления больного в стационар,
являются отсутствие эффекта от
консервативного лечения при сохранении
симптомов интоксикации и местных
перитонеальных явлений, а также случаи
нарастания общей интоксикации и появления
симптомов раздражения брюшины, что
свидетельствует о прогрессировании
воспалительных изменений в желчном
пузыре и брюшной полости.
3. При отсутствии симптомов интоксикации
и местных перитонеальных явлений больным
проводится консервативное лечение.
Если в результате консервативных
мероприятий удается купировать
воспалительные явления в желчном пузыре,
вопрос об операции у этих больных
решается индивидуально после всестороннего
клинического обследования, включая
рентгенологическое исследование желчных
протоков и желудочно-кишечного тракта.
Оперативное вмешательство у данной
категории больных выполняют в «холодный»
период (не ранее 14 дня с начала заболевания),
как правило, не выписывая больных из
стационара.
Из перечисленных показаний следует,
что консервативный метод лечения можно
применять только при катаральной форме
холецистита и в случаях флегмонозного
холецистита, протекающего без перитонита
или со слабовыраженными признаками
местного перитонита. Во всех остальных
случаях больные острым холециститом
должны быть оперированы в экстренном
или срочном порядке.
Успех операции при остром холецистите
во многом зависит от качества
предоперационной подготовки и правильной
организации самой операции. При экстренной
операции больные нуждаются в кратковременной
интенсивной терапии, направленной на
детоксикацию организма и коррекцию
нарушений метаболических процессов.
Предоперационная подготовка не должна
занимать более 2—3 ч.
Экстренная операция, выполненная при
остром холецистите, имеет свои теневые
стороны, которые связаны с недостаточным
обследованием больного до операции и
с невозможностью, особенно в ночное
время, провести полноценное исследование
желчных протоков. В результате неполного
обследования желчных протоков
просматривают камни и стриктуры большого
дуоденального соска, что приводит в
последующем к рецидиву заболевания. В
этой связи экстренные операции при
остром холецистите целесообразно
выполнять в утреннее и дневное время,
когда возможно участие в операции,
квалифицированного хирурга и применение
в ходе ее специальных методов диагностики
поражений желчных протоков. При
поступлении больных в ночное время, не
нуждающихся в безотлагательной операции,
им необходимо проводить в оставшиеся
ночные часы интенсивную инфузионную
терапию.
Консервативное
лечение острого холецистита
Проведение консервативной терапии в
полном объеме и в ранние сроки заболевания
обычно позволяет купировать воспалительный
процесс в желчном пузыре и устранить
тем самым необходимость срочного
оперативного вмешательства, а при
большом сроке заболевания — подготовить
больного к операции.
Консервативная терапия, основанная на
патогенетических принципах, включает
в себя комплекс лечебных мероприятий,
которые направлены на улучшение оттока
желчи в кишечник, нормализацию нарушенных
процессов метаболизма и восстановление
нормальной деятельности других систем
организма. В комплекс лечебных мероприятий
необходимо включать:
голод в течение 2—3 дней;
локальная гипотермия — применение
«пузыря» со льдом на область правого
подреберья;промывание желудка при сохранении
тошноты и рвоты;назначение в инъекциях спазмолитиков
(атропин, платифиллин, но-шпа, или
папаверин);антигистаминная терапия (димедрол,
пипольфен или супрастин);антибактериальная терапия. Для
антибактериальной терапии следует
использовать препараты, которые способны
действовать против этиологически
значимых микроорганизмов и хорошо
проникать в желчь.
Препараты выбора:
Цефтриаксон 1-2 г/сут + метронидазол
1,5-2 г/сут;Цефопиразон 2-4 г/сут + метронидазол
1,5-2 г/сут;Ампициллин/сульбактам 6 г/сут;
Амоксициллин/клавуланат 3,6-4,8 г/сут;
Альтернативный режим:
Гентамицин или тобрамицин 3 мг/кг в
сутки + ампициллин 4 г/сут+ метронидазол
1,5-2 г/сут;Нетилмицин 4-6 мг/кг + метронидазол 1,5-2
г/сут;Цефепим 4 г/сут + метронидазол 1,5-2 г/сут;
Фторхинолоны (ципрофлоксацин 400-800 мг
внутривенно) + метронидазол 1,5-2 г/сут;
для коррекции нарушенных метаболических
процессов и дезинтоксикации вводят
внутривенно 1,5—2 л инфузионных сред:
раствор Рингера—Локка или лактасол —
500 мл, глюкозо-новокаиновую смесь — 500
мл (раствор новокаина 0,25% — 250 мл и 5%
раствор глюкозы — 250 мл), гемодез — 250
мл, 5% раствор глюкозы — 300 мл совместно
с 2% раствором хлорида калия — 200 мл,
белковые препараты — гидролизат
казеина, аминопептид, альвезин и другие;назначают витамины группы В, С, препараты
кальция;с учётом показаний применяют гликозиды,
кокарбоксилазу, панангин, эуфиллин и
гипотензивные препараты.
Назначение обезболивающих препаратов
(промедол, пантопон, морфин) при остром
холецистите считается недопустимым,
так как снятие болей сглаживает нередко
картину заболевания и приводит к
просмотру момента прободения желчного
пузыря.
Важным компонентом лечебных мероприятий
при остром холецистите является
выполнение блокады круглой связки
печени 0,25% раствором новокаина в
количестве 200-250 мл. Она не только снимает
болевые ощущения, но и улучшает отток
инфицированной желчи из желчного пузыря
и желчных протоков благодаря ‘усилению
сократительной способности пузыря и
снятию спазма сфинктера Одди. Восстановление
дренажной функции желчного пузыря и
опорожнение его от гнойной желчи
способствуют быстрому стиханию
воспалительного процесса.
Хирургическое лечение острого
холецистита
Хирургические
доступы.
Для доступа к желчному пузырю и
внепеченочным желчным протокам
предложено множество разрезов передней
брюшной стенки, но наибольшее
распространение получили разрезы
Кохера, Федорова, Черни и верхнесрединная
лапаротомия.
Объем
оперативного вмешательства.
При остом холецистите он определяется
общим состоянием больного, тяжестью
основного заболевания и наличием
сопутствующих изменений во внепеченочных
желчных протоках. В зависимости от этих
обстоятельств характер операции может
заключаться в холецистостомии или
холецистэктомии, которая при наличии
показаний дополняется холедохотомией
и наружным дренированием желчных
протоков или созданием билиодигестивного
анастомоза.
Окончательное
решение об объеме оперативного
вмешательства принимается после
тщательной ревизии внепеченочных
желчных протоков, которая проводится
с помощью простых и доступных методов
исследования (осмотр, пальпация,
зондирование через культю пузырного
протока или вскрытый общий желчный
проток), включая интраоперационную
холангиографию. Проведение интраоперационной
холангиографии можно достоверно судить
о состоянии желчных протоков, их
расположении, шири


