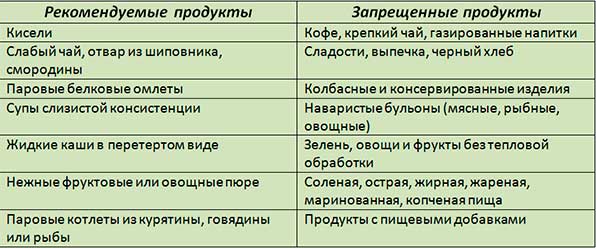
Дифференциальная диагностика гастрита с панкреатитом
Приведенный ниже текст получен путем автоматического извлечения из оригинального PDF-документа и предназначен для
предварительного просмотра.
Изображения (картинки, формулы, графики) отсутствуют.
ГАСТРОЭНТЕРОЛОГИЯ
ХРОНИЧЕСКИЙ ГАСТРИТ
Основные признаки:
— болевой синдром: ощущение боли, локализованной в подложечной
области, ближе к срединной линии
— диспептический синдром: дискомфорт, локализованной в эпигастальной
области, ближе к срединной линии, в виде тяжести, переполнения,
раннего насыщения
— эндоскопические признаки хронического гастрита
— рентгенологические признаки хронического гастрита
— отсутствие органического заболевания по результатам УЗИ органов
брюшной полости
— нормальные показатели лабораторныхтестов
Дифференциальный диагноз проводится по синдрому диспепсии
(Римские критерии II, 1999г.) со следующими заболеваниями: ЯБЖ и
ЯБДПК, раком желудка, хроническим панкреатитом в стадии
обострения.
1. ЯЗВЕННАЯ БОЛЕЗНЬ ЖЕЛУДКА И
ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
Отличия, характерные для язвенной болезни:
Преобладание болевого синдрома над диспепсическими
расстройствами; отсутствие язвенного дефекта слизистой оболочки при
ЭГДС; отсутствие «ниши»; нормальные показатели лабораторных тестов;
отсутствие осложнений в виде перивисцеритов, пенетрации, перфорации
язвы, стенозирования, кровотечения и т.д.; отсутствие изжоги среди прочих
жалоб.
51
2. РАК ЖЕЛУДКА
Отличия, характерные для рака желудка:
Наличие симптомов «тревоги» (немотивированное похудание,
гипертермия, дисфагия, рвота с кровью, мелена, гематохезия, лихорадка,
симптомы диспепсии, впервые возникшие в возрасте старше 45 лет, анемия,
лейкоцитоз, повышенная СОЭ), наличие опухоли при гастроскопии и
рентгенологическом исследовании желудка; морфологическая верификация
диагноза; наличие отдаленных метастазов (Вирхова, Шницлера, Крукенберга
и т.д.), выявленных как при осмотре больного, так и при параклиническом
обследовании.
3. ХРОНИЧЕСКИЙ ПАНКРЕАТИТ В СТАДИИ ОБОСТРЕНИЯ:
Отличия, характерные для хронического панкреатита:
Наличие болевого синдрома в левом подреберье преимущественно
опоясывающего характера, симптомы панкреатической диспепсии
(гиперсаливация, отрыжка воздухом и/или съеденной пищей, отвращение к
жирной пище, вздутие живота); похудание; панкреатогенные поносы;
симптомы инкреторной недостаточности (сахарный диабет или нарушенная
толерантность к глюкозе); повышение активности уроамилазы,
сывороточной амилазы; УЗ — признаки поражения органа.
ЯЗВЕННАЯ БОЛЕЗНЬ ЖЕЛУДКА (ЯБЖ) И
ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
Основные признаки:
— болевой синдром: преимущественная локализация боли в центре
эпигастрия (и слева от срединной линии – при ЯБЖ, и справа от срединной
линии – при ЯБДПК); по отношению ко времени приема пищи боли бывают
ранние, поздние и «голодные»; сезонный характер болей; купирование болей
приемом антацидов, молока, пищи, после рвоты;
52
— диспепсические расстройства (тошнота, отрыжка, чувство тяжести и
переполнения в подложечной области).
Дифференциальный диагноз проводится по болевому и
диспепсическому синдромам со следующими заболеваниями:
симптоматическими язвами, хроническим гастритом, ГПОД,
хроническим холециститом, обострением хронического панкреатита,
первично-язвенной формой рака желудка, раком головки ПЖЖ.
1. СИМПТОМАТИЧЕСКИЕ ЯЗВЫ
Отличия, характерные для симптоматических язв:
Наличие причины язвы, ее вызвавшей (прием НПВП, клинико-
морфологические признаки эндокринных заболеваний, сердечно-сосудистых
и дыхательных расстройств и т.д.); множественность поражения слизистой
оболочки; преимущественная локализация в желудке; значительные размеры
язвенного дефекта.
2. ХРОНИЧЕСКИЙ ГАСТРИТ
Отличия, характерные для хронического гастрита:
Отсутствие язвенного дефекта слизистой оболочки желудка
(двенадцатиперстной кишки) при эндоскопическом исследовании; отсутствие
симптома «ниши» при рентгенологическом исследовании.
3. ГРЫЖА ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
Отличия, характерные для ГПОД:
Для этого заболевания типичны преимущественно пожилой возраст
пациентов, связь болевого синдрома с положением тела (боли усиливаются в
положении лежа, ослабевают в вертикальном положении), гиперсаливация во
время сна, болевой синдром (жгучего характера) в нижней части грудины с
возможнгой иррадиацией в левую верхнюю конечность. Диагноз ГПОД
53
подтверждается результатами рентгенологического и эндоскопического
исследований.
4. ХРОНИЧЕСКИЙ ХОЛЕЦИСТИТ
Отличия, характерные для хронического холецистита:
Характерны боли в правом подреберье и в эпигастрии, часто имеющие
иррадиацию в правую лопатку, в плечо, в угол нижней челюсти справа. При
бескаменном холецистите они имеют тупой, монотонный, давящий (но
неголодный) характер, а при калькулезном приобретают характер колики.
Возможен стойкий субфебрилитет. При длительной обтурации желчных
протоков может присоединиться желтуха. Диагноз поражения билиарной
системы верифицируется данными УЗИ брюшной полости,
рентгенологического исследования (холецистография), эндоскопической
ретроградной холепанкреатикографии (ЭРХПГ), а также результатами
дуоденального зондирования, которое показано только при бескаменном
процессе.
5. ОСТРЫЙ ПАНКРЕАТИТ И ОБОСТРЕНИЕ ХРОНИЧЕСКОГО
ПАНКРЕАТИТА
Отличия, характерные для хронического панкреатита:
При ОП и обострении ХП (последний рассматривается в начале
болезни как серия приступов ОП) боли локализуютсяв левой половине
эпигастральной области, часто носят опоясывающий характер,
провоцируются приемом любой пищи. В анамнезе отмечаются патология
билиарной системы, злоупотребление алкоголем, длительный прием
панкреотоксичных медикаментов (тиазидовые диуретики, препараты,
содержащие женские половые гормоны, некоторых антибиотиков). При
объективном обследовании выявляют похудание, полифекалию, стеаторею,
креаторею. Диагноз подтверждается результатами биохимического
исследования крови на ферменты поджелудочной железы, кала – на
54
перевариваемость, а также инструментальными данными (показатели УЗИ,
КТ).
6. ПЕРВИЧНО-ЯЗВЕННАЯ ФОРМА РАКА ЖЕЛУДКА
Отличия, характерные для первично-язвенной формы РЖ:
Наличие симптомов «тревоги»; наличие эндоскопических и
рентгенологических признаков опухоли желудка; гистологическая
верификация диагноза; наличие отдаленных метастазов (Вирхова, Шницлера,
Крукенберга и т.д.), выявленных как при осмотре больного, так и при
параклиническом обследовании.
7. РАК ГОЛОВКИ ПОЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Отличия, характерные для рака головки ПЖЖ:
Старший и средний возраст пациентов; наличие в анамнезе длительно
текущего ХП, сахарного диабета (СД), желчнокаменной болезни (ЖКБ); боли
опоясывающего характера с иррадиацией в спину; нарастание болевого
синдрома во времени, утрата связи с приемами пищи; наличие симптомов
«тревоги»; положительный симптом Курвуазье (30-75 % 0больных);
гепатомегалия (50 % пациентов); появление асцита (в терминальной стадии);
диагноз подтверждается на основании данных инструментального
исследования (УЗИ, КТ брюшной полости, лапаротомия с гистологическим
исследованием субстрата опухоли), ЭРХПГ.
ХРОНИЧЕСКИЙ КОЛИТ
Основные признаки болезни:
— боли и/или дискомфорт в животе (обычно в подвздошных областях)
— синдром кишечной диспепсии: изменение частоты стула (запоры,
поносы или их чередование); изменение консистенции кала
(полуоформленный, «овечий» кал); изменение акта дефекации
(императивные позывы, тенезмы, чувство неполного опорожнения
55
кишечника после дефекации, необходимость в дополнительных потужных
усилиях при дефекации); появление патологических примесей с калом
(слизь); метеоризм; флатуленция (избыточное газовыделение)
Дифференциальный диагноз проводится в рамках синдрома
кишечной диспепсии со следующими заболеваниями: раком толстой
кишки, НЯК, болезнью Крона, ишемическим колитом, острой кишечной
инфекцией.
1. РАК ТОЛСТОЙ КИШКИ
Отличия, характерные для рака толстой кишки:
Отсутствие связи болевого синдрома с приемом пищи; при
локализации опухоли в левой половине кишечника ведущим становится
синдром кишечного кровотечения (выделение с оформленным калом алой
крови) либо нарушение эвакуации каловых масс (запоры); опухоли правой
половины толстой кишки чаще протекают малосимптомно, ведущим
становится синдром анемии; наличие симптомов «тревоги» и
паранеопластических синдромов; выявление объемного образования при
пальцевом исследовании (рак дистальных отделов); обнаружение дефекта
наполнения, сужения кишки на пораженном участке и супрастенотическое
расширение при ирригоскопии; «положительные» результаты
ректороманоскопии, колоноскопии с биопсией; верификация опухоли при
гистологическом исследовании биоптата.
2. НЕСПЕЦИФИЧЕСКИЙ ЯЗВЕННЫЙ КОЛИТ
Отличия, характерные для НЯК:
Кровавая диарея со слизью и гноем; системные проявления (анорексия,
лихорадка, слабость, похудание); вовлечение в патологический процесс
прямой и сигмовидной кишок с развитием воспалительно-деструктивных
изменений слизистой оболочки; верификация диагноза при ректо- и
колоноскопическом исследовании с биопсией; патоморфологическое
56
подтверждение данного заболевания (хроническая воспалительная
инфильтрация, расширение желез, опустошение бокаловидных клеток,
абсцессы крипт); изменения в лабораторных тестах (лейкоцитоз,
гипоальбуминемия, диспротеинемия, электролдитные нарушения).
3. БОЛЕЗНЬ КРОНА
Отличия, характерные для болезни Крона:
Диарея без примеси слизи и крови в кале; похудание; системные
проявления (полиартрит, ирит, склерит, полиартрит, гепатит, тиреоидит);
характерная эндоскопическая картина (сегментарность, мозаичность
поражения); преимущественное поражение проксимальных отделов толстой
кишки; гистологическое подтверждение данного диагноза биоптатов
(лимфоцитарные гранулемы в подслизистом слое).
4. ИШЕМИЧЕСКИЙ КОЛИТ
Отличия, характерные для ишемического колита:
Пожилой возраст пациента; анамнестические данные (инфаркт
миокарда, фибрилляция предсердий, гипертноческая болезнь, аневризма
аорты); острое начало заболевания; приступообразные боли в животе через
20-30 минут после еды; жидкий стул с примесью крови и слизи;
рентгенологические признаки данного заболевания (преимущественно в
селезеночном изгибе, нисходящей и сигмовидной кишках в виде симптома
«отпечатка большого пальца»); эндоскопическая картина (резко
отграниченное от здоровой ткани поражение слизистой оболочки с
подслизистыми кровоизлияниями); гистологическая картина биоптатов
(изъязвления, полиморфноклеточная инфильтрация,
гамосидеринсодержащие клетки, фиброз).
5. ОСТРАЯ КИШЕЧНАЯ ИНФЕКЦИЯ
Отличия, характерные для острых кишечных инфекций:
57
Диагноз ставится на основании эпидемиологического анамнеза,
типичной клинической картины с наличием на фоне колитического синдрома
симптомов острой инфекции (лихорадка, интоксикация), данных
бактериологического и серологического исследований, которые позволяют
идентифицировать возбудителя.
ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
Основные признаки:
— преимущественная локализация в болей опоясывающего характера в
левом подреберье
— характер болей связь болей с приемом пищи (провоцируются ее
приемом)
— симптомы панкреатической диспепсии (гиперсаливация, отрыжка
воздухом и/или съеденной пищей, отвращение к жирной пище, вздутие
живота)
— похудание;
— панкреатогенные поносы,
— симптомы инкреторной недостаточности (сахарный диабет или
нарушенная толерантность к глюкозе),
— повышение активности уроамилазы, сывороточной амилазы,
— УЗ-признаки поражения поджелудочной железы.
Дифференциальный диагноз проводится по болевому и
диспепсическому синдромам со следующими заболеваниями: рак ПЖЖ,
ЯБЖ и ЯБДПК, хронический гастрит, хронический холецистит, острый
панкреатит.
1. РАК ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Отличия, характерные для рака ПЖЖ:
Отсутствие видимой зависимости болевых ощущений от характера
пищи, резистентность болевого синдрома к медикаментозному лечению, при
58
локализации процесса в головке поджелудочной железы на первый план
среди прочих жалоб выступает желтуха, наличие «галопирующего» течения
заболевания: нарастание болей, снижение аппетита, похудание,
положительный симптом Курвуазье (30-75 % больных); появление асцита (в
терминальной стадии); положительные результаты параклинических методов
исследований (наличие объемного образования при УЗИ, ), эндоскопической
ретроградной холепанкреатикографии (ЭРХПГ) (при раке головки
поджелудочной железы), ангиографии, компьютерной томографии (при
локализации опухоли в хвосте поджелудочной железы) с гистологическим
исследованием субстрата опухоли.
2. ЯЗВЕННАЯ БОЛЕЗНЬ ЖЕЛУДКА И ДПК
Отличия, характерные для язвенной болезни:
Отсутствие преимущественной локализации болей в левом
подреберье,отсутствие поносов, стеатореи, креатореи, синдрома
мальабсорбции, сезонный характер обострений, наличие язвенного дефекта
при проведении ЭФГДС; голодный и ночной характер болей (при язвенной
болезни 12-ти п.к.), отсутствие УЗ-признаков поражения поджелудочной
железы, отсутствие повышения активности сывороточной амилазы,
уроамилазы, наличие «ниши» при рентгенологическом исследовании
желудка.
3. ХРОНИЧЕСКИЙ ГАСТРИТ
Отличия, характерные для хронического гастрита:
Отсутствие поносов, стеатореи, креатореи, синдрома мальабсорбции,
сезонный характер обострений, наличие язвенного дефекта при проведении
ЭФГДС; голодный и ночной характер болей (при язвенной болезни 12-ти
п.к.), отсутствие УЗ-признаков поражения поджелудочной железы,
отсутствие повышения активности сывороточной амилазы, уроамилазы,
наличие «ниши» при рентгенологическом исследовании желудка.
59
4. ХРОНИЧЕСКИЙ ХОЛЕЦИСТИТ
Отличия, характерные для хронического холецистита:
Характерны боли в правом подреберье и в эпигастрии, часто имеющие
иррадиацию в правую лопатку, в плечо, в угол нижней челюсти справа. При
бескаменном холецистите они имеют тупой, монотонный, давящий (но
неголодный) характер, а при калькулезном приобретают характер колики.
Возможен стойкий субфебрилитет. При длительной обтурации желчных
протоков может присоединиться желтуха. Диагноз поражения билиарной
системы верифицируется данными УЗИ брюшной полости,
рентгенологического исследования (холецистография), ЭРХПГ, а также
результатами дуоденального зондирования, которое показано только при
бескаменном процессе.
5. ОСТРЫЙ ПАНКРЕАТИТ
Отличия, характерные для ОП:
При ОП боли локализуются в левой половине эпигастральной области,
часто носят опоясывающий характер, провоцируются приемом любой пищи.
Диагноз подтверждается результатами биохимического исследования крови
на ферменты поджелудочной железы, кала – на перевариваемость, а также
инструментальными данными (показатели УЗИ, КТ).
ХРОНИЧЕСКИЙ БЕСКАМЕННЫЙ ХОЛЕЦИСТИТ (ХБХ)
Основные признаки:
— боли ноющего характера в области правого подреберья
— диспепсический синдром (тошнота, рвота с примесью желчи, горечь
во рту, отрыжка горьким)
— отсутствие камней при ультразвуковом и рентгенологическом
исследованиях
— УЗ — признаки поражения стенки желчного пузыря
60
Источник
Дифференциальный диагноз острого
панкреатита проводится, как правило, с
другими острыми хирургическими
заболеваниями органов брюшной полости:
перфорацией гастродуоденальных язв,
острой кишечной непроходимостью, острым
холециститом, острым аппендицитом,
острым тромбозом мезентериальных
сосудов. Кроме того, приходится
дифференцировать острый панкреатит с
пищевыми интоксикациями и
токсикоинфекциями, с инфарктом миокарда,
пенетрирующими язвами желудка и
двенадцатиперстной кишки, расслоением
аневризмы брюшного отдела аорты,
нижнедолевой плевропневмоний.
С перфоративной язвойжелудка или
двенадцатиперстной кишки у острого
панкреатита имеются общие клинические
признаки. Оба заболевания начинаются
внезапно с появления интенсивных болей
в эпигастральной области. Боли носят
постоянный характер. В обоих случаях в
анамнезе часто выявляются нарушения
пищевого режима, прием алкоголя. Общее
состояние тяжелое, имеются признаки
раздражения брюшины, лейкоцитоз.
Дифференциальная диагностика основывается
на следующих признаках. Рвота, характерная
для обоих заболеваний, при перфоративной
язве наблюдается реже и, как правило,
однократная. При остром панкреатите
она многократная и носит мучительный
характер. При перфоративной язве
характерным признаком является выраженное
напряжение передней брюшной стенки
(»доскообразный» живот), появляющееся
в первые часы заболевания, чего нет при
остром панкреатите. Даже в случаях
деструктивного панкреатита с развитием
панкреатогенного перитонита не бывает
такого резчайшего напряжения брюшной
стенки. Более того, часто наблюдается
поперечное вздутие в эпигастральной
области. Для перфоративной язвы характерно
отсутствие при перкуссии печеночной
тупости, при рентгенологическом
исследовании обнаруживается свободный
газ в брюшной полости. Оба эти признака
отсутствуют при остром панкреатите.
Весьма полезны специфические лабораторные
тесты, которые характерны для острого
панкреатита и отсутствуют при перфоративной
язве.
При
запущенных стадиях острого панкреатита
одним из осложнений может быть развитие
перитонита, который бывает сложно
отличить от перитонита при перфорациях
гастродуоденальных язв. В обоих этих
случаях показана экстренная операция
и случившаяся ошибка в диагнозе не
повлечет серьезных последствий для
больного.
Острая кишечная непроходимостьявляется заболеванием, с которым
приходится дифференцировать острый
панкреатит. Трудности при этом часто
связаны с тем, что при остром
панкреатите уже в ранние сроки
развивается динамическая кишечная
непроходимость. Помогают в дифференциальном
диагнозе схваткообразный характер
болей при острой кишечной непроходимости,
феномен усиления перистальтических
шумов в начале заболевания, шум плеска.
Все эти признаки не характерны для
острого панкреатита. При острой кишечной
непроходимости рентгенологически
определяются горизонтальные уровни
жидкости в кишечнике (чаши Клойбера).
При остром панкреатите в начале
заболевания характерно локальное
вздутие поперечного отдела ободочной
кишки. Исследование специфических для
острого панкреатита лабораторных тестов
помогает окончательно установить
правильный диагноз.
Трудности
дифференциального диагноза с острым
холециститом
возникают особенно часто в тех случаях,
когда желчно-каменная болезнь и изменения
желчного пузыря лежат в основе
этиопатогенеза обоих заболеваний. Речь
в этом случае идет о холецистопанкреатите.
Возможно сочетание острого панкреатита
с острым холециститом. При изолированном
остром холецистите боли локализуются
в правом подреберье, имеют характерную
иррадиацию в правое плечо и лопатку.
Имеются, в отличие от панкреатита,
выраженные общие проявления воспаления:
высокая гипертермия, ознобы и др… При
пальпации живота может определяться
увеличенный болезненный желчный пузырь
или инфильтрат в правом подреберьи.
Большую помощь оказывают в дифференциальной
диагностике ультразвуковое сканирование
и лабораторные тесты.
Сложности
в дифференциальной диагностике острого
панкреатита с острым
аппендицитом могут
возникнуть при подпеченочном расположении
червеобразного отростка. При проведении
дифференциального диагноза в этой
ситуации следует учитывать то, что на
ранних стадиях заболевания при остром
аппендиците, в отличие от острого
панкреатита, болевой синдром и проявления
общей интоксикации менее выражены,
выявляется более четко обозначенные
местные симптомы раздражения брюшины
в правом верхнем квадранте передней
брюшной стенки и не выявляются местные
симптомы, характерные для панкреатита.
Данные лабораторных исследований при
остром аппендиците показывают лишь
наличие воспалительных изменений и не
выявляют других серьезных нарушений
гомеостаза, характерных для острого
панкреатита.
Тромбоз
мезентериальных сосудов
может вызвать серьезные трудности при
проведении дифференциальной диагностики
с острым панкреатитом в связи с тем, что
при обоих этих заболеваниях уже в
начальных стадиях их течения может
иметься очень похожая клиническая
картина — выраженный болевой синдром,
рвота, прогрессирующее ухудшение общего
состояния. При проведении дифференциального
диагноза следует учитывать следующие
отличительные особенности. В отличие
от острого панкреатита, приступ которого
часто провоцируется погрешностями в
диете, тромбоз мезентериальных сосудов
обычно не связан с приемом пищи. Если у
пациентов с острым панкреатитом в
анамнезе зачастую имеются указания на
сопутствующую патологию со стороны
желчевыводящей системы, двенадцатиперстной
кишки и на наличие подобных приступов
заболевания в прошлом, то при тромбозе
сосудов брыжейки могут быть выявлены
другие сопутствующие заболевания,
осложнения которых чаще всего и являются
причиной тромбоза, — инфаркт миокарда,
выраженный атеросклероз аорты,
ревматические пороки сердца, системные
заболевания сосудов, некоторые
онкологические и гематологические
заболевания. На начальных стадиях
развития тромбоза мезентериальных
сосудов может отмечаться усиление
перистальтики и учащение стула (иногда
— с примесью крови), что не характерно
для острого панкреатита. В отличие от
острого панкреатита, развитие перитонита
при тромбозе мезентериальных сосудов
является обязательным и неизбежным
этапом развития заболевания.
В
ряде случаев постановка правильного
диагноза невозможна без использования
дополнительных методов обследования,
к числу которых относятся УЗИ брюшной
полости, фиброгастродуоденоскопия,
фиброколоноскопия, лапароскопия.
Пищевые
токсикоинфекции (интоксикации)
имеют много общих симптомов с острым
панкреатитом. В
дифференциальном диагнозе следует
учитывать анамнез, в котором могут быть
указания на употребление недоброкачественной
или сомнительного качества пищи, особенно
колбасы, рыбы, консервированных продуктов.
Боли в животе при пищевой токсикоинфекции
менее интенсивные, не носят опоясывающего
характера. Как правило, эти боли
сопровождаются поносом. Нередко пищевая
токсикоинфекция является групповым
заболеванием. Лабораторная диагностика
не выявляет изменений, характерных для
острого панкреатита.
Большие
трудности могут возникнуть при
дифференциальной диагностике острого
панкреатита и инфаркта
миокарда.
У больных, страдающих ишемической
болезнью сердца, стенокардия может
проявиться болями в эпигастральной
области с иррадиацией в левое подреберье,
симулирующими начало острого
панкреатита. В обоих случаях боли могут
носить жестокий характер, иногда
сопровождаться шоком. При обоих
заболеваниях могут наблюдаться цианоз
кожи и слизистых, холодный пот, повышение
температуры, озноб, рвота, метеоризм,
гиперлейкоцитоз. Нитраты и аналгетики
при том и другом заболевании уменьшают
болевой синдром. При проведении
дифференциального диагноза между этими
заболеваниями следует учитывать
следующие отличительные признаки:
1. При остром панкреатите более значительна
пальпаторная болезненность в эпигастральной
области. Более того, при инфаркте миокарда
глубокая пальпация живота не сопровождается
усилением болезненности, а наоборот,
она может уменьшаться или вовсе исчезнуть.
На этот дифференциально-диагностический
признак впервые обратили внимание Ю.Ю.
Джанелидзе и А.М. Заблудовский.
2. При инфаркте миокарда, как правило,
отсутствуют напряжение брюшной стенки
и положительный симптом Блюмберга,.
3. Изменения в лейкоцитарной формуле
при остром панкреатите наступают
быстрее, чем при инфаркте миокарда.
4.
Для острого панкреатита характерны
изменения специфических лабораторных
тестов, а также соответствующие изменения
при УЗИ.
5. Существенное значение имеет
электрокардиографическое исследование
в динамике, позволяющее установить
признаки инфаркта миокарда.
Следует помнить, что острый панкреатит
у больных пожилого и старческого возраста
и у страдающих ишемической болезнью
сердца, может способствовать ухудшению
коронарного кровотока и развитию
инфаркта миокарда. С другой стороны, в
редких случаях при инфаркте миокарда
и сердечной недостаточности может
развиться острый панкреатит.
При пенетрирующих
язвах желудка и двенадцатиперстной
кишки может отмечаться
болевой синдром, схожий с таковым при
остром панкреатите, особенно — при
пенетрации язвы в поджелудочную железу.
Проведение дифференциального диагноза
в этих случаях основывается в первую
очередь на детальном анализе предшествующего
анамнеза заболевания и отсутствии
признаков панкреатической токсемии
при пенетрирующих язвах. Окончательный
диагноз устанавливается после проведения
фиброгастродуоденоскопии и гастроскопии;
степень вовлечения в патологический
процесс ткани поджелудочной железы
уточняется с помощью УЗИ брюшной полости
или томографии.
Расслоение или разрыв аневризмы
брюшного отдела аортына начальных
этапах своего развития может давать
клиническую картину, весьма напоминающую
тяжелый приступ деструктивного
панкреатита — сильнейшая опоясывающая
боль, коллапс или шок, быстро развивающийся
парез кишечника. В более поздних стадиях
забрюшинная гематома, образующаяся при
разрыве задней стенки аневризмы, также
может быть принята за отек парапанкреатической
клетчатки, вызванный прогрессированием
деструктивного панкреатита. В связи с
этим дифференциальная диагностика
между этими заболеваниями в ряде случаев
является весьма сложной. Для правильной
оценки ситуации следует всегда иметь
в виду возможность наличия у больных с
клиникой «острого живота» сосудистой
патологии и прицельно обследовать
пациентов в возрасте старше 60 лет или
больных, имеющих клинические проявления
поражения сосудов других бассейнов, на
предмет выявления аневризмы брюшного
отдела аорты. Наличие сосудистого шума
в проекции аорты, расширение границ ее
пульсации, определяемое при осмотре
живота или пальпаторно, анамнестические
указания на наличие пульсирующего
образования в животе являются весомыми
аргументами в пользу подозрения на
аневризму брюшного отдела аорты и
требуют выполнения срочного ультразвукового
сканирования брюшной полости (томографии,
аортографии) при подозрении на ее
расслоение или разрыв. Кроме специальных
инструментальных методов обследования,
проведению дифференциальной диагностики
на ранних стадиях течения заболевания
могут способствовать данные лабораторного
исследования: при осложнившейся аневризме
основными находками будут проявления
анемии, в то время как для панкреатита
более характерны изменения крови,
вызванные токсемией и/или воспалением.
В редких случаях клиническая
картина нижнедолевой
плевропневмонии может
быть сходной с клиникой острого
панкреатита, что обусловливается их
анатомическим соседством. При проведении
дифференциального диагноза следует
обратить внимание на наличие признаков,
характерных для инфекционного легочного
заболевания: последовательность
появления симптомов (сначала — температура,
тахикардия, одышка; затем — боли), связь
болей с дыхательными движениями, наличие
влажных хрипов и шума трения плевры в
нижних отделах легких. Для уточнения
диагноза выполняется рентгенография
легких.
При проведении дифференциального
диагноза в подобных ситуациях следует
помнить, что при остром панкреатите
возможно развитие левостороннего
плеврита, который в этом случае является
осложнением острого панкреатита.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник