Диета при панкреатите и токсическом гепатите
Печень и поджелудочная железа имеют тесную анатомическую связь, так как желчь и панкреатический сок выделяются в кишечник через один единственный выход — сфинктер Одди. Поэтому развитие панкреатита на фоне затяжного хронического гепатита встречается довольно часто. В связи с этим, классическая диета №5, рекомендованная при заболеваниях печени и желчного пузыря, должна быть видоизменена с учетом пищевых ограничений при снижении функциональности поджелудочной железы.
Основные правила (стол №5)
Основное назначение диеты — это обеспечение функционального покоя органам, отвечающим за переработку поступающих микроэлементов. Чем меньше токсинов, красителей и консервантов человек съедает, тем легче пища усваивается, и тем проще работать печени и поджелудочной железе.
Без соблюдения диеты эффективность принимаемых гепатопротекторов уменьшается на 30%. А при злоупотреблении алкоголем лечение не приносит результатов вовсе.
Составлять рацион при одновременном гепатите и панкреатите нужно с учетом таких правил:
- полный отказ от алкоголя;
- продукты можно только варить, готовить на пару и запекать; о хрустящей румяной корочке, которая получается при жарке на сковороде и в открытом огне, придется забыть;
- разрешается употребление только диетического мяса и рыбы; от жирной свинины, гуся и утки надо отказаться; также не рекомендуется есть субпродукты (печень, сердце, почки, мозги);
- кондитерские магазинные сладости (конфеты, шоколад, торты, пирожные) запрещены; разрешено печенье без крема и подсушенные хлебобулочные изделия из отрубей;
- молочные продукты низкой жирности (до 2%), включая молоко, йогурт, кефир и творог, нужно есть ежедневно; ограничить придется шоколадные и плавленые сырки, а твердый неострый сыр можно есть в умеренном количестве;
- можно употреблять почти все овощи и фрукты, кроме пряной зелени, лука, бобовых, чеснока и томата;
- среди первых блюд разрешаются овощные супы без зажарки и грибов либо молочные супчики с рисом или макаронами;
- гарнир следует готовить из круп (гречка, овсянка, кукурузная каша, рис), можно также делать овощное рагу; картофель рекомендуется употреблять раз в 2 дня;
- яйца разрешается есть дважды в неделю, но такое ограничение касается в основном желтка, белковый омлет можно готовить ежедневно;
- нельзя переедать: пищу следует употреблять 5–6 раз в день при размере порции 250–300 г.
Наваристые бульоны (мясные и грибные) затрудняют работу печени и поджелудочной железы, поэтому супы должны быть вегетарианские. Для повышения сытности и энергетической ценности первого блюда рекомендуется готовить супы-пюре.
Дополнительные ограничения при панкреатите
Таких правил необходимо придерживаться при заболеваниях печени, но если также нарушена работа поджелудочной железы, то придется еще больше ограничить свой рацион. Если при гепатите можно периодически баловать себя «вредными вкусностями», то при панкреатите жирное, жареное, пряное и острое — это табу на всю жизнь.

При гепатите рекомендуется употреблять ежедневно 80–120 г белка, но при панкреатите белок урезается до 20–40 г/день.
Рацион при хроническом панкреатите составляется с учетом состояния пациента:
- при обострении болезни показано трехдневное лечебное голодание. Больной принимает лишь воду и глюкозу;
- по мере стихания болевых ощущений, вызванных усилением воспаления, в рацион вводятся травяные чаи, шиповник, легкие перетертые супы и каши;
- в течение месяца после стабилизации состояния пациенту необходимо придерживаться питания по Певзнеру (стол №5п — диетическое питание, при котором все овощи и фрукты должны быть вареными, а все блюда измельченными до консистенции пюре);
- при улучшении состояния разрешается есть сырые овощи и сладкие фрукты;
- через месяц при отсутствии вторичных воспалений пациента переводят на стол №5а, а затем на классическую диету №5.

Диета для печени и поджелудочной требует полного отказа от алкоголя, так как этанол усиливает воспалительные процессы. Потребление соли и жидкости также стоит сократить для профилактики отеков.
Людям с заболеваниями печени и почек врачи часто советуют пить чай с медом, поскольку углеводы являются главным источником энергии при диете №5. К тому же, сладкое стимулирует работу печени и повышает внутриклеточную активность гепатоцитов. Однако сладости должны быть полезными: мед, бананы, сухофрукты, инжир и т. д. Но при заболевании поджелудочной железы, особенно при сопутствующем диабете, сладкое придется ограничить.
Во время ремиссии нужно придерживаться диеты №5, при обострении гепатита — №5а, а при обострении панкреатита — №5п.
Таблица рациона
Поскольку при заболеваниях печени и поджелудочной железы рекомендуется принимать пищу 5 раз в день, необходимость в питательном завтраке и комплексном обеде отсутствует. То есть достаточно съесть салат на ланч и только суп или гарнир — на обед. Однако в общем суточный рацион должен быть разнообразным, калорийным и сбалансированным. Перекусы (ланч, полдник) могут быть в виде свежих фруктов и овощей, чая (травяной сбор, шиповник, цикорий), пудинга или кефира с сухариком. А блюда для завтрака, обеда и ужина должны быть более сытными. Сделать рацион разнообразным поможет эта таблица:

| Завтрак | Обед | Ужин |
|---|---|---|
| молочная каша (рис, гречка, манка) с сахаром или медом, | отварная рыба или мясо (курица, телятина, индейка), | овощное пюре, салат или рагу, |
| картофельное пюре, | гарнир (крупы, макароны), | белковый омлет, |
| белковый омлет, | легкие супы, | отварная рыба, |
| хлопья, мюсли, | салаты (овощные, фруктовые), | каша с сухофруктами, |
| капустные котлеты, | котлеты на пару, | пудинг, |
| творожные сырники, | докторская колбаса, | теплое молоко с медом, |
| травяной чай. | компот, кисель, сок. | кефир, ромашковый чай. |
Легкие и полезные рецепты
Несмотря на большое количество ограничений, диета при заболевании печени и поджелудочной железы может быть и полезной, и вкусной, и разнообразной. В поваренную книгу стоит добавить несколько простых и аппетитных рецептов:
| Блюдо | Ингредиенты | Приготовление |
|---|---|---|
| Первое (Супы) | ||
| Гречневый суп | гречка — 50 г, вода — 100 мл, молоко — 400 мл. | Крупу бросить в кипящую воду и варить 15 минут, после чего добавить молоко и немного меда либо сахара. Подавать со сливочным маслом. |
| Суп-пюре | говядина — 100 г, кабачки — 200 г, молоко — 70 мл, желток — 1 шт. | Отварную говядину измельчить в блендере, добавить воды и потушить. Аналогично поступить с кабачками. Смешать молоко с яичным желтком и влить в кабачки, а затем добавить мясо. Потушить еще пару минут без кипения. |
| цветная капуста — 1 шт., куриное филе — ½ шт., молоко —70 мл, желток — 1 шт. | Блюдо готовится аналогично, однако нет необходимости тушить измельченную курятину, так как она мягче и нежнее. В приготовленный суп рекомендуется добавить сухарики. | |
| Овсяный суп | хлопья — 2 ст. л., морковь — 1 шт., кабачок — 1 шт. | Хлопья или овсяную крупу залить теплой водой и немного проварить. Измельченные соломкой овощи добавить в суп и варить до готовности. |
| Суп с макаронами | макароны картофель морковь капуста | Натертую морковь и порезанную кубиками картошку варить 15 минут в подсоленной воде. Добавить капусту (любую) и варить 5 минут. Добавить макароны и варить еще 10 минут. Готовый суп нужно настоять, закрыв кастрюлю крышкой на 15–30 минут. |
| Второе (Гарниры) | ||
| Каша | пшено — 100 г, вода — ½ л, молоко — ½ л, сахар — 1 ч. л. | Кашу варить на слабом огне 10 минут. Затем воду слить, добавить молоко и сахар, поставить на водяную баню и полчаса готовить. |
| пшено — 100 г, тыква — 100 г, вода — ½ л, молоко — 120 мл, сахар — 1 ч. л. | Порезанную или протертую тыкву варить до полуготовности, а затем всыпать пшено и варить до загустевания. Долить молоко и варить кашу на водяной бане. | |
| Котлеты | говядина — 125 г, черствый хлеб — 20 г. | Хлеб размочить и измельчить в блендере вместе с мясом. Добавить немного соли и готовить на пару 20 минут. |
| Омлет | белки — 3 шт., молоко — 2 ст. л. | Яичные белки взбить, добавить молоко, щепотку соли и перемешать. Готовить полчаса на водяной бане или в пароварке. |
| Второе (Закуски) | ||
| Паштет | хек (филе) — 200 г, морковь — 1 шт., творог — 150 г. | Отварить филе, измельчить в блендере и потушить 3 минуты. Добавить натертую вареную морковь, творог и соль. Перемешать. |
| Салат | свекла — 1 шт., чернослив — 100 г, масло растительное — 1 ст. л. | Отварную свеклу мелко нарезать или натереть на терке. Добавить измельченный чернослив и заправить маслом. |
| морковь — 1 шт., изюм — 50 г, лимон — 5 капель, мед — 15 г. | Свежую морковь натереть на мелкой терке, добавить изюм, мед и несколько капель лимонного сока. Это хороший витаминный перекус, стимулирующий также работу почек. | |
| яблоко — 1 шт., морковь — 1 шт., огурец — 1 шт., авокадо — ½ шт. | Все ингредиенты мелко нарезать или измельчить в блендере, перемешать и заправить маслом либо сметаной. Можно добавить свеклу, но тогда надо взять кислое яблочко. | |
| Третье (Десерт) | ||
| Сырники | груша — 1 шт., творог — 400 г, мука — 4 ст. л., яйцо — 1 шт. | Грушу очистить от кожуры и зернышек и размягчить. Добавить творог, муку и яйцо и перемешать до однородной консистенции. Готовить в пароварке на режиме «пар» полчаса. |
| Пудинг | кабачок — 1 шт., молоко — 1 ст. л., яблоко — 2 шт., манка — 1 ст. л., яйца — 2 шт. | Почистить и измельчить кабачок и потушить его в молоке. Добавить натертые яблоки и продолжить тушить до размягчения. Добавить манку и готовить 10 минут, положить желтки, а затем взбитые белки. Готовить на пару полчаса. |
| Банановый торт | желатин — 2 уп., вода — 1 ст., йогурт — ½ л, галетное печенье, бананы, персики. | Развести желатин в горячей воде и после остывания смешать его с йогуртом. Торт выкладывается в форме слоями: печенье — йогуртовая смесь — бананы (нарезанные тонкими кольцами) — печенье и т. д. Верхушку торта можно украсить персиками. |
| Бисквит | белки — 2 шт., сахар — 65 г, сухари — 20 г. | Взбить белки, добавить сахар и белые сухари. Форму смазать сливочным маслом, влить тесто, посыпать его маком и запекать при температуре 180ºС. |
Поскольку супы варятся без мясного бульона и всевозможных приправ, рекомендуется натереть на терке хотя бы половину картофелины. Так овощной бульон будет наваристее и вкуснее. С этой же целью стоит дать супу настояться, накрыв кастрюлю крышкой на 15–60 минут по окончании приготовления. Что касается салатов, то основными остаются классические варианты — овощные и фруктовые, а также винегрет. Но иногда можно экспериментировать, сочетая свеклу и морковь со сладкими сухофруктами.
Источник
Многим людям, у которых есть проблемы с органами пищеварения, устанавливают сразу несколько патологий. Часто наблюдается гепатит при панкреатите, когда проблемы возникают в этих двух органах. Спровоцировать появление патологии могут вирусы (поражающие печень), интоксикационные процессы при других инфекциях, отравлениях, передозировках препаратов.
Взаимосвязь болезней
Не только причины, но и механизм развития заболеваний печени и поджелудочной железы похожи между собой. Сначала на клетки органа действуют повреждающие агенты, потом в ответ развивается процесс воспаления. Ткани отекают, а клеточные структуры подвергаются разрушению и замещению соединительной тканью.
Печень человека состоит из множества клеток, которые не имеют дифференциации. Они выполняют одновременно все функции – детоксикацию, аккумулирование ряда веществ и витаминов, участие практически во всех видах обмена. Поэтому компенсаторный потенциал печени велик, целые части ее берут на себя функцию поврежденных, и так может продолжаться длительное время. При своевременном лечении, соблюдении диеты и правильном образе жизни гепатоциты могут восстанавливаться.
При хроническом панкреатите возникает множество осложнений, в т. ч. язва, холецистит и гепатит. С другой стороны, заболевания печени могут становиться причиной панкреатита. На стадии хронизации патологических процессов становится невозможным выявление первичного заболевания. Все усилия врачей направляются на улучшение состояния больного с диагнозом гепатопанкреатит.
Что делать при приступе панкреатита
Приступ панкреатита требует оказания неотложной помощи. Он проявляется в виде опоясывающей боли, локализующейся в области подреберья, тошнотой, рвотой, напряжением мышц живота. При хроническом течении патологии боль соотносится с приемом пищи, особенно это касается жирного, жареного, острого. Ферментативная недостаточность органа приводит к вздутию живота, скоплению газов, поносу, отрыжке.
Во время приступа следует:
- полностью отказаться от приема любого вида пищи;
- соблюдать постельный режим;
- парентерально ввести анальгетик или спазмолитик;
- приложить холодный компресс на область проекции поджелудочной железы.
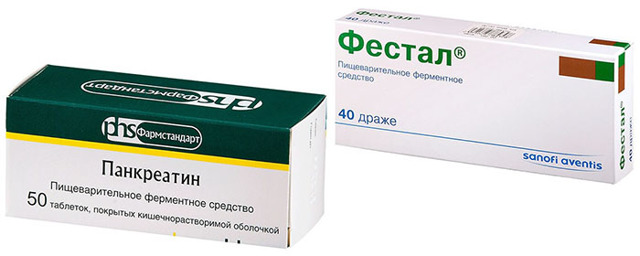 Голодание следует продолжать 3 дня, потом в рацион постепенно вводить жидкую и протертую пищу. Одновременно необходимо принимать ферменты (Фестал, Панкреатин). Потом диета становится менее жесткой, но требует постоянного соблюдения.
Голодание следует продолжать 3 дня, потом в рацион постепенно вводить жидкую и протертую пищу. Одновременно необходимо принимать ферменты (Фестал, Панкреатин). Потом диета становится менее жесткой, но требует постоянного соблюдения.
Острый панкреатит протекает активно, при этом происходит расплавление тканей, железа начинает переваривать сама себя. Такое опасное состояние требует немедленной помощи в условиях стационара и даже реанимации. Тяжелый приступ хронического заболевания также лечится только специалистами.
В том случае, когда развивается реактивный панкреатит на фоне гепатита, следует особое внимание уделить лечению проблем с печенью. Для этого применяются:
- гепатопротекторы (Карсил, Эссенциале);
- диета с исключением жирной и жареной пищи;
- на время обострения рекомендуется покой.
При сильных болях используются спазмолитические средства (Дротаверин, Спазмалгон), одновременно облегчается пищеварение путем назначения препарата Креон, который имеет в составе необходимые ферменты.
Диета при панкреатите и гепатите
Важной составляющей частью лечения заболеваний органов пищеварения является правильно подобранная диета. Важно устранить все вредные блюда и ввести в рацион как можно больше важных веществ.

Полезные продукты
При гепатите и панкреатите можно употреблять следующие продукты:
- диетическое мясо и нежирную рыбу;
- несладкое печенье без добавления крема;
- подсушенный хлеб с добавлением отрубей;
- молоко и кисломолочные продукты с низким содержанием жира;
- сыр нетвердых и неострых сортов;
- молочные и овощные супы;
- овощи и фрукты (есть исключения);
- крупы, картофель в умеренных количествах;
- яйца (1 раз в неделю), белок можно ежедневно.

Принимать пищу следует мелкими порциями, между завтраком, обедом и ужином необходимо перекусывать овощами, не слишком сладкими или кислыми фруктами, травяным чаем с галетным печеньем, можно выпить обезжиренный кефир или йогурт.
Запрещенные продукты
Нельзя при воспалении печени и поражении поджелудочной железы использовать в меню следующее:
- алкоголь, газированные напитки, какао и кофе;
- сдобу и свежие хлебобулочные изделия из высшего сорта муки;
- холодный суп (окрошку, свекольник), а также первое блюдо на мясном или грибном бульоне;
- копчения, соления, маринады, консервацию;
- жирное мясо, рыбу и молочные продукты.

Рацион при острой и хронической форме панкреатита
Поражение поджелудочной железы во время острого приступа или обострения хронического панкреатита требует полного отказа от пищи на 2-4 дня, в зависимости от тяжести протекания. В это время можно только пить минеральную воду без газа (Боржоми, Славяновская, Смирновская, Ессентуки №20), некрепкий отвар шиповника или слабозаваренный чай.
После этого пациенту разрешается перейти на питание с максимальным механическим и термическим щажением. Калорийность пищи снижена, запрещено употреблять любые продукты, которые могут вызвать усиление секреторной функции желудка и поджелудочной железы. Разрешается прием жидких блюд и сладостей (мед, сахар, сок из фруктов, отвар черной смородины).
По мере снижения острых проявлений в рацион постепенно добавляются другие продукты. Человек переходит на диету №5. Диффузные изменения поджелудочной железы в результате воспаления не проходят, поэтому ограничение в питании следует соблюдать пожизненно.
Особенности беременности и родов
Течение беременности с одновременным наличием гепатита и панкреатита имеет свои особенности. В первые месяцы часто развивается токсикоз, который протекает гораздо тяжелее, чем у здоровых женщин. Наблюдаются тошнота и многократная рвота, усиливающиеся во время приема жирной пищи. Происходит снижение аппетита и массы тела. Состояние несколько стабилизируется во втором и третьем триместрах, и если нет осложнений, то такой женщине не запрещено рожать.
При обострении воспаления врачи часто пропускают заболевание, т. к. оно напоминает токсикоз. Поэтому важно при малейшем ухудшении состояния сразу обращаться к врачу. Для этого требуется дополнительная консультация гастроэнтеролога или терапевта, прохождение анализов (кал, биохимический анализ крови).
Беременным требуется соблюдать диету и проходить лечение, также как и другим пациентам. Но в этом случае следует учитывать, что некоторые препараты могут повлиять на развитие плода.
Если во время вынашивания плода развивается острая форма панкреатита, то в этом случае врачи рекомендуют прерывание до срока в 12 недель. Кесарево сечение делается только в случае крайней необходимости, при условии исключения инфекционного осложнения. Роды лучше всего проводить естественным путем.
В том случае, когда у беременной наблюдается панкреатит на фоне гепатита, вызванного вирусом, то ведение беременности зависит от разновидности патологии печени. Некоторые виды инфекционного заболевания могут представлять опасность для жизни и здоровья как матери, так и будущего ребенка.
Наиболее тяжело протекают вирусные гепатиты B, С, E и D. На их фоне может развиваться печеночная недостаточность, внутриутробная гибель плода, смерть матери в результате интоксикации или кровотечения в процессе родов.
Источник
Токсический гепатит – воспалительное заболевание печени, возникающее по причине воздействия на орган отравляющих веществ. На фоне патологии происходит отмирание тканей, что влияет на функциональность железы. Болезнь характеризуется интенсивной клинической картиной с возможными осложнениями. В целях терапии, помимо медикаментов и детоксикационных процедур, пациентам назначается питание при токсическом гепатите печени.
Общие сведения
Воспалительные процессы в печеночных тканях возникают, преимущественно, из-за вирусного поражения. Однако существует неинфекционная форма патологии, проявляющаяся из-за длительного воздействия ядовитых веществ. Такое заболевание называется токсическим гепатитом.
Болезнь может протекать в остром либо хроническом виде. В отличии от вирусных типов поражения, встречается редко. В среднем, регистрируют 1-2 случая на 100 тыс. населения ежегодно.
 Патология протекает с одновременными симптомами со стороны пораженной печени, а также проявлениями общей интоксикации. Клиническая картина зависит от интенсивности отравления, характера токсического вещества.
Патология протекает с одновременными симптомами со стороны пораженной печени, а также проявлениями общей интоксикации. Клиническая картина зависит от интенсивности отравления, характера токсического вещества.
Наиболее тяжелым осложнением острого токсического гепатита считается печеночная недостаточность. При таком заболевании она может развиваться за несколько дней. Хроническая форма патологии часто приводит к развитию цирроза.
Терапия предусматривает прием препаратов, направленных на выведение токсинов из организма, восстановление функций органа, общее укрепление. Помимо медикаментозных методов применяется лечебная диета стол №5. Ее назначают пациентам, у которых диагностирован гепатит, цирроз, панкреатит, желчнокаменная болезнь.
Важность соблюдения правильного питания
Печень – многофункциональная железа, участвующая в процессах пищеварения. При развитии острых или хронических патологий орган прекращает работать полноценно. Увеличивается нагрузка на гепатоциты, что негативно влияет на общее состояние при болезнях.
Потребность диеты при токсическом гепатите объясняется тем, что коррекция питания снижает вредное воздействие на железу. Исключается необходимость в секреции большого количества ферментных веществ, которые в естественных условиях требуются для полноценного переваривания пищи. Таким образом, работа печени упрощается, что способствует скорейшему восстановлению, предотвращается осложнения.
Общие принципы
При токсическом гепатите диету назначают с учетом индивидуальной специфики заболевания у конкретного пациента. В некоторых случаях лечение в острой фазе патологии предусматривает полный отказ от пищи, обильный питьевой режим. Есть больному разрешают только через несколько дней, если его состояние улучшается. Постепенно количество употребляемой пищи увеличивают. Пациентам, перенесшим токсическое поражение, рекомендуют соблюдать правила питания после выздоровления, в целях профилактики.
Общие принципы:
-
 Полный отказ от алкогольных напитков.
Полный отказ от алкогольных напитков. - Дробный режим приема пищи (5-8 раз, в малых порциях).
- Периодические разгрузочные дни (1-2 раза в месяц употребление только свежих овощей, фруктов).
- Питьевой режим (от 2.5 л воды ежедневно).
- Соблюдение баланса БЖУ (не меньше 100 г белков, 350 г сложных углеводов, до 80 г жиров).
- Исключение продуктов, негативно воздействующих на пораженный орган.
- Высокая калорийность (от 2000 кал).
- Правильное приготовление пищи (варка, запекание, паровая обработка).
- Предотвращение перееданий
Важно знать! Пациенты, у которых есть проблемы с лишним весом, при соблюдении диеты должны постепенно худеть. Калорийность рациона необходимо рассчитать таким образом, чтобы каждую неделю сбрасывать 600-800 г.
Запрещенные и разрешенные продукты
Лечебная диета при токсическом гепатите печени предусматривает отказ от многих видов пищи. Это объясняется их негативным влиянием на работу поврежденного органа. Кроме этого, еда, включенная в категорию ограничений, плохо воздействует на общее состояние больного, который испытывает выраженные симптомы отравления.
Запрещенные продукты:
- Жирное мясо, рыба.
- Жареное.
- Кондитерские и хлебобулочные изделия.
- Жирная молочная продукция.
- Газированная вода.
- Куриные яичные желтки.
- Грибы.
- Бобовые.
-
 Колбасные изделия.
Колбасные изделия. - Копченое.
- Соленья, маринады.
- Блюда на основе мясных бульонов.
- Субпродукты (почки, печень, сердце).
- Орехи.
- Острые специи, соусы.
- Майонез, кетчуп.
Учитывая широкий спектр ограничений, у пациентов возникает вопрос о том, что можно есть при токсическом гепатите. Количество рекомендованных к употреблению видов пищи достаточно большое. Это позволяет сделать повседневный рацион разнообразным, несмотря на множество запретов.
Разрешенные продукты:
- Каши на воде, обезжиренном молоке.
- Сухари из черного хлеба.
- Нежирная рыба (треска, судак, тунец, минтай).
- Мясо (филе курицы, индейка, диетическая телятина, говядина, вареная или приготовленная на пару).
- Несладкие виды печенья, галеты, сухие бисквиты.
- Обезжиренная молочная продукция (кефир, йогурт, молоко, сыры).
- Овощи (за исключением томатов).
- Фрукты (яблоки, гранат, банан, дыня).
- Омлет из яичных белков.
- Соль (не более 10 г ежедневно).
- Макаронные изделия.
- Напитки (некрепкий чай, соки, минеральные воды, отвар из шиповника, ромашки).
При составлении меню для ребенка часто сталкиваются с проблемой, связанной с ограничением в отношении кондитерских изделий и сладостей. В качестве десерта можно давать больному варенье, сухофрукты, желе, несладкий мармелад, леденцы, рахат-лукум.
Пример рациона
Пациентам с токсическим гепатитом рекомендуют составлять меню заранее. Это необходимо чтобы питаться не только рационально и сбалансировано, но и разнообразно. Пища должна вызывать аппетит, хорошо усваиваться. Блюда готовят способами запекания, варки, паровой обработки.
Примерный рацион на 1 неделю представлен в таблице. Такой вариант предусматривает пятиразовый режим питания.
| День | Завтрак | Второй завтрак | Обед | Полдник | Ужин |
|---|---|---|---|---|---|
| 1 | Обезжиренный творог Травяной чай | Бутерброд с сыром | Постный борщ Отварной картофель Запеченная рыба | Сухофрукты Йогурт | Гречневая каша Запеченная рыба |
| 2 | Овсяная каша с сухофруктами Напиток из цикория | Сладкие сухарики Сухофрукты | Суп с фрикадельками Гречневая каша | Пряник с повидлом Несладкий чай | Пюре из картофеля Овощные оладьи |
| 3 | Фруктовое пюре Стакан молока | Банан Порция йогурта | Рыбный суп Овощной салат или морская капуста | Стакан кефира Бутерброд с сыром | Голубцы с мясной начинкой Каша на выбор |
| 4 | Творожная запеканка | Творог со сметаной | Куриный бульон Сухарики из ржаного хлеба Запеченные овощи | Порция гречки на молоке Овощной сок | Отварная куриная грудка Овощи на пару |
| 5 | Манная каша Кисель | Несладкий бисквит Чай или отвар шиповника | Паровые котлеты Макароны с подливкой | Банан или 1-2 яблока | Пшеничная каша Тушеная говядина |
| 6 | Омлет из яичных белков с овощами Чай | Яблоко, запеченное с медом | Овощной суп Перец, фаршированный рисом | Печенье с медом Чай | Макароны Мясной салат |
| 7 | Ленивые вареники Овощной или фруктовый сок | Легкий салат | Запеченная рыба Отварной картофель | Вареное яйцо Хлеб с маслом | Молочные сосиски Рисовая каша |
Рецепты диетических блюд
Существует множество вариантов сочетания и приготовления продуктов, разрешенных к употреблению при токсическом гепатите. Это очень важно, так как позволяет внести разнообразие в рацион, предотвращая негативное влияние на орган.
Рекомендованные рецепты:
- Голубцы. Для приготовления необходимо проварить до полуготовности 100 г капустных листьев. 130 г рисовых зерен замачивают кипятком на 20 минут, после чего воду сливают, добавляют 100 г мясного фарша, зелень, 2 ложки растительного масла. Полученную массу сворачивают в листы, помещают в подходящую емкость, заливают водой. Варят до полной готовности (около получаса).
- Макаронная запеканка. Отваренную лапшу смешивают со взбитым яйцом, говяжьим фаршем. Полученная смесь готовится на пару. Форму предварительно рекомендуют смазать сливочным маслом.
-
 Паровые котлеты. 300 мелкоизмельченной капусты варят в 0.5 л нежирного молока. В дальнейшем овощ отжимают, смешивают с 200 г куриного фарша, 1 яйцом. Из смеси формируют небольшие шарики. Блюдо готовят в пароварке, примерно 10 минут.
Паровые котлеты. 300 мелкоизмельченной капусты варят в 0.5 л нежирного молока. В дальнейшем овощ отжимают, смешивают с 200 г куриного фарша, 1 яйцом. Из смеси формируют небольшие шарики. Блюдо готовят в пароварке, примерно 10 минут. - Овсяное печенье. 250 г хлопьев 10-12 часов замачивают в 200 мл кефира с добавлением сухофруктов и 2 ложек меда. Полученную массу тщательно перемешивают, выкладывают на противень, покрытый пергаментной бумагой. Выпекать изделие 25 минут при температуре 180 градусов.
- Витаминный коктейль. В блендере измельчают 1 банан. В емкость прибора добавляют стакан йогурта или кефира, ложку меда, 10 г изюма. Ингредиенты тщательно перемешиваются. Готовый напиток рекомендуют охладить перед употреблением.
Предложенные рецепты непременно понравятся как взрослым, так и детям. Важно помнить о необходимости соблюдения основных принципов диеты. Перед внесением изменений в рацион требуется консультация врача.
Токсический гепатит – неинфекционная форма поражения печени, сопровождающаяся воспалением, отмиранием функциональных клеток, тяжелыми осложнениями. Коррекция питания направлена на снижение нагрузки на орган, и является одним из главных методов терапии. Диета предусматривает отказ от определенных пищевых продуктов, соблюдение режима и правил приготовления.
Источник

