Диета при обострение хронического панкреатита симптомы и лечение
Симптомы панкреатита обычно появляются у людей старше 40 лет. Лечение этого заболевания предполагает прием назначенных врачом препаратов и соблюдение диеты №5.
Особенности хронического панкреатита
Заболевание обычно развивается на фоне не до конца вылеченного острого воспаления поджелудочной железы. Также мучительные симптомы могут появиться по причине развития патологического процесса в соседних органах.
Для хронического панкреатита характерно постоянное прогрессирование воспалительного процесса. Это способствует медленному замещению тканей органа. Нередко воспаление охватывает только отдельные части поджелудочной железы.
Гастроэнтерологи выделяют 4 формы этой болезни:
- Бессимптомную.
- Болевую.
- Рецидивирующую.
- Псевдоопухолевую.
Для бессимптомной формы болезни характерно полное отсутствие специфических признаков. При болевой вверху живота появляется дискомфорт. Во время обострения он становится сильнее.
При рецидивирующей форме острый болевой синдром появляется только тогда, когда патология обостряется. Реже всего встречается псевдоопухолевая форма хронического панкреатита. Для нее характерно увеличение размера головки органа, которая разрастается фиброзной тканью.
Основные симптомы хронической формы
Наблюдается снижение аппетита. Этот симптом сопровождается отрыжкой, тошнотой. Иногда открывается мучительная рвота, которая не приносит больному облегчения.
На фоне снижения аппетита человек сильно теряет в весе. Слюноотделение усиливается, появляется метеоризм. Работа пищеварительного тракта нарушается. Диарея чередуется с запором, пища частично не переваривается.
Вверху живота появляется боль. После приема алкоголя, острой или жирной пищи она усиливается и приобретает сверлящий, жгучий характер.
Особенности лечебной диеты
При ярко выраженных симптомах панкреатита, врач, осуществляющий лечение, прописывает больному диету 5. Ее можно назвать щадящей, поскольку рацион пациента довольно разнообразен. Его организм получает достаточное количество необходимых ему витаминов.
Эта диета была разработана советским врачом М.Певзнер. Она рассчитана на 6-8 мес. При необходимости, врач может продлить ее.
Когда хронический панкреатит находится в стадии ремиссии, разрешается запекать продукты. Можно есть жидкие молочные каши.
Вырабатывание сока из поджелудочной железы провоцируют желчные кислоты. Поступающий с пищей жир обладает мощным желчегонным эффектом. При повышении давления в кишках, хронический панкреатит может рецидивировать.
Еще одним провокатором обострения является реакция брожения. Она образуется после попадания в организм углеводов. Их содержат сахаросодержащие продукты.
При обострении патологии больному рекомендована еда, приготовленная паровым способом. Через некоторое время можно есть отварную, тщательно протертую пищу. Тушеное, жареное исключается. Больному нужно принимать пищу 6 раз/день. Около 70% белков должны иметь животное происхождение.
Лучше всего начинать диетотерапию с употребления простокваши. Максимальная дозировка — 100 гр./30 мин. Не рекомендуется принимать больше 1 л. этого продукта за 24 ч. После простокваши желательно обратить внимание на нежирный творог.
Есть при хроническом панкреатите желательно каждые 3-4 ч. Рецепты блюд должны исключать возможность переедания.
Принципы питания
К основным принципам питания следует отнести:
- регулярность;
- небольшой объем порций;
- температурное щажение;
- механическое щажение;
- химическое щажение.
Регулярность является главнейшим принципом питания. Человек должен есть не менее 5 раз/сутки. К 3 полноценным приемам пищи относятся завтрак, обед, ужин. К дополнительным — ланч, полдник. При необходимости, разрешается выпить 180 мл. нежирного кефира или ряженки перед отбоем.
Температура пищи должна варьироваться в пределах 40-50 градусов. Во избежание механического раздражения ЖКТ, еду нужно тщательно протирать. Желательно отказаться от пищи, имеющей грубую структуру.
Принцип химического щажения предполагает контроль за качеством еды. Количество углеводов, белков, жиров должно быть оптимальным. Человеку с хроническим панкреатитом нужно употреблять маложирную пищу.
В течение суток желательно съедать не более 80 гр. жиров. Количество белка следует увеличить до 145-150 гр. Дневная норма углеводов варьируется от 280 до 330 гр.
Питание при симптомах панкреатита
Когда появляются признаки воспаления поджелудочной железы, питание больного должно основываться на следующих принципах:
- Строго запрещены агрессивные продукты.
- Хлеб можно есть только несвежий, белый.
- Употребление спиртных напитков исключено.
- Пища готовится на пару.
- Исключено употребление сырых овощей, фруктов.
- Рацион должен быть дополнен продуктами, содержащими ретинол, витамины групп B,P,C.
- Исключено употребление продуктов, вызывающих метеоризм.
Принципы диеты №5
Назначается такая диета во время лечения хронического панкреатита вне обострения. Главной целью является купирование воспалительного процесса и восстановление функций железы. К важным задачам диеты врачи относят:
- механическое щажение желудка;
- купирование жировой инфильтрации печени;
- термическое, химическое щажение кишечника.
Диета способствует возникновению оздоровительного эффекта. Назначенные врачом лекарства усваиваются намного лучше. Также она рекомендована людям с заболеваниями 12-перстной кишки, желчного пузыря.
Рацион больного не включает продукты, способствующие росту активности ферментов поджелудочной и усиливающие кислотообразование в желудке.
Гастроэнтерологи выделяют 2 варианта диеты №5.
Диета при обострении панкреатита
Назначается с целью купирования желудочной секреции. Это способствует снятию воспаления и скорейшему восстановлению органа. Болевой синдром купируется, состояние больного постепенно стабилизируется. Придерживаться такой диеты рекомендуется в течение 2 недель.
Диета № 5 предполагает, что на столе больного панкреатитом должны быть следующие продукты:
- Крупяные супы.
- Сладкий чай.
- Несвежий хлеб.
- Каши, приготовленные на воде.
- Пудинги из овощей.
- Сухари.
- Кисели.
- Пюре из овощей.
Во время лечения количество белков растительного происхождения не должно превышать 80 гр. Суточная норма жиров составляет 55-60 гр., углеводов — 190-270 гр. Количество жидкости — до 2 л. Пить лучше всего некрепкий чай, негазированную минералку, мягкие травяные отвары. Нельзя употреблять более 1,8 тыс. ккал/сутки.
Диета во время ремиссии
Когда купируется острый болевой синдром в области живота и исчезают иные симптомы хронического панкреатита, назначается 2 вариант диеты 5. Гастроэнтеролог, осуществляющий лечение, обязан предупредить, что переход с 1 варианта должен происходить потихоньку. Это нужно для снижения нагрузки на больной орган. В ином случае возрастает риск приступа острого панкреатита.
Главными целями диеты 5 является купирование развития воспаления и предупреждение рецидивов.
Всем больным рекомендован следующий суточный состав пищи:
- Белки — 125-135 гр.
- Жиры — 75 гр.
- Углеводы — 280-330 гр.
- Калорийность — 2500-2800 ккал.
- Поваренная соль — 9-10 гр.
- Свободная жидкость — 1,5-2 л.
- Масса дневного рациона — 2,5-3 кг.
Меню больного может содержать блюда из рыбы, мяса. Желательно есть отваренную курятину, крольчатину, индюшатину. Из рыбы обычно позволяется есть щуку, судака, треску. Разрешены запеченные фрукты, белковые омлеты, простые овощные гарниры.
Большую пользу здоровью приносят отвары шиповника, черной смородины, ромашки. Готовить их лучше самостоятельно, по старинным народным рецептам.
Нельзя есть мясо с кровью, сырые овощи и фрукты, пить шипучие напитки. Следует соблюдать осторожность с кондитерскими изделиями. Количество сладкого нужно ограничивать. Не рекомендовано мороженое, нельзя есть пирожные с жирным масляным кремом.
Напоследок
Соблюдение диеты способствует продлению жизни больного. Отказ от нее может спровоцировать новые приступы хронического панкреатита.
Пожилым пациентам, страдающим сердечно-сосудистыми патологиями, рекомендовано соблюдение диеты с физиологическим содержанием белка. Готовить еду нужно без поваренной соли.
Источник
Хронический панкреатит – часто встречающее аномальное явление, которое может появиться у каждого человека. Для его лечения врачи рекомендуют не только лекарства и витаминные комплексы. Для более эффективного закрепления действия медикаментов, нужно соблюдать особый диетический стол.
В чем же заключается диета при обострении хронического панкреатита, и что необходимо о ней знать?
Факторы появления и симптомы панкреатита

Патологию характеризуют воспалительные рецидивы в поджелудочной железе, вследствие чего нарушается корректная работа ее гормонов и ферментов. Чем сильнее прогрессирует недуг, тем большее разрушающее влияние панкреатические ферменты оказывают на ткани поджелудочной железы.
Воспалительные явления могут быть следствием острой степени панкреатита. Однако патология может быть и самостоятельно образующим проявлением, если пациент переболел атеросклерозом, циррозом печени, желтухой или злоупотребляет жирной едой и алкоголем.
Симптоматическая картина:
- Тяжесть в желудке после еды.
- Изжога, жжение, как результат повышения кислотности в тонком кишечнике.
- Вздутие живота.
- Сильная боль с правой стороны пупка.
- Сладковатый привкус и неприятный запах в ротовой полости.
- Отрыжка, тошнота.
- Накопление токсичных веществ в организме, что чревато самоотравлением.
- Частый стул (жидкого и маслянистого характера).
- Нарушение производства инсулина.
- Ощущение голода.
- Отек и опускание верхних век.
- Покраснение кожи.
- Сухость губ.
Щадящее питание при обострении хронического панкреатита – это всего лишь преходящая необходимость, которой нужно придерживаться, пока система поджелудочной железы не окрепнет и не вернется к своим естественным рабочим обязанностям.
Продолжительность соблюдения лечебного меню — не меньше 12 месяцев.
Особенности диетического рациона во время приступа

Диета при хроническом панкреатите во время обострения подразумевает приготовление блюд, богатых на белок. Продукты, со значительным присутствием жиров и углеводов на время лечения нужно убрать из рациона либо свести их прием к минимуму, так как они неблагоприятно влияют на желчный пузырь и поджелудочную железу. В некоторых случаях допускается очень малая доза растительного масла.
- Белок способствует быстрому возрождению травмированных участков поджелудочной железы.
- В отношении углеводов не имеется особых запретов, но если у пациента имеется предрасположенность к сахарному диабету, лучше убрать из питания все продукты с присутствием сахара.
Диета при хроническом панкреатите поджелудочной железы при обострении подразумевает резкое снижение присутствия соли в еде. Употребление абсолютно несоленой пищи позволяет за 2-3 недели существенно уменьшить отек воспаленной железы.
Если отмечается обострение хронического панкреатита, то диета должна полностью состоять из жиденьких и протертых блюд, которые кушают теплыми, но никак не холодными или горячими.
Вся еда готовится без соли и тем более без каких-либо специй и приправ. Разрешается пресный кефир, пюреобразные супчики, реденькие кашки, приготовленные на воде из рисовой, овсяной, манной или манной крупы. Очень полезны овощные пюре, творог с малым процентом жирности, некрепкий и без сахара чай.
Далее в питание при обострении хронического панкреатита постепенно вводятся новые продукты: белки яиц, постные мясо и рыба, желе, белый хлеб (слегка подсушенный или в виде сухариков).
Порции соответственно должны быть небольшими, но кушать нужно как можно чаще. Подобная схема питания помогает предупредить случайное переедание, которое в этом случае совсем нежелательно. Шестиразовая еда на протяжении дня считается оптимальным вариантом.
Особенности меню после осложнения
Как только самочувствие больного улучшится, а признаки усугубления болезни снизятся, ни в коей мере нельзя прерывать диету. Система поджелудочной железы еще очень слабая и не сможет справиться с дополнительными нагрузками. Диетическое питание поможет предупредить повторный рецидив болезни.
Диета после обострения хронического панкреатита допускает присутствие тушеных, вареных, запеченных, либо паровых блюд, которые потом протирают. Готовую еду нужно кушать исключительно в теплом виде, и сравнительно небольшими порциями, но часто 4-6 раз за день.
Вариант дневного меню:
1 прием пищи: жидкая манная каша на молоке и воде, слабозаваренный чай;
2 прием пищи: творожная запеканка либо протертый творог, кисель;
3 прием пищи: суп-пюре из овощей, паровые тефтели из куриного мяса с гречей, ягодное суфле, вода или не крепкий чай;
4 прием пищи: рыбное суфле с тушеными овощами, отвар шиповника;
5 прием пищи: йогурт или стакан нежирного кефира.
Основные нюансы питания
Гибкая диета при заболевании: «хронический панкреатит в стадии обострения» обладает рядом особенностей.
Постные мясо и рыба, используемые в диетическом меню предупреждают нежелательные жировые преобразования печени у пациента. Аналогичной способностью обладает некислый обезжиренный творог домашнего приготовления. Из магазина для этих целей совершенно не годится.
Белок присутствует в рисе, сухариках, подсушенном хлебе, гречке, манке, овсянке и макаронах.
Жиры предпочтительней использовать животного происхождения. Сливочное масло рекомендуется добавлять в готовую еду непосредственно перед самим ее употреблением. В отношении растительного масла можно сказать, что оно позволительно только в тех ситуациях, если оно хорошо переносится пациентом.
Углеводы имеются в сахаре, джеме, меде, различных сиропах, сухарях и так далее.
Перечень продуктов, которые разрешено употреблять

Диетологи рекомендуют использовать в диетических блюдах такие продукты питания, как:
- Телятина, говядина, постная свинина, кроличье, куриное и индюшиное мясо.
- Нежирная рыба, особенно минтай, щука, треска, камбала.
- Крупы: рис, овсянка, манка. Ячневые и кукурузные каши также можно использовать в меню, но не очень часто.
- Макаронные изделия.
- Молоко (только для приготовления молочных супов, каш и киселей). Намного полезней свежая кисломолочная продукция.
при стабильном улучшении самочувствия можно неострые сорта сыра. - Яйца (для приготовления паровых омлетов).
- Яблоки некислых сортов (запекают, готовят пюре, компоты).
- Картофель, патиссоны, свёкла, кабачки, морковка содержать в себе углеводы.
Все овощные блюда готовятся на паровой бане или отвариваются в воде. Отварные овощи лучше перетирать в пюре, добавив в него немного крупяного отвара.
Продукты, которые не рекомендуются при болезни

Специалистами разработан список продуктов, которые не следует употреблять при развитии обострения болезни:
- Избегать в питании утиного, гусиного мяса, а также баранины, сала.
- Нельзя есть жареное мясо и такие же котлеты.
- Откажитесь от шашлыка и всей колбасной продукции, тоже самое можно сказать и о всех мясных деликатесах.
- Запрещены все виды мясных и рыбных консервов, в их числе и тушенка.
- Не следует употреблять наваристые мясные бульоны и холодец.
- Уберите из своего меню все виды жирной рыбы: скумбрия, осетр, лосось, угорь, сом, сельдь.
- Соленая и копченая рыба также категорически не рекомендуется в фазе обострения болезни.
- Жирный творог, кислую сметану также нужно убрать из своего рациона.
- Под запретом все виды копченного и острого сыра.
- Не употреблять яичницу и приготовленные вкрутую яйца.
- Многие овощи, с высокой остротой и кислотностью: редиска, свежий лук, щавель, помидоры, хрен, шпинат и все виды бобовых.
- Стоит избегать все кислые или сильно сладкие фрукты: апельсины, клюква, виноград, инжир, финики.
- Уберите из своего меню всю сдобную выпечку, торты.
- Избегать употребление шоколадных конфет и мороженого.
- Нельзя употреблять квас, а также популярные напитки: какао, кофе, крепкий чай.
- Абсолютно нельзя никакую алкогольную продукцию.
- Категорически запрещены острые специи и различные приправы.
- Не рекомендуется использовать для приготовления еды маргарин, свиной и говяжий жир.
Прежде чем приступать к диете, в случае появления обострения хронического панкреатита, непременно посоветуйтесь с лечащим врачом.
Грамотно подобранная диетическая карта поможет в короткий срок не только побороть рецидивное проявление недуга, а также предупредить его повторное возвращение в будущем. Диета должна соблюдаться на всем протяжении терапии болезни, в том числе и в реабилитационный период. К слову, такие диеты не состоят из дорогостоящих продуктов, а приготовление блюд из них, не занимает много времени.
Загрузка…
Источник
Обострение панкреатита подразумевает появление ярко выраженных признаков заболевания. При неправильном лечении патология может привести к необратимым последствиям или же неблагоприятно повлиять на общую систему пищеварения.
Панкреатит относят к заболеваниям, при которых происходит воспаление поджелудочной железы. В органе происходят необратимые изменения в виде полной атрофии наружной оболочки. Поэтому данное заболевание необходимо лечить на первоначальной стадии при появлении первых симптомов.
Что делать в домашних условиях при обострении и как снять боль
При обострении панкреатита важно знать, как снять сильный приступ в домашних условиях. Основным критерием является соблюдение строгой диеты с полным исключением продуктов и минимальным употреблением жидкости на протяжении первых трёх суток.
При употреблении пищи поджелудочная железа подвергается воздействию ферментов и сильно раздражается, что приводит к усугублению общего состояния. Поэтому в период острой фазы панкреатита предпочтительно пить чистую воду небольшими порциями в установленные часы.
Для обезболивания можно использовать лёд, который прикладывают в эпигастральной области (область живота с левой стороны под грудиной). Данная методика устраняет неприятные болевые ощущения, но не оказывает какого-либо терапевтического эффекта.
При устранении сильного наряжённого кровотока в поджелудочной железе используют тёплую грелку с водкой, так как такой способ хорошо успокаивает и способствует снижению дискомфорта в области воспаления.
Обострение панкреатита подразумевает приём спазмолитических лекарственных средств. Наиболее эффективные препараты: Максиган, Дротаверин, Но-шпа, Спазмолгон. Дозировка согласно инструкции или назначению лечащего врача.
Препараты для лечения панкреатита должны назначаться лечащим врачом только после постановки точного диагноза, поэтому пациенту в домашних условиях не рекомендуют приём дополнительных медикаментов.
Возникновение подозрительной симптоматики требует незамедлительного обращения в больницу, так как промедление может вызвать развитие необратимых последствий и серьёзных осложнений. Во время острой стадии панкреатита категорически запрещено принимать какие-либо ферменты, потому что именно они могут значительно повлиять на дальнейшее прогрессирование болезни.
Основные симптомы
Обострение панкреатита имеет ярко выраженную симптоматику с признаками следующего характера, указывающими на острый воспалительный процесс в организме:
- Острая боль в левом подреберье;
- Резкие прострелы в поясницу;
- Желтизна кожных покровов;
- Появление рвоты с остатками желчи;
- Расстройство стула (диарея или запор);
- Сильная слабость и полный упадок сил;
- Резкое повышение температуры до высоких значений;
- Длительный озноб.
Вышеуказанные симптомы свидетельствуют о тяжёлом течении болезни, поэтому в таком случае требуется незамедлительная госпитализация и проведение всех необходимых лечебных мероприятий.
Период обострения панкреатита довольно продолжительный, так как при хронической форме острые признаки наблюдаются на протяжении 5–7 дней. В тяжёлой стадии неудовлетворительное состояние диагностируется в течение 14 дней.
Данные сроки объясняются тем, что поджелудочная железа очень медленно восстанавливаются. Для ускорения её реабилитации важно соблюдать все предписания и строгую лечебную диету.
Причины возникновения болезни
Этиология панкреатита хорошо изучена врачами, поэтому в большинстве случае болезнь возникает по таким причинам:
- Сильное и чрезмерное употребление алкоголя в немереных количествах (статические данные говорят о том, что 60% страдают заболеванием именно по этой причине);
- Болезни жёлчного пузыря (наличие камней).

В некоторых случаях болезнь развивается без влияния негативных факторов на фоне других патологий или же наличия генной предрасположенности. Коварность панкреатита заключается в том, что он длительное время протекает без ярко выраженных симптомов, а проявляется уже в хронической форме.
Чаще всего болезнь наблюдается у мужчин пожилого возраста (старше 50 лет) и диагностируется в острой форме. У женщин также диагностируется панкреатит и нередко в возрасте 28–37 лет.
Диагностика
Для выявления острого панкреатита необходимо своевременное и быстрое проведение всех нужных исследований. Гастроэнтерологи могут заподозрить заболевание по некоторым диагностическим признакам:
- Симптом Воскресенского (отсутствие пульсации аорты под грудиной);
- Симптомы Грея-Турнера появление характерных синюшных пятен по проекции панкреас на брюшной стенке);
- Симптом Керте (сильная болезненность в области панкреас);
- Симптом Куллена (образование синюшности возле пупка, которая обусловлена невыведенными продуктами распада поджелудочной железы);
- Симптом Раздольского (болезненность в брюшине над поджелудочной железой);
- Симптом Щеткина-Блюмберга (сильная боль в брюшине при погружении ладони вглубь живота);
- Симптом Мейо-Робсона (болевые ощущения при прощупывании угла возле позвоночника и рёбер с левой стороны).
При подозрительной симптоматике врач назначает следующие анализы:
- Биохимия крови (изучение таких показателей, как глюкоза, белок, липаза, активность реактивного белка, наличие мочевины могут свидетельствовать о наличии болезни и обострении хронической формы);
- Контроль общего состояния электролитно-водного баланса, так как нехватка минералов и некоторых элементов может привести к серьёзным нарушениям других жизненно важных систем в организме;
- Анализ мочи выявляет повышение альфа-амилазы и наличие в уретре лейкоцитов, белка и других примесей, что говорит о нарушении работы выделительной системы.
Подтверждение диагноза острого панкреатита осуществляют различными инструментальными методами исследования:
- Ультразвуковое исследование для оценки общего состояния поджелудочной железы при её визуализации;
- Рентгенография (метод обнаружения камней в протоках органа и выявление воспаления кишечных петель);
- Проведение компьютерной томографии позволяет получить точные размеры органа и выявить наличие некротических тканей, жидкости в железе;
- Лапароскопия проводится только при наличии явных показаний в обострённой и тяжёлой стадии панкреатита (осмотр органа операционным методом);
- Эндоскопия проводится для получения точной визуализации органа и оценки степени его поражения. Данная методика позволяет определить возможные поражения соседних органов (двенадцатиперстная кишка, кишечник).
Острый панкреатит имеет схожие признаки с такими заболеваниями, как прободная язва, холецистит, непроходимость кишечника, инфаркт миокарда, мезотромбоз. Поэтому только постановка правильного диагноза гарантирует назначение соответствующей терапии и восстановление организма.
Лечение
Методика лечения острого панкреатита основана на незамедлительной госпитализации больного и продолжительном восстановлении в условиях стационара со строгим соблюдением постельного режима. Реабилитация направлена на стимуляцию регенерации поджелудочной железы и устранение всех болевых симптомов заболевания.
Медикаментозное лечение острого панкреатита подразумевает проведение таких лечебных мер:
- Максимальное обезболивание для снятия сильного болевого синдрома (вливание Трамадола и Баралгина, новокаиновая или эпидуральная анестезия);
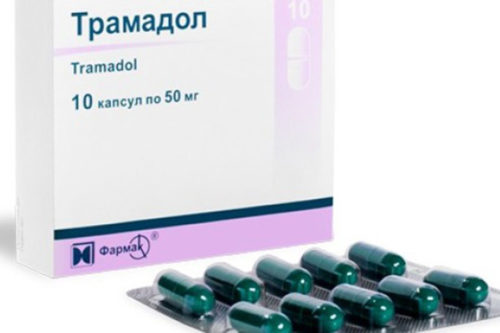
- Накладывание ледяных компрессов (доля снижения ферментационной активности в органе с параллельной аспирацией желудка и назначением парентерального питания);
- Усиление микроциркуляции при внутривенном введении препаратов (Гемодез);
- Дезактиваторы синтезируемых ферментов для снижения их деятельности (Гордокс, Контрикал);
- Профилактика обезвоживания с введением солей кальция и натрия (стабилизация электролитно-водного баланса в организме);
- Нейтрализаторы содержимого в желудке (Пантопразол, Омез);
- Антибиотики для устранения возникших вторичных бактериальных инфекций. Наиболее эффективным считают Ципрофлоксацин;
- Меры дезинтоксикации для устранения продуктов распада ферментов. Диуретик Лазикс способен вывести все токсины за одну очищающую процедуру.
Оперативное вмешательство проводят только при наличии явных показаний:
- Тяжёлое течение болезни с бактериальным осложнением и неэффективностью медикаментозного лечения;
- Наличие конкрементов в желчных протоках;
- Жидкость в тканях органа;
- Различные абсцессы, кистозные области, некротические поражения.
Хирургическая операция основывается на иссечении некрозной ткани или же полном удалении поджелудочной железы. Методика восстановления требует неукоснительного соблюдения всех лечебных и профилактических мер, направленных на максимальную реабилитацию больного пациента.
Народные средства
Народные средства при лечении острого панкреатита должны использоваться только в комплексной терапии с разрешения лечащего врача. Наиболее эффективные способы рассмотрены в нижеприведённом списке:
- Сочетание бессмертника, ромашки, полыни в равном соотношении заваривают в 300 мл кипятка. Готовое средство принимают по 100 мл три раза в день;
- Смесь календулы и тысячелистника в равной пропорции заливают одним стаканам кипятка и получают настойку. Готовое средство принимают перед употреблением пищи в количестве 1 ст. Ложка;
- Барбарисовая кора в количестве 1 ст. Ложка заливается 250 мл кипятка и настаивается на протяжении 2 часов. Полученную настойку принимают по 1 ст. Ложке перед едой;
- Смесь зверобоя, череды, хвоща, ромашки, шалфея, полыни, девясила, календулы и корня лопуха. Пропорция для получения настойки составляет 1 ст. Ложка сбора на стакан кипятка;
- Заваренные листья черники в пропорции 1 ст. Ложка на стакан кипятка. Продолжительность лечения составляет 40 дней три раза в сутки перед приёмом пищи по 250 мл;

- Сочетание девясила, мяты и череды в равном соотношении (3 ст. Ложки на 400 мл кипятка). Настойку кипятят на протяжении 3 минут, а затем выдерживают в течение 2 часов. Принимают 2 раза в день 80 мл;
- Приём спиртовой настойки прополиса для обеспечения противовоспалительного и восстанавливающего действия. Натуральное вещество обеспечивает защитную плёнку на тканях органах;
- Свежевыжатый сок картофеля в количестве 200 мл. Готовое средство принимают натощак перед непосредственным употреблением пищи;
- Сок квашеной капусты в количестве 100 мл два раза в день в тёплом виде. Курс лечения составляет 7 дней, а затем на некоторое время делают перерыв;
- Кисель из овсянки. Крупу предварительно заливают водой, а затем вымачивают в течение 20 минут. Полученную высушенную муку заливают водой и кипятят около часа. Готовое средство остужают и сразу же принимают по назначению;
- Употребление гречки с кефиром на протяжении дня в равных порциях;
- Приём двух столовых ложек клюквы с сахаром улучшает работу поджелудочной железы и способствует устранению воспаления;
- Отвар из стручков фасоли в пропорции 4 ст. Ложки на 500 мл воды также принимают при лечении панкреатита. Продолжительность лечения около 30 дней.
Диета при обострении и разрешённые блюда
Соблюдение диеты при остром панкреатите имеет некоторые особенности. В течение первых 5 суток больной должен придерживаться лечебного питания с полным исключением продуктов и с употреблением щелочной воды.
По истечении времени в общий рацион можно внести такие блюда:
- Рисовая, манная каша в тёплом виде;
- Овощные супы без добавления мяса;
- Постное мясо;
- Рыба белая нежирная;
- Чай со слабой заваркой.
Во время соблюдения диеты важно соблюдать рекомендации по питанию:
- Дробное питание (употребление пищи небольшими порциями не более 300 грамм за один раз);
- Исключение продуктов с содержанием пряностей, жиров, различных искусственных и натуральных экстрактов;
- Ограничение потребления соли (не более 6 грамм в сутки);
- Не кислые фрукты, овощи без содержания клетчатки;
- Различные крупы (исключение составляет пшённая и перловая каша).

Возможные осложнения
Острый панкреатит является опасным заболеванием, которое имеет немалое число осложнений при неправильном или несвоевременном лечении:
- Наступление летального исхода из-за заражения крови, перитонита;
- Появление шока с последующим наступлением полиорганной недостачности;
- Образование ложных кист;
- Возможное развитие асцита;
- Развитие онкологического процесса;
- Панкреатические свищи после оперативного вмешательства;
- Риск возникновения психического расстройства.
Отзывы
Отзывы о лечении острого панкреатита в основном имеют различные отклики, так как процесс восстановления во многом зависит от общего течения заболевания. В большинстве случаев прогноз положительный при соблюдении всех назначений лечащих врачей.
У меня панкреатит в хронической форме, поэтому я соблюдаю диету постоянно. Если же не придерживаться правильного питания, то очень быстро можно приобрести обострение со всеми вытекающими последствиями. Обязательно употреблять нежирные блюда максимально простые в приготовлении и полностью исключить из жизни алкогольные напитки. На данный момент состояние стабильное, но иногда побаливает в левом подреберье.
Марина.
В моём случае диагноз острый панкреатит поставили в больнице после госпитализации, так как болезнь проявилась внезапно. При этом до этого я не замечал какого-либо дискомфорта. Сначала дней 5 только вода и капельницы, а затем потихоньку жиденькие каши и супы. Очень тяжело восстанавливаться, поэтому лучше всего по возможности проходить своевременные обследования.
Евгений.
У моей мамы в старости тоже образовался панкреатит из-за неправильного питания. Что хочу сказать при обострении это просто ужасное состояние. Куча таблеток, капельниц, строгая диета. Сейчас стараемся не раздражать поджелудочную и правильно питаться. При этом заболевание не подлежит полному излечению.
Татьяна.
Видео
Источник