Диета при диабете и панкреатите примерное меню на неделю

Поджелудочная железа – это паренхиматозный орган, выполняющий несколько функций. Основная из них – это выработка панкреатического сока с пищеварительными ферментами, а также – образование гормонов инсулина и глюкагона, участвующих в углеводном обмене. Воспаление железы вызывает нарушение всех ее функций – и экзокринной (ферментативная недостаточность), и эндокринной (снижение синтеза гормонов, вызывающее сахарный диабет). Таким образом, панкреатит иногда протекает одновременно с диабетом. Диета при диабете и панкреатите является необходимым условием выздоровления или стабилизации состояния.
Панкреатит и сахарный диабет: особенности питания при совместном протекании заболеваний
При панкреатите гастроэнтерологи рекомендуют пациенту соблюдение диеты № 5, при диабете и первого, и второго типа — № 9. В связи с тем, что эти патологии нередко диагностируются одновременно, врачу нужно ориентироваться в особенностях лечебного питания и правильно подобрать диету, соблюдая принципы индивидуального подхода в лечении.
 Диета № 9 при панкреатите
Диета № 9 при панкреатите
Стол №9 по Певзнеру – это диета, специально составленная для больных с сахарным диабетом и 1, и 2 типа. Принципы этой диеты:
- Употребление в пищу продуктов с низким гликемическим индексом. Гликемический индекс – это характеристика продукта, связанная со скоростью повышения концентрации глюкозы в крови после употребления этого продукта в пищу. Чем быстрее повышается уровень сахара в крови после еды, тем выше этот показатель у данного продукта. Например, высокий гликемический индекс имеют сладости, сахар – все, что содержит легко усваиваемые углеводы. Низкий индекс – у белковых продуктов, в блюдах, содержащих медленные углеводы.
- Снижение калорийности рациона за счет исключения легких углеводов и жира. Белков же, напротив, должно быть достаточное количество.
- Питание диабетика должно быть дробным: есть нужно часто (5–6 раз в день) маленькими порциями.
- Повышение количества витаминов и минералов для нормального метаболизма за счет употребления разрешенных фруктов и овощей.
- Исключение консервов, алкоголя, копченостей, соленых продуктов.
- Готовить блюда необходимо разрешенными способами: варить, тушить, запекать, готовить на пару. Жареные продукты запрещены.
Многие из этих принципов диетического питания подходят для больного с панкреатитом.
Диета № 5 при диабете
Стол № 5 назначается при лечении больных с панкреатитом, гепатитом, холециститом, желчнокаменной болезнью, циррозом печени, если нет печеночной недостаточности.
Основные моменты этой лечебной диеты:
- Исключение жирных, жареных, соленых, острых, консервированных продуктов.
- Почти все продукты должны быть термически обработанными (особенно овощи, фрукты): это делает их мягкими, переводит растительную клетчатку в более легко перевариваемую форму.
- Способы приготовления блюд: варка, запекание без корочки, тушение, паровым способом.
- Должно быть 5–6 приемов пищи порциями небольшого размера в одно и то же время каждый день.
- Пища должна быть в максимально измельченном виде: до пюреобразного состояния или нарезанной на маленькие кусочки.
- Полезно пить большое количество жидкости, лучше – чистой негазированной воды.
- Исключаются продукты, содержащие большое количество грубой клетчатки, усиливающей перистальтику органов пищеварительного тракта.
- При панкреатите, особенно в острую фазу воспаления, под запретом находятся продукты с большим количеством эфирных масел, растительных кислот, соли и других составляющих, раздражающих слизистые оболочки органов желудочно-кишечного тракта. Употребление таких блюд приводит к повышению секреции пищеварительных соков: желудочного, кишечного, панкреатического, желчи.
Людям с установленным диагнозом сахарного диабета такая диета тоже подходит.
Как совмещать столы № 9 и 5
Во многом эти диеты похожи, поэтому совместить их несложно. Для составления меню для больного с установленными диагнозами панкреатита и диабета нужно обязательно проконсультироваться с диетологом. Специалист поможет правильно подобрать продукты, рассчитает количество калорий и всех нутриентов (белков, жиров и углеводов), необходимых для оптимального функционирования всего организма в каждом конкретном случае, а также составит примерный рацион на неделю или даже на месяц.
Недельный рацион при совместном заболевании
Меню (примерное) на неделю для пациента при совместной патологии – сочетании диабета и панкреатита.
| Завтрак | Второй завтрак | Обед | Полдник | Ужин |
| Понедельник | ||||
| Овсянка на воде с маленькими кусочками банана, компот из сухофруктов без сахара. | Творожный пудинг, зеленый чай. | Суп из овощей, отварной картофель с котлетами из куриной грудки, приготовленными на пару, чай (некрепкий) с обезжиренным молоком. | Запеченное яблоко. | Нежирная запеченная рыба, овощное пюре, кисель. |
| Вторник | ||||
| Паровой омлет, напиток из цикория. | Запеченная тыква, негазированная минеральная вода. | Уха из нежирной рыбы, гречневая каша, отварная телятина, яблочный компот. | Обезжиренный кефир, сухое несдобное печенье. | Овощное рагу, паштет из отварной рыбы, отвар шиповника. |
| Среда | ||||
| Рисовая каша на воде и молоке, чай без сахара. | Фруктовый кисель, паровая котлета из курицы. | Овощной суп-пюре, отварные макароны из твердых сортов пшеницы, паровая рыба, некрепкий чай. | Фруктовый салат, нежирный йогурт. | Творожная запеканка, ягодный компот. |
| Четверг | ||||
| Фруктово-творожная запеканка, чай. | Салат из овощей, рыбное суфле. | Тыквенный крем-суп, перловая каша, фрикадельки из индейки, компот из сухофруктов. | Ряженка, сухари. | Запеченные кабачки с мясом, вишневый кисель. |
| Пятница | ||||
| Гречневая каша, отвар цикория. | Творожно-яблочное суфле. | Куриный суп с лапшой на вторичном бульоне, мясной пудинг, компот из сухофруктов. | Запеченный банан с небольшим количеством меда и орехов. | Отварные овощи, биточки из телятины, молочный кисель. |
| Суббота | ||||
| 2 вареных яйца, компот из ягод. | Отвар шиповника, запеченная груша. | Суп из овощей с крупами, гречневая каша, котлеты из постной говядины. | Молочный суп с вермишелью. | Рыбное суфле, салат из отварной, измельченной свеклы, некрепкий чай. |
| Воскресенье | ||||
| Овсяная каша на воде с молоком, ягодный компот. | Обезжиренный творог и фруктовое пюре. | Слизистый суп с крупами, запеченные овощи, отварная рыба. | Белковый омлет с овощами. | Фаршированные баклажаны с мясом, яблочный кисель. |
На завтрак и обед разрешено съесть 1–2 ломтика пшеничного хлеба, выпеченного днем ранее.
Перед сном и в течение дня при ощущении голода можно выпить стакан нежирного кефира, простокваши или ряженки.
От каких продуктов стоит избавиться, чтобы не навредить больному
Из рациона питания при диабете и панкреатите исключают многие привычные продукты. Делать это необходимо во избежание серьезных, часто – опасных для жизни осложнений:
- гипер- или гипогликемия, которые могут привести к нарушениям сознания, вплоть до диабетической комы;
- развитие патологий почек, сосудов головного мозга, сердца, сетчатки глаз при длительном течении сахарного диабета, частых декомпенсациях этого заболевания;
- панкреонекроз вследствие разрушения собственными ферментами тканей поджелудочной железы;
- обострение панкреатита, проявляющееся опоясывающими абдоминальными болями, тошнотой, рвотой, метеоризмом, функциональным расстройством желудка, кишечника.

Перечень запрещенных продуктов довольно длинный:
- Овощи: редька, хрен, репа, редис, шпинат, зерновая фасоль, щавель, чеснок.
- Фрукты: цитрусовые, кислые яблоки, ананасы.
- Алкоголь, газировка, крепкий кофе.
- Майонез, кетчупы, томатная паста, другие соусы промышленного производства.
- Молочные продукты с высоким содержанием жира: цельное молоко, сметана, жирные сливки, сливочное масло. Разрешаются нежирные молочные, а лучше – кисломолочные продукты.
- Пища быстрого приготовления, фастфуд.
- Жирное мясо – свинина, баранина. Жирная птица – гусь, утка. Рыба – карп, скумбрия, осетр. Субпродукты – печень, почки.
- Наваристые мясные, рыбные бульоны.
- Мясные, рыбные консервы, колбасы, сосиски.
- Сдобная выпечка, шоколад, мороженое, другие сладости.
- Острые приправы.
- Грибы.
Эти продукты категорически запрещено употреблять больным с сахарным диабетом и панкреатитом на этапе декомпенсации (обострения). По достижении ремиссии, стабилизации уровня глюкозы в крови на нормальных цифрах рацион становится более разнообразным, но многие ограничения сохраняются.
Несколько простых рецептов
В рамках диеты для больного при панкреатите и сахарном диабете 2 или 1 типа можно приготовить большое количество полезных, вкусных блюд.
Творожное суфле
Творог – источник белка животного происхождения, необходимого для восстановления пораженных тканей железы. Для приготовления творожного суфле потребуются нежирный творог, яблоки по 300 г, 2 яйца, полстакана изюма. Рецепт приготовления:
- Очистить яблоко от кожицы, семечек, натереть его на мелкой терке.
- Промыть и распарить в кипятке изюм.
- В творог добавить яйца, яблочное пюре, изюм, все тщательно перемешать.
- Выложить творожно-яблочную массу на противень, поместить в духовой шкаф, разогретый предварительно до 180 градусов.
- Выпекать до готовности – примерно 40 минут.
Есть это блюдо разрешено на этапе ремиссии хронического воспалительного процесса.
Мясной пудинг
Для приготовления этого полезного, сытного блюда рекомендуется взять нежирное мясо, например, говядину, в количестве 150 г, манную крупу, 1 яйцо, растительное (лучше оливковое) масло. Этапы приготовления пудинга:
- Отварить говядину и измельчить при помощи мясорубки.
- 10 г манки смешать с третью стакана воды, влить эту смесь в мясной фарш.
- Добавить в фарш яйцо, все тщательно перемешать.
- Смазать небольшим количеством оливкового масла форму из мультиварки и выложить туда полученную смесь.
- Готовить пудинг на пару до готовности.
Панкреатит – это воспалительное заболевание поджелудочной железы. Эта патология часто сочетается с сахарным диабетом, так как пораженная железа неспособна вырабатывать достаточное количество гормона инсулина, который снижает концентрацию глюкозы в крови. Лечебные столы при этих болезнях имеют разные номера, но их принципы имеют сходства, поэтому при сочетании панкреатита и диабета врач подбирает специальную диету, учитывая все особенности состояния здоровья пациента, а также степень тяжести протекания обеих патологий.
Список литературы
- Богданович В. Л. Сахарный диабет. Н. Новгород: Издательство НГМА, 1997 г.
- Бузник И М. Энергетический обмен и питание. М. Медицина 1978 г.
- Балаболкин М.И., Гаврилюк Л. И. Сахарный диабет. Кишинев, 1983 г.
- Барановский А. Ю. Болезни обмена веществ. СПб. СпецЛит, 2002 г.
- Ильин В. Ф., Лечебные диеты при панкреатите и других заболеваниях поджелудочной железы. М.: Вектор, 2010 г.
- Зикеева В.К. Лечебное питание при остром и хроническом панкреатите. Справочник по диетологии под редакцией В.А. Тутульяна, М.А. Самсонова. 3-е изд., М.: Медицина, 2002 г. стр.209–217.
Источник
Примерное меню при панкреатите на неделю должно составляться с учетом особенностей течения болезни. На первый взгляд, кажется, что подобрать питание на семь дней весьма затруднительно, ведь важно учитывать рекомендации гастроэнтеролога и диетолога. Не следует думать о том, что меню будет однообразным на всех стадиях болезни.
Многие продукты, которые оказываются под запретом при обострении, разрешены в период ремиссии.
Стоит помнить о том, что при остром панкреатите показано лечебное голодание.
Разрешенные продукты и рекомендации по их приготовлению
Панкреатит представляет собой патологию, при которой ферменты, вырабатываемые поджелудочной железой, активизируются преждевременно: орган, вместо переработки пищи, перерабатывает себя.
Необходимо помнить о том, что больным с панкреатитом стоит отказаться от некоторых привычных способов приготовления блюд, о жареной пище придется забыть навсегда. Стоит задуматься о приобретении пароварки или мультиварки, потому что продукты, приготовленные на пару, сохраняют наибольшее количество витаминов и полезных веществ, безусловно, являются полезными. Можно употреблять запеченные в духовке мясо и рыбу: продукт нужно завернуть в пищевую фольгу и запекать до готовности. Добавлять к этим блюдам какие-либо приправы запрещено.
Не стоит забывать о том, что диета при панкреатите не может быть временным явлением.
Пациенту придется навсегда отказаться от вредных продуктов: только совершив этот серьезный шаг, больной сможет побороть недуг.
Пища должна быть легкоусвояемой и простой, необходимо наотрез отказаться от солений и копченостей, фрукты и овощи запрещено употреблять в свежем виде, потому что их соки раздражают поджелудочную железу.
Список продуктов, которые можно употреблять при панкреатите, выглядит следующим образом:
- Цельнозерновой хлеб (подсушенный).
- Цельное молоко и кисломолочные продукты с низким содержанием жира.
- Супы на овощном бульоне.
- Нежирное мясо (курятина, телятина).
- Рыба.
- Мед.
- Каши.
- Сухофрукты.
- Яйца.
- Кисель, травяные отвары, чай.
Список продуктов, от которых необходимо отказаться, выглядит следующим образом:
- Свежая выпечка.
- Ржаной хлеб.
- Крепкие бульоны.
- Перловая, пшеничная и кукурузная каши.
- Жирное мясо.
- Консервы, колбасы, копчености.
- Морепродукты, жирная рыба.
- Сливки, сметана, майонез.
- Нерафинированное растительное масло.
- Белокочанная капуста, редис, щавель, баклажаны, бобовые.
- Кислые фрукты.
- Кондитерские изделия.
- Крепкий чай и кофе, газированные напитки.
- Алкоголь.
- Пряности и специи.
Пациентам показано дробное питание, кушать нужно 5—6 раз в день, но небольшими порциями.
Не следует забывать о полном отказе от курения.
Недельное меню
Меню на неделю для каждого больного должно составляться индивидуально, с учетом состояния пациента и особенностей течения болезни.
Составлением меню должен заниматься гастроэнтеролог или диетолог.
Рацион больного может принимать следующий вид.
Понедельник:
- паровые биточки из мяса птицы нежирных сортов, овсяная каша на воде, отвар трав;
- запеченное мясо, обезжиренный творог, кисель или компот;
- суп на овощном бульоне с фрикадельками, морковное пюре, чай;
- яблоки или груши, запеченные в духовке с добавлением небольшого количества меда;
- отварной картофель, гречневая каша.
Вторник:
- белковый омлет, каша рисовая на молоке, кисель;
- отварная курица, запеканка творожная, отвар из трав;
- пюре из сладких яблок;
- морковный суп пюре, отварная свекла, отварная телятина, чай;
- отварной картофель и запеченная рыба.
Среда:
- творожный пудинг, ячневая каша, компот;
- яичный омлет, отвар шиповника;
- пюре из картофеля, грудка, приготовленная на пару, овсяный суп;
- отварное яйцо, молочный чай;
- пюре из кабачка, отварное мясо.
Четверг:
- гречневая каша, паровые котлеты, чай;
- кефир не более 2 % жира, обезжиренный творог;
- суп на овощном бульоне, макароны из твердых сортов пшеницы, отварная рыба;
- банан, отвар шиповника;
- котлеты, приготовленные на пару, ячневая каша, отвар шиповника.
Пятница:
- отварная рыба, рисовая каша, отвар шиповника;
- творожная запеканка, кисель;
- отварное яйцо, морковное пюре;
- овощной суп, отварное мясо, пюре из кабачка, чай;
- тефтели, макароны из твердых сортов пшеницы, запеченные груши.
Суббота:
- рыбные котлеты, приготовленные на пару, овощное пюре, компот;
- омлет из 2 яиц, фруктовое пюре, чай;
- суп на курином бульоне, картофельное пюре, запеченное яблоко;
- морковно-яблочный пудинг, чай;
- тефтели отварные, овсяная каша, кисель.
Воскресенье:
- отварная куриная грудка, макароны, чай;
- творожная запеканка, морковное пюре, отвар шиповника;
- рисовая каша с молоком, запеченная груша;
- отварное яйцо, пюре из кабачка, кисель;
- нежирный творог, кефир.
Стоит учитывать, что исход болезни напрямую зависит от соблюдения пациентом рекомендуемой диеты при панкреатите. Безусловно, приблизительный рацион представлен исключительно для ознакомления, потому что меню для каждого пациента подбирается индивидуально, в зависимости от тяжести состояния больного, фазы заболевания, непереносимости каких-либо продуктов.
Основные рекомендации по питанию
Необходимо помнить о том, что основной целью диеты является уменьшение нагрузки на поджелудочную железу, снижение нагрузок на систему пищеварения.
Поэтому есть правила, обязательные для всех, желающих избавиться от воспаления поджелудочной железы:
- Пациент должен отказаться от употребления простых углеводов. Привычный сахар полезно заменить сорбитом.
- Кушать нужно часто, но малыми порциями, вставать из-за стола с легким чувством голода.
- Употреблять запеченную, отварную и приготовленную на пару пищу.
- Употреблять блюда комфортной температуры.
- Мясо следует употреблять без кожицы.
- Не использовать в пищу субпродукты.
- В период обострения следует исключить из рациона овощи и фрукты.
- Показан полный отказ от употребления кофе, какао, алкоголя и газированных напитков.
- Отказаться от употребления приправ, ограничить употребление соли.
Стоит заметить, что пациенты с хроническим течением панкреатита могут расширять свой рацион, добавляя в меню другие блюда.
Питание в период обострения
В случае обострения панкреатита показан полный отказ от пищи на 2—3 дня.
Главное в этот момент — не допустить обезвоживания организма.
В этот период необходимо следить за количеством выпиваемой пищи, лучше отдать предпочтение минеральной воде без газа.
По истечении этого времени следует начинать употреблять пищу: кушать нужно часто, но небольшими порциями. Следует выработать определенный режим приема пищи, есть нужно в одно и то же время, чтобы снизить нагрузку на железу.
В период после обострения нужно отказаться от запеченных блюд, фруктов и овощей, потому что эти продукты, могут спровоцировать повторное обострение. Следует отказаться от употребления крепкого чая и кофе.
Следует отдать предпочтение:
- отварам из трав;
- слизистым напиткам (кисель);
- чаю с добавлением молока.
Под строгим запретом употребление алкоголя и курение.
Источник
Лечебная диета при панкреатите и сахарном диабете имеет много общего, так как эти патологические процессы провоцируются одними и теми же факторами. У 30% пациентов с воспаленной поджелудочной железой со временем диагностируется развитие инсулиновой болезни, что значительно ухудшает и так ослабленное здоровье человека.
При таком сочетании болезней врачи настаивают не только на обстоятельной медикаментозной терапии, а и рекомендуют тщательно соблюдать правильное питание, что позволяет существенно уменьшить интенсивность протекания недугов.
Взаимосвязь двух заболеваний
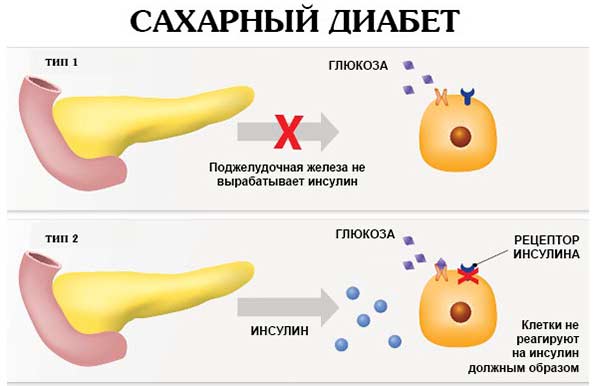
Поджелудочная железа в человеческом организме выполняет важную функцию – на ней лежит ответственность не только за корректное протекание обменных процессов всех видов, а и контроль над синтезом инсулина и глюкагона, принимающих активное участие в обмене углеводов. Однако в случае развития панкреатита очень часто происходит и повышение глюкозы в кровяной жидкости.
Воспаленная железа уже не способна в полной мере вырабатывать нужные гормоны, в итоге наблюдается их недостаток. Особенно опасен дефицит инсулина, который является проводником глюкозы, получаемой в результате расщепления углеводов.
Глюкозное вещество крайне важно для многих органов и систем организма, в которые оно поступает благодаря инсулину. В случае его понижения уровень сахара в крови начинает стремительно подниматься, что в медицине определяется, как гипергликемия, которая и способствует развитию сахарной патологии.
Как видим, две этих патологии тесно взаимосвязаны, подобное их сочетание специалисты называют панкреатогенным диабетом, при котором одновременно страдает эндокринная и экзокринная функциональность организма.
Цель и принципы диеты при панкреатическом диабете

Специальное питание при панкреатите и сахарном диабете позволяет предупредить резкое увеличение глюкозного показателя в крови и повышение массы тела пациента.
Его основная цель – предоставить поджелудочной железе максимальный покой, тем самым предупреждая избыточную нагрузку на нее. Для этого необходимо, чтобы потребляемая пища была щадящей (отварная, паровая или протертая), что помогает избежать чрезмерной активности поджелудочных ферментов.
Лечебный рацион питания при панкреатогенной патологии, помимо удерживания глюкозного показателя на корректном уровне, помогает:
- Восстановить нормальную кислотность в кишечнике.
- Вывести избыточное скопление ферментов пищеварения из больной железы.
- Убрать скопления токсических веществ из организма.
Грамотно подобранная диета при панкреатите и сахарном диабете способствует восстановлению нормальной работоспособности ПЖ. Для этого необходимо:
- Обязательно соблюдать условия сбалансированного питания, тщательно рассчитав суточную потребность белков, углеводов и жиров.
- Допустимый объем калорий для женщин составляет 2000, а для мужчин – 2500 в сутки. Точная цифра устанавливается в зависимости от массы тела человека, характера трудовой деятельность и соблюдения физических нагрузок.
- Питаться нужно часто, не меньше 4 раз в день.
- Категорически избегать продуктов из запрещенной категории.
- При приготовлении еды приоритет отдавать паровой обработке блюд либо традиционной варке. При стойкой ремиссии допустимо запекание и тушение.
Однако оптимальный вариант лечебного питания все же разрабатывается лечащим врачом, исходя из индивидуальных особенностей здоровья пациента. К примеру: для диабетиков с панкреатитом, занимающих активным спортом предпочтительнее углеводная диета, а вот беременным и кормящим мамам пользу принесут жиры.
Совмещение двух диет

При диабетическом панкреатите специалисты рекомендуют сочетать два диетстола №5 и №9.
Диета №5 назначается при панкреатическом недуге, стол №9 при диабете первого и второго типа. При панкреатите в сочетании с диабетом перед лечащим врачом стоит задача правильно составить рацион питания с учетом индивидуального протекания обоих патологических процессов.
В ниже расположенной таблице приведены ключевые нюансы диет:
Диета №9 | Диета №5 |
| Предпочтение отдавать пище с малым индексом гликемии (показатель скорости пищевого продукта, при которой он способен повышать глюкозный уровень крови после своего применения). Например, высоким гликемическим индексом обладает сахар, низким – белки, медленные углеводы. | При воспалении ПЖ, особенно во время острого приступа нельзя: продукты с эфирными маслами, соленые, растительными кислотами и прочее, что способно дополнительно раздражать органы пищеварительной системы. |
| Еда должна быть малокалорийной (избегать жиров и углеводов), а присутствие белков повышается до дневной нормы. | Все употребляемые продукты должны быть обязательно термически обработаны, особенно это относится к фруктам, овощам (приобретают мягкость), а растительная клетчатка намного лучше переваривается. |
| Питаться часто – не менее 5-6 раз в сутки маленькими порциями. | Прием пищи в течение дня – не меньше 5-6 раз, порции – небольшие, обязательно соблюдать часовой промежуток. |
| Повышенное присутствие минералов и витаминов достигается за счет допустимой к употреблению овощной и фруктовой пищи. | Употреблять достаточно жидкости (2 литра чистой воды без газа). |
| Категорично исключается алкогольная продукция, соленая и копченая пища, консервы. | Запрещены продукты с высоким содержанием соли, различная консервация, острые, жареные и жирные блюда. Запрещено употреблять пищу со значительным присутствием жесткой клетчатки, что повышает активность перистальтики ЖКТ. |
| Варианты приготовления еды: отваривание, запекание, тушение и готовка на пару, жареные блюда под запретом. | Варианты тепловой обработки продуктов: тушение, отваривание, паровой способ, запекание (без золотистой корочки). Блюда должны обязательно перетираться в пюре, либо продукты нарезаются мелкими кусочками. |
Если не соблюдать эти правила, риск развития серьезных осложнений возрастает в несколько раз:
- Гипогликемия или гипергликемия способна привести к потере сознания, что опасно диабетической комой.
- Развитие почечной, сердечной патологии, а также значительное понижение зрения, вплоть до полной слепоты и нарушение работы головного мозга.
- Разъедание панкреатической железы ее собственными ферментами приводит к панкреонекрозу.
- Частые панкреатические рецидивы вызывают яркое проявление болезненной симптоматики: рвоты, интенсивных болей, газообразования, нарушение функций ЖКТ.
Диета при остром воспалении железы с диабетом
Что можно есть при остром панкреатите и сахарном диабете? Острый воспалительный процесс железы зачастую является следствием несоблюдения правильного питания. В первые сутки приступа показано полное голодание, которое по клиническим показаниям может быть продлено до трех-четырех дней. После этого назначается максимально щадящий режим питания:
- Запрет на острую, сладкую и раздражающую пищу до полного исчезновения болезненных проявлений.
- Питаться нужно маленькими порциями.
- Предпочтение отдавать белковой еде.
Твердые продукты строго воспрещены первые 2-3 дня, но в это время показаны:
- Постные бульоны.
- Вегетарианские супчики.
- Кисель из геркулеса.
- Компот из сушеных фруктов.
В последующие дни рацион немного расширяется, разрешаются жиденькие кашки на воде (овсянка, гречка, рис, манка).
Со второй недели устойчивого улучшения состояния вводятся каши, приготовленные на молоке, разбавленного пополам с водой, но в чистом виде молочный продукт противопоказано употреблять.
При данной форме недуга диетический стол должен соблюдаться как минимум 6 месяцев со дня приступа.
Однако зачастую наблюдается совершенно другая картина: уже с четвертого месяца, почувствовав облегчение, больной забывает о врачебных наставлениях и начинает пить алкоголь и кушать жареные блюда, что и приводит к очередному обострению патологии.
Запрещены к употреблению отдельные овощи и фрукты, для которых характерно длительное их усвоение либо они содержат вещества, способные нанести существенный вред железе. На протяжении двух месяцев после острого рецидива нельзя:
- Лук.
- Бобовые.
- Чеснок.
- Томаты.
- Щавель.
- Грибы.
- Хрен.
- Редис.
- Цитрусы.
- Кислые фрукты.
При остром панкреатическом диабете запрещено употреблять белокочанную капусту в любом ее виде. Данный овощ может спровоцировать вздутие живота и усиленную выработку ферментов поджелудочной. Лучше предпочесть другие виды капусты, например, цветную или брокколи, богатые на микроэлементы и различные витамины, при этом не вызывающие проблем с пищеварением.
Свежие фрукты разрешаются только спустя месяц после острого рецидива.
Суточная калорийность не должна быть больше 1800-2000 ккал. Важно соблюдать и тепловой режим блюд, как при их готовке, так и при употреблении. Минимальный температурный показатель при приготовлении диетической еды не должен превышать 50 градусов.
Готовые блюда можно есть только в теплом состоянии. Это обусловливается тем, что горячая еда раздражает слизистую ПЖ, поэтому может вызвать новый рецидив, а для переработки холодной пищи требуется больше энергии.
Питаться нужно дробно с перерывом в 2-3 часа. На протяжении дня должно быть три обстоятельных приема еды, между ними 2-3 легких перекуса.
Питание при хроническом панкреатите с присутствием диабета
Первостепенной задачей лечебного рациона при панкреатической патологии хронической формы и наличии параллельного СД является предотвращение последующего рецидива.
Основные требования при данном анамнезе точно такие же, как и при остром воспалительном процессе железы:
- Кушать дробно.
- Исключить вредные продукты.
- Избегать алкогольных напитков.
- Убрать продукты с быстрыми углеводами.
Основное отличие диетического рациона при остром и хроническом воспалении в том, что в меню вводятся свежие фрукты и овощи, но с обязательным мониторингом их суточного количества. Помимо этого допустимо повышение и показателя калорийности (до 2500 ккал в сутки).
Разрешается употребление молочной продукции, но не больше 1 стакана в сутки: ряженка, кефир, сметана, молоко с низким % жирности. В каши можно добавлять сметану и масло (не больше 10 г в сутки), а из сладостей позволяется полакомиться медом (2 ч.л. в день).
Из напитков можно принимать:
- Некрепкий чай.
- Компот из сухофруктов.
- Морс из ягод.
- Домашний кисель (не магазинный).
- Напиток шиповника.
- Минеральная вода без газа.
- Травяные отвары.
- Какао с добавлением молока.
Нельзя пить свежеотжатые соки домашнего приготовления, их обязательно разводят водой 1:2.
Запрещенные продукты и ограничения

При панкреатите с диабетом необходимо полностью избегать:
- Сдобную выпечку.
- Мучные изделия.
- Кофе.
- Грибов.
- Фастфудов.
- Спиртное.
- Концентрированный чай.
- Копчености.
- Полуфабрикаты.
- Кондитерская продукция.
- Жгучие и кислые соусы.
- Сладкие сиропы.
- Кукурузу.
- Кислых фруктов и ягод.
- Сгущенное молоко.
- Йогурты с фруктово-ягодным наполнителем и сахаром.
- Мюсли и хлопья быстрого завтрака.
- Консервы (мясные и рыбные).
- Подслащенные газированные напитки.
- Жирные и наваристые навары.
- Мясо и рыба жирных сортов.
Необходимо снизить потребление продукции, перегруженной углеводами, а в случае высокого риска развития диабета перейти на сахарозаменители — стевия, сахарин, сорбит и ксилит. Так же не стоит налегать на фруктозу и продукты с пометкой «для диабетиков», предварительно не изучив их состав.
Аккуратно относитесь к сладким овощам, ягодам и фруктам (тыква, морковь, свекла, клубника, виноград и пр.) – их содержание в рационе должно быть ограничено.
Меню на один день при разных стадиях болезни

Приблизительное меню при панкреатите и сахарном диабете:
Режим питания | Острая стадия | Хроническая стадия |
| Завтрак | Паровой омлет (из 2-х яиц), овсяная каша на воде (150 г) со слив.маслом (10 г) | Каша геркулес на воде (150 г), банан (100 г), мед (1 ст.л.) |
| Второй завтрак | Небольшое печеное яблоко | Салат из свежих огурцов и томатов с оливковым маслом (200 г) |
| Обед | Котлетки из говяжьего и куриного фарша (150 г), каша гречневая (100 г) | Вареный картофель (150 г), отварное филе курицы (200 г), винегрет (100 г) |
| Полдник | Некрепкий отвар ромашки (1 стакан) с добавлением меда (2 ч.л.) | Зеленый чай (200 мл), желейные конфеты с заменителем сахара (70 г) |
| Ужин | Паровой хек (100 г), отварная молодая фасоль (200 г) | Салат из брокколи и морковки (150 г), паровая творожная запеканка (200 г) |
| Второй ужин | 2,5% жирности кефир с добавлением незначительного количества измельченной зелени укропа | |
| Общее присутствие калорий | 1170 | 2117 |
На примере предложенного однодневного меню можно разработать собственные вариации рациона либо попросить помощи в составлении у своего врача.
С каждым приемом пищи рекомендуется выпивать 200 мл. жидкости, а присутствие хлеба сократить до 50 гр.
Рецепты приготовления питательных и полезных блюд
Какие можно использовать рецепты при диабете и панкреатите? Стоит подчеркнуть если грамотно подойти к лечебному питанию, то стол будет не только полезным, но и разнообразным.
Предлагаем несколько вариантов рецептов блюд, которые можно приготовить для больного человека с диабетическим панкреатитом.
Винегрет
 Для приготовления винегрета взять в равных пропорциях:
Для приготовления винегрета взять в равных пропорциях:
- Картофель.
- Морковь.
- Свеклу.
- Растительное масло – по вкусу.
Все овощи отварить прямо в кожуре, что позволяет сохранить их витамины и другие полезные вещества. Когда овощи станут мягкими, остудить и очистить от кожуры. Нарезать мелкими кубиками, соединить. Добавить растительное масло, перемешать.
Паровой пудинг с мясной начинкой
 Чтобы приготовить это питательное блюдо, необходимо подготовить следующие ингредиенты:
Чтобы приготовить это питательное блюдо, необходимо подготовить следующие ингредиенты:
- Говядина или другое нежирное мясо – 150 г.
- Манная крупа – 10 г.
- Яйцо – 1 шт.
- Вода – 1/3 стакана.
- Оливковое масло – 0,5 ст.л.
Мясо отварить, а затем перекрутить через мясорубку. В указанный объем воды всыпать манку, полученную манную массу прибавить в подготовленное мясо. Затем вбить яйцо и все перемешать.
Чашу в мультиварке промазать маслом и переложить в нее го?


