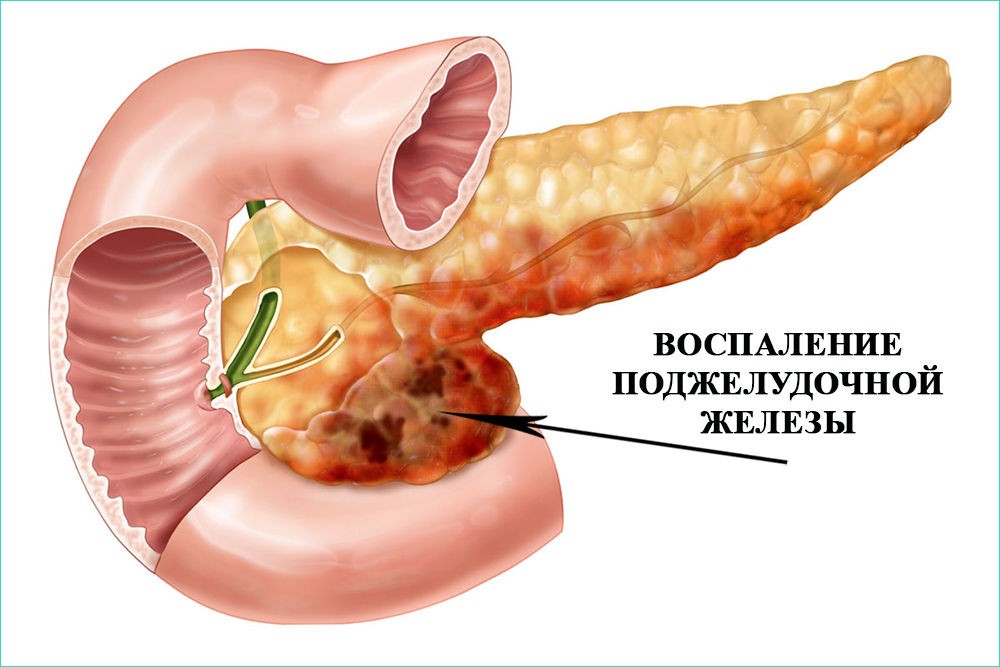
Диагностика хронического панкреатита в амбулаторных условиях
1. Банифатов П.В. Ультразвуковая диагностика хронических панкреатитов// Consilium medicum. 2002. — №1 -С.26-29.
2. Васильев Ю.В. Эндоскопическая панкреатохолангиография в диагностике поражений поджелудочной железы, вне- и внутрипеченочных желчных протоков // Российский журнал гастроэнтерологии, гепатологии и колопроктологии. 1999. — №3. — С. 18-23.
3. Виноградов А.В Дифференциальный диагноз внутренних болезней, руководство, 2001.
4. Багненко С. Ф. Неотложная хирургическая гастроэнтерология: Руководство, 2000.
5. Булычев В.Ф., Вахрушев Я.М. Лечение больных хроническим панкреатитом алкогольной этиологии даларгином и лазерным облучением крови // Клин.мед. 2000. — №12. — С.43-46.
6. Газизова А.Р. Хронический панкреатит (Клинико-биохимическое исследование): Автореф. дис. канд. мед. наук. Уфа. — 2001
7. Гребенев А.Л. Хронические панкреатиты // Руководство по гастроэнтерологии. Под. ред. Ф.И. Комарова, А.Л. Гребенева. М. -1996. — Т.З. — С. 81-112.
8. Григорьев П.Я., Яковеноко А.В., Клиническая гастроэнтерология, 1998г, стр. 349.
9. Губергриц Н.Б., Остроухова И.Н. Выраженность инфицированности Helicobacter pylori больных хроническим панкреатитом // Российский журнал гастроэнтерологии, гепатологии и колопроктологии. 2002. — №5 (Приложение №17). -С.70.
10. Губергриц Н.Б., Христич Т.Н. Клиническая панкреатология Донецк: 000 «Лебедь».-2000.-416 с.
11. Евтихов P.M., Журавлев В.А., Шулутко A.M. и соавт. Механическая желтуха. Хронический панкреатит. Иваново. — 1999.-256 с.
12. Жукова Е.Н. Сравнительная оценка различных диагностических критериев при обострении хронического панкреатита. Российский Гастроэнтерологический журнал N1/98
13. Жуков Н.А., Жукова Е.Н., Афанасьева С.Н. Клинические формы хронического рецидивирующего панкреатита и их патогенетическое особенности // Актуальные проблемы терапии на рубеже веков: Сб.науч.тр. -Омск. -2001.-С.54-58.
14. Ивашкин В.Т., Охлобыстин А.В., Баярмаа Н. Использование метода определения панкреатической эластазы в кале в диагностике хронического панкреатита // Клинические перспективы гастроэнтерологии, гепатоло-гии. -2002. -№2. -С.8-14.
15. Калинин А.В, Функциональные расстройства билиарного тракта и их лечение; Клинические перспективы гастроэнтерологии, гепатоло-гии:2002/3
16. Калягин А.Н. Гастроэнтерол. С.Петербурга 2003 ж2-3: 72.
17. Кармазановский Г.Г. Гузеева Е.Б. КТ с контрастным усилением в диагностике панкреатитов.Медицинская визуализация 2/1999 с. 41-48
18. Кокуева О. В. Лечение хронического панкреатита. Клиническая медицина,99/ 8, 41—46.
19. Коротъко Г.Ф. Секреция поджелудочной железы. М.: «Триада-Х». -2002. — С.24-34.
20. Логинов А. С. И др. Ингибирующая способность сыворотки крови по отношению к липазе у больных хроническим панкреатитом. Российский гастроэнтерологический журнал N1/99 .
21. Лопаткина Т.Н. Хронический панкреатит// Новый медицинский журнал. 1997- N2-c. 7-11.23. .Маев И.В. и соавт. Учебное пособие, Москва, ВУМНЦ, 2003.
22. Минушкин О.Н. Хронический панкреатит: некоторые аспекты патогенеза, диагностики и лечения // Consilium medicum. 2002. — №1. — С.23-26.
23. Минушкин О.Н. Хронический панкреатит, Новый хирургический архив, 2002, т.1п 5.
24. Митьков В.В. Допплерографические показатели чревного кровотока в норме. Ультразвуковая и функциональная диагностика 1/2001с. 53-61
25. Окороков А.Н.(ред) Лечение болезней внутренних органов, 2001/т. 1
26. Охлобыстин А. В. Современная тактика лечения хронического панкреатита. J. Consilium medicum. Т 04/N 6/2002.
27. Охлобыстин А.В. Использование внутрижелудочной рН-метрии в клинической практике; Методические рекомендации для врачей, 1996г;31с.
28. Симаненков В.И., Кнорринг Г.Ю. Возвращаясь к проблеме хронического панкреатита // Клин. мед. 2001. -№10.-С.54-59.
29. Ткаченко Е.И., Лисовский В.А. Ошибки в гастроэнтерологии. Стр. 323330.
30. Трухан Д.И., Петренко Т.М. Особенности ммуновирусологического статуса у больных хроническим панкреатитом // Российский гастроэнтерологический журнал. 2001. — №2. — С. 154.
31. Тучина Л.М., Порошенко Г.Г. Распространенность заболеваний поджелудочной железы среди населения г. Москвы // Российский гастроэнтерологический журнал. 2001. — №2. — с. 154
32. Хазанов А.И. Хронический панкреатит. Новое в этиологии, патогенезе, диагностике. Современная классификация//Российский журнал гастроэнтерологии, гепатологии и колопроктологии. 1997. -N1 — С. 56-62.
33. Хазанов А.И. и соавт. Хронический панкреатит, его течение и исходы// Российский журнал гастроэнтерологии, гепатологии и колопроктологии. 1999.-N4.-с 24-40.
34. Шалимов А. А. и соавт. Хронический панкреатит. Современные концепции патогенеза, диагностики и лечения. Киев. Здоровье.2000.
35. Лковенко А.В. Клиника, диагностика и лечение хронического панкреатита//Клин. мед. 2001. — №9. — С.15-20.
36. Aliperti G. Et al., Complications related to diagnostic and therapeutic endoscopic retrograde cholangioagraphy.Gastrointest Endosc Clin North Am 1996; 6: 379-407.
37. Ammann R.W et al/ Chronic reapsing acute pancreatitis associated with chronic renal insufficiency and analgesic (phenacetin) abuse. Observations in 4 patiants. Gastroenterol Clin Biol 1981;5;509-514.
38. Ammann R.W et al The natural history of pain in alcoholic chronic pancreatitis. Gastroenterology 1999;116:1132-1140
39. Ammann R.W. The natural history of alcoholic chronic pancreatitis. Intern-Med 2001;40:368-375.
40. Applebaum SE et al Genetic testing: counseling. Laboratory and regulatory issues and the EUROPAC protocol for ethical research in multi-center studies of inherited pancreatic diseases. Med Clin North Am 2000;84:575-588
41. Arvanitakis M, Van Laethem JL, Parma J, De Maertelaer V, Delhaye M, De-viere J. Predictive Factors for Pancreatic Cancer in Patients with Chronic Pancreatitis in Association with K-ras Gene Mutation. Endoscopy 2004; 36:53542.
42. Basso D. Pancreatic Head Mass, What Can Be Done? Diagnosis: Laboratory; Pancreas (Online) 2000; 1(3 Suppl.):113-118.
43. Clain J., DiMango et al. Chronic pancreatitis. In: Go V,ed. The pancreas: biology,pathophysiology and diseas.New York; Raven, 1993:665-706.
44. Clain JE. Pearson RK.,1999.Diagnosis of chronic pancreatitis: is a gold standard necessary? Surg. Clin. North. Am. 1999;79;829-845.
45. Cohn JA et al Molecular pathogenesis of chronic pancreatitis associated with abnormal CFTR genotypes. Gastroenterology 2000; 118:A159.
46. Comfort M et al Chronic relapsing pancreatitis. Gastrienterology; 6: 239-285 1946.
47. Cope R. et al. Pancreatitis, as a diagnostic clue to hyperparathyroidism. Ann Surg 1957;145:857-863
48. Dani R, Penna FJ, Nogueira CE. Etiology of chronic calcifying pancreatitis in Brazil: a report of 329 consecutive cases. Int J Pancreatol 1986; 1:399-406
49. Durie PR.Pancreatic aspects of cystic fibrosis and other inherted causes of pancreatic dysfunction. Med Clin North Am 2000;84;609-620.62. . Etemad B. Gastrointestinal complications of renal failure. Gastroenterol Clin North Am 1998;27:875-892.
50. Etemad В et al. Invasive pancreatic function testing: a survey of methods and numbers of procedures performed in the United states. Am J Gastroenterol 20000;95;2476-2477.
51. Etemad B, Chronic pancreatitis: diagnosis, classification, and new genetic developments. Gastroenterology 2001; 120: 682 707.
52. Etemad B, Whitcomb DC. Chronic pancreatitis: diagnosis, classification, and new genetic developments. Gastroenterology 2001; 120:682-707.
53. Freedman SD. New concepts in understanding the pathophysiology of chronic pancreatitis. Int.pancreatop 1998;24:1-8.
54. Gabbrielli A, Mutignani M, Pandolfl M, Perri V, Costamagna G. Endotherapy of early onset idiopathic chronic pancreatitis: results with long term follow-up. Gastrointest Endosc 2002; 55:488-93.
55. Glasbrenner B. et al Modern diagnostics of chronic pancreatitis.European Journal of Gastroenterology & Hepatology. 14(9):935-941, September 2002.
56. Гринбергер Н.Д. Болезни поджелудочной железы. В кн. Внутренние болезни под ред. Харрисона Т.Р./76313-338.
57. Gumaste W Alcoholic pancreatitis: unraveling the mystery. Gastroenterology 1995; 108; 297- 299.
58. Haber P et al Individual susceptibility to alcoholic pancreatitis: still an enigma. J Lab Clin Med 1995;125;305-312
59. Hertzberg BS et al Phisician training requirements in sonogrraphy; how many cases are neede for competensw? AJR Am J Rorntgenol 2000; 174: 1221 7.
60. Hoffman В,J. How many supervised procedures does it take to become competent in EUS? results of a multicenter study.Gastrointest Endosc 2000;54:A4589
61. Horwhat J.D et al Defining the Diagnostic Algorithm in Pancreatic Cancer J Pancreas (Online) 2004; 5(4):289-303
62. Howes N et al A new polymorphism for the R117H mutation in hereditary pancreatitis Gut 2001
63. Imrie C.W., Menezes N., Carter C.R. Diagnosis of chronic pancreatitis and newer aspects of pain control // Digestion -1999.-bl.60.-P.111-113.
64. Ismail H Vascular Complications of Pancreatitis JOP. J. Pancreas 2004;5:328-33780. . Kahl S. et al EUS in the diagnosis of early chronic pancreatitis: a prospective follow-up study. Gastroentest Endoscopy 2002; 55: 507 -511.
65. Kaw M. et al C-reactive protein, and interleukin-6 levels in ERCP-induced pancreatitis//Gastrointest. Endosc. 2001. — Vol. 54(4). — P. 435-440.
66. Kleeff J. et al Cronic pancreatitis: pathogenesis and molecular aspects // Ann.Ital.Chir. 2000. — Vol. 71(1). — P.3 — 10.
67. Kloppel G,Maillet B. Pathology of acute and chronic pancreatitis.Pancreas 1993;8:659-670.
68. Kuper H, Boffetta P, Adami HO. Tobacco use and cancer causation: association by tumour type. J Intern Med 2002; 252:206-24
69. Lankish PG Progression from acute to chronic pancreatitis: a physician’s view. Surg Clin North Am 1993;79:815-827
70. Lankischet MR et al The effect of small amounts of alcohol on the clilcal cours of chronic pancreatitis. Mayo Clin Proc. 2001; 76:242-251
71. Layer P et al. The different courses of early- and late-onset idiopatic and alcoholic chronic pancreatitis. Gastroenterology 1994; 107: 1481-1487
72. Layer P et al Diagnosis of chronic pancreatitis. In: Howard J. Surgical diseases of the pancreas. 3rd ed. Baltimore. MD: Williams& Wilkins.1998; 329333.
73. Lerch MM Sonographic changes of the pancreas in chronic renal failure. Gas-trointest Radiol 1989;14:311-314.
74. Lin Y. et al Nationwideepidemiological survey of chronic pancreatitis in Japan J. Gastroenterol 2000; 35: 136-141.
75. Lin Y et al. Cigarette smoking as a risk factor for chronic pancreatitis: a case-control stady in Japan. Research Commitee on Intractable Pancreatic Diseases. Pancreas 2000; 21:109-114.
76. Lohr M, Muller P, Mora J, Brinkmann B, Ostwald C, Farre A, et al. p53 and K-ras mutations in pancreatic juice samples from patients with chronic pancreatitis. Gastrointest Endosc 2001; 53:734-43
77. Lorenzo P. et al Pancreatic Head Mass: What can be done? Diagno-sis:Ultrasonography. J.Pancreas (Online) 2000; 1(3 Suppl.) : 91 -94
78. Lowenfels AB et al Risk factors for cancer in hereditary pancreatitis. International Hereditary Pancreatitis Study Group.Med Clin North Am 2000;84:565-573.
79. МакНелли Секреты гастроэнтерологии , 2001,372-391
80. Malfertheiner P et al, Exocrine pancreatic function in correlation to ductal and parenchymal morphology in chronic pancreatitis. Hepatogastroenterol-ogy; 1989;33: 110-114
81. Malfertheiner P et al. Correlation of imaging and function in chronic pancreatitis. Radiol Clin North Am 1989;27:51-64
82. Mallick Ismail H. et al.;Vascular Complications of Pancreatitis; J. Pancreas (Online) 2004; 5(5):328-337
83. Manes G, Dominguez-Munoz JE, Hackelsberger A, Leodolter A, Rossner A, Malfertheiner P. Prevalence of Helicobacter pylori infection and gastric mucosal abnormalities in chronic pancreatitis. Am J Gastroenterol 1998
84. МакНелли Питер P. Секреты гастроэнтерологии. 2001, стр.372-391.
85. Mercord J. et al. The influence of ethanol on long-taer effects of dibutilin di-chioride (DBTC); pathogenesis and naturel course of lesions. Pancreas 1997;15:392-401.
86. Mergener K., Baillie J. Chronic pancreatitis. Lancet 1997;340:1379-1385
87. Morton C., Klatsky A.L., Udaltsova N. Smoking, coffee, and pancreatitis. Am J Gastroenterol 2004; 99:731-8.
88. Niebergall-Roth E. Et al. A rewiew: acute and chronic effects of athanol and alcocholic beverages on the pancreatic exocrine secretoin in vivo and in vitro. Alcohol Clin ExpRes 1998;22:1570-1583.
89. Perkins P.S. et al. Effect of chronic ethanol feeding on digestive enzyme synthesis and mRNA content in rat pancreas. Pancreas 1995;10:14-21.
90. Ragozzino A., Scaglione M. Pancreatic Head Mass: What Can Be Done? Diagnosis: Magnetic Resonance Imaging; JOP. J Pancreas (Online) 2000; 1(3 Suppl): 100-107
91. Riela A., Zinsmeister A.R. Increasing incidence of pancreatic cancer among women in Olmsted counfry, Minnesota, 1940through 1988.Mayo clinic Proceedings 1992;67:839-845.
92. Robles-Diaz G, Vargas F, Pancreas 1990;5:479-483.
93. Rosch Т., Hofrichter K., Frimberger E. et al. Gastrointest Endosc 2004 Sep; 60(3):390-6 ERCP or EUS for tissue diagnosis of biliary strictures? A prospective comparative study
94. Sal Senzatimore M.D. Хронический панкреатит; в кн. Секреты гастроэнтерологии, стр 381-387.
95. Sarles Н. et al. Acute pancreatitis is not a cause of chronic pancreatitis in the absence of residual duct strictures. Pancreas 1993; 8: 354-357.
96. Sparmann G., Behrend S., Merkord J. et al. Cytokine mRNA levels and lymphocyte infiltration in pancreatic tissue during experimental chronic pancreatitis induced by dibutyltin dichloride. //Dig.Dis.Sci. 2001. — Vol.46(8). -P.1647-1656.
97. Strate T Pathogenesis and the natural cours of chronic pancreatitis, European Journal of Gastroenterology& Hepatology 2002; 14(9);929-934
98. Suliman S. F. Тропический панкреатит World Gastroent News 2002; Vol.6,Issue 3;33.
99. Шерлок Ш, Дули Дж. В кн. Заболевания печени и желчных путей, гл. 33, стр. 716-725,99г.
100. Talamini G.et al.Cigarette smoking: an independent risk faktor in alcoholic pancreatitis. Pancreas 1996;12:131-137/
101. Talamini G et al. Alcohol and smoking as risk factors in chronic pancreatitis and pancreatic cancer Dig Dis Sci 1999;44:1301-1311
102. Talamini G, Falconi M, Bassi C, Casetti L, Fantin A, Salvia R, Pederzoli P. Previous cholecystectomy, gastrectomy, and diabetes mellitus are not crucial risk factors for pancreatic cancer in patients with chronic pancreatitis. Pancreas 2001;23:364-7.
103. Teich N et al Chronic pancreatitis associatrd with an activation peptide mutation thet facilitates trypsin activation. Gastroenterology 2000; 119;461 — 465.
104. Toskes PP. Update on diagnosis and management of chronic pancreatitis. Curr Gastroenterol Rep 1999; 1; 145-153
105. Uomo G. et al Chronic pancreatitis; relation to acute pancreatitis and pancreatic cancer. Ann. Ital Chir 2000; 71: 17- 21.
106. Varghese J.C., Parrel M.A., Coutney G. et al. Role of MR- cholangiopancreatography in patients with failed or inadequate ERCP//Amer.J. Roentgenol. -1999. -Vol.l73(6). P.1527-1533.
107. Vijungco JD, Prinz RA. World J Surg 2003 Nov; 27(11):1258-70 Management of biliary and duodenal complications of chronic pancreatitis.
108. Visapaa JP, Gotte K, Benesova M, Li J, Homann N, Conradt C, et al. Increased cancer risk in heavy drinkers with the alcohol dehydrogenase 1С* 1 allele, possibly due to salivary acetaldehyde. Gut 2004; 53:871-6.
109. Vu MK Does jejunal feeding activate exocrine pancreatic secretion; Eur J Clin Invest 1999; 29:1053-9
110. Whitcomb DC et al. Hereditary pancreatitis is caused by a matation in cationic tripsinogen gene. Nat Genet 1996;14:141-145.
111. Whitcomb DC et al.Genetic predispositions to acute and chronic pancreatitis. Med Clin North Am 2000;84;531-547
112. Whitcomb DC. Inflammation and Cancer V. Chronic pancreatitis and pancreatic cancer. Am J Physiol Gastrointest Liver Physiol 2004; 287:G315-9.
113. Wiersema MJ, Wiersema LM. Endosonography of the pancreas: normal variation versus changes of early chronic pancreatitis. Gastrointest Endosc Clin N Am 1995; 5:487-96.
114. Yamao K, Okubo K, Sawaka А, Нага K, Nakamura T, Suzuki T, et al. Endo-lumenal ultrasonography in the diagnosis of pancreatic diseases. Abdom Imaging 2003;28:545-55.
Источник
Хронический
панкреатит (ХП)
– хроническое полиэтиологическое
воспаление поджелудочной железы,
продолжающееся более 6 месяцев,
характеризующееся постепенным замещением
паренхиматозной ткани соединительной
и нарушением экзо- и эндокринной функции
органа.
Эпидемиология:
чаще страдают мужчины среднего и пожилого
возраста; частота у взрослых 0,2-0,6%
Основные
этиологические факторы:
1)
алкоголь – основной этиологический
фактор (особенно при сочетании с курением)
2)
заболевания желчного пузыря и
желчевыводящих путей (хронический
калькулезный и бескаменный холецистит,
дискинезии желчевыводящих путей)
3)
злоупотребление жирной, острой, соленой,
перченой, копченой пищей
4)
лекарственная интоксикация (в первую
очередь эстрогены и ГКС)
5)
вирусы и бактерии, попадающие в проток
поджелудочной железы из ДПК через
фатеров сосочек
6)
травмы поджелудочной железы (при этом
возможно склерозирование протоков с
повышением внутрипротокового давления)
7)
генетическая предрасположенность
(часто сочетание ХП с группой крови О(I)
8)
беременность на поздних сроках (приводит
к сдавления поджелудочной железы и
повышению внутрипротокового давления)
Патогенез
хронического панкреатита:
В
развитии хронического панкреатита
основную роль играют 2 механизма:
1)
чрезмерная активация собственных
ферментов поджелудочной железы
(трипсиногена, химотрипсиногена,
проэластазы, липазы)
2)
повышение внутрипротокового давления
и затруднение оттока поджелудочного
сока с ферментами из железы
В
результате наступает аутолиз
(самопереваривание) ткани поджелудочной
железы; участки некроза постепенно
замещается фиброзной тканью.
Алкоголь
является как хорошим стимулятором
секреции соляной кислоты (а она уже
активируют панкреатические ферменты),
так и приводит к дуоденостазу, повышая
внутрипротоковое давление.
Классификация
хронического панкреатита:
I.
По морфологическим признакам:
интерстициально-отечный, паренхиматозный,
фиброзно-склеротический (индуративный),
гиперпластический (псевдотуморозный),
кистозный
II.
По клиническим проявлениям: болевой
вариант, гипосекреторный, астеноневротический
(ипохондрический), латентный, сочетанный,
псевдотуморозный
III.
По характеру клинического течения:
редко рецидивирующий (одно обострение
в 1-2 года), часто рецидивирующий (2-3 и
более обострений в год), персистирующий
IV.
По этиологии: билиарнозависимый,
алкогольный, дисметаболический,
инфекционный, лекарственный
Клиника
хронического панкреатита:
1)
боль
– может быть внезапной, острой или
постоянной, тупой, давящей, возникает
через 40-60 мин после еды (особенно обильной,
острой, жареной, жирной), усиливается в
положении лежа на спине и ослабевает в
положении сидя при небольшом наклоне
вперед, локализована при поражении
головки — справа от срединной линии,
ближе к правому подреберью, при поражении
тела — по срединной линии на 6-7 см выше
пупка, при поражении хвоста — в левом
подреберье, ближе к срединной линии; в
30% случаев боль носит опоясывающий
характер, еще в 30% — не имеет определенной
локализации; половина больных ограничивают
себя в приеме пищи из-за боязни болей
2)
диспепсический синдром
(отрыжка, изжога, тошнота, рвота); рвота
у части больных сопровождают болевой
синдром, многократная, не приносит
никакого облегчения
3)
синдром экзокринной недостаточности
поджелудочной железы:
«панкреатогенная диарея» (связана с
недостаточным содержанием в выделенном
панкреатическом соке ферментов, при
этом характерно большое количество
каловых масс, содержащих много нейтрального
жира, непереваренных мышечных волокон),
синдром мальабсорбции, проявляющийся
рядом трофических нарушений (снижение
массы тела, анемия, гиповитаминоз:
сухость кожи, ломкость ногтей и выпадение
волос, разрушение эпидермиса кожи)
4)
синдром эндокринной недостаточности
(вторичный сахарный диабет).
Диагностика
хронического панкреатита:
1.
Сонография поджелудочной железы:
определение ее размеров, эхогенности
структуры
2.
ФГДС (в норме ДПК, как «корона», огибает
поджелудочную железу; при воспалении
эта «корона» начинает расправляться –
косвенный признак хронического
панкреатита)
3.
Рентгенография ЖКТ с пассажем бария:
контуры ДПК изменены, симптом «кулис»
(ДПК выпрямляется и раздвигается, как
кулисы на сцене, при значительном
увеличении pancreas)
4.
КТ – в основном используется для
дифференциальной диагностики ХП и рака
поджелудочной железы, т.к. их симптомы
схожи
5.
Ретроградная эндоскопическая
холангиодуоденопанкреатография — через
эндоскоп специальной канюлей входят в
фатеров сосочек и вводят контраст, а
затем делают серию рентгенограмм
(позволяет диагностировать причины
внутрипротоковой гипертензии)
6.
Лабораторные исследования:
а)
ОАК: при обострении — лейкоцитоз, ускорение
СОЭ
б)
ОАМ: при обострении — увеличение диастазы
в)
БАК: при обострении — повышение уровня
амилазы, липазы, трипсина
в)
копрограмма: нейтральный жир, жирные
кислоты, непереваренные мышечные и
коллагеновые волокна
Лечение
хронического панкреатита.
1.
При обострении — стол № 0 в течение 1-3
дней, затем стол № 5п (панкреатический:
ограничение жирной, острой, жареной,
пряной, перченой, соленой, копченой
пищи); вся пища вареная; питание 4-5
раз/сутки малыми порциями; отказ от
употребления алкоголя
2.
Купирование боли: спазмолитики (миолитики:
папаверин 2% – 2 мл 3 раза/сут в/м или 2% –
4 мл на физрастворе в/в, дротаверин /
но-шпа 40 мг 3 раза/сут, М-холиноблокаторы:
платифиллин, атропин), анальгетики
(ненаркотические: анальгин 50% – 2 мл в/м,
в тяжелых случаях – наркотические:
трамадол внутрь 800 мг/сут).
3.
Антисекреторные препараты: антациды,
блокаторы протонной помпы (омепразол
по 20 мг утром и вечером), блокаторы
Н2-рецепторов
(фамотидин по 20 мг 2 раза/сут, ранитидин)
– снижают секрецию желудочного сока,
который является естественным стимулятором
секреции поджелудочной железы
4.
Ингибиторы протеаз (особенно при
интенсивном болевом синдроме): гордокс,
контрикал, трасилол, аминокапроновая
кислота в/в капельно, медленно, на
физрастворе или 5% растворе глюкозы,
октреотид / сандостатин 100 мкг 3 раза/сут
п/к
5.
Заместительная терапия (при недостаточности
экзокринной функции): панкреатин 0,5 г 3
раза/сут во время или после еды, креон,
панцитрат, мезим, мезим-форте.
6.
Витаминотерапия – для предупреждения
трофических нарушений как результата
синдрома мальабсорбции
7.
Физиотерапия: ультразвук, синусомоделированные
токи различной частоты, лазер,
магнитотерапия (при обострении), тепловые
процедуры: озокерит, парафин, грязевые
аппликации (в фазе ремиссии)
Диспансерное
наблюдение:
2 раза/год на уровне поликлиники (осмотр,
основные лабораторные тесты, УЗИ).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Хронический панкреатит – прогрессирующее воспалительно-деструктивное поражение поджелудочной железы, приводящее к нарушению ее внешне- и внутрисекреторной функции. При обострении хронического панкреатита возникает боль в верхних отделах живота и левом подреберье, диспепсические явления (тошнота, рвота, изжога, вздутие живота), желтушность кожных покровов и склер. Для подтверждения хронического панкреатита проводится исследование ферментов пищеварительной железы, УЗИ, РХПГ, биопсия поджелудочной железы. Основные принципы терапии включают соблюдение диеты, прием медикаментов (спазмолитиков, гипосекреторных, ферментных и др. препаратов), при неэффективности – оперативное лечение.
Общие сведения
Хронический панкреатит – это воспалительное заболевание поджелудочной железы длительного рецидивирующего течения, характеризующееся постепенным патологическим изменением ее клеточной структуры и развитием функциональной недостаточности. В гастроэнтерологии на долю хронического панкреатита приходится 5-10 % всех заболеваний органов пищеварения. В развитых странах в последнее время хронический панкреатит «молодеет», если ранее он был характерен для лиц 45-55 лет, то теперь пик заболеваемости у женщин приходится на 35-летний возраст.
Мужчины страдают хроническим панкреатитом несколько чаще, чем женщины, за последнее время доля панкреатита на фоне злоупотребления алкоголем возросла с 40 до 75 процентов среди факторов развития этого заболевания. Также отмечен рост возникновения злокачественных новообразований в поджелудочной железе на фоне хронического панкреатита. Все чаще отмечают прямую связь хронических панкреатитов с повышением заболеваемости сахарным диабетом.
Хронический панкреатит
Причины
Так же как и в случае острого панкреатита, основными причинами развития хронического воспаления поджелудочной железы являются злоупотребление алкоголем и желчекаменная болезнь.
Алкоголь является непосредственно токсическим для паренхимы железы фактором. При желчекаменной болезни воспаление становится результатом перехода инфекции из желчных протоков в железу по сосудам лимфатической системы, развитием гипертензии желчевыводящих путей, либо непосредственным забросом желчи в поджелудочную железу.
Другие факторы, способствующие развитию хронического панкреатита:
- стойкое повышение содержания ионов кальция в крови;
- муковисцидоз;
- гипертриглицеринэмия;
- применение лекарственных средств (кортикостероиды, эстрогены, тиазидные диуретики, азатиоприн);
- продолжительный стаз секрета поджелудочной железы (непроходимость сфинктера Одди вследствие рубцовых изменений дуоденального сосочка);
- аутоиммунный панкреатит;
- генетически обусловленный панкреатит;
- идиопатический панкреатит (неясной этиологии).
Классификация
Хронический панкреатит классифицируют:
- по происхождению: первичный (алкогольный, токсический и др.) и вторичный (билиарный и др.);
- по клиническим проявлениям: болевой (рецидивирующий и постоянный), псевдотуморозный (холестатический, с портальной гипертензией, с частичной дуоденальной непроходимостью), латентный (клиника невыраженная) и сочетанный (выражено несколько клинических симптомов);
- по морфологической картине (кальцифицирующий, обструктивный, воспалительный (инфильтративно-фиброзный), индуративный (фиброзно-склеротический);
- по функциональной картине (гиперферментный, гипоферментный), по характеру функциональных нарушений могут выделять гиперсекреторный, гипосекреторный, обтурационный, дуктулярный (секреторную недостаточность также делят по степени выраженности на легкую, среднюю и тяжелую), гиперинсулинизм, гипоинсулинизм (панкреатический сахарный диабет);
Хронический панкреатит различают по тяжести течения и структурных нарушений (тяжелый, средней степени тяжести и легкий). В течение заболевания выделяют стадии обострения, ремиссии и нестойкой ремиссии.
Симптомы хронического панкреатита
Зачастую первоначальные патологические изменения в тканях железы при развитии хронического панкреатите протекают без симптомов. Либо симптоматика слабовыражена и неспецифична. Когда возникает первое выраженное обострение, патологические нарушения уже довольно значительны.
Основной жалобой при обострении хронического панкреатита чаще всего является боль в верней части живота, в левом подреберье, которая может приобретать опоясывающий характер. Боль либо выраженная постоянная, либо носит приступообразный характер. Боль может иррадиировать в область проекции сердца. Болевой синдром может сопровождаться диспепсией (тошнота, рвота, изжога, вздутие живота, метеоризм). Рвота при обострении хронического панкреатита может быть частой, изнуряющей, не приносящей облегчения. Стул может иметь неустойчивый характер, поносы чередоваться с запорами. Снижение аппетита и расстройство пищеварения способствуют снижению массы тела.
С развитием заболевания частота обострений, как правило, увеличивается. Хроническое воспаление поджелудочной железы может приводить к повреждению, как самой железы, так и смежных тканей. Однако могут пройти годы, прежде чем появятся клинические проявления заболевания (симптомы).
При внешнем осмотре у больных хроническим панкреатитом часто отмечают желтушность склер и кожных покровов. Оттенок желтухи коричневатый (обтурационная желтуха). Побледнение кожных покровов в сочетании с сухостью кожи. На груди и животе могут отмечаться красные пятнышки («красные капли»), не пропадающие после надавливания.
Живот при пальпации умеренно вздут в эпигастрии, в области проекции поджелудочной железы может отмечаться атрофия подкожной жировой клетчатки. При пальпации живота – болезненность в верхней половине, вокруг пупка, в левом подреберье, в реберно-позвоночном углу. Иногда хронический панкреатит сопровождается умеренной гепато- и спленомегалией.
Осложнения
Ранними осложнениями являются: обтурационная желтуха вследствие нарушения оттока желчи, портальная гипертензия, внутренние кровотечения вследствие изъязвления или прободения полых органов ЖКТ, инфекции и инфекционные осложнения (абсцесс, парапанкреатит, флегмона забрюшиннной клетчатки, воспаление желчных путей).
Осложнения системного характера: мультиорганные патологии, функциональная недостаточность органов и систем (почечная, легочная, печеночная), энцефалопатии, ДВС-синдром. С развитием заболевания могут возникать кровотечения пищевода, снижение массы тела, сахарный диабет, злокачественные новообразования поджелудочной железы.
Диагностика
Для уточнения диагноза гастроэнтеролог назначает лабораторные исследования крови, кала, методы функциональной диагностики.
Общий анализ крови в период обострения, как правило, показывает картину неспецифического воспаления. Для дифференциальной диагностики берут пробы на активность ферментов поджелудочной железы в крови (амилаза, липаза). Радиоиммунный анализ выявляет повышение активности эластазы и трипсина. Копрограмма выявляет избыток жиров, что позволяет предположить ферментную недостаточность поджелудочной железы.
Исследовать размер и структуру паренхимы поджелудочной железы (и окружающих тканей) можно с помощью УЗИ органов брюшной полости, КТ или МРТ поджелудочной железы. Сочетание ультразвукового метода с эндоскопией – эндоскопическая ультрасонография (ЭУС) позволяет детально исследовать ткань железы и стенки ЖКТ изнутри.

КТ органов брюшной полости. Множественные кальцинаты в области хвоста и тела поджелудочной железы (последствия множественных острых эпизодов панкреатита)
При панкреатите используют эндоскопическую ретроградную панкреатохолангиографию – рентгеноконтрастное вещество вводят эндоскопически в дуоденальный сосочек.
При необходимости уточнить способность железы к выработке тех или иных ферментов назначают функциональные тесты со специфическими стимуляторами секреции тех или иных ферментов.
Лечение хронического панкреатита
Лечение осуществляется консервативно или хирургическим путем в зависимости от тяжести течения заболевания, а также от присутствия или развития осложнений.
Консервативная терапия
- Диетотерапия. Больным хроническим панкреатитом в период тяжелого обострения рекомендовано воздержаться от энтерального питания, при стухании назначают диету № 5Б. При хроническом панкреатите употребление алкоголя категорически запрещено, из рациона убирают острую, жирную, кислую пищу, соленья. При панкреатите, осложненном сахарным диабетом, – контроль сахаросодержащих продуктов.
- Обострение хронического панкреатита лечат так же, как и острый панкреатит (симптоматическая терапия, обезболивание, дезинтоксикация, снятие воспаления, восстановление пищеварительной функции).
- Для панкреатитов алкогольного генеза отказ от употребления спиртосодержащих продуктов является ключевым фактором лечения, в легких случаях приводящим к облегчению симптоматики.
Показаниями к хирургическому лечению хронического панкреатита могут стать гнойные осложнения (абсцесс и флегмона), обтурация желчных и панкреатических протоков, стеноз сфинктера Одди, выраженные тяжелые изменения в тканях железы (склероз, обызвествления), кисты и псевдокисты поджелудочной железы, тяжелое течение, неподдающееся консервативной терапии.
Хирургические операции при хроническом панкреатите:
- сфинктеротомия при закупорке сфинктера Одди;
- иссечение камней в протоках поджелудочной железы при конкрементной обтурации;
- вскрытие и санация гнойных очагов (абсцессов, флегмон, кист);
- панкрэктомия (полная или частичная);
- вазэктомия, спланхэктомия (операции иссечения нервов, регулирующих секрецию железы), частичное иссечение желудка (резекция);
- удаление желчного пузыря при осложнениях со стороны большого желчного протока и желчного пузыря;
- техники создания окружных желчных оттоков для снятия нагрузки с основных панкреатических протоков (вирсунгодуоденостомия и др.).
Профилактика
Меры первичной профилактики:
- ограничение употребление алкоголя, рациональное питание, сбалансированная диета без приступов переедания, ограничение в жирной пище, углеводистых продуктах;
- отказ от курения;
- употребление достаточного количества воды (не менее полутора литров в сутки);
- достаточное количество витаминов и микроэлементов в рационе;
- своевременное обращение к врачу по поводу нарушений работы ЖКТ, адекватное и полное лечение болезней органов пищеварения.
Для профилактики обострений хронического панкреатита необходимо соблюдать все рекомендации врача по режиму питания и образа жизни, регулярно (не реже 2-х раз в год) проходить обследование. Важную роль в продлении ремиссии и улучшении качества жизни больных хроническим панкреатитом играет санаторно-курортное лечение.
Прогноз
При следовании рекомендациям по профилактике обострений хронический панкреатит протекает легко и имеет благоприятный прогноз выживаемости. При нарушении диеты, приеме алкоголя, табакокурении и неадекватном лечении прогрессируют дистрофические процессы в ткани железы и развиваются тяжелые осложнения, многие из которых требуют хирургического вмешательства и могут привести к летальному исходу.
Источник