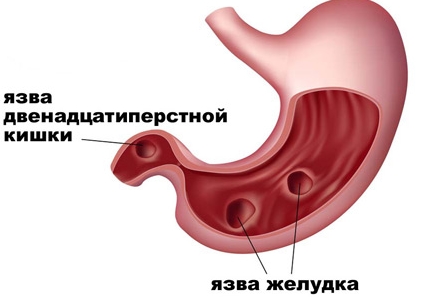
Диабет питание при язве желудка
Диета при сахарном диабете с заболеваниями желудочно-кишечного тракта (гастрит, язвенная болезнь желудка или двенадцатиперстной кишки). Соблюдая все требования, предъявляемые к диете диабетика, необходимо вместе с тем щадить слизистую желудка. Для того чтобы избежать механического, химического и термического ее раздражения, все блюда готовят в отварном протертом виде и на пару.
Режим питания дробный (5—6 раз в день). Рекомендуются следующие продукты и блюда; хлеб пшеничный вчерашний, молочные крупяные протертые супы, молочные с измельченной вермишелью или домашней лапшой, с добавлением протертых овощей, протертые овощные супы из моркови, картофеля, свеклы, заправленные сливочным или рафинированным подсолнечным маслом; нежирные сорта мяса — говядина, куры, кролик — и рыбы — судак, треска, в основном отварные или приготовленные на пару; блюда и гарниры из круп, макаронных изделий; молочные протертые каши (кроме пшенной), протертые паровые пудинги, отварная вермишель, мелко нарубленные макароны, блюда и гарниры из овощей в виде пюре, паровых пудингов без корочки; яйца всмятку и в виде паровых омлетов; молоко и молочные продукты и блюда из них.
Фрукты и ягоды предпочтительны сладких сортов, спелые, в вареном, протертом и печеном виде, а также соки из них пополам с водой. Для приправ готовят соус молочный бешамель и фруктовые соусы, используют укроп, листья петрушки (в небольшом количестве). Сливочное и растительное масло добавляют в готовые блюда. Разрешаются некрепкий чай с молоком или сливками, сырые овощные (морковный, свекольный) соки, отвар шиповника и пшеничных отрубей.
Предлагаются два варианта диеты.
Первый — для больных сахарным диабетом в легкой форме с избыточной массой — диета на 1800—2000 калорий с пониженной калорийностью (субкалорийная диета).
Второй вариант —диета на 2500 калорий — предназначен для больных с нормальной массой, получающих сахароснижающие лекарства.
Первый вариант
Набор продуктов на день (в граммах).
Хлеб белый —150, картофель —250, овощи (кроме картофеля) —50, крупа манная —50, крупа рисовая или гречневая — 50, мясо или рыба —120, яйцо —2 шт., молоко —500, кефир — 200, масло сливочное—20, яблоки—200/мука—5, ксилит—30, чай—1, сметана—15.
Химический состав (в граммах): белки—67,3, жиры—50,2, углеводы —270,1.
ПРИМЕРНОЕ МЕНЮ НА НЕДЕЛЮ Количество продуктов приводится в граммах.
Понедельник
Первый завтрак. Омлет (яйцо —1/2 шт., масло сливочное — 5, молоко—150, мука т—5); чай с ксилитом (чай—1, вода — 200, ксилит —20); хлеб белый —50.
Второй завтрак. Каша рисовая на молоке (крупа рисовая — 50, молоко —200, масло сливочное —5).
Обед. Суп молочный овощной (картофель —250, морковь — 50, молоко —200, масло сливочное —5); фрикадели мясные паровые (мясо —120, булка —20, яйцо—1/6 шт.); компот из свежих фруктов (яблоки —35, груши — 34, вода —150, ксилит — 10); хлеб белый—50.
Полдник. Яблоки печеные —200.
Ужин. Каша манная (крупа манная —50, масло сливочное —5, вода —200); чай с ксилитом; хлеб белый —50.
На ночь кефир —200.
Вторник
Первый завтрак. Яйцо всмятку —2 шт.; чай с медом (чай —1, вода —200, мед —20); хлеб белый —50.
Второй завтрак. Каша манная (крупа манная —50, масло сливочное—5, вода—200); молоко—200.
Обед. Суп вермишелевый молочный (вермишель —35, молоко —200, масло сливочное —5, яйцо —1/10 шт.); кнели паровые (мясо —120, булка —20, яйцо 1/6 шт.); компот из свежих фруктов; хлеб белый —50.
Полдник. Яблоки печеные—200.
Ужин. Каша гречневая молочная протертая (крупа гречневая— 60, молоко—100, масло сливочное—5); молоко—200; хлеб белый —25.
На ночь кефир —200, хлеб белый —25.
Среда
Первый завтрак. Творог протертый со сметаной (творог — 200, молоко —50, сметана —10); чай с ксилитом; хлеб белый —50.
Второй завтрак. Каша гречневая молочная протертая; молоко —200.
Обед. Суп овсяный молочный (крупа овсяная —60, молоко — 200, масло сливочное —5, яйцо —1/10 шт.); пюре розовое (морковь —100, молоко —50, масло сливочное —5); компот из свежих фруктов; хлеб белый —50.
Полдник. Яблоки печеные —200.
Ужин. Яйцо всмятку —1 шт.; чай с ксилитом; хлеб белый —25.
На ночь кефир —200; хлеб белый —25.
Четверг
Первый завтрак. Творог протертый со сметаной; чай с ксилитом; хлеб белый —50.
Второй завтрак. Каша гречневая молочная протертая; яблоки —200.
Обед. Суп вермишелевый молочный (вермишель —35, молоко—200, масло сливочное—5, яйцо—1/10 шт.); суфле из вареного мяса (мясо—120, хлеб белый—20, яйцо—1/6 шт.); компот из свежих фруктов; хлеб белый —50.
Полдник. Яблоки печеные —200.
Ужин. Каша манная рассыпчатая; чай с ксилитом; хлеб белый —25.
На ночь кефир —200; хлеб белый —25.
Пятница
Первый завтрак. Омлет (яйцо — 1 1/2 шт., масло сливочное—5, молоко—150, мука—5); чай с ксилитом; хлеб белый —50.
Второй завтрак. Каша гречневая молочная протертая; чай с ксилитом.
Обед. Борщ свекольный протертый на мясном бульоне (свекла —150, картофель —100, морковь —20, лук —10, мука —5, сметана —15, томат-паста —5, масло сливочное —5, бульон мясной — 150); фрикадели мясные паровые; компот из свежих фруктов; хлеб белый —50.
Полдник. Молоко —200.
Ужин. Пудинг манный с подливой молочной (крупа манная— 60, масло сливочное —5, клюква —25, крахмал —8, яйцо — 1/6 шт., ксилит —10); хлеб белый —25.
На ночь кефир —200.
Суббота
Первый завтрак. Яйцо всмятку —2 шт.; чай с ксилитом; хлеб белый —50.
Второй завтрак. Каша манная.
Обед. Суп рисовый молочный (рис —35, молоко —200, масло сливочное —5); пюре картофельное (картофель —300, молоко — 100, масло сливочное — 5, соус — 50); рыба отварная — 130; компот из свежих фруктов; хлеб белый —50.
Полдник. Яблоки печеные —200.
Ужин. Кнели (мясо —130, булка —20); хлеб белый —25.
На ночь. Кефир —200; хлеб белый —25.
Воскресенье
Первый завтрак. Омлет (яйцо —1 1/2 шт., масло сливочное — 5, молоко—150, мука—5); чай с ксилитом; хлеб белый—25.
Второй завтрак. Творог протертый со сметаной; яблоки печеные —200; хлеб белый —25.
Обед. Суп молочный овощной; фрикадели мясные паровые; компот из свежих фруктов; хлеб белый —50.
Полдник. Яблоки печеные —200.
Ужин. Каша манная рассыпчатая, чай с ксилитом; хлеб белый —25.
На ночь. Кефир —200.
Источник
Язвенная болезнь органов желудочно-кишечного тракта встречается у людей разного пола и возраста, часто. С каждым годом число поражённых этой болезнью возрастает. Проблема носит хронический, острый характер, приводит к развитию осложнений, которые нельзя вылечить без оперативного вмешательства. Чтобы пациент не достиг критического состояния, способного избавить его жизни за несколько часов, он должен чётко знать, что можно кушать при язве желудка. Список запрещённых продуктов намного больше, чем позволенных, но здоровье человека требует усилий от него самого.
Причины возникновения язвенной болезни
В 90% случаев язвенная болезнь желудка возникает у людей по следующим причинам:
- отсутствие чёткого режима питания;
- несбалансированный рацион;
- злоупотребление крепкими, газированными напитками;
- недоедание, переедание;
- постоянное употребление в пищу вредных продуктов.
Важно! О симптомах и лечении язвы желудка, можно узнать здесь.
Минимальное количество пациентов получает эту проблему из-за больших физических нагрузок, травм в районе живота.
При выявлении этой болезни, пациенту назначается индивидуальный курс лечения, специальная диета. Эти меры являются необходимыми, чтобы нейтрализовать воспалительные процессы внутри пищеварительного органа.
Обратите внимание! Воспалительные процессы в пищеварительном органе провоцирует бактерия хеликобактер, но она не имеет возможности вредить здоровому организму. Если человек хочет избежать гастритов, язвенной болезни, ему следует вести здоровый образ жизни.
Важно! Узнайте о симптомах и лечении прободной язве желудка вместе с нами.
Продукты питания при язве – какие можно и нельзя
График питания современного человека, его рацион даже на 50% не приближается к идеалу. Появление большого количества вредной пищи, предназначенной для быстрого перекуса, усугубляет проблему. Человеку, у которого возникла проблема язвенной болезни, стоит узнать какие продукты можно кушать, упорядочить своё меню, питаться своевременно, регулярно.
Примерное меню пациента, страдающего этой проблемой, должно выглядеть следующим образом:
- белый хлеб, который после выпечки простоял не менее суток;
- бананы, яблоки, печёные груши;
- тушёное, нежирное мясо, рыба – человек может есть их ещё в варёном виде;
- крупы, нежирные молочные продукты;
- супы из вторичных бульонов, крупяные, овощные;
- мармелад, зефир, пастилу;
- отварной картофель, тыкву, гречку, рис;
- не кислые соки, чай.
Внимание! Если человек проходит реабилитацию после операции язвы желудка, что можно кушать, какие продукты употребляются в конкретные дни, подскажет врач. Послеоперационный период должен сопровождаться строгой диетой.
При язве желудка любого типа людям категорически противопоказано употребление продуктов следующих групп:
- сильные газированные напитки, крепкий чай, кофе, алкоголь;
- продукты, приготовленные способом жарки, запекания – во втором случае дело касается только пищи, имеющей очень румяную корочку;
- колбасы, копчёные изделия;
- супы из первичных бульонов, щи, окрошка;
- бобовые культуры, продукты, провоцирующие вздутие живота;
- ржаной хлеб, пищу, повышающую кислотность;
- огурцы, помидоры – только в период обострения заболевания;
- кисломолочные продукты, обладающие высоким процентом жирности;
- персики, арбуз, ягоды с кожурой, семечки.
Важно! Подробно о лечении язвы желудка в домашних условиях, читайте в нашей статье.
Список этих продуктов не является полным, ведь подбор рациона для конкретного пациента осуществляется его лечащим врачом. Список позволенной пищи составляется врачом, который пользуется следующими факторами:
- форма протекания болезни у человека;
- тяжесть общего состояния больного;
- индивидуальные особенности организма пациента в целом;
- конкретный период лечения болезни.
Обратите внимание! После оперативного вмешательства, нейтрализации язвы желудка, больной должен придерживаться строгой диеты. Для каждого реабилитационного дня предусмотрен свой рацион. Его необходимо соблюдать, чтобы у пациента не возникло осложнений.
Особенности диеты после операции язвы желудка
Не каждый человек сможет ответить можно ли кушать после операции язвы желудка, на какой день человек должен приступить к употреблению пищи. Приблизительный график приёма пищи, во время реабилитации, выглядит следующим образом:
- первый день – введение питательных веществ через капельницу;
- второй день – питание такое же, как и в первый, но позволяют употребление жидкости;
- третий день – лёгкие бульоны, в количестве не более пол-литра;
- четвёртый день – лёгкие, овощные супы, которые следует доводить до консистенции крема.
Несколько следующих дней стоит употреблять именно лёгкие супы, потом, под чётким наблюдением врачей, пациенту смогут ввести более твёрдую пищу.
Послеоперационный период часто сопровождается рядом незначительных осложнений, заключающихся в том, что пациент не может привыкнуть к новому пищевому режиму. Это состояние проходит довольно быстро, сопровождается дискомфортом.
Важно! Как вылечить язву желудка медикаментами? Смотрите здесь.
Каким должно быть правильное питание при язве желудка
Знания того, какие овощи можно есть больному, страдающему язвой желудка, не являются гарантией того, что он будет делать всё правильно. Помимо необходимого набора продуктов, больной человек должен руководствоваться следующими правилами, нормами:
- необходимо выбирать исключительно щадящие методы термической обработки – тушение, варка, готовка на пару;
- должны использоваться свежие, качественные продукты для готовки;
- пищу стоит употреблять исключительно в свежеприготовленном виде;
- нельзя употреблять горячие, слишком холодные блюда;
- питание должно быть сбалансированным, дробным;
- человек должен узнать, какие фрукты можно кушать при язве желудка, постараться дополнить ними свой рацион.
Обратите внимание! Если больной употребляет в пищу мёд, грибы, печень, ему стоит использовать эти продукты в небольших количествах. Чрезмерное их использование приводит к непредсказуемым последствиям.
Язвенная болезнь желудка – это проблема воспалительного характера, заставляющая человека исключить из своего рациона много продуктов питания. Если человек имеет понятие о том, что нельзя есть в период лечения, он должен придерживаться этих норм.
Многие продукты при язве находятся в числе нежелательных. Среди того что позволено, человек найдёт для себя много вкусного, полезного. Соблюдение режима дня, дробное питание – это факторы, помогающие решить проблему быстро. Человек должен знать, что есть при обострении язвы, как питаться, если есть хроническая язва, когда следует отказаться от конкретного продукта на время, какую пищу нельзя употреблять вообще. Нельзя есть пищу, повышающую кислотность желудка, вызывающую раздражение его стенок. Следует употреблять продукты, приготовленные методами щадящей термической обработке. При язве желудка следует забыть о газированных, алкогольных напитках.
Важно! Как лечить язву желудка народными средствами? Читайте в нашей статье.
Соблюдение диеты, сбалансированное питание, чёткий график приёма пищи – факторы, помогающие смягчить проблему, но они её не решают. Больному требуется медикаментозное, часто хирургическое решение проблемы, а правильный рацион будет служить дополнительным фактором для выздоровления.
Источник
20.02.2019| admin|
Диета при язве желудка и диабете
При язвенной болезни желудка и двенадцатиперстной кишки диету рекомендуется соблюдать постоянно. Правильное питание при данном заболевании является не только одним из эффективных способов профилактики обострений, но и назначается с лечебной целью при ухудшении состояния. Во время обострений язвенной болезни ограничений в продуктах становится довольно много, но без соблюдения строгой диеты эффективность лечения значительно снижается.
Диета при язвенной болезни в период ремиссии
Блюда следует готовить путем отваривания, тушения или запекания.
Такой диеты рекомендуется придерживаться по меньшей мере в течение года после обострения язвенной болезни желудка или кишечника. Питание полноценное, из рациона убираются продукты, оказывающие раздражающее действие на слизистую оболочку органов пищеварительной системы, вызывающие повышенное газообразование в кишечнике, а также блюда, которые дольше и труднее перевариваются. Диета необходима для ускорения регенеративных процессов в поврежденной слизистой оболочке желудка и кишечника, а также нормализации процессов пищеварения.
Для того чтобы пища быстрее и лучше переваривалась, блюда следует готовить на пару, отваривать или запекать в духовке в фольге или специальном пакете для приготовления диетических блюд. При необходимости (например, при отсутствии возможности хорошо жевать) пищу нужно предварительно измельчать. Блюда должны быть теплыми, прием горячей и холодной пищи недопустим. Во время приготовления желательно использовать минимальное количество поваренной соли.
Питание дробное 5-6 раз в сутки, порции должны быть небольшими, не допускается переедание. За день следует выпивать не менее 1,5 литров жидкости.
Что можно есть при язвенной болезни?
- Несвежий хлеб из пшеничной муки;
- испеченные в духовке пирожки и булочки из бездрожжевого теста с яблочной, рыбной, мясной и творожной начинкой;
- супы на вторичном курином или говяжьем бульоне, овощные, молочные супы с разваренными макаронами или крупами;
- постное нежилистое мясо (говядину, свинину, крольчатину, индейку, курицу) в виде паровых зраз, суфле, фрикаделек, котлет, отваренный говяжий язык;
- вареную ветчину и колбасу, молочные сосиски;
- тощие сорта рыбы (можно приготовить целым куском на пару) или любые изделия из рыбного фарша;
- молочные продукты (нежирное молоко, сливки, ряженку, йогурт, творог, сметану, сладкое сливочное масло), пресный сыр в тертом виде разрешается добавлять в блюда;
- яйца в виде омлетов или сваренные всмятку (3-4 шт. в неделю);
- рисовую, гречневую, геркулесовую, манную крупы, макароны;
- растительные масла (рафинированные);
- сладкие ягоды и фрукты (без кожуры) в виде пюре, разрешается употреблять печеные яблоки и груши;
- сладкое варенье и джем, зефир, пастилу, мармелад, мед, сахар;
- некрепкий черный чай, можно добавлять сливки или молоко, шиповниковый отвар, сладкие фруктовые и ягодные свежевыжатые соки, разбавленные водой в соотношении 1:1, компоты.
Что нельзя есть при язвенной болезни?
- Ржаной хлеб;
- изделия из дрожжевого теста;
- супы на первичных мясных бульонах, рыбные и грибные супы, кислые щи, окрошку;
- жирное мясо и рыбу, копченые продукты, консервы, паштеты, икру;
- кислые молочные продукты, острые сыры;
- жареные или сваренные вкрутую яйца;
- кукурузную и перловую крупы, отруби, мюсли;
- овощи, содержащие трудноперевариваемую клетчатку (белокочанную капусту, редьку, редис, брюкву), вещества, раздражающие слизистую оболочку желудочно-кишечного тракта (лук, чеснок, щавель, ревень и др.), овощные консервы, грибы;
- кислые ягоды и фрукты;
- острые соусы, кетчуп, горчицу, хрен, уксус;
- нерафинированные растительные масла;
- шоколад, мороженое;
- крепкий черный чай, кофе, какао, газированные напитки, любой алкоголь.
Диета при обострении язвенной болезни
В период обострения язвенной болезни следует отдавать предпочтение суфле, паровым омлетам, разваренным кашам, пюре из нежирной рыбы и мяса.
При обострении язвенной болезни пища должна приниматься маленькими порциями каждые 2-3 часа в жидком или пюреобразном виде. Нельзя допускать наступления чувства голода. Разрешается есть разваренные каши, яйца в виде паровых омлетов, паровые суфле или пюре из диетических сортов рыбы и мяса. При нормальной переносимости следует выпивать несколько стаканов молока (2,5-3,2 % жирности) в день, добавлять его в чай. Пить полезно кисели, отвар шиповника, некрепкий черный чай с молоком или сливками. Количество поваренной соли не должно превышать 10 г в сутки.
При стихании обострения диета постепенно расширяется. Из мяса и рыбы разрешается готовить паровые котлеты, тефтели, кнели. В рацион водятся протертые овощные и крупяные супы, сухари из пшеничного хлеба. Возвращение к полноценной диете должно происходить постепенно.
К какому врачу обратиться
Для получения всеобъемлющих рекомендаций по правильному питанию при язвенной болезни нужно обратиться к врачу-диетологу. Также ознакомить пациента с принципами диеты может врач-гастроэнтеролог или терапевт.
Загрузка…
Посмотрите популярные статьи
Source: myfamilydoctor.ru
Навигация по записям
Source: medicalfirst.ru
Читайте также
Вид:


Источник

Язва желудка при диабете может быть бессимптомной, но сопровождаться тяжелыми последствиями – кровотечением, прободением стенки. Для выявления дефекта слизистой оболочки нужна гастроскопия. О том, какие особенности язвенной болезни у диабетиков, как можно заподозрить обострение, а также о правилах лечения и предупреждения осложнений, читайте подробнее в нашей статье.
Причины язвы желудка при диабете
К появлению желудочной язвы приводит сочетание заражения бактерией Helicobacter pylori и ослабление защитных свойств оболочки желудка. К установленным факторам риска относятся:
- частые стрессы, депрессии и тревожные состояния;
- длительное применение медикаментов, повреждающих слизистую оболочку;
- курение, злоупотребление алкоголем, кофе;
- неправильное питание – преобладание острой, горячей, холодной пищи, копчений, полуфабрикатов, газированных напитков, отсутствие режима, еда всухомятку.
Сахарный диабет относится к самостоятельному отягощающему состоянию. У диабетиков язвы в желудке находят чаще, чем у остальных пациентов. К развитию язвенного дефекта приводит повышенное содержание глюкозы в крови. Результатом бывает поражение сосудов (ангиопатия) и нервных волокон (нейропатия). У пациентов на их фоне:
- поражается блуждающий нерв;
- угнетается или снижается выделение желудочного сока и образование защитной слизи;
- снижается приток крови, желудок получает недостаточно питания;
- возникает воспалительная реакция;
- разрушается внутренний слой;
- облегчается проникновение инфекции и действие раздражающих компонентов пищи, медикаментов.
Из-за диабетической нейропатии нарушается чувствительность болевых рецепторов, а также уменьшается двигательная активность желудка. Застой пищи и недостаток желудочного сока, снижение его кислотности провоцируют быстрое размножение бактерий Helicobacter pylori.
Из-за общего угнетения иммунитета и кислородного голодания тканей язва желудка при сахарном диабете рубцуется в два раза дольше, чем у пациентов с нормальным углеводным обменом. Присоединение язвенной болезни, а особенно ее обострение, приводит к утяжелению течения диабета. Таким образом, оба заболевания отрицательно влияют друг на друга.
Рекомендуем прочитать статью о сочетании холецистита и диабета. Из нее вы узнаете о причинах развития холецистита при сахарном диабете, симптомах заболевания, а также о диагностике нарушений работы желчного пузыря и лечении холецистита при диабете.
А здесь подробнее о гастрите при диабете.
Симптомы заболевания желудка
Как и многие сопутствующие заболевания у диабетиков, язва желудка протекает зачастую либо в скрытой форме, либо имеет полностью нетипичную клиническую картину. У диабетиков преобладающими жалобами являются слабые боли в подложечной области или ощущения дискомфорта после еды, тяжесть в желудке. Нередко болевой синдром отсутствует полностью.
У небольшой части пациентов возникают:
- ночные и голодные боли;
- запоры, вместо них диабетики отмечают неустойчивый стул, склонность к поносам, вздутию;
- рвота, чаще есть только тошнота и незначительная изжога;
- обложенность языка, неприятный запах изо рта.
Поражение желудка и бессимптомное течение язвенной болезни наиболее характерно для диабета 2 типа. При первом типе чаще встречается язва в двенадцатиперстной кишке с типичной симптоматикой, выраженным болевым синдромом. У пожилых пациентов язва желудка может иметь симптомы воспаления желчного пузыря, легких, поджелудочной железы и даже стенокардии, радикулита.
Если язвенная болезнь была до диабета, например, возникла в молодом возрасте, то присоединение нарушения обмена полностью меняет признаки:
- исчезает сезонность обострений;
- уменьшается закономерность появления болевого приступа после приема пищи;
- интенсивность боли уменьшается.
На основании такой кажущейся положительной динамики даже раньше был сделан ошибочный вывод о том, что диабет улучшает течение язвы. После того, как исследовали состояние слизистой оболочки, то обнаружили – процесс разрушения тканей распространяется, как вглубь тканей, так и увеличивается размер язвы, она обычно имеет хроническое течение с обострениями.
По мере прогрессирования диабета у всех пациентов отмечается:
- нарушение кровообращения в стенке желудка;
- низкая двигательная и секреторная функция;
- каждое обострение продолжается более длительный период времени;
- процесс заживления не наступает без компенсации уровня глюкозы в крови.
Диагностика ЖКТ
Главный метод исследования желудка – это эндоскопия. Она дает возможность увидеть состояние слизистой оболочки, размер язвы и ее склонность к кровотечению. В начальной стадии обнаруживают эрозии – поверхностный дефект внутреннего эпителиального слоя. Они обычно находятся по малой кривизне и имеют размеры от 1-2 мм до 2-3 см. При нормализации сахара в крови они заживают за 3-5 дней.
Если лечение не начато, то эрозия переходит в острую форму язвенной болезни. Появляется круглый и глубокий дефект, края его неотличимы от окружающих тканей, дно бывает черным из-за окисления железа из гемоглобина.
При хорошем исходе за 3-4 недели формируется рубцовая ткань, а при неблагоприятном течении – хроническая язва. Ее дно и края выделяются на фоне соседних неповрежденных зон. В период обострения язва открывается и становится глубже, а при наступлении ремиссии – затягивается.
Обязательным этапом диагностики является посев на наличие бактерий. Так как язвы желудка нередко проявляют способность к злокачественному перерождению, то при подозрении на него гастроскопия сочетается с биопсией.
Хеликобактер также обнаруживают и при ПЦР, иммуноферментном исследовании крови. Для выявления анемии (снижения гемоглобина на фоне кровоточивости язвы) проводят общий анализ. Пациентов также направляют на исследование кала на скрытую кровь.
К менее информативным методам выявления мелкой язвы относится рентгенография с контрастированием бариевой взвесью, но она нужна для обнаружения осложнений – пенетрации (проникновение язвы в соседний орган), рубцовых изменений формы желудка. При диабетической нейропатии выявить снижение двигательной способности желудка помогает электрогастроскопия.
Для подбора дозировок препаратов необходимо оценить течение сахарного диабета. Сдают анализы на глюкозу, гликированный гемоглобин, показатели жирового обмена.
Лечение язвы желудка при сахарном диабете
Терапия включает обязательное достижение компенсации диабета. Обычно рекомендуется коррекция дозы таблеток или перевод на более сильные средства при 2 типе болезни. При тяжелом обострении к лечению эндокринолог может добавить инсулин до начала рубцевания язвы.
При 1 типе сахарного диабета рекомендуется переход на интенсифицированную схему. Всем пациентам следует ввести ограничения на количество углеводов в питании, так как высокие дозы сахароснижающих средств тормозят процесс восстановления пищеварения.
Непосредственное лечение язвы желудка при диабете включает:
- препараты для уничтожения бактерий хеликобактер – антибиотики Амоксиклав, Клацид, антибактериальные средства;
- обволакивающие соли висмута – Де-нол;
- ингибиторы протонной помпы – Гасек, Ланзап;
- стимуляторы заживления – Актовегин местно на язву (при гастроскопии) и внутривенно, затем в таблетках не менее 30 дней.
Диета для больных
Пациентам показано питание с учетом всех рекомендаций для сахарного диабета – исключение сахара, белой муки, жирного мяса. Диета предусматривает полный запрет на алкоголь, специи, острые, жареные, соленые блюда. Не разрешены консервы, маринады, полуфабрикаты, колбасные изделия, а также свежие овощи и фрукты. Особенно строгие ограничения нужны при открытой язве.
Допускается включение в рацион:
- супа из круп и овощей (с овсяными хлопьями, цветной капустой, брокколи, кабачками, морковью), гарниров из них;
- отварного мяса и рыбы, паровых котлет, тефтелей, суфле;
- молочных продуктов – молоко, сливки, нежный некислый творог домашнего приготовления, неострый сыр, йогурт;
- яиц для паровых омлетов;
- фруктов – печеные яблоки, груши, сушеные для добавления в компот, кисель, суфле;
- отвара шиповника, слабого чая.
Смотрите на видео о питании при гастрите и язве желудка:
В период обострения все блюда протертые, после рубцевания язвы нужно не менее 2 месяцев соблюдать все ограничения, но блюда можно не измельчать.
Что делать и как понять, что язва открылась
Так как типичная симптоматика появляется далеко не у всех пациентов, то поводом для визита к гастроэнтерологу может быть:
- снижение аппетита;
- тяжесть после еды;
- болезненность в области живота, вздутие;
- отрыжка, икота после еды;
- общая слабость, головокружение;
- нерегулярный стул, чередование запоров и поносов;
- ухудшение течения сахарного диабета – потребность в более высоких дозах препаратов.
Самостоятельное применение препаратов или народных средств категорически запрещено. Без инструментального обследования даже врач не сможет правильно поставить диагноз и определить стадию язвенной болезни.
Профилактика обострения при хронической язве
Для того, чтобы повторно не открылась язва желудка, прежде всего требуется правильное питание. Приемы пищи должны быть строго по часам, не менее 6 раз в день дробными порциями. Следует избегать раздражающих желудок соусов и специй, алкоголя и курения, напитков с кофеином, газированных.
После ликвидации обострения нужно медленное, постепенное расширение рациона. Длительное отсутствие в меню витаминов и микроэлементов приводит к еще большему снижению защитных сил организма.
При покупке готовых изделий в магазине нужно обращать внимание на содержание красителей и консервантов, усилителей вкуса, ароматизаторов. Все они неблагоприятно влияют на состояние слизистой оболочки желудка.
Пища не должна долгое время храниться в холодильнике, а особенно неоднократно разогреваться. Нельзя спешить за едой, блюда подают только в теплом виде (от 30 до 55 градусов) или комнатной температуры.
Язвенная болезнь считается психосоматическим заболеванием. Это означает, что на ее течение существенное влияние оказывает состояние нервной системы, стрессы. Поэтому нередко помочь может квалифицированная консультация психотерапевта.
Рекомендуем прочитать статью о чайном грибе при сахарном диабете. Из нее вы узнаете о составе напитка из чайного гриба, рецептах приготовления, всегда ли можно пить при 1 и 2 типе, а также о правилах употребления чайного гриба при диабете.
А здесь подробнее о ранах при сахарном диабете.
Язвенная болезнь желудка при сахарном диабете появляется на фоне микробного заражения и снижения защитных свойств слизистой оболочки. Диабетическая ангиопатия и нейропатия создают фон для развития язвы и перехода ее в хронический процесс, длительного заживления. Течение заболевания у диабетиков бывает бессимптомным или атипичным.
Для постановки диагноза нужна гастроскопия. В план лечения входят противоязвенные, противодиабетические средства, диета. Правильное питание и адекватная реакция на стресс помогают избежать повторных рецидивов, открытия язвы.
Источник