Диабет 2 типа панкреатит диета
Лечебная диета при панкреатите и сахарном диабете имеет много общего, так как эти патологические процессы провоцируются одними и теми же факторами. У 30% пациентов с воспаленной поджелудочной железой со временем диагностируется развитие инсулиновой болезни, что значительно ухудшает и так ослабленное здоровье человека.
При таком сочетании болезней врачи настаивают не только на обстоятельной медикаментозной терапии, а и рекомендуют тщательно соблюдать правильное питание, что позволяет существенно уменьшить интенсивность протекания недугов.
Взаимосвязь двух заболеваний
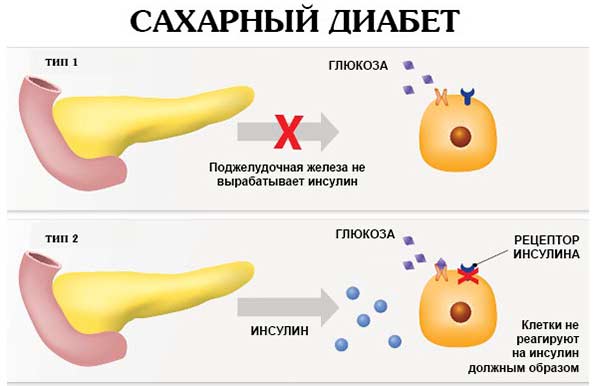
Поджелудочная железа в человеческом организме выполняет важную функцию – на ней лежит ответственность не только за корректное протекание обменных процессов всех видов, а и контроль над синтезом инсулина и глюкагона, принимающих активное участие в обмене углеводов. Однако в случае развития панкреатита очень часто происходит и повышение глюкозы в кровяной жидкости.
Воспаленная железа уже не способна в полной мере вырабатывать нужные гормоны, в итоге наблюдается их недостаток. Особенно опасен дефицит инсулина, который является проводником глюкозы, получаемой в результате расщепления углеводов.
Глюкозное вещество крайне важно для многих органов и систем организма, в которые оно поступает благодаря инсулину. В случае его понижения уровень сахара в крови начинает стремительно подниматься, что в медицине определяется, как гипергликемия, которая и способствует развитию сахарной патологии.
Как видим, две этих патологии тесно взаимосвязаны, подобное их сочетание специалисты называют панкреатогенным диабетом, при котором одновременно страдает эндокринная и экзокринная функциональность организма.
Цель и принципы диеты при панкреатическом диабете

Специальное питание при панкреатите и сахарном диабете позволяет предупредить резкое увеличение глюкозного показателя в крови и повышение массы тела пациента.
Его основная цель – предоставить поджелудочной железе максимальный покой, тем самым предупреждая избыточную нагрузку на нее. Для этого необходимо, чтобы потребляемая пища была щадящей (отварная, паровая или протертая), что помогает избежать чрезмерной активности поджелудочных ферментов.
Лечебный рацион питания при панкреатогенной патологии, помимо удерживания глюкозного показателя на корректном уровне, помогает:
- Восстановить нормальную кислотность в кишечнике.
- Вывести избыточное скопление ферментов пищеварения из больной железы.
- Убрать скопления токсических веществ из организма.
Грамотно подобранная диета при панкреатите и сахарном диабете способствует восстановлению нормальной работоспособности ПЖ. Для этого необходимо:
- Обязательно соблюдать условия сбалансированного питания, тщательно рассчитав суточную потребность белков, углеводов и жиров.
- Допустимый объем калорий для женщин составляет 2000, а для мужчин – 2500 в сутки. Точная цифра устанавливается в зависимости от массы тела человека, характера трудовой деятельность и соблюдения физических нагрузок.
- Питаться нужно часто, не меньше 4 раз в день.
- Категорически избегать продуктов из запрещенной категории.
- При приготовлении еды приоритет отдавать паровой обработке блюд либо традиционной варке. При стойкой ремиссии допустимо запекание и тушение.
Однако оптимальный вариант лечебного питания все же разрабатывается лечащим врачом, исходя из индивидуальных особенностей здоровья пациента. К примеру: для диабетиков с панкреатитом, занимающих активным спортом предпочтительнее углеводная диета, а вот беременным и кормящим мамам пользу принесут жиры.
Совмещение двух диет

При диабетическом панкреатите специалисты рекомендуют сочетать два диетстола №5 и №9.
Диета №5 назначается при панкреатическом недуге, стол №9 при диабете первого и второго типа. При панкреатите в сочетании с диабетом перед лечащим врачом стоит задача правильно составить рацион питания с учетом индивидуального протекания обоих патологических процессов.
В ниже расположенной таблице приведены ключевые нюансы диет:
Диета №9 | Диета №5 |
| Предпочтение отдавать пище с малым индексом гликемии (показатель скорости пищевого продукта, при которой он способен повышать глюкозный уровень крови после своего применения). Например, высоким гликемическим индексом обладает сахар, низким – белки, медленные углеводы. | При воспалении ПЖ, особенно во время острого приступа нельзя: продукты с эфирными маслами, соленые, растительными кислотами и прочее, что способно дополнительно раздражать органы пищеварительной системы. |
| Еда должна быть малокалорийной (избегать жиров и углеводов), а присутствие белков повышается до дневной нормы. | Все употребляемые продукты должны быть обязательно термически обработаны, особенно это относится к фруктам, овощам (приобретают мягкость), а растительная клетчатка намного лучше переваривается. |
| Питаться часто – не менее 5-6 раз в сутки маленькими порциями. | Прием пищи в течение дня – не меньше 5-6 раз, порции – небольшие, обязательно соблюдать часовой промежуток. |
| Повышенное присутствие минералов и витаминов достигается за счет допустимой к употреблению овощной и фруктовой пищи. | Употреблять достаточно жидкости (2 литра чистой воды без газа). |
| Категорично исключается алкогольная продукция, соленая и копченая пища, консервы. | Запрещены продукты с высоким содержанием соли, различная консервация, острые, жареные и жирные блюда. Запрещено употреблять пищу со значительным присутствием жесткой клетчатки, что повышает активность перистальтики ЖКТ. |
| Варианты приготовления еды: отваривание, запекание, тушение и готовка на пару, жареные блюда под запретом. | Варианты тепловой обработки продуктов: тушение, отваривание, паровой способ, запекание (без золотистой корочки). Блюда должны обязательно перетираться в пюре, либо продукты нарезаются мелкими кусочками. |
Если не соблюдать эти правила, риск развития серьезных осложнений возрастает в несколько раз:
- Гипогликемия или гипергликемия способна привести к потере сознания, что опасно диабетической комой.
- Развитие почечной, сердечной патологии, а также значительное понижение зрения, вплоть до полной слепоты и нарушение работы головного мозга.
- Разъедание панкреатической железы ее собственными ферментами приводит к панкреонекрозу.
- Частые панкреатические рецидивы вызывают яркое проявление болезненной симптоматики: рвоты, интенсивных болей, газообразования, нарушение функций ЖКТ.
Диета при остром воспалении железы с диабетом
Что можно есть при остром панкреатите и сахарном диабете? Острый воспалительный процесс железы зачастую является следствием несоблюдения правильного питания. В первые сутки приступа показано полное голодание, которое по клиническим показаниям может быть продлено до трех-четырех дней. После этого назначается максимально щадящий режим питания:
- Запрет на острую, сладкую и раздражающую пищу до полного исчезновения болезненных проявлений.
- Питаться нужно маленькими порциями.
- Предпочтение отдавать белковой еде.
Твердые продукты строго воспрещены первые 2-3 дня, но в это время показаны:
- Постные бульоны.
- Вегетарианские супчики.
- Кисель из геркулеса.
- Компот из сушеных фруктов.
В последующие дни рацион немного расширяется, разрешаются жиденькие кашки на воде (овсянка, гречка, рис, манка).
Со второй недели устойчивого улучшения состояния вводятся каши, приготовленные на молоке, разбавленного пополам с водой, но в чистом виде молочный продукт противопоказано употреблять.
При данной форме недуга диетический стол должен соблюдаться как минимум 6 месяцев со дня приступа.
Однако зачастую наблюдается совершенно другая картина: уже с четвертого месяца, почувствовав облегчение, больной забывает о врачебных наставлениях и начинает пить алкоголь и кушать жареные блюда, что и приводит к очередному обострению патологии.
Запрещены к употреблению отдельные овощи и фрукты, для которых характерно длительное их усвоение либо они содержат вещества, способные нанести существенный вред железе. На протяжении двух месяцев после острого рецидива нельзя:
- Лук.
- Бобовые.
- Чеснок.
- Томаты.
- Щавель.
- Грибы.
- Хрен.
- Редис.
- Цитрусы.
- Кислые фрукты.
При остром панкреатическом диабете запрещено употреблять белокочанную капусту в любом ее виде. Данный овощ может спровоцировать вздутие живота и усиленную выработку ферментов поджелудочной. Лучше предпочесть другие виды капусты, например, цветную или брокколи, богатые на микроэлементы и различные витамины, при этом не вызывающие проблем с пищеварением.
Свежие фрукты разрешаются только спустя месяц после острого рецидива.
Суточная калорийность не должна быть больше 1800-2000 ккал. Важно соблюдать и тепловой режим блюд, как при их готовке, так и при употреблении. Минимальный температурный показатель при приготовлении диетической еды не должен превышать 50 градусов.
Готовые блюда можно есть только в теплом состоянии. Это обусловливается тем, что горячая еда раздражает слизистую ПЖ, поэтому может вызвать новый рецидив, а для переработки холодной пищи требуется больше энергии.
Питаться нужно дробно с перерывом в 2-3 часа. На протяжении дня должно быть три обстоятельных приема еды, между ними 2-3 легких перекуса.
Питание при хроническом панкреатите с присутствием диабета
Первостепенной задачей лечебного рациона при панкреатической патологии хронической формы и наличии параллельного СД является предотвращение последующего рецидива.
Основные требования при данном анамнезе точно такие же, как и при остром воспалительном процессе железы:
- Кушать дробно.
- Исключить вредные продукты.
- Избегать алкогольных напитков.
- Убрать продукты с быстрыми углеводами.
Основное отличие диетического рациона при остром и хроническом воспалении в том, что в меню вводятся свежие фрукты и овощи, но с обязательным мониторингом их суточного количества. Помимо этого допустимо повышение и показателя калорийности (до 2500 ккал в сутки).
Разрешается употребление молочной продукции, но не больше 1 стакана в сутки: ряженка, кефир, сметана, молоко с низким % жирности. В каши можно добавлять сметану и масло (не больше 10 г в сутки), а из сладостей позволяется полакомиться медом (2 ч.л. в день).
Из напитков можно принимать:
- Некрепкий чай.
- Компот из сухофруктов.
- Морс из ягод.
- Домашний кисель (не магазинный).
- Напиток шиповника.
- Минеральная вода без газа.
- Травяные отвары.
- Какао с добавлением молока.
Нельзя пить свежеотжатые соки домашнего приготовления, их обязательно разводят водой 1:2.
Запрещенные продукты и ограничения

При панкреатите с диабетом необходимо полностью избегать:
- Сдобную выпечку.
- Мучные изделия.
- Кофе.
- Грибов.
- Фастфудов.
- Спиртное.
- Концентрированный чай.
- Копчености.
- Полуфабрикаты.
- Кондитерская продукция.
- Жгучие и кислые соусы.
- Сладкие сиропы.
- Кукурузу.
- Кислых фруктов и ягод.
- Сгущенное молоко.
- Йогурты с фруктово-ягодным наполнителем и сахаром.
- Мюсли и хлопья быстрого завтрака.
- Консервы (мясные и рыбные).
- Подслащенные газированные напитки.
- Жирные и наваристые навары.
- Мясо и рыба жирных сортов.
Необходимо снизить потребление продукции, перегруженной углеводами, а в случае высокого риска развития диабета перейти на сахарозаменители — стевия, сахарин, сорбит и ксилит. Так же не стоит налегать на фруктозу и продукты с пометкой «для диабетиков», предварительно не изучив их состав.
Аккуратно относитесь к сладким овощам, ягодам и фруктам (тыква, морковь, свекла, клубника, виноград и пр.) – их содержание в рационе должно быть ограничено.
Меню на один день при разных стадиях болезни

Приблизительное меню при панкреатите и сахарном диабете:
Режим питания | Острая стадия | Хроническая стадия |
| Завтрак | Паровой омлет (из 2-х яиц), овсяная каша на воде (150 г) со слив.маслом (10 г) | Каша геркулес на воде (150 г), банан (100 г), мед (1 ст.л.) |
| Второй завтрак | Небольшое печеное яблоко | Салат из свежих огурцов и томатов с оливковым маслом (200 г) |
| Обед | Котлетки из говяжьего и куриного фарша (150 г), каша гречневая (100 г) | Вареный картофель (150 г), отварное филе курицы (200 г), винегрет (100 г) |
| Полдник | Некрепкий отвар ромашки (1 стакан) с добавлением меда (2 ч.л.) | Зеленый чай (200 мл), желейные конфеты с заменителем сахара (70 г) |
| Ужин | Паровой хек (100 г), отварная молодая фасоль (200 г) | Салат из брокколи и морковки (150 г), паровая творожная запеканка (200 г) |
| Второй ужин | 2,5% жирности кефир с добавлением незначительного количества измельченной зелени укропа | |
| Общее присутствие калорий | 1170 | 2117 |
На примере предложенного однодневного меню можно разработать собственные вариации рациона либо попросить помощи в составлении у своего врача.
С каждым приемом пищи рекомендуется выпивать 200 мл. жидкости, а присутствие хлеба сократить до 50 гр.
Рецепты приготовления питательных и полезных блюд
Какие можно использовать рецепты при диабете и панкреатите? Стоит подчеркнуть если грамотно подойти к лечебному питанию, то стол будет не только полезным, но и разнообразным.
Предлагаем несколько вариантов рецептов блюд, которые можно приготовить для больного человека с диабетическим панкреатитом.
Винегрет
 Для приготовления винегрета взять в равных пропорциях:
Для приготовления винегрета взять в равных пропорциях:
- Картофель.
- Морковь.
- Свеклу.
- Растительное масло – по вкусу.
Все овощи отварить прямо в кожуре, что позволяет сохранить их витамины и другие полезные вещества. Когда овощи станут мягкими, остудить и очистить от кожуры. Нарезать мелкими кубиками, соединить. Добавить растительное масло, перемешать.
Паровой пудинг с мясной начинкой
 Чтобы приготовить это питательное блюдо, необходимо подготовить следующие ингредиенты:
Чтобы приготовить это питательное блюдо, необходимо подготовить следующие ингредиенты:
- Говядина или другое нежирное мясо – 150 г.
- Манная крупа – 10 г.
- Яйцо – 1 шт.
- Вода – 1/3 стакана.
- Оливковое масло – 0,5 ст.л.
Мясо отварить, а затем перекрутить через мясорубку. В указанный объем воды всыпать манку, полученную манную массу прибавить в подготовленное мясо. Затем вбить яйцо и все перемешать.
Чашу в мультиварке промазать маслом и переложить в нее готовый манно-мясной фарш. Пудинг готовят на пару до полной готовности.
Суфле из творога
 Это блюдо можно кушать во время ремиссии хронического панкреатита на фоне СД. Необходимы такие продукты:
Это блюдо можно кушать во время ремиссии хронического панкреатита на фоне СД. Необходимы такие продукты:
- Обезжиренный творог – 300 г.
- Яичные белки – 3 шт.
- Сладкие яблоки – 300 г.
- Изюм и курага – 50 г.
С яблок снять кожуру, удалить сердцевину и протереть на самой мелкой терке. Сухофрукты перебрать, промыть чистой водой, а затем залить кипятком на 10 минут. В творог добавить подготовленные яблоки, распаренный ягоды и взбитые в пышную пенку белки, перемешать.
Готовую массу выложить ровным слоем на противень, застеленный пергаментной бумагой, и выпекать при 180 градусах около 40 минут.
Напиток шиповника
Одну горсть сушеного шиповника залить 1 литром кипятка и также настоять 3 часа. Профильтровать принимать на протяжении дня.
Заключение
При панкреатогенном диабете человек должен внимательно относиться к своему питанию, с обязательным соблюдением рекомендаций специалистов. Не стоит пренебрегать врачебными предписаниями, такое отношение к своему здоровью только усугубить течение двух тяжелых болезней. Успех лечения возможен только при грамотно подобранной медикаментозной терапии и тщательном соблюдении диеты.
Загрузка…
Источник
Диета при диабете и панкреатите
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Панкреатит – это воспалительное заболевание поджелудочной железы. Оно бывает острое и хроническое. Острый панкреатит – это неотложное состояние, в большинстве случаев, требующее хирургического лечения. Хроническое воспаление может протекать по-разному, в зависимости от периода заболевания. Особенно жесткую диету необходимо соблюдать при обострениях. В сочетании с сахарным диабетом панкреатит создает колоссальную нагрузку на поджелудочную железу, и диета – один из основных методов нормализации состояния и поддержания хорошего самочувствия.
Цель лечебного питания
Сахарный диабет и панкреатит относятся к тем болезням, лечение которых без соблюдения диеты невозможно. Никакая медикаментозная терапия (инъекции, таблетки) не принесет длительного результата, если человек не откорректирует свое питание. Совместить диету при панкреатите и диабете довольно легко, ведь основа лечебного питания – это те продукты, которые легко усваиваются и имеют низкий гликемический индекс.
Гликемическим индексом принято называть показатель, который отображает, как скоро употребление какого-то продукта в пищу вызовет повышение сахара в крови. При этих заболеваниях резкие изменения уровня глюкозы в кровяном русле крайне нежелательны, ведь они заставляют вырабатывать поджелудочную железу больше инсулина и работать на износ.
Поэтому больным нельзя употреблять соленые, острые и кислые блюда, а также продукты с ароматными специями. Такая пища, безусловно, обладает очень приятным вкусом, но она провоцирует излишнее выделение желудочного сока и раззадоривает аппетит. В результате этого диабетик может съесть порцию гораздо больше еды, чем ему необходимо, что увеличивает риск возникновения проблем с поджелудочной железой и ожирения.
Уменьшение сахаров и жиров в пище полезно даже для тех больных диабетом, которые не страдаю от панкреатита. Преобладание в меню овощей и круп нормализует деятельность кишечника, снижает сахар в крови и улучшает состояние кровеносных сосудов, сердца и нервной системы. Истощенная поджелудочная железа из-за диабета при панкреатите нуждается в более длительном периоде для восстановления, поэтому для хорошего самочувствия человеку нужно соблюдать строгую диету.
Диета при обострении
При остром панкреатите в первые сутки больному ничего нельзя кушать. В этот период он может только воду без газа. Длительность голодания определяет врач в больнице, где находится пациент, иногда оно может быть продлено до 3 суток.
После стихания обострения больному назначаю щадящую диету, цель которой – восстановление поджелудочной и нормализация общего состояния. Консистенция пищи должна быть слизистой и протертой, измельченной до кашеобразного состояния. Жиры и углеводы в этот период сводятся к минимуму, а белки должны присутствовать в рационе в достаточном количестве. Ограничивается и суточная калорийность, которая рассчитывается, исходя из массы тела, возраста и особенной болезни пациента. Это значение индивидуально для каждого больного, но оно в любом случае не должно быть ниже 1700 ккал в сутки.
Принципы питания, которые должен соблюдать пациент в остром периоде панкреатита:
- строгое голодание в том периоде, который рекомендует врач;
- отказ от раздражающей, сладкой и острой пищи в процессе стихания неприятных симптомов;
- употребление еды маленькими порциями;
- преобладание в рационе белковой пищи.
Длиться такая диета может от недели до полутора месяцев, в зависимости от темпов улучшения состояния человека и тяжести перенесенного острого панкреатита. Такое же питание назначается больному и при обострении хронической формы заболевания. В отличие от острого панкреатита, в данном случае пациент может лечиться дома. Но это возможно только после сдачи всех обязательных лабораторных обследований, прохождения детальной диагностики и консультации врача.
Питание в период ремиссии
В период облегчения (ремиссии) панкреатита питание больного мало чем отличается от обычного рациона диабетика. Основу меню должны составлять полезные овощи и крупы, нежирные сорта мяса и рыба. Термическую обработку продуктов лучше проводить на пару или путем варки. Помимо этого, овощи и мясо можно тушить, но делать это необходимо без добавления жиров и масел.
Часто употреблять запеченные овощные и мясные блюда больным панкреатитом не рекомендуется. Такие процессы, как жарка, приготовление во фритюре и на гриле также попадают под запрет. Супы лучше готовить на овощном бульоне, но при длительной ремиссии можно использовать также и мясной отвар (после повторной смены воды).
При приготовлении первых и вторых блюд нежелательно использовать лук и чеснок. Они раздражают слизистую оболочку органов пищеварения и отрицательно влияют на воспаленную поджелудочную железу.
Из мясных продуктов лучше всего использовать мякоть (филе). Перед варкой с мяса необходимо снимать кожу, удалять из него все кости и очищать от жировых пленок. Для приготовления блюд больному панкреатитом на фоне диабета лучше выбирать индейку, курицу и кролика. В период длительной ремиссии можно вводить в рацион говядину, а вот от свинины и утки лучше совсем отказаться. Из рыбы для таких больных хорошо подходят хек, минтай, треска и речной окунь. Ее можно отваривать или готовить на пару вместе с овощами. Готовить супы на рыбном бульоне таким пациентам нельзя, поскольку они могут спровоцировать ухудшение состояния поджелудочной железы.
Морсы и неразведенные соки пить больному человеку нельзя, поскольку в них содержится слишком много фруктовых кислот. Фрукты лучше кушать в запеченном виде (яблоки, бананы), хотя иногда при условии хорошего самочувствия можно позволить себе небольшое количество и сырых плодов. Выбирая их, нужно обращать внимание, чтобы они не имели кислого привкуса. Из фруктов больным лучше всего употреблять в пищу яблоки, сливы, бананы, и абрикосы. Но даже съедобную кожицу с таких плодов нужно обязательно снимать.
Хлеб в принципе не рекомендован диабетикам, поэтому по возможности его следует избегать. При панкреатите разрешены только сухари из пшеничного хлеба, но гликемический индекс данного продукта относительно высок, поэтому их лучше не кушать вовсе.
Что необходимо исключить?
При диабете и панкреатите нужно исключить из рациона такие продукты и блюда:
- наваристые и жирные мясные бульоны, супы;
- шоколад, конфеты;
- сдобу и печенье;
- кислые, острые соусы;
- жирные кисломолочные продукты;
- колбасные изделия и сосиски;
- копчености;
- газированные напитки, кофе, квас;
- алкоголь;
- грибы;
- помидоры, редьку, шпинат, щавель;
- цитрусовые и все фрукты с кислым вкусом.
При панкреатите нельзя употреблять в пищу любую консервацию, пить крепкий чай и кушать ржаной хлеб. Эти продукты повышают кислотность среды органов пищеварения, и могут вызвать приступ заболевания. Под запрет попадают и грибы в любом виде. Несмотря на их низкий гликемический индекс и высокую питательную ценность, диабетикам, у которых параллельно развился или ранее был в анамнезе панкреатит, их кушать нельзя.
Больным панкреатитом и сахарным диабетом лучше отказаться от белокочанной капусты в любом виде.
Она провоцирует вздутие живота и усиливает выделение желудочного сока, из-за чего активизируется ферменты поджелудочной железы. Это может привести к нарушению ее функциональной активности и учащению обострений. Этот продукт вполне можно заменить брокколи и цветной капустой. В них содержится гораздо больше витаминов, минералов и других полезных веществ, и при этом такие овощи не вызывают проблем с пищеварением.
Общие советы по питанию
Подбирать диету необходимо вместе с лечащим врачом. Учитывая, что такие пациенты страдают от двух заболеваний, свое питание им лучше согласовывать с эндокринологом и гастроэнтерологом. Любые новые продукты должны вводиться в рацион постепенно, после чего важно отслеживать реакцию организма. Для этого можно вести пищевой дневник, который поможет систематизировать все данные и убережет больного в будущем от неприятностей из-за какого-то конкретного вида пищи.
Для улучшения пищеварения и нормализации самочувствия диабетикам с панкреатитом желательно помнить о таких правилах:
- питаться 5-6 раз в день;
- увеличить количество белка в рационе, 60% из которого должен составлять белок животного происхождения;
- ограничить углеводы и жиры (лучше отдавать предпочтение растительным маслам, чем сливочному маслу и другим жирам животного происхождения);
- кушать теплую пищу (не холодную или горячую);
- в периоды ухудшения самочувствия употреблять блюда только слизистой и протертой консистенции;
- не кушать вредную, запрещенную пищу даже в маленьком количестве.
Хронический панкреатит, как и сахарный диабет – это заболевания, которые требуют пересмотра привычного образа жизни и коррекции питания. Соблюдение диеты лишь временно не принесет долгосрочной пользы больному, поэтому нужно ориентироваться, что кушать здоровую и полезную пищу необходимо всегда. Минутная радость от сладостей или фаст-фуда не может заменить хорошего самочувствия и здоровья. К тому же, проявив кулинарную фантазию, даже из простых продуктов можно готовить по-настоящему вкусные блюда.
Как при сахарном диабете излечиться от панкреатита
- О механизме развития
- О диабете 2 типа
- О лечении и диете
Хронический панкреатит представляет собой одну из форм процесса воспалительного, которые происходят в области поджелудочной железы. Этому процессу характерно достаточно долгое течение недуга, с отмечающимися изменениями в области ее клеток и тканей, которые невозможно будет отменить или улучшить зефиром. В особенности, если состояние человека отягощено сахарным диабетом, как первого, так и второго типа. При осложненном течении диабетического панкреатита специалисты наблюдают реградацию здоровой ткани, которая замещается либо на жировую, либо на соединительную. Более детально о том, что представляет собой заболевание и как с ним бороться, какова диета далее в тексте.
О механизме развития
Первичная стадия панкреатита с возможными этапами ремиссий и периодами обострения, при которых воспаляется поджелудочная железа, проходит в сопровождении болезненных ощущений самой разной степени интенсивности и их нахождения в случае дефицита овса. Длиться эта стадия может около десяти лет. В том случае, если будет применяться какая-либо диета, срок может увеличиваться, но наступление второго этапа неизбежно без постоянных профилактических мер.
При наступлении следующего этапа на первое место выходят симптомы так называемой нарушенной функции пищеварительного тракта:
- метеоризм;
- изжога (купируемая манкой);
- диарея;
- утрата аппетита.
В качестве специфических состояний, когда развивается панкреатит и вместе с ним сахарный диабет, проявляется минимальная, однако все-таки дестабилизация углеводного обмена.
Это отмечается в силу инсулиновых выбросов, которые осуществляются подвергшимися раздражению бета-клетками в области поджелудочной железы.
В этом случае необходима строжайшая и постоянная диета с содержанием гречки.
В процессе формирования всех процессов, которые связаны с хроническим панкреатитом, клетки представленной железы начинают разрушаться, образуется устойчивая толерантность к глюкозе. В связи с этим соотношение сахара на голодный желудок нормальное, а после употребления пищи – повышенное. Это же касается и допустимой продолжительности гипергликемии, которая становится «активной» после употребления пищи, в частности пшена.
Завершающей стадией оказывается отягощение сахарным диабетом, которое возникает более чем у 30 % людей с продолжительно текущим панкреатитом в истории болезни. При этом диабетик очень часто сталкивается с такими специфическими состояниями, как: кетоацидоз, макро- и микроангиопатия, а также многими другими.
Как известно, первое является дестабилизацией в области углеводного обмена веществ, что провоцируется дефицитом инсулина. Представленный признак не характерен для симптоматического типа недуга и диета в этом случае также может оказаться эффективной.
Далее вероятно поражение не только средних сосудов и крупных артерий, но также артериол и капилляров. Второе явление возникает намного более редко, чем даже при сахарном диабете любого типа. Поэтому панкреатит и развивающийся сахарный диабет должны быть пролечены как можно быстрее.
На первичном этапе сахарного диабета оказываются эффективными такие лекарственные средства, которые снижают соотношение глюкозы. В последующем процессе лечения представленная терапия не будет эффективной. Необходимость в проведении инсулиновой терапии в подобной ситуации крайне мала, однако необходима специальная диета.
О диабете 2 типа
Достаточно часто на фоне формирующегося панкреатита люди сталкиваются с таким недугом, как диабет второго типа. Ему, как известно, характерно то, что при обнаружении воспаления происходит увеличение соотношения сахара в крови. Формирование представленного недуга сопровождается острыми болезненными ощущениями в области живота и дестабилизацией процессов пищеварительного типа.
Специалисты определяют несколько стадий формирования представленного недуга:
- ухудшение панкреатита и восстановление, которые чередуются между собой;
- дестабилизация углеводного обмена по причине того, что происходит раздражение бета-клеток в области поджелудочной железы (в этом случае понадобится витаминно-белковая диета);
- формирование диабета второго типа.
В общем, у 35-40% людей, на фоне панкреатита, происходит развитие сахарного диабета. Каждый из этих недугов усиливает воздействие друг друга на организм человека.
В связи с этим, люди, которые столкнулись с диабетом второго типа и панкреатитом должны не просто проходить все необходимое специфическое лечение.
Обязательно должна соблюдаться диета, иначе полноценное выздоровление может не наступить никогда.
О лечении и диете
Процесс лечения панкреатита при сахарном диабете трудоемкий и продолжительный, он занимает несколько достаточно долгих этапов. Каждый из них обязательно должен быть соблюден. Так, панкреатит и формирующийся сахарный диабет получится вылечить с применением замещающей терапии не просто для того, чтобы оптимизировать обмен углеводного типа, но и для сведения на нет недостаточности ферментативного типа.
В представленной ситуации необходимо использовать не просто специализированные ферментативные, но и гормональные лекарственные средства. Следует отметить, что чаще всего употребление каких-либо препаратов в виде таблеток не приносит ожидаемого хорошего результата. Однако грамотно выстроенная диета была и остается необходимой.
Таким образом, чрезвычайно важно в процессе лечения, как панкреатита, так и сахарного диабета поддерживать оптимальное питание. Это подразумевает под собой исключение из меню опасных для поджелудочной железы продуктов питания. Жизненно необходимо отказаться от употребления жирной и острой еды, а также свести к минимуму в собственном рационе мучные изделия и сладкие продукты. Помимо этого, не рекомендуется употреблять в пищу:
- бульоны мясного типа;
- яблоки;
- капусту;
- майонез, кетчуп и соусы.
Это объясняется тем, что подобная пища способна оказывать на эпителий в области кишечника самое раздражающее воздействие. В этой ситуации, если два представленных недуга проходят одновременно, врачи настаивают на том, чтобы поддерживалась следующая диета на каждый день: овощи и фрукты по 300-400 грамм, заправка к пище – не больше 60 г, пища белкового происхождения – от 100 до 200 г.
С учетом всего представленного можно рассчитывать на то, что панкреатит при сахарном диабете будет излечен в максимально короткие сроки. Важно соблюдать абсолютно все рекомендации специалиста и не забывать также о компенсации сахарного диабета.
Льняное масло — удивительный продукт, который народная и официальная медицина активно использует в лечении и профилактике многих патологий. Полезно льняное масло и при сахарном диабете. Такой доступный и вкусный продукт прекрасно подходит для людей с 1 и 2 типом сахарной болезни и может использоваться и как просто продукт в меню, и как хорошее лечебно-профилактическое средство.
Еще в Древнем мире масло льна использовали в лечебных целях. Так, Гиппократ накладывал смесь на его основе для лечения ран и обеззараживания, а в Египте из него делали отличные маски и крема для кожи лица и тела. В России же льняное масло использовали в пищу и считали прекрасным источником жизненных сил. Особенно ценным данный продукт был в период поста. Сегодня всем людям, желающим соблюдать пост при сахарном диабете, стоит обращать внимание на подобные продукты и обязательно включать их в рацион.
Можно льняное масло диабетикам и в каком количестве?
Поскольку состав льняного масла позволяет утверждать его полезность для обмена веществ человека, то и польза продукта для диабетиков не оспаривается. Другой вопрос, что, как всегда, нужно соблюдать меру. Поэтому употреблять льняное масло диабетикам можно и даже нужно, но в умеренном количестве.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Семена содержат большое количество жирных кислот, в т.ч. альфа-линоленовую, линолевую и олеиновую, включает витамины F, A, E, B, K. Витамин Е, являясь мощным антиоксидантом, помогает восстановлению тканей и замедляет процесс старения организма. Считается, что продукт снижает вероятность развития рака, атеросклероза, снижает уровень вредного холестерина, уменьшает вероятность развития осложнений сахарного диабета, особенно эффективно как средство профилактики ретинопатии.
При диабете 2 типа льняное масло способствует снижению уровня сахара в крови, за счет увеличения производства собственного инсулина. При диабете 1 типа помогает получить необходимые витамины и минералы, которые обязательно должны входить в полноценную диету. Для все


