Деструктивная форма панкреатита это
Панкреатит – серьёзное заболевание поджелудочной железы. Развитие боязни носит стремительный характер, что часто, особенно в случае промедления с лечением, чревато серьёзнейшими осложнениями. Острый деструктивный панкреатит или «панкреонекроз» – это осложнение острого панкреатита, возникающее вследствие развития воспалительного процесса в тканях поджелудочной железы, которое приводит к нарушению обменных процессов и отмиранию клеток этого органа.
Деструктивный панкреатит – тяжёлое и опасное заболевание, которое нередко приводит к летальному исходу.
Причины возникновения и развития болезни
Поджелудочная железа – важный и незаменимый орган, участвующий в пищеварительных процессах. Она производит три основных фермента:
- Липазу – отвечает за переваривание жиров, поступающих с пищей;
- Трипсин – отвечает за переваривание белков;
- Амилазу – отвечает за переработку углеводов.
Кроме того, орган производит гормоны, отвечающие за уровень сахара в крови человека.
Поджелудочная железа
Воспаление тканей поджелудочной железы, сужение либо закупорка панкреатических протоков приводит к тому, что пищеварительные ферменты не подпадают, как положено – в кишечник, а начинают свою пищеварительную активность в поджелудочной железе. В результате этого начинается процесс переваривания собственных тканей. Кроме того, этот «пищеварительный» процесс выходит за пределы самой поджелудочной железы и затрагивает окружающие ткани и органы. Эти же ферменты попадают и в кровоток, в результате чего происходит поражение сердца, печени, почек, головного мозга, лёгких.
Формы и стадии развития
Под воздействием повреждающих факторов происходит отмирание клеток и тканей или, иначе говоря, некроз. По характеру и локализации повреждений железы деструктивный панкреатит бывает:
- Мелкоочаговым;
- Среднеочаговым;
- Крупноочаговым;
- Тотально-субтотальным – поражены все отделы поджелудочной железы (головка, тело, хвост).
Далее, если вовремя не обратиться за помощью, происходит возникновение гнойных образований под действием бактериальных токсинов и развитие абсцесса, как самой железы, так и окружающих тканей, и внутренних органов.
Болезнь характеризуется тяжёлым течением и при неблагоприятных обстоятельствах может наступить смерть пациента. Это может произойти как в первые дни после начала приступа в результате отказа жизненно важных органов и систем организма («ранняя смерть»), либо на третьей-четвёртой неделе («поздняя смерть») – в результате возникновения гнойно-септических осложнений.
Развитие панкреатита
Болезнь имеет три стадии развития.
Первая – ферментативная
На этом этапе начинается некротическое изменение ткани поджелудочной железы. Этот процесс происходит в течение трёх суток и носит название ферментативной фазы заболевания. Панкреатические ферменты выходят из ацинарных клеток и под действием фермента фосфолипазы А происходит разрушение клеточных мембран с последующим проникновением внутрь клеток железы фермента липазы.
Вторая стадия – реактивная
Эта фаза длится со второй по третью неделю с момента начала заболевания. Дальнейшее развитие болезни зависит от реакции организма на очаги некротического поражения. На таком этапе исход зависит от того, происходит ли рассасывание перипанкреатического инфильтрата, либо происходит образование кист и дальнейшее нагноение.
Третья стадия – секвестрационная
Начинается эта фаза с третьей недели с момента возникновения приступа и длится до нескольких месяцев. На этом этапе происходит образование свищей и кист без дальнейших осложнений (стерильный панкреонекроз), либо происходит дальнейшее усугубление ситуации, то есть развивается инфицированная форма панкреонекроза.
Это чрезвычайно опасная ситуация, когда возникают абсцессы, желудочно-кишечные кровотечения, перитонит и сепсис. На этой стадии очень велика вероятность летального исхода.
Секвестрационная стадия панкреатита
Причины возникновения болезни
Возникновение и развитие этой смертельно опасной болезни обусловлено рядом причин, основными из которых являются чрезмерное увлечение крепкими алкогольными напитками и патологии жёлчного пузыря.
- Злоупотребление алкоголем. Это наиболее частая причина возникновения острого панкреатита. Как правило, возникает у людей, имеющих алкогольный стаж 5-15 лет, но не исключены случаи возникновения приступа после единичного случая употребления алкогольных напитков, в особенности в сочетании с жирной жареной пищей.
- Желчнокаменная болезнь. В этом случае панкреатит развивается по причине закупорки жёлчным камнем сфинктера Одди, в результате чего желчь попадает через панкреатические протоки в поджелудочную железу. Либо имеет место закупорка желчным камнем панкреатических протоков и ферменты поджелудочной железы, не имея возможности попасть в кишечник, активируются в самой железе.
Кроме этого, известен и ряд других причин возникновения деструктивного панкреатита.
- Неконтролируемый приём лекарственных средств;
- Инфекционные и вирусные заболевания;
- Врождённые дефекты поджелудочной железы;
- Травмы поджелудочной железы;
- Неудачно проведенные операции и послеоперационные осложнения;
- Наличие паразитов в организме;
- Отравление химическими веществами и укусы ядовитых насекомых.
Симптоматика
Симптомы острого деструктивного панкреатита появляются в скором времени после обильного застолья с большим количеством алкоголя и жирной жареной мясной пищей либо в ночное время.
Возникновение приступа острого панкреатита характеризуется:
- Появлением острой и нестерпимой боли вверху живота. Она может локализоваться в правой части живота – если поражена головка поджелудочной железы, в левой – если хвост, и в центре – если поражение затронуло тело поджелудочной железы. При тотально-субтотальном повреждении боли носят опоясывающий характер. Болевые ощущения не снимаются обезболивающими препаратами.
- Возникновением тошноты и рвоты. Приступы рвоты носят затяжной и мучительный характер. Сначала – это съеденная ранее пища, затем – желчь. После приступа рвоты облегчение не наступает.
- Наличием признаков метеоризма и появлением диареи, что обусловлено недостатком ферментов, которые не попадают в кишечник для обеспечения процессов пищеварения.
В результате интоксикации происходит обезвоживание организма. Пациент ощущает сухость во рту. Далее с развитием болезни может наблюдаться:
- Покраснение лица;
- Повышение температуры;
- Учащение пульса;
- Одышка;
- Появление синюшных пятен на животе и ягодицах в результате повреждения сосудов;
- Пожелтение склер глаз и желтушный цвет лица в результате нарушения оттока жёлчи;
- Возникновение чувства страха;
- Потеря сознания.
Диагностика
Острый деструктивный панкреатит не имеет чёткой клинической картины, его симптомы схожи с симптомами других форм. Вследствие этого необходимо проведение тщательного исследования и диагностики. При подозрении на острый панкреатит больного доставляют в стационар для проведения обследования и оказания экстренной помощи.
Целью диагностики является:
- Определение фазы заболевания и степени поражения организма;
- Своевременное обнаружение осложнений;
- Выявление причин заболевания.
С этой целью проводятся:
- Лабораторные исследования крови и мочи;
- УЗИ – для определения размеров поджелудочной железы, исследования её формы и контуров, выявление наличия жидкости в забрюшинном пространстве;
- Рентгенологическое исследование – выявляет степень вздутия кишечника;
- Диагностическая лапароскопия – для определения наличия кровяных скоплений в полости и кровоизлияний по бокам брюшины;
- Компьютерная томография и магнитно-резонансная томография – помогают выявить участки некроза, определить состояние других внутренних органов.
Лечение
Лечение проводится в условиях стационара и направлено на следующие цели:
- Ликвидация болевых ощущений;
- Снятие спазмов протоков поджелудочной железы и воспаления;
- Обеспечение стабильной работы сердца;
- Снятие последствий интоксикации;
- Профилактика воспалительных процессов.
Хирургическое вмешательство предпринимается в случае отсутствии эффекта от консервативного лечения.
Деструктивный панкреатит – тяжёлое заболевание. Оно характеризуется высоким процентом смертности и инвалидности. Во избежание неприятностей необходимо пересмотреть отношение к алкоголю, а также вовремя проходить обследование на предмет других заболеваний внутренних органов, которые могут спровоцировать приступ острого панкреатита.
Источник
Панкреатит — это серьезная патология поджелудочной железы, которая стремительно развивается и при отсутствии своевременного лечения приводит к опасным последствиям. В МКБ-10 у острого деструктивного панкреатита код К85. При этом заболевании нарушаются обменные процессы в организме, и поджелудочная железа начинает переваривать сама себя. В результате этого процесса происходит некроз клеток органа. В статье подробнее рассмотрим симптомы и причины этой опаснейшей болезни.
Что это такое
Под деструктивным панкреатитом понимают воспаление поджелудочной железы, ее ткани отмирают и уже не восстанавливаются. Орган отекает и в буквальном смысле слова начинает пожирать сам себя. Патология развивается вследствие нарушения обменных процессов. Это приводит к сбоям в работе других систем организма, в первую очередь, желудочно-кишечного тракта.
Острый деструктивный панкреатит начинается с обычного панкреатита. Об этом всегда сигнализируют специфические признаки. Присутствие патологии сильно влияет на работу нервной системы человека, вплоть до наступления комы. Без лечения болезнь быстро прогрессирует и в какой-то момент может привести к необратимым последствиям. Статистика говорит, что 25 % пациентов, страдающих панкреонекрозом (острым деструктивным панкреатитом), умирают.
Стадии
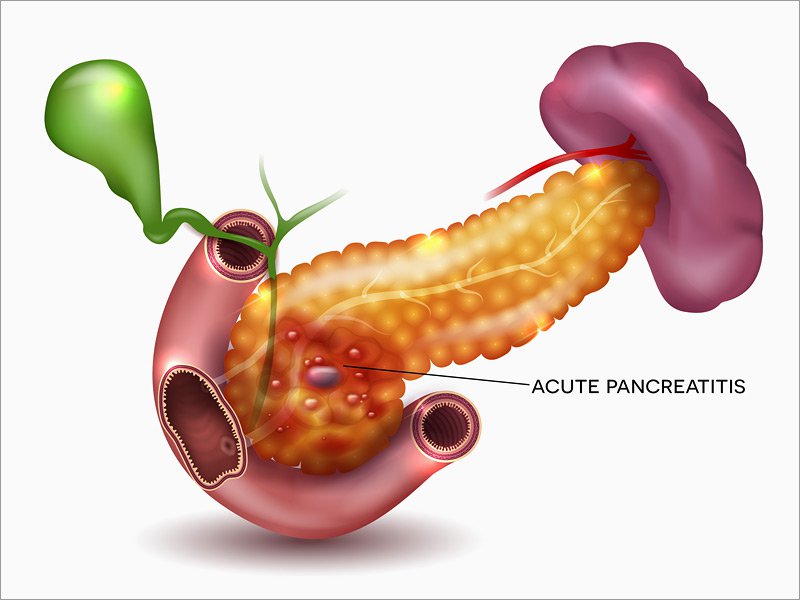
Специалисты выделяют несколько стадий панкреатита:
- Ферментативная: в течении трех дней в тканях железы развиваются некротические изменения. Из клеток выходят панкреатические ферменты, и под влиянием фосфолипазы А разрушаются клеточные мембраны.
- Реактивная: длится со второй по третью неделю с начала заболевания. Дальнейшее течение недуга зависит от реакции организма на отмирание тканей. Исход будет зависеть от того, происходит ли рассасывание инфильтрата или образуются кисты и абсцессы.
- Секвестрационная. Согласно МКБ-10 деструктивный панкреатит имеет шифр К85. Данная стадия начинается с третьей недели от момента развития патологии и продолжается несколько месяцев. В этот период образуются свищи и кисты, внутренние кровотечения, может начаться заражение крови. Это самый опасный период болезни, во время которого возможен летальный исход.
Формы острого деструктивного панкреатита
Заболевание имеет три формы, которые зависят от интенсивности проявления признаков и степени развития:
- Токсемия: в кровоток попадают токсичные вещества, которые имеют бактериальную среду. Эта форма характеризуется тошнотой, рвотой и поносом.
- Абсцесс. Возникает при скоплении в тканях и органах гноя. Абсцесс может образовываться как в самой поджелудочной железе, так и в соседних органах.
- Следующей формой деструктивного панкреатита являются гнойные изменения как в самом органе, так и в забрюшинном пространстве.
Причины

Известно несколько факторов, которые приводят к развитию такого смертельно-опасного заболевания, как панкреонекроз. Главными считаются: злоупотребление алкоголем и болезни желчного пузыря.
- Чрезмерное употребление алкогольных напитков считается самой частой причиной развития патологии. Как правило, болезнь появляется у людей, которые злоупотребляют спиртным от пяти до пятнадцати лет. Однако зафиксированы случаи возникновения панкреатита при единичном приеме алкоголя, зачастую в комплексе с жирной или жареной пищей.
- Желчнокаменная болезнь. Патология развивается из-за закупорки камнем сфинктера Одди, в связи с чем желчь начинает попадать в поджелудочную железу. Еще одной причиной может быть закупорка камнем панкреатических протоков, что приводит к активизированию ферментов в самой железе.
Другие причины
Помимо основных факторов, влияющих на развитие болезни, есть еще несколько причин:
- Вирусные и инфекционные болезни.
- Врожденные патологии поджелудочной железы.
- Травмы этого органа.
- Наличие паразитов в организме.
- Прим большого количества лекарственных препаратов.
- Последствия хирургических операций.
- Укусы ядовитых насекомых.
- Отравления токсичными средствами.
Симптомы
Есть три основных признака, которые свидетельствуют о недомогании и развитии панкреатита:
- вздутие живота и метеоризм;
- сильный болевой синдром;
- тошнота и рвота.
Боль ощущается в левой части тела и спине, может отдаваться в боку или в районе сердца. Боль имеет опоясывающий и ноющий характер, и может затихать, когда человек находится в положении лежа, с подтянутыми к груди ногами. Как только больной встает, неприятные ощущения возвращаются. Интенсивность болевого синдрома индивидуальна: для кого-то боль кажется терпимой, а кто-то изнемогает от нее.
Частая рвота приводит к обезвоживанию организма, при этом может наблюдаться покраснение лица, бледность и потеря сознания.
Также при деструктивном панкреатите наблюдаются: повышенная температура тела, учащение сердечных сокращений и одышка. Могут возникать синие пятна над пупком, на ягодицах и боках, пожелтение глазных яблок и паническое настроение.
Диагностика
Диагностика деструктивного панкреатита осложняется тем, что симптомы заболевания схожи с симптомами других болезней. В результате требуется проводить тщательное обследование. При подозрениях на острую форму патологии больного доставляют в стационар и помимо диагностирования предоставляют неотложную помощь.
Специалисты выявляют стадию панкреатита, степень поражения организма и устанавливают первопричину. Для этого проводят такие исследования:
- сдается анализ крови и мочи;
- при помощи УЗИ выявляется размер поджелудочной железы, ее форма и присутствие жидкости в забрюшинном пространстве;
- степень вздутия кишечного отдела выявляют при помощи рентген исследования;
- для установления присутствия крови в полостях и кровоизлияний сбоку живота проводят лапароскопию;
- при помощи компьютерной томографии и МРТ обнаруживают участки некроза, наблюдают за состоянием других органов.
Лечение
Чаще всего пациент попадает в больницу на стадии токсемии. После проведенных исследований специалист составляет индивидуальное лечение деструктивного панкреатита. Чаще всего болезнь имеет непредсказуемое протекание, поэтому врач должен быть готов к разным вариантам развития патологии.
В условиях стационара проводятся следующие типы лечения:
- снятие болевого синдрома;
- ликвидация спазмов и воспалений протоков поджелудочной железы;
- профилактика воспалительных процессов;
- снятие интоксикации;
- терапия, направленная на улучшение работы сердца.
При отсутствии необходимого эффекта от медикаментозного лечения может быть показано хирургическое вмешательство.
Операция
Хирургическое вмешательство при деструктивном панкреатите помогает восстановить отток панкреатических ферментов и устранить некротический участок железы. Самым успешным считается пункционно-дренирующее лечение.
Операция назначается и в том случае, когда выявляется наличие камней, абсцессов или кист.
Пациенту устанавливается дренаж и производится удаление отмерших участков. Реже требуется резекция. Метод исполнения операции может быть пункционным или лапаротомическим (со вскрытием брюшной полости) и лапароскопическим, при помощи прокола. Такие операции проводятся не раньше пяти дней с начала развития болезни.
Диета
При диагностировании панкреатита в первые сутки назначается полный отказ от пищи, при этом больной должен употреблять большое количество воды. Она должна быть негазированной и чистой, постепенно воду можно заменить на отвар шиповника или морсы.
Через 3-5 дней в меню можно включить супы и каши на воде, а впоследствии расширить меню. Диета предполагает следующие правила:
- отказ от запрещенной еды: жирное, жареное, желтки яиц, соленое, копченое, газированные напитки, грибы, печеное и сладкое, кофе, шоколад.
- питание должно быть дробным — четыре-шесть раз в день, через каждые три часа;
- блюда должны готовиться при помощи тушения, запекания и отваривания.
Диетическое меню при деструктивном панкреатите разрешает употреблять:
- все виды блюд из отварных овощей;
- ягоды и фрукты;
- пюре;
- блюда из круп;
- вегетарианские супы;
- кисломолочные продукты с низким содержанием жира;
- нежирную рыбу;
- кисель, сладкий сок, чай.
Осложнения
Несвоевременное лечение болезни может привести к таким тяжелым последствиям:
- заболевание может перерасти в хроническую форму с ферментативной недостаточностью;
- снижение количества крови;
- шок;
- воспаление брюшины;
- внутренние кровотечения;
- гнойные образования;
- анемия;
- инфицирование крови;
- появление язв;
- закупорка венозных сосудов тромбом;
- разрастание соединительных тканей — фиброз.
Чаще всего встречаются гнойные воспаления, они появляются вместе с отмиранием тканей или через 1-2 недели.
Наиболее часто встречаются гнойные осложнения. Они могут развиваться параллельно с некрозом тканей или через 1-2 недели.
Прогноз
Острый деструктивный панкреатит — это опаснейшее заболевание поджелудочной железы, которое приводит к серьезным последствиям при отсутствии своевременного лечения. В запущенных случаях, без терапии патология приводит к летальному исходу.
К развитию болезни поджелудочной железы приводит неправильный образ жизни:
- перекусы на бегу;
- нездоровая пища;
- курение;
- прием алкогольных напитков;
- игнорирование инфекционных заболеваний в организме.
На исход патологии также влияют следующие факторы:
- степень воздействия ферментов на ткани;
- наличие местных и системных осложнений;
- возраст пациента;
- наличие сопутствующих болезней;
- величина очага некроза;
- своевременность операции.
Самый печальный прогноз наблюдается при таких симптомах:
- пожилой возраст, старше 50 лет;
- повышенное содержание уровня лейкоцитов в крови;
- сахарный диабет;
- высокая концентрация мочевины;
- высокая активность печеночных ферментов;
- обезвоживание.
В тяжелых случаях вероятность смерти повышается до 50 %. Ранняя терапия позволяет снизить риски и улучшить прогноз.
При своевременном обращении к специалисту панкреатит поддается успешному лечению. Для этого необходимо раз в полгода посещать гастроэнтеролога, который сможет вовремя выявить наличие каких-либо нарушений в организме и назначить необходимое лечение.
Источник
Существует немало опасных заболеваний, способных привести к летальному исходу, и одной из таких патологий является деструктивный панкреатит, или, как его называют иначе, панкреонекроз. Эта болезнь свойственна для поджелудочной железы, она тяжело поддаётся лечению и, как правило, является следствием длительного отсутствия необходимой терапии при воспалительном процессе данного органа. Согласно статистике, четверть случаев из ста известных заканчивалась смертельно. Именно потому так важно уделять своему здоровью внимание, вовремя обращаться за медицинской помощью и в целом знать ту весьма важную информацию, которая касается этиологии, клинической картины и методов лечения деструктивного панкреатита.
Деструктивный панкреатит — что это такое?
Воспаление поджелудочной железы (ПЖ), для которого характерно отмирание тканей органа без возможности их регенерации — это и есть панкреонекроз, или панкреатит деструктивного типа. Патологический процесс сопровождается разрушением клеточных структур, что неизбежно приводит к попаданию их содержимого в межклеточное пространство и провоцирует тем самым сильнейший отёк и самопереваривание органа. Под данным явлением в медицине и принято называть деструкцию. Панкреонекроз, кроме глобальных изменений ПЖ и её дисфункции параллельно становится причиной нарушения деятельности и других органов пищеварительной системы.
Чаще всего деструктивный панкреатит выступает логичным следствием воспаления поджелудочной: неправильное или несвоевременное лечение одного заболевания практически во всех случаях приводит к развитию другого. Данное обстоятельство сопровождается быстрым прогрессированием патологии, в результате чего изменения клеточных структур становятся попросту необратимыми — в этом и заключается основная опасность панкреонекроза. На усугубление ситуации обычно указывает ряд специфических признаков, и к наиболее серьёзным из них относится кома.
Код по МКБ-10
Так же, как и любое другое заболевание, деструктивный панкреатит зафиксирован в специальном медицинском справочнике, именуемом как «Международная классификация болезней». В классе «Болезни органов пищеварения» (К00-К93) выделен специальный раздел «Болезни желчного пузыря, желчевыводящих путей и поджелудочной железы» (К80-К87), в котором и имеется запись об остром панкреатите. В рамки этого заболевания включён абсцесс ПЖ, а также некроз острого и инфекционного характера. Шифр данной патологии К85.
Симптомы заболевания
Деструктивный панкреатит обрушивается на больного не сразу: как правило, человек, страдающий воспалением ПЖ, уже знаком с некоторыми из симптомов данного заболевания. Именно поэтому на начальном этапе не так просто определить, что является причиной беспокойства: панкреатит или же осложнённая форма этой болезни — панкреонекроз.
Всё же существует ряд специфических признаков, которые указывают на то, что заболевание приобрело более серьёзный характер. Специалисты выделяют триаду клинических проявлений, которые обычно сопровождают процесс отмирания клеток поджелудочной, — это сильная боль, рвота и диарея.
- Ошибочно полагать, что болевые ощущения при панкреатите и его более сложных формах локализуются только у правого подреберья. Нарушения в работе ПЖ могут сопровождаться болью справа, если поражению подверглась головка органа, слева, если очаги располагаются в хвосте, а также по центру, если воспалительный процесс затронул в основном тело поджелудочной. Нередко боли носят иррадирующий характер: их отдачу можно ощутить в область сердца, спины и даже плеча. Чаще всего они возникают вечером или в ночное время суток, при этом интенсивный болевой синдром может сохраняться довольно продолжительно, он незначительно утихает, если больной принимает положение лёжа и подгибает колени к животу и груди. В целом при панкреонекрозе болевые ощущения по своей выраженности могут быть разными: в 6 % случаев это умеренная боль, в 40 % — острая, в 45 % — сильная и нестерпимая, а в 10 % она становится причиной наступления шока.
- Вторым ярким симптомом начавшейся деструкции ПЖ выступает рвота, которая не приносит облегчения, а вместе с тем несёт особую опасность для организма, ведь она способна вызвать его обезвоживание. У отдельных пациентов наблюдается не только общее измождение, но и покраснение лица, что объясняется увеличением концентрации вазоактивных компонентов. И наоборот с наступлением состояния коллапса кожные покровы начинают заметно бледнеть. Повышение уровня эластазы, которым сопровождается деструктивный панкреатит, провоцирует массовое разрушение кровеносных сосудов, результатом чего становятся кровотечения пищеварительных органов. Свидетельством этого нередко выступают сине-фиолетовые пятна, появляющиеся на поверхности кожных покровов ягодиц, передней брюшной стенки или в околопупочной области.
- Третий признак усугубившегося течения заболевания — диарея, при панкреонекрозе она носит более выраженный характер, неустойчивый стул становится частым явлением, больного мучает вздутие, а также болевые ощущения, сопровождающие этот процесс.
Кроме того, заболеванию деструктивный панкреатит свойственны и некоторые общие симптомы:
- Лихорадка;
- Одышка;
- Тахикардия;
- Учащение пульса;
- Жёлтый оттенок лица и пожелтение склер;
- Потеря сознания.
Диагностика
Даже высококвалифицированный доктор не сможет поставить точный диагноз лишь по результатам беседы с пациентом или по оценке имеющейся клинической картины. Любое заболевание требует определённых медицинских исследований, которые помогут с точностью установить природу патологического явления. При наличии соответствующих симптомов можно лишь предположить, что у больного панкреатит, имеющий деструктивный характер, однако для того, чтобы подтвердить эти подозрения, понадобятся следующие методы диагностики:
- Общие анализы крови и мочи, а также определение уровня диастазы в моче;
- Биохимический анализ крови, необходимый для выяснения показателей амилазы, общего белка, липазы, креатинина, электролитов и билирубина;
- Гемостазиограмма — определение свёртываемости крови, уровня фибриногена, протромбина и АЧТВ;
- УЗИ брюшной полости, при котором повышенное внимание уделяется поджелудочной железе, а также тканям, её окружающим: устанавливается наличие отёчности и некротических очагов, исследуются контуры, структура, форма и размеры органа;
- Фиброгастродуоденоскопия — эндоскопический метод, позволяющий оценить состояние пищевода, желудка и тонкого кишечника, — необходим для исключения заболеваний данного органа, ведь симптомы расстройства ПЖ очень схожи с проявлениями патологий других органов пищеварительной системы;
- Компьютерная томография — способ исследования, который подразумевает дополнительное использование рентгеновских лучей; в ходе этой процедуры картинка выходит не плоскостной, как при обычном рентгене, а объёмной, что позволяет выяснить детали и получить больше сведений о патологии;
- Лапароскопия — малоинвазивная операция, которая проводится с использованием лапароскопа, присоединённого к видеокамере; в ходе выполнения брюшная полость надувается, наполняясь углекислым газом, за счёт чего хирурги получают доступ сквозь небольшой разрез ко всем необходимым органам; подобная диагностика имеет смысл для уточнения нюансов, которые в ходе исследования ПЖ по каким-либо причинам остались невыясненными.
Причины возникновения и развития болезни
Чаще всего панкреонекроз становится следствием запущенного панкреатита, однако есть ещё два фактора, которые в значительной степени влияют на развитие данного заболевания — это патологии желчевыводящих протоков, сопровождающиеся нарушением оттока желчи, а также систематическое злоупотребление алкогольными напитками. Спровоцировать болезнь могут и другие обстоятельства:
- Холецистит;
- Опухолевые образования желчного пузыря;
- Язва желудка или тонкого кишечника;
- Гельминтоз;
- Серьёзные заболевания вирусного или бактериального характера, охватывающие органы брюшной полости;
- Неудачно проведённые оперативные вмешательства на органах брюшной полости или ЖКТ;
- Длительный или необоснованный приём некоторых групп лекарственных препаратов.
В некоторых случаях развитию деструктивного панкреатита способствует чрезмерное употребление жирной, жареной и слишком острой пищи — рацион, состоящий из таких блюд, не приносит пользы организму, а лишь выводит его из строя, что, конечно, происходит не сразу, но с течением времени.
Формы и стадии развития
Специалисты различают 3 основные формы деструктивного панкреатита. Эта классификация зависит от того, какой из отягчающих факторов сопровождает заболевание. Так, выделяют:
- Панкреонекроз с сопутствующей ему токсемией — явление характеризуется усиленной выработкой токсинов, происходящей в отмерших клетках органа и влекущей за собой дальнейшее распространение отравляющих веществ по кровеносному руслу; при токсемии наблюдаются такие симптомы, как частая рвота, диарея, повышение температуры тела;
- Деструктивный панкреатит с наличием абсцесса, представляющего собой гнойное образование, которое может располагаться не только в пределах ПЖ, но и в близлежащих с ней органах;
- Формирование гнойных изменений, локализация которых может также наблюдаться как в поджелудочной, так и в забрюшинной области.
Деструктивный панкреатит проходит 3 стадии своего развития, для каждой из которых характерны свои изменения и соответствующие реакции организма на воспалительный процесс, который происходит в поджелудочной. Рассмотрим их.
- Первая – ферментативная. В течение данного этапа в паренхиме ПЖ происходит активный процесс отмирания клеток, обычно он длится не более 72 часов, по истечении которых может наступить незначительное состояние покоя с полным исчезновением симптоматики. Нередко подобная ситуация вводит больного в заблуждение, у него прекращаются мысли о том, что в организме имеют место какие-то нарушения, а потому визит к врачу откладывается.
- Вторая стадия – реактивная. Она является промежуточным этапом и берёт своё начало со второй недели развития некротического процесса. Омертвление клеток и тканей по-прежнему продолжается, кроме того, это явление имеет прогрессирующий и стремительно нарастающий характер.
- Третья стадия – секвестрационная. Данный период наступает примерно с 20-го дня от начала панкреонекроза. Обычно секвестрация развивается в соответствии с одним из тремя событий:
- Перипанкреатический инфильтрат рассасывается, после чего наступает выздоровление пациента — такой благоприятный исход возможен лишь в том случае, если больной обратился за помощью своевременно (это 35 %);
- Асептическая секвестрация продолжает прогрессировать: некротизированная область отторгается от тканей ПЖ, также возможно образование кисты, но без нагноений (такой расклад наблюдается у трети пациентов с диагнозом деструктивный панкреатит);
- Скопление гнойного содержимого в органе, что чревато самыми плачевными последствиями (подобное случается у 30-35 % больных).
Лечение заболевания
Лечение больных с диагнозом деструктивный панкреатит осуществляется только в условиях стационара. Чаще всего в больницу пациент попадает тогда, когда болезнь находится на первой стадии, то есть при наличии токсемии организма. Первое, с чем сталкивается больной, — промывание желудка холодной водой с последующим голоданием, занимающим не менее 3-х дней, а также прохождение всех исследований: как лабораторных, так и инструментальных — это крайне необходимо для подтверждения этиологии болезни.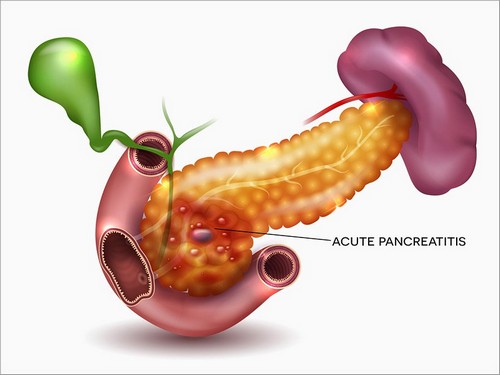
Сталкиваясь с панкреонекрозом, медики всегда готовы к самому разному развитию событий и первым делом, что они предпринимают — направляют комплекс лечебных мероприятий на инактивацию ферментов ПЖ. При нарушении оттока желчи в поджелудочной производится очищение, кроме того, осуществляется введение обезболивающих препаратов.
Очень важно вывести из организма цитотоксины и излишнее количество ферментов, для этого методом форсированного диуреза проводится детоксикация — внутриартериальное и внутривенное введение медикаментов, которые провоцируют постоянное мочеиспускание. Это неоднократная процедура, в некоторых случаях она может продолжаться порядка недели.
В том случае, если брюшная полость больного содержит жидкость с кровянистыми примесями, ставится вопрос о проведении лапароскопического диализа. Данный метод заключается в установке дренажа, через который патологическое содержимое выводится наружу. Кроме того, благодаря такой системе становится возможным введение специального раствора, состоящего из обезболивающего препарата новокаина, антибиотиков и хлорида натрия. Процедура актуальна до тех пор, пока жидкость не обретёт прозрачность, а концентрация амилазы в ней не уменьшится в разы. Если интоксикация организма носит агрессивный характер и при этом стремительно нарастает, осуществляется гемосорбция, то есть очищение крови.
При условии правильно проведённого лечения и отсутствии ожидаемых результатов единственно возможным способом оказывается хирургическая операция. Оперативное вмешательство предполагает иссечение некротических очагов ПЖ, после его осуществления больному назначают курс антибактериальных препаратов, основная роль которых — предотвратить заражение различного рода инфекциями.
Одной из главных составляющих реабилитационного периода, выступает лечебная диета. Несоблюдение диетического питания обычно не даёт положительных результатов по улучшению состояния здоровья даже при условии приёма медикаментов, назначенных специалистами.
Прогноз
Деструктивный панкреатит — довольно серьёзное заболевание, которое может сопровождаться целым рядом осложнений. К таковым относится:
- Тяжёлая дыхательная недостаточность;
- Формирование кист, абсцессов и свищей;
- Развитие желтухи;
- Внутренние кровотечения;
- Почечная недостаточность;
- Коллапс — резкое падение АД;
- Сепсис;
- Перерождение клеточных структур в рак.
Появление любого из этих факторов не только определяет дальнейшую схему лечения, но и в значительной степени влияет на прогноз самого заболевания. Исход начавшегося воспалительного процесса зависит также и от того, насколько быстро больной обратился за медицинской помощью. Панкреонекроз — это опасная и не терпящая промедления патология, которая имеет свойство развиваться стремительным образом. Тотальное поражение ПЖ при отсутствии экстренных лечебных мер чревато смертельным исходом.
Диета при деструктивном панкреатите
Соблюдение правильного питания при воспалении ПЖ деструктивного характера — одна из составляющих лечебного процесса, направленного на выздоровление больного. Диету для пациента составляет гастроэнтеролог или диетолог, акцент делается на продуктах, богатых микро- и макроэлементами, а также витаминами — это необходимо для скорейшего восстановления организма. Кроме того, обязательным условием является включение в рацион только тех продуктов, которые легко перевариваются кишечником и вместе с тем не повышают выработку ферментов ПЖ. Предпочтение отда?