Что такое реактивный гепатит и панкреатит
Реактивный панкреатит – острый асептический воспалительный процесс в поджелудочной железе, возникший на фоне патологии пищеварительного тракта и других внутренних органов, характеризующийся быстрым регрессом симптоматики после начала лечения. В клинической картине преобладают опоясывающая боль в животе, тошнота, рвота, изжога, повышенный метеоризм, лихорадка и явления интоксикации. В диагностике большое значение имеют анамнестические данные и физикальное обследование, рентгенологические и ультразвуковое исследования, ЭГДС. Лечение консервативное, включает назначение диеты, спазмолитиков и анальгетиков, ферментных препаратов.
Общие сведения
Реактивный панкреатит является своеобразной реакцией поджелудочной железы на заболевания пищеварительного тракта, погрешности в диете, отравления, аллергии и т. д. В 30-50% случаев причиной повышенной реактивности ПЖ является желчнокаменная болезнь, чаще поражающая женщин – именно поэтому реактивным панкреатитом страдает преимущественно женская часть населения. Кроме того, к вторичному поражению поджелудочной железы может приводить разнообразная патология печени, желудка, кишечника, системные заболевания, отравления и интоксикации. Нередко повышенная реактивность поджелудочной железы отмечается у детей на фоне хронических гастродуоденитов. Отличительной чертой данной формы панкреатита является быстрое появление симптомов после воздействия провоцирующего фактора и такой же быстрый их регресс после начала лечения и соблюдения диеты.
Реактивный панкреатит
Причины
Причины реактивного панкреатита могут быть самыми разнообразными: заболевания пищеварительного тракта (вирусные гепатиты, желчнокаменная болезнь, калькулезный холецистит, обострение хронического гастрита, цирроз печени, дискинезия желчевыводящих путей, кишечные инфекции), травмы живота, злоупотребление спиртными напитками, погрешности в питании, прием некоторых медикаментов, системные и инфекционные заболевания, отравления бытовыми и промышленными ядами, грибами и др. Большой проблемой для хирургов является развитие ятрогенного реактивного панкреатита после эндоскопических вмешательств на желчевыводящих путях (ЭРХПГ).
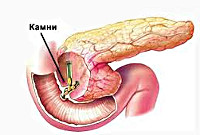
В основе патогенеза лежит преждевременная активация ферментов поджелудочной железы с повреждением ее паренхимы. Наиболее частой причиной, приводящей к застою панкреатического сока в главном протоке ПЖ, является холелитиаз. При желчнокаменной болезни мелкие конкременты (менее 4 мм), попадая в общий желчный проток и дуоденальный сосочек, вызывают их раздражение и спазм. С течением времени постоянное спазмирование холедоха и сфинктера Одди приводит к развитию стриктур и стеноза общего желчного протока. Это может закончиться обтурацией указанных структур более крупными желчными камнями и возникновением застоя панкреатических соков в общем панкреатическом протоке. Гипертензия в протоках поджелудочной железы рано или поздно приводит к повреждению ее ацинусов; ацинарные клетки становятся уязвимыми для протеолитического воздействия собственных ферментов.
Если на фоне холелитиаза у пациента имеется хронический гастродуоденит, язвенная болезнь желудка и ДПК – риск развития реактивного панкреатита многократно возрастает. Хронический воспалительный процесс в двенадцатиперстной кишке может приводить к возникновению папиллита и ретроградному забросу кишечного сока в протоки поджелудочной железы. В результате возможна преждевременная активация ферментов поджелудочной железы в ее тканях. Собственные панкреатические ферменты начинают разрушать паренхиму железы, активируются провоспалительные биохимические процессы, а продукты распада в большом количестве попадают в кровоток, приводя к значительному отеку поджелудочной железы и явлениям интоксикации.
Симптомы реактивного панкреатита
Клиническая картина реактивного панкреатита обычно развивается в течение нескольких часов после воздействия провоцирующего этиологического фактора. К симптомам основного заболевания присоединяются признаки поражения поджелудочной железы. Пациента беспокоит сильная опоясывающая боль (в верхних отделах живота и подреберьях, иррадиирует в спину и лопатки), усиливающаяся после приема пищи. Боль при реактивном панкреатите выражена не так сильно, как при других формах острого воспалительного процесса в ПЖ. Отмечаются жалобы на метеоризм, изжогу, отрыжку. Болевой синдром сопровождается диспепсическими явлениями: тошнотой, переходящей в рвоту с примесью слизи и желчи. Так как рвота приводит к повышению внутрибрюшного и внутрипротокового давления, боль в животе после рвоты может усиливаться.
Если пациент вовремя не обратился к гастроэнтерологу и не начал лечение на ранних стадиях реактивного панкреатита, состояние может значительно ухудшиться за счет массивного попадания протеолитических ферментов в кровоток: нарастают явления интоксикации, температура повышается до фебрильных цифр, кожные покровы становятся бледными и холодными, беспокоит тахикардия и артериальная гипотензия. Пациенты с тяжелым течением реактивного панкреатита требуют госпитализации в отделение гастроэнтерологии.
Диагностика
При появлении первых признаков реактивного панкреатита проводится ряд клинических и биохимических анализов: общего анализа крови и мочи, коагулограммы, уровня ферментов поджелудочной железы в крови и моче, эластазы крови, общего белка и кальция. Обычно отмечается повышение уровня амилазы и ингибитора трипсина в крови и моче при нормальных уровнях липазы и трипсина. Возможно повышение уровня эластазы крови в первые несколько суток заболевания.
На развитие реактивного панкреатита указывает обострение хронической патологии пищеварительного тракта в анамнезе, наличие других этиологических факторов у пациента. В процессе физикального осмотра обращает на себя внимание тахикардия, артериальная гипотензия, бледность кожи и слизистых. Пальпация живота болезненная в верхних отделах, определяется положительный симптом Мейо-Робсона (болезненность в левом реберно-позвоночном углу). Живот обычно поддут, но мягкий, симптомы раздражения брюшины отрицательные.
УЗИ органов брюшной полости, особенно прицельное исследование поджелудочной железы и желчных путей является наиболее безопасным и достаточно информативным методом диагностики реактивного панкреатита. Данный метод позволяет выявить конкременты в общем желчном протоке, отек и увеличение размеров ПЖ. Для уточнения диагноза и более детальной визуализации патологического очага может потребоваться проведение обзорной рентгенографии органов брюшной полости, компьютерной томографии (золотой стандарт диагностики панкреатитов) и МСКТ органов брюшной полости. Эндоскопическая РХПГ и холедохоскопия при реактивном панкреатите должны проводиться только по строгим показаниям (доказанная обтурация холедоха конкрементом); заменить эти исследования с успехом может магнитно-резонансная томография поджелудочной железы и желчевыводящих путей, которая позволит визуализировать конкременты, определить их размеры и локализацию.
Ангиография чревного ствола при реактивном панкреатите указывает на повышенную васкуляризацию ткани поджелудочной железы. Эзофагогастродуоденоскопия в остром периоде реактивного панкреатита показана всем пациентам, так как позволяет не только диагностировать сопутствующую патологию, но и при необходимости провести эндоскопическое восстановление проходимости дуоденального сосочка. Лапароскопия требуется только при тяжелом течении реактивного панкреатита, при диагностических затруднениях.
Лечение реактивного панкреатита
Лечение реактивного панкреатита направлено на купирование отека и воспаления поджелудочной железы, снятие интоксикации, восстановление нормальной секреции панкреатических соков. Успешная терапия реактивного панкреатита невозможна без устранения этиологического фактора, поэтому большое внимание уделяется лечению основного заболевания.
В остром периоде реактивного панкреатита показано полное лечебное голодание в течение одних-двух суток. В этот промежуток времени разрешается употреблять только воду и настои противовоспалительных трав. При легком течении реактивного панкреатита голодание может и не понадобиться, в этом случае назначают диету, богатую углеводами, с ограничением белка и жиров. Целью диеты является создание покоя для поджелудочной железы, снижение выработки панкреатических ферментов. Для этого нужно питаться дробно, пища должна быть измельчена, поступать в желудок маленькими порциями. С целью дезинтоксикации рекомендуется употреблять много жидкости.
Из лекарственных препаратов назначают ферменты поджелудочной железы (панкреатин), обезболивающие препараты (при легком течении реактивного панкреатита – нестероидные противовоспалительные, при тяжелом их дополняют наркотическими анальгетиками), спазмолитики (дротаверин, платифиллин), средства для снижения метеоризма. Для снятия боли при реактивном панкреатите нельзя использовать морфин, так как он провоцирует спазм большого дуоденального сосочка и усиливает протоковую гипертензию.
Если развитие реактивного панкреатита обусловлено холелитиазом или патологией сфинктера Одди, возможно использование эндоскопических процедур для его устранения: эндоскопического удаления конкрементов главного панкреатического протока и холедоха во время ЭРХПГ, папиллотомии.
Прогноз и профилактика
Прогноз при неосложненном течении реактивного панкреатита благоприятный, обычно после начала лечения все симптомы быстро регрессируют. Профилактика данной патологии заключается в своевременной диагностике и лечении заболеваний, которые могут привести к развитию реактивного панкреатита, а также в соблюдении принципов рационального питания, отказе от вредных привычек (курения, злоупотребления спиртными напитками).
Источник
Реактивный гепатит – вторичное диффузное поражение печени, характеризующееся развитием дистрофически-воспалительных процессов в паренхиме на фоне заболеваний органов пищеварения и других систем, воздействия радиации, ожогов и т. д. Клинически проявляется умеренной симптоматикой: слабостью, утомляемостью, снижением аппетита, тяжестью в правом подреберье, гепатомегалией; редко – иктеричностью кожи и слизистых, спленомегалией. Диагностика направлена на исключение гепатита другой этиологии: проводятся анализы на вирусные гепатиты, биохимические и инструментальные исследования, пункционная биопсия печени. Терапия заключается в лечении основной патологии.
Общие сведения
Реактивный гепатит представляет собой сложную проблему для многих гастроэнтерологов, так как является вторичным заболеванием, возникающим на фоне другой тяжелой патологии, и по своей сути – диагнозом исключения. Реактивные изменения в печени характерны для многих заболеваний, в особенности для поражения тех органов, которые расположены в непосредственной близости от печени. Диагностика и терапия реактивных гепатитов сводится к выявлению и лечению основного заболевания. Встречается эта патология довольно часто, но недостаточные знания терапевтов обусловливают гипердиагностику специфических гепатитов (вирусных, токсических, аутоиммунных, алкогольных, лекарственных и др.), а соответственно – назначение неправильного и избыточного лечения. При постановке правильного диагноза и излечении основной патологии изменения в печени быстро регрессируют.
Многими исследователями в области гепатологии уже давно ведутся дискуссии касательно места реактивного гепатита в классификации хронических поражений печени. Установлено, что реактивный гепатит является синдромологическим состоянием, при котором поражается не столько паренхима, сколько мезенхимальные элементы печени. Реактивные гепатиты диагностируются не менее чем в 40% случаев.
Реактивный гепатит
Причины
К развитию реактивного гепатита может приводить множество заболеваний пищеварительного тракта (язвенная болезнь желудка и ДПК, состояния после резекции желудка (в том числе демпинг-синдром), рак желудка, заболевания желчевыводящих путей и поджелудочной железы, неспецифический язвенный колит и пр.) и других систем (ревматизм, узелковый периартериит, ревматоидный артрит, системная красная волчанка, склеродермия, дерматомиозит, синдром Шегрена, эндокринопатии, гемолитическая анемия).
Кроме того, инициировать вторичный гепатит могут различные бактериальные и вирусные инфекции, протозойные поражения и гельминтозы; интоксикации, обширные ожоги, операции на печени (в том числе биопсии), гранулематозы. В 1987 году было доказано, что реактивный гепатит развивается у пациентов с онкопатологией еще до того, как произойдет метастазирование опухоли в печень. Кроме того, ранние стадии токсического и лекарственного гепатита некоторыми авторами рассматриваются также в качестве реактивного.
В основе патогенеза заболевания лежит нарушение дезинтоксикационной функции печени в отношении антигенов и различных токсических веществ, попадающих в ее ткани с кровотоком. При этом развиваются портальные (отек и расширение портальных трактов с некрозами отдельных гепатоцитов) или лобулярные (некрозы паренхимы, локализованные вокруг центральной вены) повреждения ткани печени, очаговая белковая и жировая дистрофия. Гистологические изменения при реактивном гепатите минимальные, что свидетельствует в пользу его доброкачественного течения и полной обратимости процесса.
При поражении поджелудочной железы и желчевыводящих путей основное значение в патогенезе реактивного гепатита имеет нарушение гидролиза и усвоения белков, связанное с угнетением панкреатической внешнесекреторной функции, а также попадание продуктов распада поджелудочной железы с током крови в печень. При наличии инфекции желчевыводящих путей развитие реактивного гепатита обычно обусловлено попаданием бактерий в паренхиму печени как гематогенным, так и восходящим путем. Кроме того, застой желчи приводит к холестазу, что усугубляет патологические изменения в печени. Тем не менее, устранение причины реактивного гепатита в этом случае (холецистэктомия) приводит к спонтанному регрессу явлений реактивного гепатита. По морфологической классификации реактивные гепатиты относят к заболеваниям с минимальной активностью воспалительного процесса и фиброза.
Симптомы реактивного гепатита
Неспецифический реактивный гепатит у многих пациентов протекает абсолютно бессимптомно, а у остальных имеет стертую клинику, маскирующуюся симптомами основного заболевания. Клиническая картина реактивного гепатита развивается более чем у 97% больных, страдающих желчнокаменной болезнью, в 40% случаев панкреатита, у большинства пациентов с язвенной болезнью желудка и ДПК, у 74% больных ревматоидным артритом.
При развитии реактивного гепатита жалобы чаще всего обусловлены интоксикацией, тяжелыми общими заболеваниями, воздействием радиации, патологией соединительной ткани. К общим жалобам относят слабость, повышенную утомляемость, тошноту, отсутствие аппетита, боли и тяжесть в правом подреберье, перепады настроения и раздражительность. Из местных симптомов чаще всего отмечается увеличение размеров печени, реже – иктеричная окраска кожных покровов и слизистых оболочек, спленомегалия.
Диагностика
При первых признаках реактивного гепатита пациента следует направить к гастроэнтерологу. Данный специалист сможет провести дифференциальную диагностику с первичными органическими заболеваниями гепатобилиарного тракта, установить вторичный характер поражения печени, назначить необходимые для подтверждения диагноза обследования. Учитывая тот факт, что реактивный гепатит — это диагноз исключения, задачей гастроэнтеролога является назначение необходимого спектра обследований для выявления основной патологии. В первую очередь, проводят биохимические пробы печени, УЗИ органов брюшной полости, УЗИ печени и желчного пузыря, обзорную рентгенографию и МСКТ органов брюшной полости. Обязательно определяются маркеры вирусного, алкогольного и аутоиммунного гепатитов для их исключения.
После установления основного диагноза проводится пункционная биопсия печени, позволяющая подтвердить вторичный характер поражения печени при реактивном гепатите, а также оценить уровень активности воспалительного процесса в паренхиме. Для этого используется индекс гистологической активности, учитывающий наличие перипортальных и внутридольковых фокальных некрозов гепатоцитов, воспалительных инфильтратов в портальных трактах, фиброза паренхимы печени. В клинической практике используется оценка активности реактивного гепатита в зависимости от уровня АЛТ (градация от трех до десяти норм). В пробах печени может отмечаться умеренная гипербилирубинемия, диспротеинемия, незначительное повышение уровня АЛТ, АСТ, ЩФ. Для установления степени фиброза используется фиброэластография.
Лечение реактивного гепатита
Основным направлением терапии при выявлении данного заболевания является лечение основной патологии. Обычно на фоне плановой консервативной терапии происходит быстрый регресс симптомов поражения печени. На время лечения желательно исключить выраженные физические нагрузки, соблюдать режим питания и распорядок дня, избегать стрессов, исключить использование гепатотоксичных лекарственных препаратов. Достаточно часто при выявлении реактивного гепатита назначается дезинтоксикационная терапия, гепатопротекторы, сорбенты и витаминные препараты, однако многие исследования в области гастроэнтерологии указывают на нецелесообразность подобного лечения при вторичном реактивном гепатите.
Прогноз и профилактика
Прогноз неспецифического реактивного гепатита обычно благоприятный – морфологические изменения паренхимы печени практически никогда не достигают выраженной степени, а на фоне лечения основного заболевания, приведшего к реактивному гепатиту, происходит очень быстрый регресс патологических изменений. Однако следует помнить о том, что реактивный гепатит является благодатной почвой для развития первичных заболеваний печени – гепатиты вирусной, алкогольной и лекарственной этиологии быстро прогрессируют на фоне реактивных изменений печени. Кроме того, реактивный гепатит предрасполагает к быстрому развитию цирроза печени при возникновении этих заболеваний.
Специфическая профилактика реактивного гепатита не разработана. Вторичная профилактика включает в себя своевременное выявление и лечение патологии, на фоне которой может развиться данное заболевание.
Источник


