Что такое послеоперационный панкреатит
После операций,
произведенных на органах брюшной полости
(на самой железе, резекция сигмовидной
кишки, спленэктомия, аппендикулярный
перитонит и др.), острый панкреатит у
детей возникает чаще, чем диагностируется.
Обычно панкреатит развивается при
непрямой операционной травме вследствие
нарушения кровотока и микротромбозов
в лод-желудочной железе из-за нарастающего
токсикоза, травматичных манипуляций
на брыжейке, пареза кишечника. Приведенные
причины не могут являться единственным
этиологическим фактором в развитии
острого панкреатита, Определенную роль
играет, по всей видимости, наследственная
предрасположенность к появлению этого
осложнения, связанная с индивидуальными
особенностями строения большого сосочка
двенадцатиперстной кишки и кровоснабжения.
Клиническая
картина. Острый
послеоперационный панкреатит развивается
на 2—6-й день после хирургического
вмешательства. Его клиническая картина
не имеет характерных особенностей и
обычно сочетается с проявлениями других
осложнений послеоперационного периода,
а также маскируется применяемыми
лекарственными средствами или проводимыми
лечебными мероприятиями. Вместе с тем
внимательное наблюдение за ребенком и
определенная настороженность в отношении
возможности развития этого осложнения
позволяют правильно трактовать симптомы.
Панкреатит обычно
возникает в тот период, когда общее
состояние ребенка несколько улучшается.
На фоне улучшения больной начинает
жаловаться на усиление болей в животе,
которые носят постоянный характер. Дети
младшего возраста не локализуют бодь
или указывают на область операционной
раны. Старшие более точно определяют
ее локализацию— в верхних отделах
живота, левом подреберье. Общее состояние
заметно ухудшается Ребенок беспокойно
спит, появляется рвота застойным
содержимым. Язык обложен, суховат. Живот
вздувается в надчревной области Плохи
отходят газы, стула нет. Уменьшается
количество мочи. Температура тела
повышается, иногда до высоких показателей.
Пульс
частый, одышка. Пальпация живота
болезненна в верхних отделах, но этот
симптом обычно мало помогает диагностике,
так как ребенок сопротивляется осмотру
из-за болей в,
области
операционной раны. Перкуторно выявляется
тимпанит, иногда может быть незначительное
притупление в отлогих местах.
Отмечаются
лейкоцитоз до (15—20) х 10 9/л,
нейтрофилез со сдвигом в формуле влево,
повышение СОЭ, гипокальциемия, уменьшение
количества альбуминов и увеличение
глобулинов; красная кровь не изменяется.
При
легкой форме панкреатита у детей хирург
обычно не придает значения некоторому
ухудшению общего состояния больного и
появившимся нерезко выраженным симптомам.
Осложнение остается нераспознанным,
однако прогноз, как правило, благоприятный
благодаря активному лечению основного
заболевания (жидкостная терапия, щадящая
диета, обезболивающие средства,
эпидуральная блокада и др.). В тяжелых
случаях неожиданное ухудшение состояния
должно натолкнуть лечащего врача на
мысль о развивающемся панкреатите.
Особую настороженность вызывают
появляющиеся у ребенка нарушения психики
(ферментная интоксикация)—делирий,
галлюцинации и др., Наибольшее значение
для диагностики имеют данные об активности
трипсина и амилазы в крови, амилазы в
моче, определяемые в динамике. Необходимо
учитывать, что возникновение отечной
формы панкреатита в послеоперационном
периоде может указывать на тяжелое
течение основного заболевания. В таких
случаях мы наблюдали в дальнейшем
развитие оментита при перитоните,
эвентрацни после инвагинации кишечника
и т. д.
Дифференциальную
диагностику проводят
с другими осложнениями послеоперационного
периода.
Послеоперационный
перфоративный
перитонит или
недостаточность швов анастомоза
проявляется быстро нарастающими
известными симптомами этого осложнения.
Помогают дифференциальной диагностике
обзорные рентгенограммы брюшной полости,
на которых при перфорации в большинстве
случаев можно выявить свободный газ
под диафрагмой. Исследование крови и
мочи на активность амилазы позволяет
уточнить диагноз. При невозможности
исключения перитонита показана срочная
релапаротомия.
Спаечно-паретическая
непроходимость развивается
постепенно, на фоне тяжелого общего
состояния и постоянных болей в животе;
стула нет, газы не отходят. Живот вздут
и напряжен во всех отделах, видны
перерастянутые петли Тонкой кишки.
Рвота частая, обильная, с застойным
содержимым, чего обычно не наблюдается
при послеоперационном панкреатите.
Сомнения разрешаются лабораторными
исследованиями и динамическим наблюдением.
Послеоперационное
внутрибрюшное
кровотечение сопровождается
коллаптоидным состоянием, что при
возникновении панкреатита наблюдается
в редких случаях. Дифференциальную
диагностику проводят, принимая во
внимание общеизвестные симптомы
кровотечения
и данные лабораторных
исследований. В сложных случаях прибегают
к микролапаротомии с применением
методики ^шарящего катетера».
Следует подчеркнуть,
что выявленное при лабораторном
исследовании увеличение активности
амилазы и липазы является у детей одним
из достоверных данных, свидетельствующих
о присоединении послеоперационного
панкреатита.
Лечение.
При
диагностированном послеоперационном
панкреатите проводят, как правило,
консервативное лечение. Больному следует
продолжить или назначить продленную
эпидуральную анестезию, отменить
кормление через рот, адекватно вводить
жидкость внутривенно и др. Особенно
важно немедленно применить в максимальных
дозах траси-лол или контрикал. Обычно
подобное лечение приводит к улучшению
общего состояния, снижению активности
амилазы и трипсина в крови, что позволяет
воздержаться от ревизии поджелудочной
железы.
Если
при неясном диагнозе хирург решается
на пробную релапарото-мию и во время
вмешательства не находит подозреваемого
осложнения (спаечная непроходимость,
недостаточность анастомоза, кровотечение
и др.), и при этом в брюшной полости
имеется геморрагический выпот, то
следует думать о панкреатите. Жидкость
срочно посылают в лабораторию для
исследования на активность амилазы. Не
разрушая имеющихся спаек, производят
ревизию сальниковой сумки и осматривают
поджелудочную железу. Чаще всего
обнаруживают отек, реже — геморрагический
некроз. Хирургическая тактика такая
же, как при идиопатическом панкреатите.
При дальнейшем
ведении больного необходимо проводить
лечение и основного заболевания, и
острого панкреатита.
Для
предупреждения послеоперационного
панкреатита лапаротомия, производимая
с травматичными манипуляциями на органах
брюшной полости либо на фоне перитонита,
должна в послеоперационном периоде
«прикрываться» продленной эпидуральной
блокадой для обеспечения физиологического
покоя поджелудочной железе. У детей,
поступающих на лапаротомию в тяжелом
состоянии из-за основного или сопутствующего
заболевания, контролируют активность
амилазы в крови и моче перед операцией
и после нее. При повышенной активности
амилазы целесообразно в пред- и
послеоперационное лечение включить
ингибиторы протеаз и контролировать
активность амилазы в ближайшие 3—4 дня
послеоперационного периода. Можно
предположить, что однократный подъем
активности амилазы в крови и моче у
оперированного ребенка не является
патогномоничным показателем патологических
изменений в поджелудочной железе, однако
указывает на индивидуальную «ранимость»
железы и повышение давления в ее
внутрипротоковой системе. При лечении
таких больных в послеоперационном
периоде необходимо настойчиво
предупреждать парез кишечника, расширять
энтеральное питание с ограничением
углеводов и постоянно контролировать
активность амилазы в крови и моче.
Источник
Библиографическое описание:
Ибадильдин А. С., Джакашева Ж. А., Апырбаев О. Н. Современные принципы диагностики и лечения послеоперационного панкреатита // Молодой ученый. 2015. №11. С. 655-658. URL https://moluch.ru/archive/91/19574/ (дата обращения: 22.01.2020).
Актуальность: быстрый темп развития компьютерных технологий в медицине и новейших методов обследования пациентов позволяет нам в кратчайшие сроки установить диагноз послеоперационных осложнений. Одним из таких осложнений является послеоперационный панкреатит.
В большинстве случаев послеоперационный панкреатит развивается в первые 3–4 суток после операции. Частота данного осложнения после лапаротомий составляет 0,7–25,6 %, а при операциях на поджелудочной железе возрастает до 32,7–50 % (Б. И. Альперович 1991 г., Р. В. Вашетко с соавт.) [1].
Клиника послеоперационного панкреатита вариабельна, каких-либо патогномоничных симптомов не имеет. Этим объясняется постоянный поиск новых, информативных методов распознавания его [2].
Выявление гомеостазиологических нарушений, их коррекция, своевременная релапаротомия предопределяют исход заболевания больных послеоперационным панкреатитом и являются актуальными проблемами [3].
Летальность при послеоперационном панкреатите остается высокой — 24,5 %, а при деструктивных формах достигает 50–60 % и не имеет тенденции к снижению (Р. В. Вашетко).
Цель исследования: оптимизировать алгоритм диагностики, лечения послеоперационного панкреатита и определить оптимальные сроки релапаротомии для снижения летальности.
Задачи:
— изучить частоту развития панкреатита после операции на органах брюшной полости,
— выявить частоту клинико-лабораторных проявлений послеоперационного панкреатита,
— определить значимость неинвазивных и малоинвазивных методов диагностики послеоперационного панкреатита,
— определить необходимость и оптимальные сроки релапаротомии,
— разработать эффективные способы санации брюшной полости.
Материалы и методы. Мы проанализировали результаты лечения 6689 больных оперированных в военном госпитале г. Алматы с 1982 по 2012 гг. по поводу заболеваний и травм органов брюшной полости.
Операции были проведены на следующих органах: поджелудочной железе — 253(10 случаев послеоперационного панкреатита — 4 %), желудке и двенадцатиперстной кишке — 1268 (24 случая — 1,9 %), билиарном дереве — 3152 (28 случаев — 0,9 %), печени — 1231 (3 случая — 0,2 %), селезенке и прочих органах — 785 (6 случаев — 0,8 %) (см. Диаграмма 1).
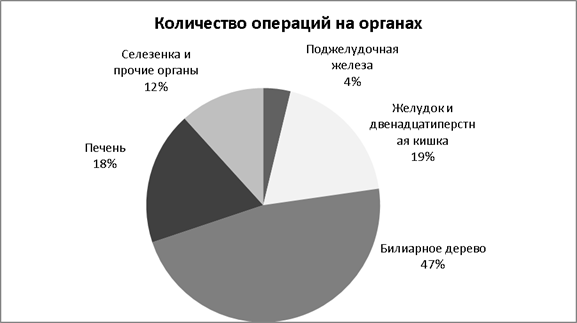
Рис. 1.
Послеоперационный панкреатит развился у 71 больного (1,1 %). Мужчин — 59 (83 %), женщин — 12 (17 %). Возраст больных колеблется в пределах от 25 до 74 лет.
Клинически, лабораторно и УЗИ-подтвержденный послеоперационный панкреатит возник на 3–4 сутки, только у 8 человек на 7–8 сутки. Клиническая картина его характеризовалась скудностью и непостоянством симптоматики.
Частыми клиническими проявлениями были: боль в верхних отделах живота — 68 (95,8 %); тахикардия — 64 (90 %); парез кишечника, не поддающийся лечению — 52 (73,2 %); рвота — 47 (66,2 %); гипертермия — 38 (53,5 %); напряженный мышечный дефанс в эпигастрии — 33 (46,5 %); иктеричность кожи — 28 (39,4 %); положительный симптом Щеткина-Блюмберга — 25 (35,2 %); коллапс — 12 (16,9 %); психоз — 12 (16,9 %); икота — 10 (14 %) (см. Диаграмма 2).
В общем анализе крови отмечался выраженный лейкоцитоз в 62 (81,3 %) случаях, сдвиг лейкоцитарной формулы влево в 30 (42,3 %) случаях, токсическая зернистость лейкоцитов в 22 (31 %) случаях. Биохимический анализ крови показал гипербилирубинемию за счет прямой фракции у 25 (35 %) пациентов, повышение уровня АЛТ и АСТ у 21 (30 %), гипергликемию у 15 (21 %) и повышение амилазы у 32 (45 %) пациентов. Диастазурия имелась в 35 (49 %) случаях, но только у 23 (32 %) больных достигла значительных цифр.
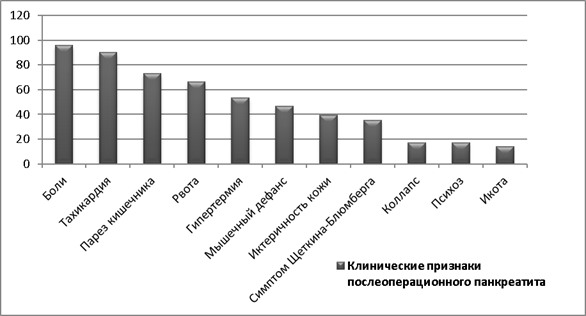
Рис. 2.
Вышеперечисленный симптомокомплекс показывает глубину гомеостатических нарушений и не является патогномоничным для данного осложнения. Для облегчения постановки диагноза, мы выделили основные симптомы, такие как: боли в верхних отделах живота, выраженный парез кишечника, тахикардия, гипертермия. Значительную роль в диагностике сыграла диастазурия и использование специальных методов исследования. При рентгенологическом обследовании у 32 (45 %) больных выявлены косвенные признаки панкреатита: вздутие поперечно-ободочной кишки, левосторонний реактивный плеврит, симптом «дежурной кишки», симптом «вырезанной кишки», симптом «отсеченной ободочной кишки». Ультразвуковое исследование позволяет выявить увеличение размеров, размытость контуров поджелудочной железы, наличие выпота в сальниковой сумке. После операции на органах верхнего отдела брюшной полости не всегда удается визуализировать поджелудочную железу: из 68 обследованных больных ценная информация получена у 41. Наиболее информативными являются компьютерная томография и диагностическая видеолапароскопия.
В клинике мы начинаем лечение с функционального покоя поджелудочной железы: декомпрессии желудка, локальной гипотермии, парентерального, а в последние годы и энтерального питание. Проводим коррекцию нарушений гемостаза, детоксикацию, улучшение реологии крови, купирование проявлений синдрома системного воспалительного ответа. Широко используем управляемую гемодилюцию с форсированным диурезом [4].
Особое значение мы придаем мероприятиям по блокированию повреждающего воздействия ферментативного токсического экссудата, играющего важную роль на ранних стадиях тяжелого послеоперационного панкреатита и применению различных методик выведения токсических компонентов из тканевых депо.
При проведении курса интенсивной консервативной терапии у 49 (69 %) из 71 больных отмечалось субъективное и объективное улучшение состояния через 36–48 часов от начала лечения: купировались признаки интоксикации, нормализовались показатели крови и диастазы.
В 22 (31 %) случаях консервативное лечение не имело эффекта. Прогрессивное ухудшение состояния пациентов, нарастание симптомов ферментной токсемии, появление признаков перитонита явились показанием к релапаротомии. 16 пациентов взяты на операцию с диагнозом послеоперационный панкреатит. У 6 больных был выставлен диагноз: высокая тонкокишечная непроходимость (4), недостаточность швов анастомоза (2).
Релапаротомии произведены в следующие сроки с момента появления симптомов осложнения: через 6–24 часов — у 9 больных, на 2–4 сутки — у 12, на 5 сутки — у 1 (см. Диаграмма 3). При релапаротомии диагностированы жировой панкреонекроз у 14, геморрагический панкреонекроз у 8 больных. Перитонит диагностирован в 19 случаях (86,4 %).
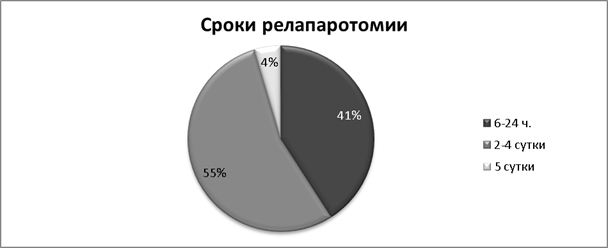
Рис. 3.
Во время операции по поводу тяжелого послеоперационного панкреатита хирург должен решить несколько проблем. Наиболее сложной и ответственной является выбор рациональной хирургической тактики.
У 12 больных после релапаротомии проводилась программированная видеолапароскопическая санация брюшной полости по нашей методике с использованием специального лапаропорта (патент № 19772 от 28.05.2008г.). Лапаропорт устанавливали и фиксировали на передней брюшной стенке. Через него выполнялась ревизия и санация брюшной полости эндохирургической стойкой фирмы «Карл Шторц». После окончания лечения лапаропорт удаляли, а фиксирующие его нити завязывали, закрывая дефект передней брюшной стенки [5].
Больные получали внутриаортальную инфузию лекарственных средств, антибиотикотерапию, управляемую гемодилюцию с форсированным диурезом. На фоне послеоперационного тяжелого течения с явлениями интоксикации, пареза кишечника у 10 (45,4 %) больных развились осложнения: у 5 (22,7 %) пневмония, у 3 (13,6 %) плеврит, у 2 (9,1 %) флегмона брюшной стенки. Двое (9,1 %) повторно 2 раза оперированы по поводу спаечной кишечной непроходимости и абсцессов брюшной полости. Проводилась иммунокоррегирующая и иммунозаместительная терапия. При анемии переливали свежецитратную кровь. Применяли анаболические гормоны и пиримидиновые производные, антистафилококковую плазму, антистафилококковый гамма-глобулин.
Умерло 6 больных, что составило 8,4 % от всех случаев послеоперационного панкреатита и 27,2 % после релапаротомий. У 5 на вскрытии геморрагический панкреонекроз, у 1 — жировой с распространением некротического процесса на забрюшинную клетчатку. Причиной летального исхода явилось у 5 больных прогрессирование панкреонекроза, у 1 профузное кровотечение из магистральных артериальных сосудов.
Выводы:
1. Доминирующими клиническими проявлениями послеоперационного панкреатита явились болевой синдром, выраженный парез кишечника, тахикардия, гипертермия;
2. Для ранней диагностики и коррекции лечения информативными оказались неинвазивные методы мониторирования — рентгенологическое, ультразвуковое исследования, компьютерная томография, клинико-лабораторные данные;
3. Неэффективность консервативной терапии в течении суток должна явиться показанием для релапаротомии;
4. Операция должна быть минимальной по объему;
5. Применение лапароскопического мониторирования позволило своевременно санировать и купировать прогрессирование послеоперационного панкреатита.
Литература:
1. Басенов Л. Н. Неотложная хирургия груди и живота. Руководство для врачей. СПб, Гиппократ, 2002 г.
2. Макаренко Г. П. Ведение больных общехирургического профиля в послеоперационном периоде, 1989 г.
3. Клиническая хирургия: Национальное руководство, 3 т. (редакция Савельев В. С., Карпенко А. И., Гальперин Э. И., Милонов О. Б.) — Медиа, 2002г., том — 2.
4. Неотложная хирургия органов брюшной полости (клиническое руководство) под редакцией Кондратенко П. Г., Русина В. И. Донецк, 2013 г.
5. Ибадильдин А. С.. Хирургические болезни. Алматы, 2010.
Основные термины (генерируются автоматически): послеоперационный панкреатит, брюшная полость, больной, поджелудочная железа, тяжелый послеоперационный панкреатит, передняя брюшная стенка, парез кишечника, компьютерная томография, верхний отдел живота, форсированный диурез.
Источник
Опубликовано: 15 октября 2014 в 10:28
 Острый хирургический панкреатит может развиться после операций, проведенных на органах пищеварительной системы. Наиболее часто послеоперационный панкреатит встречается при резекции желудка, удалении желчного пузыря и вмешательств, проведенных на двенадцатиперстной кишке.
Острый хирургический панкреатит может развиться после операций, проведенных на органах пищеварительной системы. Наиболее часто послеоперационный панкреатит встречается при резекции желудка, удалении желчного пузыря и вмешательств, проведенных на двенадцатиперстной кишке.
Считается, что основной причиной развития этого заболевания становится недостаточность или, напротив, переизбыток ферментов, вырабатываемых железой и предназначенных для ведения пищеварительных процессов.
Причиной подобного нарушения (энзимопатии) становятся местные патологии тканей железы, вызванные ее сдавливанием или иным травмированием во время хода операции. Воспалительный процесс и развитие послеоперационного острого панкреатита является своеобразным ответом железы на столь «грубое» воздействие на ее ткани.
Условно послеоперационный панкреатит делится на травматический и нетравматический. Однако, четких границ между ними нет. Травматическим считается послеоперационный панкреатит, вызванный прямым грубым воздействием на ткани железы, приведшим к их разрушению. Нетравматический панкреатит может быть спровоцирован неявным механическим воздействием, например, при накладывании щипцов, использовании тампонов или хирургических зеркал.
Считается, что в послеоперационный период острый панкреатит развивается лишь в том случае, если поджелудочная железа ранее уже была не здорова или операция проводится непосредственно на ее тканях. Здоровая железа не подвержена осложнения подобного рода и не реагирует на незначительное механическое воздействие на ее ткани в ходе хирургического вмешательства.
Первые признаки острого послеоперационного панкреатита проявляются в период со второго по пятый день после проведения хирургического вмешательства. При этом пациенты жалуются на острую боль в верхней части живота, рвоту с примесью желчи и постоянную тошноту. Картина заболевания может быть смазанной из-за приема обезболивающих препаратов в послеоперационный период.
Помочь в постановке правильного диагноза может наблюдающееся вздутие живота, а также задержка стула. Состояние больного характеризуется как крайне тяжелое. Важно своевременно поставить диагноз и начать интенсивную терапию. Для этого в послеоперационный период необходимо постоянно и внимательно следить за состоянием больного.
Для лечения пациентов с послеоперационным панкреатитом применяется консервативная тактика, поскольку наблюдаются высокие осложнения резекции ЖКТ. Все мероприятия должны быть направлены на инактивацию ферментов, устранение секреторной активности. Лечение послеоперационного панкреатита направлено на угнетение секреторной активности органа, устранения нарушений водноэлектролитного баланса. Так же важно провести ряд профилактических мер, направленных на борьбу с шоком, профилактику почечной недостаточности и восстановление сердечнососудистой системы. Назначается антибактериальная, противоаллергическая и антигистаминная терапия.
 Для устранения болевых симптомов вводится двухсторонняя паранефральная блокада, проводится переливание плазмы, применяются антибиотики во избежание вторичной инфекции.
Для устранения болевых симптомов вводится двухсторонняя паранефральная блокада, проводится переливание плазмы, применяются антибиотики во избежание вторичной инфекции.
При лечении послеоперационного панкреатита запрещается прием пищи и любой жидкости на протяжении 3-5 дней. Пациенту назначается парентеральное питание. Для аспирации желудочного сока вводится назогастральный зонд. Назначается ряд мер, направленных на борьбу с ферментной токсемией. Крайне важно своевременно начать вводить ингибиторы ферментов. Ставится капельница внутривенно и холод на эпигастральную область.
Источник


