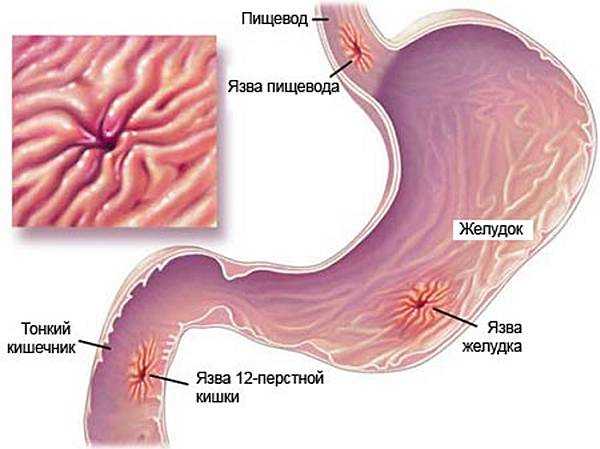
Что такое язва желудка в стадии белого рубца
Эндоскопия при язвенной болезни
Фиброгастродуоденоскопия является основным методом диагностики язвенной болезни. Во время эндоскопии необходимо установить факт язвенной болезни как таковой. Из протокола исследования лечащий врач должен получить информацию, которая позволит выставить развернутый клинический диагноз.
Эндоскопическая картина язвы желудка и двенадцатиперстной кишки зависит от стадии развития язвы. Предлагают выделять следующие стадии развития язвенного дефекта:
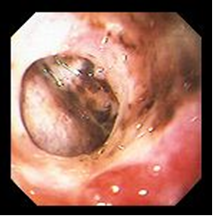
В стадии активности А язва эндоскопически имеет округлую или овальную форму (размером от 1-2 мм до гигантских размеров в 8-10 см) с выраженным воспалительным валом вокруг и дном, покрытым сероватым налетом. Края язвы ровные, четкие. Проксимальный край язвы более высокий и кратерообразно нависает над язвой, а ее дистальный край пологий. Кратер язвы чаще всего конусовидный, а его глубина зависит от высоты окружающего воспалительного вала и глубины самой язвы. Свежий эпителий не виден.
В стадии активности А2 размер язвы остается прежним, несколько меньше выражен воспалительный вал, края язвы чистые и к ним примыкает небольшая каемка свежего эпителия, а дальше к периферии видна гиперемированная слизистая. Иногда наблюдаются мелкие складки, радиально направленные к язве.
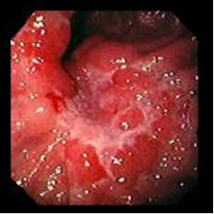
В стадии заживления 31 форма язвы может быть круглой или овальной, но иногда она меняется на линейную, полигональную или щелевидную. Налет, покрывающий дно язвы, становится тонким, белесоватым. По сравнению с активной стадией размер язвы уменьшается, воспалительный вал очень слабо выражен, в результате чего края язвы становятся плоскими, свежий эпителий распространяется на 2/3 поверхности язвы и лишь ее центр не покрыт им. Окружающая слизистая умеренно гиперемирована.
Стадия заживления 32 характеризуется дальнейшим уменьшением размера язвы. Свежий эпителий покрывает всю поверхность язвы, и лишь в центре остается небольшой участок с белым тонким налетом. Окружающая слизистая нормального цвета, отсутствует угол наклона между краем язвы и ее дном.
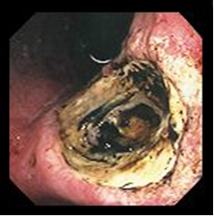
В стадии рубцевания Р1 («свежий» рубец) дно язвы полностью покрыто свежим розового цвета эпителием, налета нет. При близком осмотре в свежем эпителии видно много кровеносных сосудов. Это стадия красного рубца.
Стадия рубцевания Р2. или стадия белого рубца («старый» рубец), формируется через несколько недель или месяцев и характеризуется полной ликвидацией
воспалительного процесса в слизистой, а слизистая рубца приобретает белесоватую окраску.
При развитии осложнений эндоскопист должен дать их подробную характеристику:
кровотечение: установление факта и источника кровотечения, его характеристика, вид гемостаза;
перфорация: диагностика осложнения, локализация и размер язвы и перфорационного отверстия, наличие сопутствующих осложнений (кровотечения, стенозирования) и язвенных дефектов;
пенетрация: глубина, размеры и локализация язвенного дефекта;
о стеноз: степень стенозирования и наличие язвенного дефекта, размеры желудка, характер и количество застойного содержимого, тонус стенки.
В протоколе исследования необходимо указать наличие прямых или косвенных признаков моторно-эвакуаторных нарушений (дуоденогастрального или гастроэзофагеального рефлюксов, дистального рефлюкс-эзофагита, антрального рефлюкс-гастрита, желчи в просвете и на стенках желудка и пищевода, остатков пищи). При описании язвенного дефекта должны быть отражены величина, форма, глубина язвы, характеристика краев, дна, локализация.
По нашим данным, больные с осложненным течением характеризуются большими размерами язв, превышающими 1,0 см в диаметре, имеющими выраженный периульцерозный воспалительный вал, ригидные края, значительную глубину В ряде случаев язвы имеют множественный характер, двойную локализацию; более высока частота и выраженность деформации желудка и/или луковицы двенадцатиперстной кишки и дуоденогастрального рефлюкса.
Налет фибрина с гемосидерином свидетельствует о склонности к кровотечениям или может рассматриваться как стигма перенесенного кровотечения. Глубокая язва на задней или медиальной стенке, чаще пенетрирует в поджелудочную железу, что сопровождается сопутствующим воспалением железы. Кроме того, подобная локализация опасна развитием тяжелых кровотечений из-за близости крупных сосудов.
Контрольные исследования позволяют оценить динамику рубцевания язвенного дефекта.
О степени выраженности рубцовой деформации объективно можно судить по данным рентгенологического исследования в условиях гипотонии. Тем не менее эндоскопист должен отразить наличие и выраженность деформации желудка и/или двенадцатиперстной кишки в протоколе исследования.
Умеренная рубцовая деформация луковицы двенадцатиперстной кишки характеризуется изменением формы луковицы в виде незначительного уменьшения ее размеров, укорочения одной из стенок, балкообразными складками слизистой, конвергирующими к рубцу, которые полностью не расправляются при инсуффляции воздуха. Более значительное уменьшение размеров луковицы двенадцатиперстной кишки, появление псевдодивертикулов (дивертикулоподобных «карманов») на стенках, отграниченных от основной полости луковицы гребневидными или полулунными складками, не исчезающими даже при гиперинсуффляции воздуха, смешение бульбодуоденальной зоны характеризует выраженную рубцовую деформацию. При резко выраженной рубцовой деформации наблюдается значительное сужение полости и укорочение луковицы, образуются псевдодивертикулы, бульбодуоденальная граница смещается в район верхней или передней стенки (реже нижней), обнаруживается с трудом. Складки грубые, анастомозируют между собой. Часто наблюдается различной степени выраженности стенозирование в бульбодуоденальной границе и супрастено- тическая недостаточность привратника. При данном типе течения заболевания диагностические возможности эндоскопии ограничены из-за невозможности детального осмотра луковицы двенадцатиперстной кишки. Адекватно могут быть оценены лишь наличие и уровень стеноза (привратник, луковица, залуковичный отдел), размер сужения, характер и объем желудочного содержимого (полуколичественно), увеличение размеров органа, состояние слизистой оболочки желудка (отек. воспаление, гипертрофия или атрофия и т.д.), складок, ригидность или эластичность стенок, сопутствующие поражения, характер изменения перистальтики (гипо-, нормо- или гипермоторика). Подлежит оценке также динамика этих изменений в процессе лечения. Достоверно же оценить степень стеноза и нарушений эвакуаторной функции, провести детальное описание язвенного дефекта (кроме констатации самого факта наличия язвы) и сопутствующих поражений двенадцатиперстной кишки, как правило, не представляется возможным.
Экзодуоденальные деформации чаще бывают связаны с патологией поджелудочной железы и наблюдаются в нисходящем отделе по медиальной стенке.
Видео:
Сообщения по теме:
Белого рубца
Уменьшения периульцерозного отека;
Язвы с воспалительным валом.
Язвы с плоскими краями;
В процессе заживления язвы также выделяют 4 стадии:
Пo показаниям, при эндоскопическом исследовании желудка у больных ЯБ пользуются методом хромогастроскопии с применением метиленовой сини и конго красного.
Метиленовая синь (0,5% раствор, 15—20 мл) окрашивает очаги кишечной метаплазии и опухолевого роста в СОЖ в сине-голубой цвет, что облегчает выбор участка для прицельной биопсии;
При помощи конго красного (0,3%, 30—40 мл) определяют зону активного кислотообразования в желудке, которая окрашивается в черный цвет, в то время как зона, где кислотообразование отсутствует,
приобретает ярко-красный цвет.
Т.е. в процессе формирования хроническая язва проходит стадии:
Острая язва,
что позволяет считать их стадиями морфогенеза язвенной болезни.
Эрозиями называют дефекты слизистой оболочки, не проникающие за пределы мышечной пластинки. Эта особенность обеспечивает быстрое заживление большинства эрозий с полным восстановлением структуры. В этом — принципиальное отличие эрозий от язв.
Образуются эрозии как в нормальной слизистой оболочке, так и на фоне острого или хронического гастрита, а также на поверхности полипов и опухолей.
Фон, на котором возникают эрозии, сказывается на сроках их заживления и на переходе в хронические формы.
Эрозии встречаются сравнительно часто, их находят у 2-15% больных, подвергавшихся эндоскопическому исследованию.
Среди этиологических факторов чаще всего, это:
ацетилсалициловая кислота,
препараты хлорида калия,
Встречаются эрозии при шоке, уремии, при давлении на слизистую оболочку различных образований, расположенных в подслизистой основе.
Наиболее часто (в 53-86%) эрозии располагаются в антральном отделе.
А эрозии, обусловленные стрессом и шоком — в фундальном.
В 19,1% они протекают на фоне хронического гастрита, остальные сочетаются с другими заболеваниями органов пищеварения, в первую очередь, с дуоденальной язвой (51%) и хроническим холециститом (15%).
Наиболее высокие показатели кислотности желудочного сока отмечены при сочетании эрозий с язвенной болезнью. У остальных больных кислотность бывает нормальной или сниженной.
Большинство эрозий является острыми, реже встречаются хронические эрозии.
В эндоскопической литературе применяют термины:
хронические или зрелые эрозии.
Эти термины, основанные на макроскопической картине неполноценны.
Судить об истинном характере эрозий можно только на основании гистологического исследования. Однако это не всегда выполнимо, так как эндоскописту далеко не всегда удается произвести биопсию из самой эрозии. Из-за этого расхождения между макроскопическим и гистологическим диагнозами колеблются от 15 до 100% случаев.
ЗАПОМНИ. Точность биопсии зависит не только от искусства эндоскописта, но и от вида биопсийного устройства гастроскопа. Щипчики, снабженные фиксирующей иглой, обеспечивают значительно большую точность биопсии.
studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам
Причины рубцовой деформации при язве луковицы 12 перстной кишки

Рубцовая деформация луковицы 12 перстной кишки – состояние начального отдела кишечника, развивающееся после перенесенной язвы в этой локализации, характеризующееся образованием рубцов, изменяющих форму и нарушающих функцию луковицы.
В большинстве случаев язвы двенадцатиперстной кишки развиваются именно в луковице (границе между верхним и нижним отделом желудочно-кишечного тракта). Забульбарные отделы (от лат.bulbus — луковица) бывают поражены язвенным дефектом гораздо реже. Это связано в первую очередь с тем, что именно в этом месте проходит граница между кислой средой желудка и начинается щелочная среда кишечника. При малейших сбоях и воспалении большое количество кислоты попадает в луковицу, провоцируя разрушение слизистой оболочки, образование эрозий и язв – то есть именно луковица страдает первой.
Как образуется рубцовая деформация?
В процессе заживления язвы луковицы ДПК образуется рубец. Точно так же как на коже после раны образуются шрамы, так и после язвы полностью нормальная структура ткани никогда не восстанавливается, замещаясь плотной соединительной «стяжкой» – рубцом. Если плохо лечить рану, дать ей нагноиться, не прибегать к современной медицинской помощи – вместо раны вскоре будет красоваться уродующий
поверхность рубец. И чем больше рана – тем хуже будут последствия. То же самое и в луковице двенадцатиперстной кишки — чем хуже лечить язву, допускать рецидивы, не соблюдать диету, не принимать лекарства, тем больше шанс в будущем о нормальной функции этого органа забыть. В самых тяжелых случаях рубцовая деформация луковицы 12 перстной кишки приводит к полному закрытию её просвета, невозможности выйти пищи из желудка. В такой ситуации калечащей операции – вырезании этого участка и создания неестественного соединения кишок – не избежать.
Чем грозит рубцовая деформация?
Если язвенная болезнь пролечена хорошо, то на месте язвы образуется лишь небольшой соединительно-тканный линейный дефект, практически не оказывающий никакого влияния на функцию органа. При больших, плохо леченных, множественных, повторных язвах деформация может быть от небольшого стяжения стенки до непроходимости.
Чаще всего через несколько месяцев или лет луковица двенадцатиперстной кишки постепенно возвращает свою изначальную форму, но при тяжелой форме язвенной болезни и нежелании человека соблюдать диету и прием лекарств этого не происходит.
Грозит деформация в первую очередь нарушением функции пищеварительной системы. Дело в том, что вместе с луковицей нарушает свою функцию и привратник желудка. Вследствие этого кислота в большом количестве из желудка забрасывается в кишечник, а желчь и панкреатический сок из кишки – в желудок. Ни того, ни другого происходить не должно. Последствия этого – нарушения пищеварения, поносы и запоры, боль и дискомфорт в верхней части живота, отрыжка горьким.
Самое тяжелое последствие – рубцовое сужение просвета с образованием кишечной непроходимости.
Кишечная непроходимость в данном случае бывает компенсированная и декомпенсированная.
В случае компенсированной непроходимости луковицы 12 перстной кишки возникает выраженное сужение, но оставшегося отверстия достаточно, чтобы хоть как то, с проблемами, выполнять свою функцию. При декомпенсированной непроходимости возникает невозможность проведения пищевой кашицы в достаточном объеме, возникает застой пищи, её брожение. Эти изменения сопровождаются болью в верхней части живота, чувством распирания в желудке, гнилым запахом изо рта, массивной рвотой полупереваренной пищей, зловонной отрыжкой. Лечение в данном случае только оперативное.
Как избежать такого заболевания, как рубцовая деформация луковицы 12 перстной кишки?
Это состояние является осложнением язвы луковицы. Соответственно самый лучший способ избежать его — избежать язвы и язвенной болезни. Об этом читайте в соответствующем разделе нашего сайта. При возникновении язвенного поражения необходимо адекватно его пролечить, выполнять все указания лечащего врача. Ни в коем случае не нарушать диету, не пропускать прием лекарственных препаратов. И тогда, вероятнее всего, грубой постязвенной деформации удастся избежать.
Источники: https://surgeryzone.net/info/informaciya-po-endoskopii/endoskopiya-pri-yazvennoj-bolezni.html, https://studopedia.ru/3_51748_belogo-rubtsa.html, https://propishevarenie.ru/zabolevaniya/zheludka-i-dpk/rubcovaya-deformaciya-lukovicy.html
Комментариев пока нет!
Источник
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Блашенцева С.А.
1
Супильников А.А.
1
Ильина Е.А.
1
1 НОУ ВПО «Медицинский институт «РЕАВИЗ» ГБУЗ СОКБ им. В.Д. Середавина
В статье представлены результаты эндоскопических исследований желудка и ДПК у пациентов с язвенной болезнью хирургического профиля. Авторами статьи подробно обсуждаются механизмы патогенеза заболевания, роль инфекции H.pylori, требования к выполнению быстрого уреазного теста, принципы классификации заболевания отечественных и зарубежных авторов. Рассмотрены наиболее распространенные хирургические и терапевтические классификации заболевания. Представлены показания к выполнению эндоскопического исследования, обсуждены особенности эндоскопической картины при доброкачественном течении заболевания и при наличии осложнений. Все наиболее часто встречающиеся осложнения проиллюстрированы эндофото. Отдельно обсуждаются стадии течения заболевания, рассматриваются особенности эндоскопической картины, характеристика язвенных дефектов, перифокальной зоны, сопутствующие изменения слизистой желудка и ДПК. Статья иллюстрирована эндоскопическими фотографиями, отражающими стадии течения процесса.
стадии течения язвенной болезни
классификация язвенной болезни
патогенез язвенной болезни
эндоскопическое исследование
язвенная болезнь желудка и ДПК
1. Аруин Л.И., Капуллер Л.Л., Исаков В.А. Морфологическая диагностика болезней желудка и кишечника. – М.: Триада-Х, 1998. – 496 с.
2. В.Е. Назаров, А.И. Солдатов, С.М. Лобач, С.Б. Гончарик, Е.Г. Солоницын «Эндоскопия пищеварительного тракта». – М.: издательство «Триада-фарм», 2002. – 176 с.
3. Ивашкин В.Т. Шептулин А.А. Болезни пищевода и желудка. Москва. — 2002.
4. Ивашкин В.Т., Комаров Ф.И., Рапопорт С.И., ред. Краткое руководство по гастроэнтерологии. – М.: ООО Издательский дом М-Вести, 2001.
5. Пиманов С.И. Эзофагит, гастрит, язвенная болезнь. – Н. Новгород, 2000.
6. Рекомендации по диагностике и лечению язвенной болезни (сост.: В.Т. Ивашкин, А.А. Шептулин, Е.К. Баранская и др.). – М., 2002. – 30 c.
7. Чернышев В.Н., Белоконев В.И., Александров И.К. Введение в хирургию гастродуоденальных язв. – Самара: СГМУ, 1993. – 214 с.
8. Шаповальянц С.Г., Чернякевич С.А., Михалев И.А., Бабкова И.В., Сторожук Г.Н., Маят Е.К., Чернякевич П.Л. Эффективность рабепразола при парентеральном введении у больных с острыми язвенными гастродуоденальными кровотечениями с высоким риском рецидива после эндоскопического гемостаза // РЖГГК. – 2014. — №3.
9. Shahrokhi N, Keshavarzi Z, Khaksari M. J Pharm Bioallied Sci. 2015 Jan-Mar;7(1):56-9. doi: 10.4103/0975-7406.148739. Ulcer healing activity of Mumijo aqueous extract against acetic acid induced gastric ulcer in rats.
10. Tsukanov VV, Shtygasheva OV, Vasyutin AV, Amel’chugova OS, Butorin NN, Ageeva ES. Bull Exp Biol Med. 2015 Feb 26. Parameters of Proliferation and Apoptosis of Epithelial Cells in the Gastric Mucosa in Indigenous and Non-Indigenous Residents of Khakassia with Helicobacter pylori Positive Duodenal Ulcer Disease.
Язвенная болезнь желудка и ДПК (ЯБ) – гетерогенное заболевание с многофакторной этиологией и сложным патогенезом. В основе патологического процесса лежит воспаление слизистой оболочки гастродуоденальной зоны с формированием локального повреждения, морфологическим эквивалентом которого является дефект слизистого и подслизистого слоя с исходом в соединительнотканный рубец.
ЯБ представляет собой хроническое рецидивирующее заболевание, протекающее с чередованием периодов обострения и ремиссии. В современной клинике дуоденальная локализация язв, встречаясь в 8-10 раз чаще, доминирует над локализацией в области желудка. Типичным для ЯБ являются сезонные периоды усиления болей и диспепсических расстройств. Следует учитывать также и возможность бессимптомного течения ЯБ. Частота таких случаев по данным литературы может достигать 30% (Минушкин О.Н, 1995).
Принято считать, что в патогенезе ЯБ решающую роль играет дисбаланс между факторами «агрессии» и факторами «защиты» слизистой оболочки желудка и ДПК.
К факторам агрессии относят: усиление воздействия ацидо-пептического фактора, связанное с увеличением продукции соляной кислоты и пепсина; нарушение моторно-эвакуаторной функции желудка и двенадцатиперстной кишки (задержка или ускорение эвакуации кислого содержимого из желудка, дуоденогастральный рефлюкс).
Факторами защиты являются: резистентность слизистой оболочки к действию агрессивных факторов; продукция желудочной слизи; адекватная продукция бикарбонатов; активная регенерация поверхностного эпителия слизистой оболочки; достаточное кровоснабжение слизистой; нормальное содержание простагландинов в стенке слизистой оболочки; иммунная защита.
Большое значение в настоящее время в патогенезе ЯБ, особенно дуоденальной язвы, придается инфекционному агенту – Helicobacter Рylori (HР). С одной стороны, микроорганизм в процессе своей жизнедеятельности, образуя аммиак из мочевины, защелачивает антральный отдел желудка, что приводит к гиперсекреции гастрина, постоянной стимуляции обкладочных клеток и гиперпродукции НСl, с другой стороны, ряд его штаммов выделяют цитотоксины, повреждающие слизистую оболочку. Все это приводит к развитию антрального гастрита, желудочной метаплазии дуоденального эпителия, миграции НР в ДПК, развитию дуоденита и, в конечном итоге, может реализоваться в ЯБ (Пиманов С.И., 2000).
Наряду с НР-инфекцией, важная роль в патогенезе ЯБ отводится наследственной предрасположенности к заболеванию и употреблению нестероидных противовоспалительных препаратов (НПВП).
В зарубежной литературе принят термин «хроническая пептическая язва желудка или ДПК». Это название отражает основные патогенетические признаки заболевания — появление язвенного дефекта в желудке или ДПК, в результате пептического воздействия на эти органы пищеварительных ферментов. В России доминирует термин «язвенная болезнь», причем наличие детальной классификации заболевания необходимо в связи с традициями русской терапевтической школы и требованиями экспертизы трудоспособности (Минушкин О.Н., 1995).
Наиболее распространенной классификацией язвенной болезни является классификация Johnson.
Классификация A.G. Johnson (1990)
- Хронические язвы I типа – язвы малой кривизны
- Хронические язвы II типа – сочетающиеся с язвой ДПК, в том числе с зажившей дуоденальной язвой
- Хронические язвы III типа – препилорические язвы
- Хронические язвы IV типа – острые поверхностные язвы
- Хронические язвы V типа – вследствие синдрома Золлингера – Элиссона
Классификация хронических язв желудка
(В.Н. Чернышев, В.И. Белоконев, И.К. Александров, 1993)
I тип — единичные или множественные язвы, располагающиеся от проксимальной (антральной) части пилорического отдела желудка до кардии;
II тип – единичные или множественные язвы любого отдела желудка в сочетании с язвой или эрозиями ДПК либо с зажившей язвой ДПК;
III тип – язвы кольца привратника или надпривратниковой зоны (не далее 3 см от пилорического жома);
IV тип – множественные язвы при условии сочетания язвы привратника и надпривратниковой зоны с изъязвлением любого вышележащего отдела желудка;
V тип – вторичные язвы любого отдела желудка, развившиеся вследствие различных локальных причин неязвенной этиологии.
Классификация гастродуоденальнных язв по МКБ-10
1. Язва желудка (язвенная болезнь желудка) (Шифр К 25), включая пептическую язву пилорического и других отделов желудка.
2. Язва двенадцатиперстной кишки (язвенная болезнь ДПК), включая пептическую язву всех отделов двенадцатиперстной кишки (Шифр К 26).
3. Гастроеюнальная язва, включая пептическую язву (Шифр К 28) анастомоза желудка, приводящей и отводящей петель тонкой кишки, соустья с исключением первичной язвы тонкой кишки.
С точки зрения хирургической практики клиническое значение имеет осложненное течение язвенной болезни – острое гастродуоденальное кровотечение; пенетрация язвы в соседние органы; перфорация язвы; пилородуоденальный рубцовый стеноз (компенсированный, субкомпенсированный, декомпенсированный); перивисцериты (перигастрит, перидуоденит); перерождение язвы в рак.
| |
Рис.1. Перфорация язвы ДПК | Рис.2. Пенетрация язвы желудка |
| |
Рис.3. Малигнизация язвы желудка | Рис.4. Стеноз привратника |
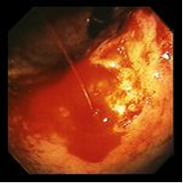
Рис.5. Кровотечение
Эндоскопическая семиотика язвенной болезни
Язвы желудка в большинстве случаев располагаются по его малой кривизне в препилорическом и пилорическом отделах. Реже они находятся в кардиальном и субкардиальном отделах. Более 90% язв желудка располагаются на границе между зонами желудочных и пилорических желез, обычно на стороне пилорических желез. Это соответствует участку стенки желудка, ограниченному передними и задними косыми волокнами и круговым слоем мышечной оболочки стенки желудка, где при его движениях имеется наибольшее растяжение стенки.
Язвы ДПК обычно расположены в области перехода слизистой оболочки желудка в слизистую оболочку ДПК в месте, где сфинктер привратника отделяется от круговых мышц ДПК соединительно-тканной прослойкой. Здесь также отмечается наибольшее растяжение при перистальтической деятельности. Размер гастродуоденальных язв может колебаться от нескольких мм до 50-60 мм в диаметре и более. Глубина язв также может быть различной — от 5 до 20 мм. Язвы могут иметь округлую, овальную или неправильную форму. Край язвы, обращенный к входу в желудок, как правило, подрыт, и слизистая оболочка нависает над язвенным дефектом. Противоположный край чаше всего представляется пологим. Складки слизистой оболочки по периферии язвы утолщены и конвергируют к ее краям. Серозная оболочка в зоне язвы резко утолщена.
Тестирование на хеликобактерную инфекцию
По рекомендации Российской Гастроэнтерологической Ассоциации все пациенты с язвой желудка или ДПК, не исключая пациентов с наличием язв, вызванных НПВП, должны быть обследованы на наличие НР. Диагностический тест должен быть проведен до начала лечения.
При выполнении ФГДС целесообразно взятие биопсии с проведением уреазного теста (Kist M., 1996). При его отрицательных значениях рекомендуется проведение морфологического исследования с забором не менее двух биоптатов слизистой оболочки тела и одного из антрального отдела желудка. Кроме того, данный тест может быть использован только у пациентов, не принимающих антимикробные препараты не менее четырех недель и антисекреторные препараты не менее одной недели.
Характеристики язвенного дефекта — размер, форма, глубина язвы, наличие и протяженность инфильтрации и гиперемии вокруг дефекта в определенной степени зависят от стадии развития язвенного процесса.
Стадии развития язвенного процесса (Василенко В.Х. 1987)
I – острая стадия. Язва в эту стадию при эндоскопическом осмотре представляет собой дефект слизистой оболочки различного размера, формы и глубины. Чаще всего она имеет округлую или овальную форму, края ее с четкими границами, гиперемированы, отечны. В ряде случаев край, обращенный к кардиальному отделу, несколько подрыт, а дистальный край более пологий, сглаженный (рис. 6, 7). Слизистая оболочка желудка или луковицы ДПК отечна, гиперемирована, складки ее утолщены и плохо расправляются воздухом, нередко имеются мелкоточечные эрозии, покрытые белым налетом и часто сливающиеся в обширные поля. Глубокие язвенные дефекты часто имеют воронкообразный вид. Дно язвы обычно покрыто фибринозными наложениями серовато-белого и желтоватого цвета, наличие темных вкраплений в дне язвы указывает на перенесенное кровотечение.
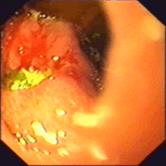
Рисунок 6. Эндофото. Язва ДПК. Острая стадия
II – стадия стихания воспалительных явлений. Язвенный дефект в эту стадию характеризуется уменьшением гиперемии и отека слизистой оболочки и воспалительного вала в периульцерозной зоне, постепенно становится более плоским, может быть неправильной формы из-за появляющейся конвергенции складок слизистой оболочки к краям дефекта. Дно дефекта постепенно очищается от фибринозного налета, при этом может обнаруживаться грануляционная ткань, язва приобретает своеобразный вид, который описывается как «перец с солью» или «салями». Однако подобная картина наблюдается и в начале формирования язвы. На различных стадиях заживления язва изменяет форму на щелевидную, линейную или делится на несколько фрагментов.
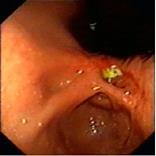
Рис.7. Эндофото. Язва угла желудка. Острая стадия
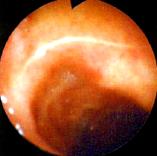
Рис.8. Эндофото. Постъязвенный рубец ДПК
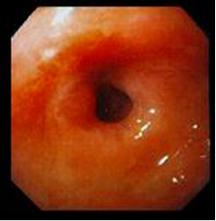
III – стадия рубцевания – язва приобретает щелевидную форму с небольшой инфильтрацией и гиперемией вокруг нее; на слизистой оболочке в отдалении от язвы могут быть участки незначительной гиперемии, отека и единичных эрозий.
IV – стадия рубца Постъязвенный рубец имеет вид гиперемированного участка слизистой оболочки с линейным или звездчатым втяжением стенки (стадия «красного» рубца). В дальнейшем при эндоскопическом исследовании на месте бывшей язвы определяются различные нарушения рельефа слизистой оболочки: деформации, рубцы, сужения. Чаще всего образуются линейные и звездчатые рубцы. При заживлении глубоких хронических язв или при частых рецидивах могут развиваться грубые деформации органа и стенозы (рис. 8). Нередко заживление хронической язвы может проходить без образования видимого рубца. Зрелый рубец приобретает белесоватый вид вследствие замещения грануляционной ткани соединительной тканью и отсутствия активного воспаления (стадия «белого» рубца). Рубцы и деформация стенки желудка и ДПК, образующиеся в результате частых обострений хронических язв, служат достоверными эндоскопическими критериями ЯБ.
Результаты собственных исследований показывают, что эндоскопический метод позволяет осуществлять динамическое наблюдение за процессом рубцевания язвенного дефекта. В среднем заживление язвы желудка до образования «красного» рубца происходит за 6-7 недель, а дуоденальной язвы за 3-4 недели. Формирование полноценного рубца обычно заканчивается через 2-3 месяца (фаза «белого» рубца). Следует учитывать, что острые поверхностные язвы могут заживать в течение 7-14 дней без образования видимого рубца.
Эрозии слизистой оболочки (поверхностный дефект, распространяющийся не глубже мышечного слоя слизистой оболочки и заживающей без образования рубца) часто встречаются при ЯБ и диагностируются только эндоскопически.
Эрозии дистального отдела желудка и луковицы ДПК встречаются у 30-50% больных с пилородуоденальными язвами, а примерно у 75% больных при обострении ЯБ обнаруживают только эрозивные поражения этой зоны.
Рецензенты:
Короткевич А.Г., д.м.н., профессор кафедры хирургии, урологии и эндоскопии ГБОУ ДПО НГИУВ, г. Новокузнецк;
Урядов С.Е., д.м.н., профессор кафедры хирургии НОУ ВПО МИ РЕАВИЗ, заведующий отделением эндоскопии ГУЗ «СГКБ №8», г. Саратов.
Библиографическая ссылка
Блашенцева С.А., Супильников А.А., Ильина Е.А. ЭНДОСКОПИЧЕСКИЕ АСПЕКТЫ ДИАГНОСТИКИ ЯЗВЕННОЙ БОЛЕЗНИ ЖЕЛУДКА И ДПК У БОЛЬНЫХ ХИРУРГИЧЕСКОГО ПРОФИЛЯ // Современные проблемы науки и образования. – 2015. – № 3.;
URL: https://science-education.ru/ru/article/view?id=18709 (дата обращения: 04.11.2019).

Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник