Что такое гепатит и панкреатит
Многим людям, у которых есть проблемы с органами пищеварения, устанавливают сразу несколько патологий. Часто наблюдается гепатит при панкреатите, когда проблемы возникают в этих двух органах. Спровоцировать появление патологии могут вирусы (поражающие печень), интоксикационные процессы при других инфекциях, отравлениях, передозировках препаратов.
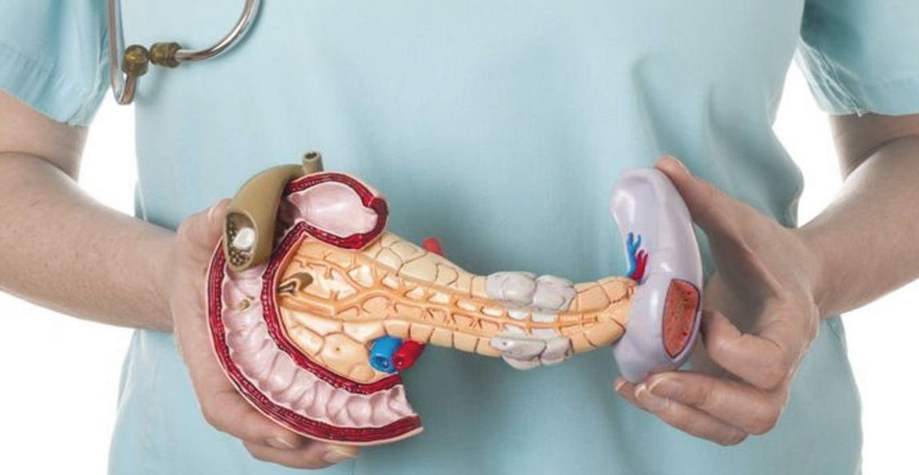
Взаимосвязь болезней
Не только причины, но и механизм развития заболеваний печени и поджелудочной железы похожи между собой. Сначала на клетки органа действуют повреждающие агенты, потом в ответ развивается процесс воспаления. Ткани отекают, а клеточные структуры подвергаются разрушению и замещению соединительной тканью.
Печень человека состоит из множества клеток, которые не имеют дифференциации. Они выполняют одновременно все функции – детоксикацию, аккумулирование ряда веществ и витаминов, участие практически во всех видах обмена. Поэтому компенсаторный потенциал печени велик, целые части ее берут на себя функцию поврежденных, и так может продолжаться длительное время. При своевременном лечении, соблюдении диеты и правильном образе жизни гепатоциты могут восстанавливаться.
При хроническом панкреатите возникает множество осложнений, в т. ч. язва, холецистит и гепатит. С другой стороны, заболевания печени могут становиться причиной панкреатита. На стадии хронизации патологических процессов становится невозможным выявление первичного заболевания. Все усилия врачей направляются на улучшение состояния больного с диагнозом гепатопанкреатит.
Что делать при приступе панкреатита
Приступ панкреатита требует оказания неотложной помощи. Он проявляется в виде опоясывающей боли, локализующейся в области подреберья, тошнотой, рвотой, напряжением мышц живота. При хроническом течении патологии боль соотносится с приемом пищи, особенно это касается жирного, жареного, острого. Ферментативная недостаточность органа приводит к вздутию живота, скоплению газов, поносу, отрыжке.
Во время приступа следует:
- полностью отказаться от приема любого вида пищи;
- соблюдать постельный режим;
- парентерально ввести анальгетик или спазмолитик;
- приложить холодный компресс на область проекции поджелудочной железы.
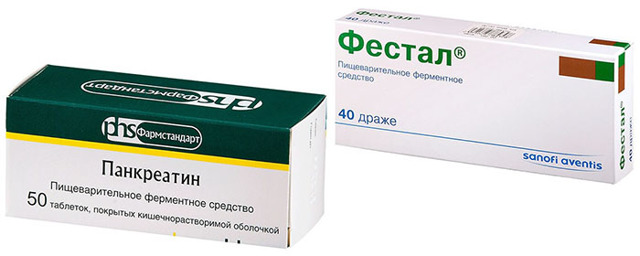 Голодание следует продолжать 3 дня, потом в рацион постепенно вводить жидкую и протертую пищу. Одновременно необходимо принимать ферменты (Фестал, Панкреатин). Потом диета становится менее жесткой, но требует постоянного соблюдения.
Голодание следует продолжать 3 дня, потом в рацион постепенно вводить жидкую и протертую пищу. Одновременно необходимо принимать ферменты (Фестал, Панкреатин). Потом диета становится менее жесткой, но требует постоянного соблюдения.
Острый панкреатит протекает активно, при этом происходит расплавление тканей, железа начинает переваривать сама себя. Такое опасное состояние требует немедленной помощи в условиях стационара и даже реанимации. Тяжелый приступ хронического заболевания также лечится только специалистами.
В том случае, когда развивается реактивный панкреатит на фоне гепатита, следует особое внимание уделить лечению проблем с печенью. Для этого применяются:
- гепатопротекторы (Карсил, Эссенциале);
- диета с исключением жирной и жареной пищи;
- на время обострения рекомендуется покой.
При сильных болях используются спазмолитические средства (Дротаверин, Спазмалгон), одновременно облегчается пищеварение путем назначения препарата Креон, который имеет в составе необходимые ферменты.
Диета при панкреатите и гепатите
Важной составляющей частью лечения заболеваний органов пищеварения является правильно подобранная диета. Важно устранить все вредные блюда и ввести в рацион как можно больше важных веществ.

Полезные продукты
При гепатите и панкреатите можно употреблять следующие продукты:
- диетическое мясо и нежирную рыбу;
- несладкое печенье без добавления крема;
- подсушенный хлеб с добавлением отрубей;
- молоко и кисломолочные продукты с низким содержанием жира;
- сыр нетвердых и неострых сортов;
- молочные и овощные супы;
- овощи и фрукты (есть исключения);
- крупы, картофель в умеренных количествах;
- яйца (1 раз в неделю), белок можно ежедневно.

Принимать пищу следует мелкими порциями, между завтраком, обедом и ужином необходимо перекусывать овощами, не слишком сладкими или кислыми фруктами, травяным чаем с галетным печеньем, можно выпить обезжиренный кефир или йогурт.
Запрещенные продукты
Нельзя при воспалении печени и поражении поджелудочной железы использовать в меню следующее:
- алкоголь, газированные напитки, какао и кофе;
- сдобу и свежие хлебобулочные изделия из высшего сорта муки;
- холодный суп (окрошку, свекольник), а также первое блюдо на мясном или грибном бульоне;
- копчения, соления, маринады, консервацию;
- жирное мясо, рыбу и молочные продукты.

Рацион при острой и хронической форме панкреатита
Поражение поджелудочной железы во время острого приступа или обострения хронического панкреатита требует полного отказа от пищи на 2-4 дня, в зависимости от тяжести протекания. В это время можно только пить минеральную воду без газа (Боржоми, Славяновская, Смирновская, Ессентуки №20), некрепкий отвар шиповника или слабозаваренный чай.
После этого пациенту разрешается перейти на питание с максимальным механическим и термическим щажением. Калорийность пищи снижена, запрещено употреблять любые продукты, которые могут вызвать усиление секреторной функции желудка и поджелудочной железы. Разрешается прием жидких блюд и сладостей (мед, сахар, сок из фруктов, отвар черной смородины).
По мере снижения острых проявлений в рацион постепенно добавляются другие продукты. Человек переходит на диету №5. Диффузные изменения поджелудочной железы в результате воспаления не проходят, поэтому ограничение в питании следует соблюдать пожизненно.
Особенности беременности и родов
Течение беременности с одновременным наличием гепатита и панкреатита имеет свои особенности. В первые месяцы часто развивается токсикоз, который протекает гораздо тяжелее, чем у здоровых женщин. Наблюдаются тошнота и многократная рвота, усиливающиеся во время приема жирной пищи. Происходит снижение аппетита и массы тела. Состояние несколько стабилизируется во втором и третьем триместрах, и если нет осложнений, то такой женщине не запрещено рожать.
При обострении воспаления врачи часто пропускают заболевание, т. к. оно напоминает токсикоз. Поэтому важно при малейшем ухудшении состояния сразу обращаться к врачу. Для этого требуется дополнительная консультация гастроэнтеролога или терапевта, прохождение анализов (кал, биохимический анализ крови).
Беременным требуется соблюдать диету и проходить лечение, также как и другим пациентам. Но в этом случае следует учитывать, что некоторые препараты могут повлиять на развитие плода.
Если во время вынашивания плода развивается острая форма панкреатита, то в этом случае врачи рекомендуют прерывание до срока в 12 недель. Кесарево сечение делается только в случае крайней необходимости, при условии исключения инфекционного осложнения. Роды лучше всего проводить естественным путем.
В том случае, когда у беременной наблюдается панкреатит на фоне гепатита, вызванного вирусом, то ведение беременности зависит от разновидности патологии печени. Некоторые виды инфекционного заболевания могут представлять опасность для жизни и здоровья как матери, так и будущего ребенка.
Наиболее тяжело протекают вирусные гепатиты B, С, E и D. На их фоне может развиваться печеночная недостаточность, внутриутробная гибель плода, смерть матери в результате интоксикации или кровотечения в процессе родов.
Источник
Панкреатит – это заболевание желудочно-кишечного тракта, которое возникает в результате алиментарных причин либо злоупотребления алкоголем.
Панкреатит часто развивается после праздников
Содержание статьи:
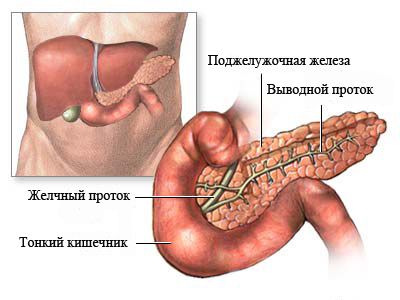
Анатомические особенности
Поджелудочная железа располагается в забрюшинном пространстве и имеет приплюснутую, продолговатую форму. Анатомически в ней различают хвост, тело и головку, которая прилежит к двенадцатиперстной кишке. Внутри орган состоит из множества микроскопических ячеек – ацинусов, которые соединены между собой сетью протоков. Именно в этих дольках происходит выработка пищеварительных ферментов (липазы, амилазы, протеиназы) в неактивном виде, по протокам они выводятся в просвет двенадцатиперстной кишки. В норме активация панкреатического сока происходит в кишечнике при смешивании его с пищей, поступившей из желудка.
За сутки у взрослого вырабатывается около полулитра панкреатического сока.
Также в поджелудочной железе есть и другой вид продуцирующей ткани – это островки Лангерганса, которые равномерно распределены по всему органу. Они являются частью эндокринной системы и вырабатывают сразу несколько биологически-активных веществ.
Анатомия поджелудочной железы
Панкреатический гормон – инсулин, обеспечивает клетки организма энергией, утилизируя главный ее источник – глюкозу.
Развитие болезни
Панкреатит – это воспалительные изменения в тканях поджелудочной железы. При этой патологии происходит преждевременное активирование пищеварительных ферментов прямо внутри ацинусов и протоков, что приводит к их расщеплению. В последующем участки с поврежденными дольками замещаются соединительной тканью, которая неспособна к продукции каких-либо биологически-активных веществ.
В зависимости от интенсивности воспаления, врачи выделяют острый и хронический панкреатит.
В основе механизма развития болезни – воздействие повреждающего фактора
Опасность острого панкреатита
Острый панкреатит характеризуется активным процессом саморазрушения железы. Происходит интенсивный некроз тканей, который поначалу является асептическим (без участия болезнетворных микроорганизмов), но без адекватного лечения в скором времени к воспалению присоединяется инфекция. Согласно степени повреждения органа, заболевание имеет три основных формы:
- отечный панкреатит;
- асептический панкреонекроз;
- инфицированная деструкция.
Течение острого панкреатита часто усугубляется осложнениями различной локализации. К местным относятся:
- псевдокиста (стерильная или септическая);
- абсцессы, вследствие инфицирования некротизированных участков;
При неинфицированном панкреонекрозе может присоединиться бактериальная инфекция
- асептическая или инфицированная флегмона забрюшинной клетчатки;
- кровотечения;
- парапанкреатический инфильтрат;
- свищи;
- перитонит.
Системные осложнения:
- инфекционно-токсический или панкреатогенный шок;
- полиорганная недостаточность.
Болезнь требует немедленной медицинской помощи, развитие острого панкреатита приводит пациента на операционный стол.
Патология часто требует хирургического вмешательства
Несмотря на возможности современной медицины, смертность при заболевании сохраняется довольно высокой: в среднем каждый десятый клинический случай заканчивается летальным исходом. Если же речь идет о молниеносно развивающемся деструктивном панкреатите, то статистика здесь еще более пугающая: даже на фоне интенсивного лечения выживает приблизительно половина пациентов.
Хроническая форма
Обычно в исходе острого некроза развивается хронический панкреатит, но достаточно часто он является самостоятельным заболеванием. Патология распространена и нередко протекает незаметно для человека, скрываясь за сопутствующими болезнями желчевыводящих путей.
Симптомы холецистита или ЖКБ могут искажать признаки заболевания
Хронический панкреатит характеризуется менее интенсивным воспалением и дегенерацией тканей, склонен обостряться и затухать. При этой патологии наблюдается деформация протоков, появление в них конкрементов и уменьшение количества продуцируемых ацинусами ферментов и гормонов. Такие изменения в строении и функции поджелудочной железы связаны с уменьшением количества активных долек и инсулиновых островков, а также с замещением погибших ацинусов соединительной тканью и образованием кист.
Медиками разработано множество классификаций хронической формы панкреатита, которые призваны всестороннее отразить патологический процесс в пораженном органе. Применяется следующая градация патологии по причине развития:
- аутоиммунный;
Аутоимунный панкреатит может возникнуть как следствие билиарного цирроза печени
- токсический;
- наследственный;
- рецидивирующий;
- неуточненной этиологии.
Аутоиммунный
Обычно сопровождает другие системные заболевания (первичный билиарный цирроз, синдром Шегрена и прочие), связанные с агрессией собственного иммунитета против отдельных тканей и органов. Эта форма плохо поддается обычному лечению, но реагирует на терапию, направленную на подавление активности аутоантител.
Токсический
Составляет более половины всех случаев хронического панкреатита и ассоциирован с алкогольной интоксикацией.
Курящие и злоупотребляющие спиртным люди находятся в группе риска
Кроме этого, спровоцировать болезнь могут: табакокурение, прием ряда лекарственных средств или воздействие токсинов, нарушения жирового и/или минерального обмена в организме.
Наследственный
Связан с генетической мутацией и активируется злоупотреблением алкоголем, сопутствующими поражениями желчевыводящей системы, патологиями щитовидки и некоторыми другими болезнями. Первые симптомы появляются еще в детском возрасте, кроме того, наследственный хронический панкреатит характеризуется быстрым прогрессированием и ассоциирован с высоким риском развития новообразований.
Воспаление поджелудочной может осложняться злокачественными опухолями
В клинической практике врачи также используют классификацию воспалительных заболеваний поджелудочной по ферментной активности (гипер- и гипоферментные варианты) и по тяжести течения (легкое, средней степени, тяжелое).
Симптоматика и диагностика
Проявления панкреатита практически не имеют строго специфичных признаков. Большинство жалоб, которые предъявляют больные, можно связать с патологиями печени, желчного пузыря, желудочно-кишечного тракта.
Часто поражения других органов пищеварительной системы сопутствуют панкреатиту, взаимно усугубляясь.
В основном пациенты обращаются к врачу (терапевту или гастроэнтерологу) с жалобами на боли в животе.
Боли носят разнообразный характер
Они могут охватывать верхнюю часть живота и спину по типу «пояса» или не иметь четкой локализации, а иногда даже имитируют почечную колику. Часто больные отмечают связь болевого синдрома с тошнотой или чувством тяжести после употребления пищи. Нередко пациента может беспокоить жидкий или кашицеобразный стул, ухудшение аппетита, частая рвота и чувство слабости.
У людей с длительным анамнезом панкреатита возможно заметное снижение массы тела и появление симптомов анемии, авитаминозова, вторичного сахарного диабета.
Для того чтобы заподозрить и диагностировать патологию, врачу необходимо провести опрос и осмотр пациента, прощупывание болевых точек живота. Затем доктор назначает общеклинический и биохимический анализы крови, общий анализ мочи для определения в ней амилазы, копроскопию, УЗИ.
Ультразвуковое исследование органов брюшной полости – обязательный этап диагностики панкреатита
В некоторых случаях может быть показано применение компьютерной томографии и ФГДС.
Лечение
Ведение острого панкреатита происходит исключительно в условиях хирургического стационара.
Важный принцип терапии – временное «исключение» поджелудочной железы из пищеварительного процесса.
Для этого в первые три-четыре дня обострения пациенту назначается голодание. Фактически питание происходит в виде внутривенных вливаний, но также рекомендуется питье щелочных минеральных вод без газа. В дальнейшем при позитивной динамике пациент показано питание смесями через зонд, еще позднее – диета №5п по Певзнеру.
Успешный исход терапии зависит от соблюдения правильного питания
Консервативное лечение включает обезболивание, дезинтоксикацию, ликвидацию спазма панкреатических протоков и билиарного тракта, а также цитостатическую терапию. Хороший эффект дает включение в схему назначений инфузионного введения Соматостатина. Для профилактики и лечения инфекционных осложнений используются антибиотики.
Ранее патологию лечили антиферментными препаратами, однако их применение является спорным из-за недоказанной эффективности.
При неэффективности консервативной терапии и развитии осложнений (кровотечение, формирование абсцессов и др.) применяется хирургическое вмешательство. В сложных случаях необходима повторная операция, однако при этом повышается риск летальности.
Схема лечения хронического панкреатита с высокой активностью ферментов совпадает с таковой при консервативном ведении острой формы.
Недостаток активных веществ можно восполнить специальными средствами
При гипоферментных обострениях основные силы должны быть направлены на коррекцию недостаточности пищеварительного секрета железы. С этой целью рекомендуется применение ферментных препаратов (Панкреатин, Мезим, Креон), а также лекарств, стимулирующих работу поджелудочной. Кроме того, применяются спазмолитики и анальгетики. Больному рекомендуется частое и дробное питание, исключение алкоголя.
О роли ферментных препаратов в лечении панкреатита смотрите в видео:
Источник: hepc.nextpharma.ru
Читайте также
Вид:


Источник
Вирусный гепатит В – вирусный недуг воспалительного характера, который поражает преимущественно ткани печени. После того как человек выздоровеет после этой болезни, у него формируется стойкий пожизненный иммунитет. Но возможен переход острой формы гепатита В в хроническую прогрессирующую. Не исключено также носительство вируса.
Онлайн консультация по заболеванию «Гепатит В».
Задайте бесплатно вопрос специалистам: Инфекционист.
Опасность патологии в том, что обычно инфицирование здорового человека происходит совершенно незаметно для него, поэтому диагностируется наличие вирусного гепатита только во время проведения лабораторного исследования или же при проявлении характерных симптомов. Важно как можно скорее провести адекватное лечение недуга, чтобы не допустить развития опасных осложнений.
Вирус высокоустойчив к воздействию химических и физических факторов. К примеру, он не погибает при воздействии высоких температур, заморозке, пребывании в щелочной или кислой среде. Если вирус попадёт в окружающую среду, то в ней он может сохраняться до нескольких недель в пятне засохшей крови или на кончике иглы. Заразность его очень высокая.
Пути заражения
Через микротравмы на кожном покрове вирус гепатита В проникает в тело человека и с кровотоком достигает печени, где начинает активно размножаться в её клетках, провоцируя их патологическое изменение. На данный процесс реагирует иммунная система человека – лимфоциты атакуют изменённые клетки, но в то же время поражают и собственные ткани органа.
Основной источник – кровь заражённого человека. Здоровому человеку она может передаться через:
- использование личных предметов гигиены;
- аппараты для проведения гемодиализа;
- неполноценно обработанные инструменты в салонах красоты;
- переливание заражённой донорской крови;
- через инструменты, используемые в стоматологии, в операционных, манипуляционных кабинетах и прочее;
- через нестерильные иглы.
Также вирус передаётся половым путём и трансплацентарно – от заражённой матери к ребёнку во время внутриутробного развития. Стоит отметить, что при рукопожатии, использовании одной посуды, кормлении грудью инфекционный агент не передаётся. Прочие пути передачи не зафиксированы.
Группа риска
Факторы риска заражения гепатитом В
Сейчас на государственном уровне был утверждён список лиц, которые входят в группу риска заражения таким недугом, поэтому они нуждаются во введении вакцины против гепатита В:
- ученики школ и институтов;
- наркоманы;
- пациенты, которые регулярно нуждаются во внутривенном введении препаратов;
- люди, которым необходимо регулярно проводить гемодиализ;
- дети, которые ходят в детские сады;
- работники медицинских учреждений;
- люди, ведущие беспорядочную половую жизнь.
Формы
Такое опасное заболевание имеет несколько форм развития:
- молниеносная. В этом случае симптоматика патологии развивается стремительно, сопровождается выраженным отёком мозга и коматозным состоянием. Лечение не эффективное. Весь патологический процесс занимает всего несколько часов и завершается смертью пациента;
- острый гепатит В. Данная форма имеет несколько стадий развития: стадия проявления общей симптоматики, желтушная и стадия разрешения или дальнейшего прогрессирования патологии;
- хронический вирусный гепатит В.
Симптоматика
Инкубационный период недуга довольно длительный – от двух месяцев до полугода, но иногда данный период может укорачиваться до 30 дней или удлиняться до 225 дней. Во время прогрессирования инкубационного периода симптомы патологии совершенно отсутствуют.
Симптомы гепатита В зависят от того, какая именно форма недуга поразила человека.
Молниеносная форма
Наиболее опасный тип патологии, так как клиническая картина развивается стремительно. У человека возникает приступ, который сопровождается такими симптомами:
- рвота;
- резкая слабость;
- человек не может самостоятельно подняться с постели;
- головокружение;
- на кожном покрове человека в этом периоде появляются синяки;
- на ногах возникают отеки;
- обморок;
- провалы в сознании;
- десна кровоточат;
- часто возникают носовые кровотечения.
Как правило, данный период завершается коматозным состоянием и возможен также летальный исход.
Безжелтушный период
В этом периоде специфических проявлений патологии ещё нет. На первый план выходят симптомы, которые являются характерными для большинства вирусных заболеваний:
- головная боль;
- самочувствие человека постепенно ухудшается;
- наблюдается потеря аппетита;
- вялость;
- слабость;
- мышечные и суставные боли;
- наблюдается появление респираторных проявлений (кашель, насморк).
Желтушный период
В желтушном периоде наблюдается проявление симптомов, характерных для данного заболевания. Возникают они в такой последовательности:
- в начале периода моча изменяет свой цвет – она становится цвета тёмного пива;
- далее наблюдается пожелтение склер и слизистой рта;
- жёлтый оттенок приобретают ладони и кожа.
Как только в данном периоде проявится желтуха, состояние пациента постепенно стабилизируется. Из основных симптомов его могут беспокоить тяжесть в правом подреберье (в месте локализации печени). Прочих симптомов нет. Возможно осветление кала вследствие закупорки жёлчных протоков.
Выраженность желтухи напрямую связана с тяжестью протекания патологии, а также с прогрессированием синдрома холестаза. Стабилизация желтухи наблюдается на 10 день, после чего она уменьшается. В случае тяжёлого протекания возможно также появление геморрагического синдрома – наблюдаются точечные кровоизлияния в кожу. Более тяжело протекает гепатит В у детей. Симптоматика сохраняется на протяжении длительного времени и есть высокий риск развития опасных осложнений.
Восстановительный период
После желтушного наступает рековалесцентный период. Желтуха исчезает. У больного нет никаких жалоб – его аппетит восстанавливается, пропадает слабость. Если болезнь протекает доброкачественно, то функциональность печени восстанавливается через 4 недели. Если же лечение патологии было проведено не своевременно или оно было неполноценным, то существует риск перехода острой формы вирусного гепатита в хроническую.
Хроническая форма
Хронический гепатит В проявляется такими симптомами:
- повышенная утомляемость;
- слабость;
- сонливость;
- снижение аппетита;
- тошнота, рвотные позывы;
- вздутие живота;
- характерные симптомы хронического гепатита В, такие как потемнение мочи, желтуха, проявляются значительно позже, чем при острой форме.
Симптомы гепатита В
Диагностика
Как правило, в инкубационном периоде практически никто из пациентов не обращается за помощью к врачу, так как симптомов патологии нет. К врачу обращаются при развитии острой формы патологии, когда клиническая картина выражена более чем ярко.
Диагностику гепатита В у детей и взрослых проводит врач инфекционист. С этой целью проводиться опрос пациента, его тщательный осмотр, а также назначаются клинико-лабораторные исследования.
В обязательном порядке необходимо сдать анализ крови для:
Осложнения
При несвоевременном лечении гепатита В у детей и взрослых могут развиться такие опасные осложнения:
Терапия
Лечение лёгкой формы патологии можно проводить в домашних условиях, но только после осмотра у квалифицированного специалиста и получения от него разрешения. План лечения включает в себя:
- проведение детоксикации. Пациенту необходимо употреблять как можно больше минеральной воды, чтобы снизить выраженность симптомов, а также восстановить водный баланс в организме;
- умеренную физическую активность;
- полный отказ от употребления алкоголя;
- запрещено принимать любые лекарственные средства без рекомендации врача;
- соблюдение диеты. Из рациона исключают жирную, жареную и копчёную пищу;
- противовирусные препараты при такой форме недуга не назначаются.
Лечение острой формы патологии:
- для лечения этой формы уже назначаются противовирусные препараты: интерфероны, аналоги нуклеазидов;
- поддерживающая терапия. Основной план лечения дополняется гепатопротекторами и иммуномодуляторами;
- детоксикация. В этом случае принятия жидкости орального уже недостаточно, поэтому врачи назначают в/в вводить стерильные растворы, чтобы снизить уровень токсинов, содержащихся в организме;
- витаминотерапия;
- соблюдение диеты.
Хирургическое лечение показано только в случае развития цирроза печени. Его разрешено проводить только в неактивной стадии. Данный метод лечения предусматривает трансплантацию донорской печени больному человеку.
Вакцинация
Рекомбинантная вакцина против гепатита В
Чтобы предотвратить инфицирование вирусным гепатитом В, медицинские работники рекомендуют пациентам своевременно делать специальную прививку. Учёными была разработана вакцина, которая может защитить организм человека от заражения. Прививку вводят только в мышцу. Только в таком случае будет достигнут максимальный уровень защиты. Если по ошибке вакцина введена была подкожно, то её не засчитывают. Требуется провести повторный укол.
Делать прививку разрешено не всем людям, так как для введения препарата существуют определённые противопоказания:
- беременность;
- период лактации;
- прививку также нельзя делать недоношенным детям.
Схемы вакцинации:
- стандартная. Впервые прививка вводится пациенту в определённый день. Повторное введение проводится через месяц. Последнее введение вакцины проводится через 6 месяцев;
- альтернативная. Первый укол вакцины делают в выбранный день, второй – через месяц, и третий – через 2 месяца.
Побочные эффекты, которые могут наблюдаться после прививки:
- гиперемия кожи в месте введения вакцины;
- в месте введения прививки может отмечаться появление небольшого уплотнения (местная реакция);
- возможно появление крапивницы;
- болевой синдром в области суставов (чаще болят суставы, расположенные недалеко от места введения вакцины).
С осторожностью следует вводить вакцину маленьким детям. После прививки следует на протяжении определённого времени внимательно следить за их состоянием. В случае ухудшения самочувствия следует незамедлительно обратиться в медицинское учреждение.
Source: SimptoMer.ru
Читайте также
Вид:


Источник

