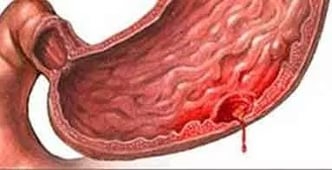
Что принимать при обострении язвы желудка и двенадцатиперстной кишки
Однажды столкнувшись с язвой желудка или язвой двенадцатиперстной кишки, не так сложно в будущем определить признаки нового приступа и вовремя обратиться к врачу. Поход к специалисту – единственный приемлемый вариант действий, – считает гастроэнтеролог Инна Буркова. Из ее практики, 80% пациентов, которые попали на стол хирурга с осложнениями, занимались самолечением или игнорировали приступы. Остальные же – в основном люди с добавочными факторами риска: с 15-20-летним стажем болезни, пожилые, ослабленные другими хроническими заболеваниями, заядлые курильщики.
Что провоцирует приступ язвенной болезни желудка или двенадцатиперстной кишки
Человеку средних лет, страдающему язвенной болезнью и проходящему терапию во время обострений, фактически не о чем беспокоиться.
Если же симптомы, похожие на обострение язвы желудка или двенадцатиперстной кишки, впервые беспокоят вас, не стоит заниматься самодиагностикой. Ведь признаки язвы очень легко спутать, например, с панкреатитом или холециститом.
Обычно признаки язвы желудка обостряются в весенний или осенний период, когда резко меняется погодные условия, а иммунитет ослаблен попытками защитить организм от этих перепадов. А что может вызвать обострение во «внеурочное» время – например, летом? Классический вариант – мощное нарушение диеты: застолье с жирными и острыми продуктами, алкоголем. Но об этом почти все знают, хотя и «рискуют». А вот о втором варианте наслышаны меньше: физические перегрузки. К гастроэнтерологам обращаются и заядлые садоводы, надорвавшиеся на уборке урожая, и любители здорового образа жизни, неуместно активно тренировавшиеся в спортзале.
Третий фактор – конечно, стресс. Тут важно понимать, что сила эмоций и значимость травмирующего момента не связаны напрямую с обострением. Печальное событие, развод или увольнение пациент может перенести без обострения язвенной болезни, а пустяковая ссора или тревожное ожидание может спровоцировать новый виток болезни.
Какая первая помощь необходима во время приступа язвы
Что надо делать при язве, пока вы ждете врача? Важен полный покой, лучше принять горизонтальное положение.
Допустимо некислое питье, а вот от еды лучше отказаться.
Не пытайтесь воздействовать на больное место температурой – ни грелка, ни компресс со льдом не принесут облегчения, но могут спровоцировать еще большие проблемы.
Если вы больной со стажем и уверены, что обострилась именно язвенная болезнь, а не развиваются симптомы острого живота, можно принять привычное для вас обезболивающее. Облегчение может принести снижение кислоты в желудке (не зря врачи говорят «нет кислоты – нет язвы). Однако сода – под запретом, поскольку углекислый газ, который выделяется при этом раздражает больную слизистую (ведь вы знаете, что газированные напитки – не для язвенных больных). Снизить могут антикислотные препараты, которые вы принимали ранее, или отвар семени льна. В крайнем случае, если нет ничего другого под рукой, можно растворить столовую ложку крахмала в теплой кипяченой воде и принять.
Важно! Не дожидаясь врача, вызывайте «скорую», если появились признаки осложнения язвенной болезни: прободения или желудочное кровотечение. Признаки: рвота темной массой – «кофейной гущей», с примесью крови, стул темного цвета, напоминающий деготь, непереносимые острые боли в животе.
Медикаментозное лечение при обострении язвенной болезни желудка
Врач при язве желудка и двенадцатиперстной кишки врач назначит либо стационарное, либо амбулаторное лечение с обязательным приемом медикаментов и соблюдением диеты. О том, почему некоторые пациенты при самостоятельном лечении язвенной болезни оказываются на хирургическом столе и какие современные профессиональные методы лечения язвы желудка менее радикальны в этом отношении, мы уже писали ранее.
Медикаментозная терапия в острый период заболевания обычно состоит из комплекса препаратов. Их необходимо принимать курсом, даже если симптомы ослабели. Некоторые препараты могут снять боль, а язва будет и дальше развиваться. К тому же, существует риск резистентности организма к некоторым препаратам, если лекарства принимать «время от времени». «Привыкание» объясняется тем, что бактерия хеликобактер пилори (она и провоцирует язву) может выработать устойчивость к определенному антибиотику. В этом случае его нужно будет немедленно заменить.
Базисная терапия решает четыре основные задачи.
- Антибактриальные средства: уничтожение бактерии хеликобактер пилори. Если избавиться от этого возбудителя болезни, обострения будут беспокоить намного реже.
- Снижение повышенной кислотности в желудке. Для этого назначают либо препараты, которые нейтрализуют кислоту и смягчают содержимое желудка, либо такие, которые ослабляют способность желудка вырабатывать кислоту (антациды). Кстати, вместе антибиотики и антациды не очень совместимы, поэтому их надо принимать с разрывом во времени в 4 часа. И еще: принимать лекарства, которые именно снижают секрецию кислоты, постоянно нельзя, это препараты именно на время обострения.
- Защита слизистой оболочки, заживление, снижение процессов воспаления (так называемые протекторы).
- Воздействие на нервную систему (успокоительные, минералы и витамины, укрепляющие ее, – например, MgB6). Иногда также понадобятся спазмолитики, лекарства, подавляющие тошноту и другие.
Вам будет интересно: ФГДС при подозрении на язву. Подготовка к обследованию, особенности процедуры эндоскопии
Диета при обострении язвенной болезни желудка и двенадцатиперстной кишки
Что ж, диетотерапия при язвенной болезни желудка, двенадцатиперстной кишки – это обязательная составляющая лечения этого заболевания. В течении первой недели обострения, помимо выполнения основных рекомендаций по питанию, стоит придерживаться диеты №1-А по Певзнеру. Она достаточно строгая, но длится недолго. Спустя некоторое время, если обострение язвы утихнет, можно будет перейти на диету №1.
Диета № 1А при обострении язвенной болезни желудка и двенадцатиперстной кишки
Целью этого лечебного питания при язве желудка и двенадцатиперстной кишки является снижение ограничение в сильных возбудителях поджелудочной секреции, раздражающих слизистую оболочку желудка, восстанавливающее и заживляющее воздействие на желудочно-кишечный тракт. Физически эта диета полноценная (включает жиры, белки, углеводы и соль), ее особенность в том, что пища употребляется в протертом, жидком или кашицеобразном виде средней температуры (15-55°С).
С рациона исключаются жирные, сладкие, кислые и копченные продукты, солености, но при этом суточная норма калорий сокращается не значительно (в зависимости от привычного образа жизни и параметров пациента) – рекомендуемая норма 2200 ккал. Но при этом нужно перейти на дробное питание, употребляя суточную норму пищи маленькими порциями за 6-7 приемов.
При обострении язвенной болезни желудка и двенадцатиперстной кишки исключаются:
- хлеб и мучное;
- жирные, копченые, соленые и кислые продукты;
- кисломолочные напитки, сыр, сметану, кислый творог (больше двухдневной давности);
- овощи и закуски;
- соусы и пряности;
- ягоды и фрукты в сыром виде;
- кондитерские изделия;
- кофе, какао, газированные напитки;
- алкоголь.

При соблюдении диеты №1-А рекомендуется:
- слизистые супы (манные, овсяные, рисовые, перловые) с добавлением яично-молочной смеси, сливок, сливочного масла;
- нежирная красное и белое мясо в виде пюре или суфле (без кожи, сухожилий, жира и фасций);
- отваренная рыба нежирных сортов;
- молоко, сливки, свежий протертый творог;
- омлеты на пару или яйца всмятку;
- жидкие каши с молоком или сливками (гречневая, манная, овсяная, рисовая);
- кисели или желе из фруктов с небольшим количеством сахара или меда;
- чай с молоком, разведенные водой с сахаром свежевыжатые соки, отвар шиповника.
Если с диеты типа А лечащий врач переводит пациента на диету №1, это обозначает прогресс в лечении и состоянии здоровья. Можно включить в рацион легкие супы, не протертое мясо и пшеничный хлеб вчерашней выпечки.
Вам будет интересно: Что исключить из рациона при язве
Обострение язвы желудка и двенадцатиперстной кишки: профилактика
Весна и осень – излюбленные сезоны язвенной болезни и в эти периоды стоит с особым вниманием следить за состоянием здоровья. Те, у кого симптоматическая язва желудка, обычно обращаются к врачу за профилактическим курсом противоязвенных препаратов или минеральных вод. Необходимо постараться избегать стрессов (об этом в статье «Стресс с научной точки зрения» подробно рассказывал генетик Александр Коляда), снизить физические нагрузки и придерживаться профилактической диеты.
Вот еще несколько общих правил, как избежать обострения язвенной болезни.
- Здоровый сон (он уместен всегда): постарайтесь ложиться спать в одно и то же время, спать не меньше восьми часов в сутки, избегать искусственного освещения в ночное время.
- Чтобы не допустить обострения язвы необходимо отказаться от вредных привычек (и это не только алкоголь, но и курение).
- Постарайтесь употреблять больше кашицеобразных и жидких блюд.
- Рекомендуется отказаться от похода в китайский ресторан или фаст-фуд: жирная и острая пища вам ни к чему.
- Избежать язвы желудка и двенадцатиперстной кишки поможет привычка дробного питания.
- Старайтесь есть не спеша, тщательно пережевывая. Приемы пищи лучше организовать таким образом, чтобы чувство голода не посещало – с перерывами в три-четыре часа.
- Прогулка после приема пищи поможет избежать появлению тяжести и отрыжки.
- Для профилактики язвы желудка суточная норма мяса и рыбы не должна превышать 150-200 г, а жиров (в т.ч. и растительного происхождения) – 30-40 г.
- Копченые, жаренные и маринованные блюда лучше бы заменить полезными способами приготовления пищи.
- Витамин А и витамин В1, которые содержат некислые молочные продукты также помогут избежать рецидивов обострения язвы желудка и двенадцатиперстной кишки.

Вам будет интересно: Язвенная болезнь у детей
Источник
Язвенная болезнь двенадцатиперстной кишки возникает в результате воздействия на нее раздражающих веществ (кислота, медикаменты). Заболевание проходит с периодами затишья и обострения. Рецидивы диагностируют в весенний и осенний период. При отсутствии лечения начинаются осложнения с ухудшением состояния, прободением.
Этиология
Разновидности по причине происхождения:
- из-за стрессовых факторов;
- после воздействия медкаментов;
- на фоне эндокринных нарушений;
- возникшие по причине заболеваний внутренних органов.
По морфологии повреждений подразделяют:
- эрозийное повреждение;
- острая язва;
- хроническая.
По числу повреждений слизистой оболочки язвы делятся на:
- одиночные (от одного до трех повреждений);
- множественные (больше трех).
По размеру и площади повреждений классифицируют:
- маленькие (меньше половины сантиметра);
- среднего размера (от половины сантиметра до одного сантиметра);
- крупные (размер от одного до трех сантиметров);
- огромные (больше трех сантиметров в диаметре).
Разновидностью является тип — острая язва двенадцатиперстной кишки (стрессовая язва).
Для нее характерно:
- первый раз диагностированная;
- острое начало;
- возникновение на нервной почве.
Факторы риска развития заболевания
Развивается на фоне:
- нерационального питания;
- злоупотребления фастфудом;
- употребления алкогольных напитков;
- курения;
- бесконтрольного приема медикаментов, обжигающих слизистую оболочку пищеварительной системы;
- наследственного фактора;
- инфицирования H. Pylori;
- хронической обструктивной болезни легких;
- циррозной болезни печени;
- почечной недостаточности;
- строгих диет с полным отсутствием пищи долгое время;
- физических перегрузок;
- хронического стресса и депрессии;
- аутоиммунных дисфункций.
Симптоматика
Признаки язвенной болезни:
- боли в области живота;
- изжога;
- вздутие;
- рвота;
- отсутствие аппетита;
- слабость;
- утомляемость;
- отрыжка.
Самодиагностика недопустима, симптомы схожи с другими заболеваниями. При появлении расстройств пищеварительного тракта необходима консультация врача-гастроэнтеролога и обследования.
Комплекс исследований для уточнения диагноза:
- клинический анализ крови;
- анализ кала на скрытую кровь;
- суточное мониторирование внутрижелудочного уровня кислотности;
- рентгеновское исследование;
- эндоскопия;
- биопсия;
- ультразвуковое исследование;
- исследование на наличие бактерии Хеликобактер Пилори;
- электрогастроэнтерография;
- антродуоденальная манометрия.
Обострение язвенной болезни
Язва двенадцатиперстной кишки при отсутствии лечения склонна к стадиям обострения. Прежде чем пить что-либо при обострении язвы желудка необходимо пройти обследования и проконсультироваться с гастроэнтерологом. Чтобы избежать развитие осложнений необходимо пройти стационарное лечение. Острые периоды проходят как один-два раза в год в межсезонье, так и чаще — 4-8 раз в год. При обострении трудоспособность ограничена на время лечения. В случаях осложнений могут поставить инвалидность.
Провоцируют обострение факторы:
- прием нестероидных противовоспалительных средств;
- стресс;
- травма;
- физическое перенапряжение;
- прием жирной, острой, жареной пищи, фастфуда;
- алкоголь.
Симптомы и жалобы пациентов при обострении язвы двенадцатиперстной кишки и желудка:
- яркий болевой синдром;
- интенсивно выраженная изжога;
- гнилостный запах при отрыжке;
- вздутие и метеоризм;
- тошнота, рвота;
- диарея или запор;
- кровь в каловых массах;
- проблемы со сном, нервная возбудимость;
- резкое похудение.
Обострение с осложнениями
Отсутствие врачебной помощи при язвенной болезни приводит к развитию осложнений. Для каждого осложнения характерны свои симптомы.
Кровотечение
Опасное и чаще всего встречающееся осложнение язвенной болезни желудка и двенадцатиперстной кишки. Маленькие скрытые кровотечения могут не проявлять себя. Для подтверждения диагноза необходимо провести анализ «реакция Вебера» (анализ кала на скрытую кровь).
При кровопотерях более 300 мл диагностируют симптомы:
- рвота по типу «кофейная гуща» (масса темного или темно-коричневого цвета, зернистого характера);
- стул мелена (дегтеподобный, темный, густой);
- слабость;
- «мушки» перед глазами;
- кружится голова;
- учащенное сердцебиение;
- низкое артериальное давление.
При симптомах обострения язвенной болезни желудка с признаками кровотечения необходима срочная госпитализация.
Перфорация
Прободение или перфорация происходит при образовании отверстия в желудке или 12 перстной кишке и излитием содержимого в брюшную полость. Симптоматика обострения язвы желудка и двенадцатиперстной кишки с перфорацией проходит несколько стадий. Первая — острая, на второй — временное облегчение, третья — прогрессирование перитонита. При прободении язвы — обязательно оперативное вмешательство.
Характерны симптомы:
- острая кинжальная боль;
- сильное напряжение мышц брюшной стенки;
- бледность;
- низкий пульс;
- перитонит (воспаление брюшной полости);
- рвота.
Диагностируют рентгенологическим исследованием и эндоскопией. При симптомах осложнения обострения язвы желудка и двенадцатиперстной кишки перфорацией необходимо срочно вызвать бригаду скорой помощи и согласиться на госпитализацию. Промедление оборачивается перитонитом и летальным исходом.
Пенетрация
Пенетрация — распространение язвенного процесса по близлежащим органам и тканям.
Изъявления пенетрируют в органы:
- головка поджелудочной железы;
- печень;
- толстая кишка;
- малый сальник и тело поджелудочной железы.
Симптомы:
- усиление болей и распространение по другим органам;
- спазмолитики, антациды и болеутоляющие перестают действовать на болевой синдром;
- повышение температуры;
- боль отдает в поясничную область, становится опоясывающей.
Для подтверждения осложнения проводят:
- лабораторные исследования крови на предмет отклонения показателей лейкоцитов, СОЭ;
- рентгенологическое исследование;
- эндоскопия.
Пилоростеноз
Стеноз привратника (пилоруса) или пилоростеноз — сужение прохода или полная непроходимость между желудком и двенадцатиперстной кишкой.
Симптомы:
- постоянная рвота;
- тяжесть в эпигастрии;
- тухлая отрыжка;
- похудение.
Диагностируют рентгенологическим исследованием, пальпацией.
Малигнизация
Малигнизация — процесс перерождения в злокачественное образование.
Для данного осложнения характерно:
- периодичность и сезонность обострений смазывается;
- болевой синдром постоянный;
- прогрессирует уменьшение секреторной функции желудка;
- анемия (понижение гемоглобина в крови);
- СОЭ в анализах повышен;
- кахексия (полное истощение, резкое снижение массы тела, ухудшение психического состояния, дезориентация, слабость, замедляются физиологические процессы).
Если проявляются признаки обострения язвы желудка и двенадцатиперстной кишки с малигнизацией необходимо срочно госпитализировать больного. Раковое образование пищеварительного тракта требует оперативных действий и длительного комплексного лечения.
Перивисцерит
Перидуоденит или перивисцерит — спайки между желудком, двенадцатиперстной кишкой и другими органами.
Совокупность проявлений:
- острая боль;
- повышение температуры тела;
- повышение СОЭ.
Диагностика для подтверждения осложнения — рентгенологическое и эндоскопическое исследование с выявлением деформации и неподвижности органов.
Медицинская помощь в период обострения язвенной болезни
При обострении язвы 12 перстной кишки больным рекомендована госпитализация, лечение в домашних условиях недопустимо и может привести к осложнениям и усугублению симптоматики. При наличии осложнений кроме медикаментозного лечения проводят хирургическое вмешательство. На любой стадии обострения проводят неотложные медицинские мероприятия в стационаре. Средний срок нахождения в больничном учреждении от 21 дня. В первые две недели рекомендован полупостельный и постельный режим. При поступлении больного проводят осмотр врач-гастроэнтеролог и терапевт.
Исследования при поступлении больного с обострением язвенной болезни
Прежде чем лечить обострение язвы желудка и 12 перстной кишки необходимо провести комплексное обследование пациента на предмет осложнений и сопутствующих заболеваний.
Обязательные лабораторные исследования:
- развёрнутый анализ крови;
- морфологическое (гистология) исследование тканей;
- обследование желудочного сока;
- исследование уровня кислотности;
- анализ желудочного содержимого микроскопическим методом;
- анализ кала на скрытую кровь;
- определение антител на ВИЧ, гепатит;
- общий анализ мочи;
- реакция Вассермана.
Исследования с помощью инструментов и приборов:
- эзофагогастродуоденоскопия (обследование и осмотр органов пищеварения при помощи зонда с камерой);
- рентгенологическое обследование;
- ультразвуковое обследование органов брюшной полости;
- биопсия из поврежденных частей желудка и двенадцатиперстной кишки.
Медицинские действия для лечения и контроля за состоянием больного
В стадии обострения язвенной болезни желудка и двенадцатиперстной кишки врач-гастроэнтеролог и терапевт проводят ежедневный осмотр пациента. В отделении стационара за больным осуществляют регулярный уход средний и младший медицинский состав.
Лекарственные средства в период обострения
По приказу Минздрава России утвержден перечень медикаментов для лечения язвы желудка и двенадцатиперстной кишки:
- блокаторы рецепторов мускарина (атропин, платифиллин, пирензепин, амизил);
- блокаторы гистаминовых рецепторов (ранитидин, фамотидин, циметидин, низатидин, роксатидин);
- ингибиторы протонной помпы (омепразол, пантопразол, лансопразол, рабепразол, эзомепразол);
- антацидные препараты (Маалокс, Гастал, Ренни, Алмагель, Фосфалюгель);
- стимуляторы образования слизи (мизопростол, энпростил, карбеноксолон);
- для образования защитной пленки (коллоидные субцитраты висмута, сукральфат);
- вяжущие средства (Де-нол, Викаир, Виканол);
- антибиотики и противопротозойные (амоксициллин, метронидазол, кларитромицин, левофлоксацин, азитромицин, джозамицин);
- стимуляторы регенерации (метилурацил, Солкосерил, Актовегин);
- спазмолитики (Но-шпа, папаверин);
- нормализация моторной функции кишечника (Церукал, Мотилиум);
- седативные и транквилизаторы (Амитриптилин, Даларгин).
Схемы антибиотикотерапии при инфицировании Хеликобактер Пилори проводят трехкомпонентным способом или квадротерапией.
Тройная схема проводится двумя комбинациями медикаментов.
Первый способ (длительность от семи до десяти дней):
- пантопразол 20 мг в сутки;
- кларитромицин по 0,1 гр дважды в сутки;
- амоксициллин по 1 гр два раза в день.
Вторая схема (от одной до двух недель):
- пантопразол 40 мг или омепразол 20 мг или лансопразол 30 мг дважды в день;
- кларитромицин по одной четверти грамма два раза в сутки;
- метронидазол в дозировке 0,4 гр два раза в сутки.
Четырехкомпонентная схема (длительность десять дней):
- пантопразол по 40 мг в сутки;
- тетрациклин по 0,5 гр четырежды в день;
- коллоидный висмут по 100 грамм четырежды в день;
- метронидазол 0,4 гр по четыре раза в день.
Вспомогательные процедуры
Физиотерапию при обострении язвенной болезни двенадцатиперстной кишки и желудка применяют при отсутствии осложнений в фазе затухания.
Методы физиотерапевтического лечения:
- аппликации с парафином (белый теплый парафин наносят на час перед сном на область живота);
- озокерит (согревающие компрессы с противовоспалительным, анальгезирующим действием);
- грязелечение (аппликации иловых сульфидных грязей на эпигастральную область, усиливает репаративную регенерацию, устраняются спазмы);
- диатермия (нагревание тканей и органов с помощью проходящего электрического тока);
- индуктотермия (диск-индуктор с силой тока 180 Ма ставят на эпигастральную область на 10 минут, процедуры десять раз через день);
- УВЧ-терапия;
- ультразвуковая терапия (через 1-2 после приема пищи, процедуры через день 12-20 раз);
- электрофорез с 5% раствором новокаина;
- апрофен-электрофорез;
- ванны хвойные, радоновые, жемчужные;
- иглорефлексотерапия.
В фазе затухания или в период ремиссии показано санаторно-курортное лечение с питьевыми минеральными водами.
Режим питания при обострении язвенной болезни
При заболеваниях пищеварительного тракта, язве желудка и двенадцатиперстной кишки в том числе в период обострения показана диетическая терапия. Виды лечебного питания: Стол 1а, 1б, 1.
Диетический Стол 1а
Цель Диеты по Певзнеру — восстановление функций слизистой оболочки и минимальное раздражающее воздействие на нее. В острый период язвенной болезни рекомендовано придерживаться Стола 1а 6-8 дней.
Особенности диеты:
- ограничение углеводов, соли;
- исключение бульонов, грубой пищи, всех овощей;
- исключение тяжелой пищи (грибы, жесткое мясо);
- пища подается в перетертом виде после предварительного отваривания;
- блюда принимаются в среднем тепловом режиме;
- прием пищи 6 раз в сутки в строго ограниченном количестве;
- исключить жареное, острое, маринады, алкоголь;
- упор на молоко и молочные каши.
Диетический Стол 1б
По окончанию Диетического стола 1а переходят к столу 1б. Цель — снятие воспаления, полноценное питание, рубцевание изъявлений. Длительность диетической терапии на данном столе до двух недель.
Основа Стола 1б:
- пища подается в пюреобразном протертом виде;
- без бульонов, грубых продуктов, некоторых овощей, грибов, жесткого мяса;
- допускается консервированное детское пюре из овощей и мяса;
- вводят пюре из вареных, пареных картофеля, моркови, свеклы;
- питание 6 раз в день;
- рекомендуются молочные продукты.
Диетический Стол 1
После Стола 1б переходят на Стол 1. Период диетического питание перед переходом на общий стол составляет от двух до шести месяцев.
Основные принципы Стола 1:
- запрещены бульоны, острое, жареное, сырые овощи, алкоголь;
- пищу перед приемом варят, протирают, при улучшении состояние разрешено без протирания;
- умеренно разрешена соль;
- вводят белые сухари, фруктовые соки;
- молоко в приоритете;
- из жиров добавляют растительные масло, сливочное масло;
- по истечении 2-3 месяцев вводят вареные овощи, персики.
Увеличение срока госпитализации
При несвоевременном обращении больного за врачебной помощью, сопутствующих заболеваниях срок нахождения в стационаре может быть увеличен.
Основные причины неудачного лечения обострения язвы 12 перстной кишки:
- не вовремя распознанная рефлюксная болезнь при зажившей язве;
- невосприимчивость некоторых штаммов Хеликобактер Пилори к антибиотикотерапии (чаще к метронидазолу);
- неисполнение предписаний пациента по режиму питания;
- отсутствие дисциплины больного;
- повторная инфекция;
- параллельное лечение по другим показаниям нестероидными противовоспалительными средствами;
- возникновение дуоденальной язвы с другой этиологией (без инфицирования Хеликобактер Пилори).
Профилактика
Первичные профилактические меры направлены на:
- рационализацию питания, диету;
- ликвидацию вредных привычек (употребление алкоголя, табакокурение);
- исключение стрессовых ситуаций и лечение существующих нервных расстройств;
- воздержание от физически-тяжелых работ;
- исключение бесконтрольного приема медикаментов, раздражающих слизистую оболочку желудочного тракта;
- своевременное лечение заболеваний и регулярные осмотры у врача;
- соблюдение личной гигиены.
Вторичная профилактика направлена на достижение устойчивой ремиссии и исключение осложнений.
При правильном и своевременном оказании первой помощи при обострении язвы желудка и двенадцатиперстной кишки (при отсутствии осложнений) прогноз выздоровления благоприятный, до полного излечения.
Соблюдение рекомендаций лечащего врача, строгое следование предписаниям по лекарственным средствам быстро возвращает к привычному образу жизни и улучшению самочувствия.
Источник