Что можно после операции панкреатита
Поджелудочная железа – ранимая и достаточно непредсказуема. Даже медики не могут точно утверждать, как поведет себя орган в той или другой ситуации, особенно при осуществлении на ней операции или после нее, вследствие повреждения либо панкреатита.
После оперативного лечения человеку требуется длительный реабилитационный срок с тщательным соблюдением всех предписаний доктора, в том числе и в питании.
Что можно есть после удаления поджелудочной железы будет рассказано в этой статье.
Когда и при каких показаниях нужна операция и ее сложности
Поджелудочная железа (ПЖ) из-за своей деликатной природы создает немало тревог гастроэнтерологам и хирургам, поэтому оперативное лечение осуществляется только опытными специалистами и исключительно только в тех случаях, когда в этом действительно возникает острая необходимость.
Поводом для хирургического вторжения ПЖ считается:
- Хронический панкреатит с частыми рецидивами.
- Деструктивный панкреатит с острыми проявлениями.
- Панкреатит с признаками панкреонекроза.
- Повреждение ПЖ.
- Злокачественные опухоли.
- Наличие камней, которые перекрывают каналы железы.
- Свищи.
- Ложная киста.
Проведение операции – сложный процесс из-за особой структуры и физиологии органа. Поджелудочная железа и 12-ти перстная кишка обладают совместным кровообращением. Помимо того железа размещена в опасной близости с такими весьма важнейшими органами: брюшная аорта, верхние брыжеечные артерия и вена, совместная желчная протока, почки, верхняя и нижняя пустотелые вены.
Осуществление оперативного врачевания ПЖ при наличии острого либо затяжного панкреатита осложняется еще и характерными обязанностями органа, таким как производство ферментов, которые из-за чрезмерной своей энергичности способны «перерабатывать» его ткани.
Помимо того, поджелудочная представляет собой паренхиматозную субстанцию (ткань), для которой характерна чрезвычайная хрупкость и травматичность. На нее непомерно затруднительно налаживать швы, а в послеоперационное время часто возникают тяжелые осложнения, например, появление фистул и кровотечений.
Самым часто встречаемым осложнением после хирургического вмешательства считается послеоперационный панкреатит с резкими проявлениями, для которого типична следующая симптоматика:
- Сильнейшая боль в подложечной зоне.
- Стремительное ухудшение самочувствия прооперированного и шок.
- Резкий рост показателя амилазы в моче и крови.
- Лейкоцитоз.
- Чрезмерное повышение температуры.
Как правило, формированию острого послеоперационного панкреатита способствуют:
- Отечность тканей ПЖ.
- Операционные действия в соседней области желчного пузыря и в зоне сфинктера фатеровой ампулы.
Помимо этого, послеоперационный панкреатит способны вызвать и другие осложнения:
- Распространение воспаления на ПЖ у пациентов с язвенной патологией.
- Рецидив латентно присутствующего затяжного явления в ПЖ.
- Кровотечение.
- Панкреонекроз.
- Перитонит.
- Усугубление сахарного диабета.
- Почечная и печеночная аномалия.
- Плохое кровообращение.
Учитывая все вышеприведенные причины, которые могут начаться после сделанной операции на ПЖ, за пациентом ведется тщательное наблюдение в стационарных условиях, а также осуществляется особый уход.
На второй день после оперативного вторжения больного переводят в хирургическое отделение, где ему предоставляется специальный уход, особую терапию и питание. Весь этот комплекс имеет индивидуальный подход в зависимости от степени сложности самой операции, а также присутствия либо отсутствия осложнений.
Какое именное лечебное питание после операции на поджелудочной железе назначается прооперированному человеку, будет рассказано далее.
Особенности диетического питания после оперирования железы
Диета после операции на поджелудочной железе — один из важнейших моментов в комплексном послеоперационном восстановлении пациентов, которым была удалена ПЖ.
Диета после операции на поджелудочную железу начинается с двухдневного голодания, и только на третий день больному допускается щадящий прием пищи в такой последовательности.
Второй день:
- Отфильтрованная или газированная вода (1 л в сутки).
- Отвар из шиповника.
Третий день:
- Несладкий и слабый зеленый чай.
- Сухарик (заранее размоченный).
- Пюреообразный овощной супчик без соли.
Четвертый-шестой день:
- Каши из гречневой или рисовой крупы на молоке, при этом его разбавляют водой, помимо того, порция блюда не должна превышать 100-150 г.
Шестой-седьмой день:
- Сливочное масло не более 15 г (1-2 ч.л.) в сутки.
- Ломтик вчерашнего хлеба из белой муки.
- Нежирный творог или творожная масса без сахара.
- Овощные пюре.
- Супчики с разнообразными овощами (морковка, картофель, свекла), при этом капуста еще под запретом из-за высокого содержания клетчатки.
На протяжении 1 недели вся пища приготавливается паровым способом, затем разрешаются отварные блюда. Через 7-10 дней, при отсутствии осложнений, можно мясные и рыбные продукты.
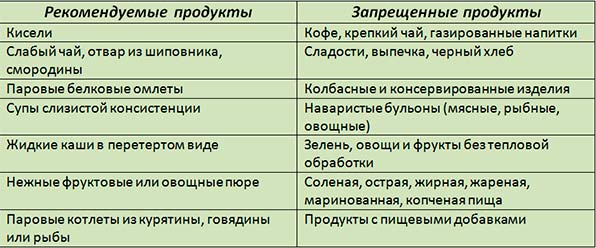
В этот период назначается 1 вариант диеты №5. Примерно через 2 недели допускается увеличение калорийности блюд, исходя из этого, можно перейти на 2 вариант диеты №5, который подразумевает частое и дробное питание, и полное отсутствие в рационе следующих продуктов:
- Жирных.
- Кислых.
- Острых.
- Алкогольных.
- Специи.
- Соусы.
Тщательное соблюдение правил в отношении питания позволяет свести к минимуму вероятность развития аномалий.
Каким должно быть меню у человека после операции?

О том, чего именно следует избегать больному после отсечения ПЖ, упоминалось выше, теперь расскажем, что можно кушать после операции на поджелудочной железе, на что обратить пристальное внимание при приготовлении пищи.
Прежде чем перейти к особенностям диетического стола, который показан людям после операции, хотелось бы еще раз напомнить важные эпизоды. Основная рабочая функция ПЖ – производство пищевых ферментов, которые отвечают за расщепление пищевых продуктов на отдельные элементы, усваиваемые человеческим организмом. Как видим, железа принимает активное участие в пищеварительном процессе.
В ином случае, когда она удаляется, то всю остальную жизнь больному необходимо:
- Строжайше блюсти соответствующий порядок питания.
- Пополнять дефицит ферментов соответствующими ферментативными препаратами.
- Регулярно проверять величину инсулина во избежание СД.
- Полностью отказаться от тяжелой физической работы и избегать резких температурных перепадов.
Итак, что можно кушать после удаления поджелудочной железы? Следует сказать, что при серьезном подходе к питанию, можно готовить разные блюда, но при этом неукоснительно придерживаться следующих правил:
- Все продукты должны быть свежими, а блюда приготавливаются паровым либо отварным способом.
- Жареная еда абсолютно под запретом.
- Употребление пищи должно быть частым, то есть не меньше 5-6 раз в сутки.
- Контролировать норму употребляемой соли (не более 10 г в день), при этом учитывается и ее присутствие в блюдах и полуфабрикатах.
- Мясная и рыбная продукция исключительно диетических сортов (курица, телятина, индейка и т.д.)
- Запрещены любые виды консерваций и еда с уксусом.
- Молочная продукция только обезжиренных вариантов (йогурты, кефир, творог, сыры).
Невзирая на этот список ограничений, при правильном подходе и серьезном отношении к правилам питания можно без затруднений готовить питательные и вкусные блюда на каждый день.
Примерное меню после хирургического вмешательства
На основе ниже приведенного меню после удаления поджелудочной железы можно составлять разнообразные блюда:
- Первый завтрак: ломтик вареного мяса, молочная каша с овсянкой, чай без сахара.
- Второй завтрак: белковый омлет на пару, отвар из ягод шиповника.
- Обед: легкий овощной супчик (перетертый в пюре), отварное мясо с гарниром из отварных овощей, компотик их сухофруктов.
- Полдник: творог, чай с добавлением небольшого количества молока.
- Ужин: паровая либо отварная рыба, а также пюре из овощей (лучше морковное), чай с молоком без сахара.
- Перед сном: стакан кефира с малой жирностью.
Исходя из этого образца, можно определиться с набором основных продуктов и предпочтительных вариантов диетических блюд.
Как грамотно набрать вес?
Пациенты, которым пришлось пережить удаление ПЖ, мучаются не только от дефицита ферментов, присутствия сахарного диабета, им еще приходится страдать от стремительной потери веса. Это патологическое явление объясняется тем, что питательные вещества, поступающиеся с пищей в организм, плохо усваиваются, кроме того диетические блюда подразумевают отсутствие многих калорийных продуктов.
Исходя из этого, возникает вопрос, как набрать вес после операции на поджелудочной железе? В этом случае диетологи советуют:
- Увеличить употребление белковой пищи: мясо, рыба, а также белый хлеб, но не часто.
- Не забывать о регулярном приеме витаминов и минералов.
- Питание должно быть дробным.
- Употреблять протеиновые напитки.
Соблюдая эти базовые аксиомы, человек может постепенно набрать вес. Однако перед их применением лучше посоветоваться с врачом по поводу их целесообразного применения.
Как приготовить диетические блюда

Рецепты блюд после операции на поджелудочной железе должны готовиться исключительно на пару или отварным способом, либо запекаться в духовке. Однако последний вариант приготовления допускается уже при стабильно положительном самочувствии больного.
Суфле из овощей
Свеклу или морковку натереть на терке с маленькими отверстиями и пропарить в малом количестве воды без прибавления масла. Когда овощ станет мягким, добавить 1 ст.л. молока и отдельно взбитый белок. Выпекать в духовке в течение 20 минут.
Молочный суп с овощами
Взять в равных частях молоко и воду, соединить и поставить на огонь, довести до закипания. Прибавить морковку, рис (дробленный), картошку, лук и зелень. Отваривать до тех пор, пока не загустеет, прибавить соль (на кончике ножа) и ¼ часть чайной ложечки топленого масла.
Телятина в сыворотке
Мясо замочить с вечера в сыворотке. На следующий день телятину порезать на кусочки и приготовить либо в духовке, либо просто на сухой сковородке (без масла) на очень слабом огне (наблюдать за тем, чтобы не было коричневой корочки).
Капуста в панировке из сухарей
Цветную или кочанную капусту потушить в воде или овощном бульоне без всякого масла. Затем прибавить панировочные белые сухари и сливочное масло. Когда оно впитается, кушанье приобретет вкус жаренной в панировке капусты.
Заключение
Как видим, диета после операции на ПЖ – важнейший момент в жизни пациента. Она нужна для того, чтобы максимально снизить нагрузку на органы, которые отвечают за пищеварение. Дело в том, что после оперативного вмешательства их функции ослаблены, и они работают не в полноценном режиме.
Задача больного – помочь внутренним органам максимально корректно вернуться в свой рабочий режим. При этом состояние пациента должно постоянно контролироваться лечащим доктором. В случае любых изменений, как положительного, так и негативного генезиса обязательно сообщать об этом специалисту, чтобы своевременно откорректировать рацион питания.
Загрузка…
Источник

Диета после операции на поджелудочной железе — единственный способ восстановления нормальной работы пищеварительного тракта. После такого метода лечения полноценная работа органов пищеварения нарушена, поэтому для снижения нагрузки на них необходимо неукоснительное соблюдение строгой диеты. Ограничения в рационе после операции позволяют избежать осложнений, обострений или рецидивов болезни.
Длительность соблюдения зависит от объема проведенного хирургического вмешательства. Обычно реабилитационный период занимает длительное время — от 6 до 12 месяцев, но иногда продолжается еще определенный промежуток времени.
Особенности диеты после операции
При назначении диеты после удаления поджелудочной железы учитываются:
- степень произведенного радикального лечения;
- тяжесть состояния больного;
- скорость его восстановления.
Особенности питания после операции различны в каждом периоде: диета в первые дни и недели существенно отличается от той, что назначается при выписке из стационара.
Полный голод
В первые три дня после удаления поджелудочной железы или частичной резекции назначается полный голод. В это время пациент находится в палате интенсивной терапии, где проводятся не только активные реанимационные мероприятия, но был исключен всякий контакт с видом и запахом пищи. Даже при отсутствии еды может возникнуть рефлекторная выработка ферментов, что приведет к обострению и появлению боли.
Парентеральное питание
После того как больной переведен в общую палату хирургического стационара, назначается парентеральное питание: внутривенно вводятся специальные белковые и углеводные смеси, а также жиросодержащие препараты, которые поддерживают орган, восстанавливают его после стресса и одновременно не создают функциональной нагрузки. Это связано с тем, что в состав этих смесей все необходимые белки входят в виде готовых аминокислот, и железе не приходится вырабатывать протеазы для расщепления белков, как это происходит при переваривании пищи. Аналогично отсутствует функциональная нагрузка при вливании низкомолекулярных углеводов и препаратов, содержащих липиды.
Секреция панкреатического сока и ферментов, расщепляющих жиры и углеводы, сведена к минимуму, поджелудочная железа сохраняет относительный покой. Это время ее восстановления после операции.
Благодаря такому ведению больного в первые дни поджелудочная железа защищена от самопереваривания: выработка ферментов сведена к минимуму, поступающие внутривенно готовые питательные компоненты усваиваются практически полностью, поддерживается гомеостаз и все важные показатели жизнедеятельности.
Все препараты, которые используются в первые дни после хирургического вмешательства, назначаются врачом. Индивидуально рассчитываются объем и количество всех составляющих, их пищевая ценность, объем вводимых растворов. Учитывается количество потерянной жидкости, масса тела больного, тяжесть состояния после операции.
Питательные смеси требуются из расчета 30–60 ккал на 1 кг веса пациента. В обязательном порядке добавляется инсулин: поджелудочная железа контролирует углеводный обмен в организме, так как разрушению подвергались все ткани органа, включая островки Лангерганса, вырабатывающие инсулин. После операции происходит резкое нарушение всех функций:
- экскреторной (выработка пищеварительных ферментов);
- инкреторной (производство инсулина, расщепляющего углеводы) – во многих случаях развивается сахарный диабет.
Специальные питательные смеси содержат:
- белки;
- углеводы;
- жиры.
Белковые препараты необходимы поврежденному органу для клеточного восстановления тканей: они участвуют в строительстве мембран и других важных составляющих клеток. А также они имеют высокую энергетическую ценность. Каждая из них имеет хороший отзыв специалистов. Чаще всего применяются:
- Аминозол;
- Изовак;
- Амиген;
- Аминон;
- Полиамин;
- Гидролизин-2;
- Мориамин.

Жировые эмульсии:
- Липозин;
- Липофундин С;
- Интралипид.
Углеводы:
- глюкоза — от 5 до 50% концентрации растворов;
- фруктоза 5 и 20% — она предпочтительнее, поскольку меньше воздействует раздражающе на интиму (внутреннюю стенку) вен при парентеральном (внутривенном) введении.
Спирты добавляются как дополнительный энергетический субстрат, используются вместе с жировыми эмульсиями:
- Сорбитол;
- Ксилитол.
Они создают дополнительную осмолярность (густоту крови) и не требуют дополнительного введения инсулина.
Питание на 3 сутки после хирургического вмешательства
На 3 сутки после оперативного лечения разрешается щадящее питание. В первые 10–14 дней ограничения в еде очень жесткие. Калорийность ограничена. Разрешены:
- сухарики;
- протертые супы;
- каши (гречневая и рисовая), приготовленные на молоке, разбавленном с водой;
- паровой омлет из половины белка;
- с 6 дня — несвежий пшеничный хлеб;
- сливочное масло (15 г в день).

Пить можно:
- щелочную минеральную воду без газа (Славяновская, Боржоми, Нарзан, Ессентуки № 4, Поляна Квасова);
- отвар шиповника;
- кисель;
- несладкий некрепкий чай;
- компот из сухофруктов.
Разрешенная еда через 5–7 дней после операции
Через неделю добавляются, кроме уже разрешенного яичного, белки в виде нежирной рыбы и мяса в ограниченном количестве.
Всю первую неделю еда готовится исключительно на пару. Со второй — разрешено продукты отваривать.
Сразу после операции, как только разрешено больному есть самому, преимущество остается за белковой пищей:
- для переваривания жиров требуется большое количество ферментов, что является большой нагрузкой на поджелудочную железу;
- углеводы вызывают повышенный процесс брожения, что негативно сказывается на состоянии всех органов пищеварительного тракта (газы, скапливающиеся в кишечнике, давят на желудок и поджелудочную железу, вызывая боли, ощущение распирания, тяжести).
Принципы питания после панкреатэктомии
Панкреатэктомия — это операция по удалению поджелудочной железы. Она может быть:
- тотальной;
- дистальной — удаляется тело и хвост, остается головка поджелудочной железы.
Причины радикального лечения различны:
- рак тела или головки;
- панкреонекроз;
- камень;
- киста больших размеров.

Онкология и некроз тканей поджелудочной железы являются самыми опасными состояниями, не оставляющими выбора в методах терапии. Лечением опухолей любой этиологии, даже если первоначальным очагом стал другой орган, а в поджелудочной железе возникли метастазы, занимается онколог. Врач этой специальности определяет нужный объем операции в каждом конкретном случае. В дальнейшем, в зависимости от оставшейся части органа, он объясняет, что категорически нельзя кушать, и определяет временные промежутки запрета.
Лечебное питание после полного удаления поджелудочной железы или ее части базируется на соблюдении следующих принципов:
- кратность приема пищи;
- количество употребляемой еды;
- восполнение необходимого объема жидкости;
- строгая необходимость придерживаться списка разрешенных и допустимых продуктов, исключая запрещенные.
Как часто питаться?
После операции кратность питания составляет 6–8 раз в день. Сокращение частоты требует увеличения объема. Это приведет к нарушению переваривания из-за недостатка как собственных ферментов, так и дополнительно принимаемых энзимных препаратов.
Нужно учитывать, что частый прием еды требует еще и тщательного пережевывания пищи — одно из условий ее хорошего усвоения. В слюне содержится амилаза — фермент, расщепляющий углеводы. Поэтому переваривание пищи начинается еще в ротовой полости.
Объём и калораж одного приёма пищи
Диетическое питание после операции представляет собой научно обоснованную программу, которая для пациента становится образом жизни. Разработана она основоположником диетологии, гастроэнтерологом М.И. Певзнером и используется при всех заболеваниях и сегодня.
В первые 5–7 дней после панкреатэктомии примерный суточный калораж — 1 000 ккал. Количество приемов пищи — 6–8 раз. Исходя из этого, по специальной таблице рассчитывается допустимая энергоемкость каждого из них. Рекомендуется жидкая и полужидкая низкокалорийная пища в пределах стола № 0 по Певзнеру.
В последующие 5–7 дней питание соответствует столу № 1а, когда допускаются только блюда, приготовленные на пару. Еда притом должна быть протертой до консистенции пюре. Калорийность повышается до 1 500–1 800 ккал в день, разделенная на 5–6 раз в течение дня.
При дальнейшем расширении диеты и переходе на стол № 5П суточный калораж достигает 1 800—1 900 ккал, количество приемов пищи — по-прежнему 5–6 раз в день. Порции не должны превышать 250–300 граммов.
Сколько жидкости и как часто надо пить?
Употребление жидкости нужно для восполнения утраченного объема в процессе проведения операции, а также:
- для удаления из организма токсинов, которые образуются в результате гибели тканей;
- поддержания нормальной осмолярности (вязкости крови);
- предупреждения тромбообразования, которое является частым осложнением после оперативного лечения.
В первую неделю после хирургического вмешательства объем необходимой жидкости составляет 2,5 л. Через 2 недели ее количество уменьшается до 2 л в сутки, в дальнейшем ограничивается до 1,5 л. Это зависит от многих факторов:
- тяжести состояния;
- комплекции пациента;
- сопутствующих заболеваний (патология сердечно-сосудистой системы, почек).
Объем необходимой жидкости рассчитывается и контролируется врачом. Измеряется артериальное давление, исследуется выделительная функция почек.
Пить разрешается небольшими дозами по несколько глотков, но часто. Употребляемая жидкость должна быть комфортно теплой и без газов. Запрещены кислые, сладкие напитки, крепкий кофе, чай, какао, шоколад, наваристые жирные бульоны.
Примерное меню на неделю
Меню на неделю составляется индивидуально, а рацион рассчитывается каждому пациенту в зависимости от срока после операции и объема произведенного хирургического вмешательства, жизненно важных показателей. Каждое блюдо и рецепт его приготовления не должны содержать запрещенных продуктов даже в небольших количествах.
Примерный образец, по которому можно составить недельное меню:
- 1 завтрак — паровой омлет из белка яйца, гречневая каша, кофе из цикория;
- 2 завтрак — десерт из обезжиренного творога с йогуртом;
- обед — суп-пюре из тыквы, рыбный рулет, кисель;
- полдник — желе из фруктов, галетное печенье;
- ужин — салат из отварной свёклы, тефтели из курицы, отвар шиповника;
- перекус перед сном — кефир.
Диета после операции последующие 1,5–2 месяца
После выписки из стационара, через 1,5–2 месяца, питание расширяется. В него вносятся индивидуальные поправки с учетом сопутствующей патологии и переносимости различных продуктов. В этот период диета соответствует столу № 5 по Певзнеру. Она по-прежнему должна быть:
- дробной: 5–6 приемов пищи;
- небольшими порциями — не более 300 г на один прием;
- невысокой калорийности — не превышать 1 900 ккал/сут.
В нее постепенно вводятся новые продукты:
- мясо или рыба, но нежирные и в ограниченных количествах;
- йогурт и творог низкой калорийности.
Запрещено употребление жирного, жареного, острого, соленого. Исключаются специи, соусы, алкоголь, овощи и фрукты в свежем виде.

Разрешается прием углеводов в виде желе или мусса из перетертых фруктов или ягод. В случае развившегося нарушения толерантности к глюкозе или сахарного диабета легкоусвояемые углеводы исключаются, а сложные равномерно распределяются между всеми приемами еды в течение дня.
Как грамотно набрать вес истощенному организму?
В послеоперационный период происходит резкая потеря массы тела. Это связано с развивающимися нарушениями в деятельности органов пищеварения. К их числу относится мальабсорбция — утрата организмом способности усваивания полезных веществ, поступающих с пищей.
Чтобы прервать негативный процесс, назначается прием ферментных препаратов, а также лекарственных средств, способствующих восстановлению секреторной функции пораженного органа. Помимо этого, необходимо формирование правильных, с медицинской точки зрения, пищевых привычек.
Учитывая, что набор веса зависит от того, насколько хорошо усваиваются питательные вещества, необходимо:
- употреблять легкоусвояемые продукты;
- включать в рацион белковые продукты, по совету врача — протеиновые напитки;
- строго контролировать однократную порцию еды, используя электронные весы — это необходимо для того, чтобы выделяемых организмом и поступающих с лекарственными препаратами ферментов хватало на переваривание всей поступающей пищи;
- использовать готовое порционное питание, выпускаемое для малышей — оно содержит необходимое количество всех пищевых компонентов в нужной пропорции, а также витаминные и минеральные комплексы и хорошо усваивается;
- категорически отказаться от запрещенных продуктов, которые могут снизить вес: жирная еда приводит к появлению поноса, острая пища вызывает повышенную выработку желудочного и панкреатического сока и повышению обмена веществ, что приводит к еще большей потере веса.
Во всех случаях изменения в рационе необходимо посоветоваться с врачом, чтобы не нарушить равновесие в организме и не обострить болезнь. Но при соблюдении всех рекомендаций возможно восстановление функций пищеварения в кратчайшие сроки.
Список литературы
- Попова Т. С., Тамазашвили Т. Ш., Шесшопалов А. Е. Парентеральное и энтеральное питание в хирургии. М.: М-сити, 1996 г.
- Хорошилов И. Е. Пациенты до и после хирургического вмешательства: голодание или адекватное питание? Вестник хирургии. 2002 г. Т. 161, № 6 стр. 13–15.
- Минздравсоцразвития России от 12.03.03 «Методология применения парентерального и энтерального питания в комплексном лечении стационарных больных» Методическое письмо. М.
- Певзнер М.И. Основы диетики и диетотерапии. М.1992 г.
- Руководство по парентеральному и энтеральному питанию под редакцией И. Е. Хорошилова. СПб. Нормед-Издат. 2000 г.
- Луфт В.М., Костюченко А.Л., Лейдерман И.Н. Руководство по клиническому питанию больных в интенсивной медицине. СПб. Екатеринбург Фрам Инфо 2003 г.
Источник

