Что можно есть при изжоге панкреатите
Изжога – очень неприятное последствие вкусной трапезы.
А возникает изжога, как правило, у любителей всего жирного, острых и сильно приправленных блюд, но может быть также следствием употребления совершенно безобидных продуктов. Например, ваш желудок не воспринимает кофе или некоторые сорта чая, цитрусовые, томаты, лук или чеснок.
При каких заболеваниях бывает изжога?
Кроме того, изжогу следует рассматривать и как симптом одного из серьезных заболеваний, таких как:
- В первую очередь изжога – это основной симптом гастроэзофагеальной рефлюксной болезни (сокращенно ГЭРБ). Человек с этим заболеванием страдает от постоянной изжоги, а также ощущает чувство горечи по утрам.
- Гастрит, язвенная болезнь желудка и 12-перстной кишки.
- Дуоденит.
- Панкреатит.
- Онкология желудка и поджелудочной железы.
- Холецистит.
- Желчекаменная болезнь.
- Дискинезия желчевыводящих путей.
- Грыжа пищевого отверстия диафрагмы.
- Также изжога часто бывает у беременных женщин.
И какой бы ни была причина изжоги, постоянный прием лекарственных препаратов – не лучшее решение проблемы (но только в том случае, если обследование показало, что никаких серьезных заболеваний у вас нет!). Чтобы навсегда забыть о неприятном чувстве жжения внутри, достаточно пересмотреть свой рацион и грамотно составить индивидуальное меню с учетом допустимых и нежелательных продуктов.
Основные правила диеты при изжоге
Цель любой диеты – избавиться от того или иного болезненного ощущения. Цель диеты при изжоге – в буквальном смысле потушить пламя в желудке и надолго забыть об этом неприятном чувстве. А помогут в этом простые правила.

Правила и основные принципы питания при изжоге:
- Соблюдайте дробное питание – принимайте пищу 5-6 раз в день, порции при этом должны быть очень малыми.
- Не переедайте. Желудок не должен быть забит. Съедайте порцию ровно такую, которой достаточно для утоления чувства голода.
- Откажитесь от поздних трапез.
- Помните: прием пищи – это не эстафета на скорость. Не нужно есть быстро, будто вас подгоняют. Такая манера обедать – стресс для желудка, и одна из причин частой изжоги.
- Сразу же после трапезы не следует принимать положение лежа, и тем более заниматься спортом. Походите по дому минут 30, и только затем можно ложиться. Если ходить тяжело (к примеру, вы беременны), займите удобное сидячее положение.
- Откажитесь от всего вредного – забудьте о курении, алкоголе, жирной пище, фаст-фуде и полуфабрикатах, жевательных резинках, синтетических сухих завтраках, дрожжевой выпечке.
- Животные жиры лучше заменить растительными.
- Не употребляйте слишком горячие блюда.
- Откажитесь от пересоленной пищи. Да, вкусно. Но это еще один лишний раздражитель для желудка!
К секретам приготовления пищи для людей, страдающих изжогой, также относится один очень полезный прием – так называемое щажение пищи:
- К механическому щажению относится измельчение вареной пищи или продуктов, приготовленных на пару.
- К химическому щажению относят ограничение в употреблении или полное исключение веществ, способных нарушить функции больного органа, в нашем случае – спровоцировать изжогу.
- Термическое щажение предполагает отказ от термических раздражителей – в нашем случае недопустима горячая пища (когда температура блюда выше 60°С) и холодные закуски, напитки, десерты (температура ниже 15°С).
Соблюдая эти правила, вы в прямом смысле слова щадите свой организм, и снижаете риск возникновения изжоги.
Что можно есть при изжоге и что нужно есть с осторожностью – список разрешенных продуктов
Многие ошибочно полагают, что диета – это всегда невкусное питание: блюда несоленые, десерты не сладкие, о фруктах вообще нужно забыть. Врачи и диетологи доказывают, что диета при изжоге может быть не только полезной, но и вкусной.
Что можно есть при изжоге – список продуктов:
- Сладкие ягоды, фрукты и бахчевые – дыню, арбуз, абрикосы, груши, бананы, сладкие сорта яблок, спелую землянику.
- Сухофрукты в небольшом количестве – финики, курагу, чернослив.
-
 Постное мясо в отварном виде или на пару – говядину, куриное филе без кожицы. Сюда также относятся котлеты на пару.
Постное мясо в отварном виде или на пару – говядину, куриное филе без кожицы. Сюда также относятся котлеты на пару. - Нежирную рыбу отварную.
- Вареные яйца, омлет на пару.
- Нежирные бульоны, супы овощные, супы-пюре.
- Овощи в свежем, тушеном или отварном виде – картофель, огурцы, тыкву, морковь, брокколи, горошек зеленый, цветную капусту, кабачки.
- Укроп и петрушку.
- Крупы на воде или на молоке – гречку, рис белый и коричневый, геркулесовую каша.
- Некоторые напитки – некрепкий чай, воду без газа, отвары из шиповника, сладкие соки свежевыжатые и разбавленные водой.
- Оливковое масло, несоленое сливочное масло низкой жирности, подсолнечное масло.
- Подсушенный пшеничный хлеб (вчерашний), сухари и несдобные булочки, несладкий сухой бисквит.
С осторожностью можно пробовать употреблять в небольшом количестве:
- Квашеную капусту.
- Бобовые культуры и макароны, в особенности с соусами – эти блюда иногда провоцируют изжогу.
- Нежирное молоко, обезжиренный творог, некоторые виды сыров (фета, козий, соевый), а также йогурт без вкусовых добавок, сметану низкой жирности.
- Яичницу без приправ.
- Персики, клубнику, малину, виноград, чернику.
- Тушеную или консервированную рыбу нежирных сортов.
- Вчерашнюю несладкую выпечку.
- Молочный шоколад в малом количестве.
- Натуральный мармелад и кисель.
Какие продукты и блюда не рекомендуется употреблять во время изжоги?
Чтобы изучить предпочтения собственного желудка, диетологи рекомендуют вести дневник, где нужно записывать реакцию на тот либо иной продукт. Это поможет вам составить индивидуальный список нежелательных и допустимых блюд при изжоге.
К запрещенным продуктам и блюдам при изжоге относятся:
- Крепкие бульоны мясные или грибные, борщи и другие первые блюда с использованием томатов, а также окрошка.
- Жирные сорта мяса и рыбы.
- Некоторые сырые овощи с высоким содержанием клетчатки, например, свекла.
- Кислые и незрелые овощи, фрукты и ягоды – цитрусовые, в особенности лайм, лимон, а также томаты и различные томатные соусы.
- Жареное. К этой категории относятся и барбекю, бифштексы, картофель фри и весь фаст-фуд.
- Полуфабрикаты и всевозможные копчености.
- Пряное, соленое – все, что пересолено или слишком приправлено специями, для вас табу.
- Алкоголь и газированные напитки.
- Маринованные продукты и любые маринады.
- Кислые соки – клюквенный, томатный, апельсиновый.
- Уксус, хрен, сырой лук, перец, горчица, редис, редька, мелисса, мята. Последний продукт является одной из наиболее частых причин появления изжоги.
- Крепкий чай, какао, кофе, горький шоколад.
- Сухие завтраки – мюсли, различные хлопья, а также чипсы, сухарики и прочие синтетические закуски.
- Любая выпечка на основе дрожжей – хлеб, сладкие булочки и пирожные, пончики, печенье с кремом, пирожки (в особенности жареные), а также квас и пиво. Дрожжи провоцируют вздутие и изжогу.
- Жирные молочные продукты – творог, сладкие массы, молочные коктейли, домашнее молоко, мороженое, а также острые сыры.
Какие продукты помогают быстро устранить изжогу?
Устранить изжогу с помощью продуктов можно, и этот способ наиболее простой – вам не нужно бежать в аптеку за дорогими препаратами, ведь многие «спасатели» почти всегда под рукой. И к таким выручающим в нужный момент продуктам относится не только пищевая сода.
Рецепты для быстрого устранения изжоги:
- Успокоить желудок поможет натертая на мелкой терке морковь – для достижения эффекта поедать ее следует медленно.
- Потушить пламя в пищеводе способна овсяная каша, сваренная на воде.
- Банан, съеденный после плотного завтрака, избавляет ваш организм от излишков желудочного сока, поэтому также послужит отличным средством от изжоги.
- Картофельный сок – признанный спасатель для людей, страдающих изжогой. Для эффекта пить такой сок необходимо курсом – четверть стакана 3 раза в день до еды. Лучше выпивать картофельный сок натощак, а употреблять пищу рекомендуется только спустя час.
- Свежий имбирь в измельченном виде – употребляйте всего 4 г в сутки.
- Отваренные горошины – хорошенько жуйте их и только потом глотайте.
- Теплое и главное – нежирное молоко выпивайте маленькими глотками. В качестве средства от изжоги вместо молока можно также пробовать кефир – диетологи и врачи утверждают, что кисломолочные продукты более эффективны в борьбе с изжогой.
- Негазированная вода поможет быстро снять приступ изжоги.
- Внезапно началась изжога? Съешьте любую кашу в отварном виде. Исключение – каши быстрого приготовления – они вредны даже для здорового человека.
- Паровые котлеты из телятины и другого нежирного мяса, отварное куриное филе, а также крольчатина – хорошие средства от изжоги: на переваривание белка желудок тратит большое количество кислоты, а значит, она будет направлена в правильное русло, и не побеспокоит вас после трапезы.
-
 Пюреобразные супы обволакивают слизистую желудка и мягко воздействуют на него, помогая избавиться от чувства пожара внутри.
Пюреобразные супы обволакивают слизистую желудка и мягко воздействуют на него, помогая избавиться от чувства пожара внутри. - Семечки и различные орехи также помогают быстро устранить изжогу. Главное, чтобы это был натуральный продукт без добавок – различные магазинные снеки с ароматизаторами не подойдут.
- При изжоге пожуйте зерна ячменя или овес – выделяющаяся слюна поможет уменьшить жжение.
- Перемолотая в кофемолке яичная скорлупа от вареного яйца легко нейтрализует действие соляной кислоты благодаря высокому содержанию кальция, который, в свою очередь, блокирует жжение. Для снятия приступа примите половину чайной ложки порошка и запейте стаканом воды.
- Чайная ложка оливкового или подсолнечного масла также снимает изжогу, обволакивая слизистую желудка.
Как видите, помощников в борьбе с приступом изжоги немало, и все они зачастую находятся на нашей кухне.
Особенности диеты при сочетании изжоги с другими проблемами
Изжога нередко появляется вместе с другими неприятными проблемами, такими как отвод газов из глотки (иным словом – отрыжка, чаще всего кислая), вздутие живота (метеоризм), и просто болями в верхней части пищевода.
Именно так ваш организм кричит о назревающей проблеме, поэтому игнорировать такие сигналы нельзя! Кроме обращения к врачу за консультацией и направлением на обследование важно соблюдать и правильное питание.
При сочетании изжоги с отрыжкой врачи рекомендуют:
- Употреблять больше бананов и дыню.
- Чаще есть овсяную кашу, коричневый рис и кускус.
- Нежирный говяжий фарш, запеченный цыпленок или индейка, а также запеченная рыба или на пару обязательно должны присутствовать в рационе.
- Употреблять больше зеленых продуктов – спаржу, сельдерей, брокколи, цветную капусту.
- Яичные белки – также очень полезный продукт.
При сочетании изжоги с метеоризмом врачи рекомендуют:
- Увеличить употребление крольчатины, постной говядины и телятины, индюшатины, куриного филе, паштетов домашнего приготовления и нежирной рыбы.
- Чаще употреблять морковь и тыкву.
- Есть чернослив, абрикосы.
- Употреблять больше зелени.
- Добавить в свой рацион сухари из ржаного хлеба.
- Пить натуральные соки и травяные чаи.
Противопоказаниями является вся та же пища, со списком которой вы уже ознакомились в пункте о запрещенных продуктах при изжоге без сопутствующих проблем.
Особенности диеты при изжоге у беременных и кормящих женщин
Будущие мамы и уже кормящие женщины часто страдают от изжоги, и вынуждены очень тщательно составлять свое меню на каждый день. У некоторых мам изжога полностью исчезает после родов, а другие продолжают сталкиваться с этим неприятным чувством.
Для облегчения состояния беременным и кормящим женщинам нужно пересмотреть свой рацион, придерживаясь некоторых простых рекомендаций:
-
 Из рациона следует исключить шоколад и различную выпечку – да, без сладкого представительницам прекрасного пола сложно, однако думать нужно не только о своей сиюминутной страсти, а еще и о ребенке.
Из рациона следует исключить шоколад и различную выпечку – да, без сладкого представительницам прекрасного пола сложно, однако думать нужно не только о своей сиюминутной страсти, а еще и о ребенке. - Перченое, соленое, кислое, жареное – безусловно запрещено как будущим мамам, так и кормящим.
- От консервированных, маринованных продуктов также нужно отказаться. Да-да – любимые соленые огурчики для вас табу!
- А вот кисель, свежий картофельный сок, овсяные хлопья, лесные и миндальные орехи помогут устранить изжогу.
Как помочь ребенку избавиться от изжоги – правильная диета для детей с повышенной кислотностью желудка
От изжоги страдают не только взрослые – дети также часто испытывают чувство жжения в пищеводе. И чтобы ваш ребенок надолго забыл об изжоге, необходимо составить правильную детскую диету. В целом питание ребенка практически не отличается от взрослого меню – вредные и полезные продукты одинаково запрещены или разрешены как взрослым, так и детям.
Правила детской диеты при изжоге:
- Контролируйте, чтобы ребенок питался в одно и то же время каждый день, а питание было дробным – часто и небольшими порциями.
- Как и взрослым, детям с изжогой также запрещено употреблять продукты, повышающие кислотность – это любые цитрусовые, кислые соки.
- Фаст-фуд, полуфабрикаты, и вообще все блюда, проходящие процесс обжарки – строго запрещены для детей.
- Приучите ребенка тщательно пережевывать пищу и не спешить во время трапезы. Переедать малышу тоже нельзя.
- Из полезных продуктов для ребенка с повышенной кислотностью желудочного сока – слизистые супы (рисовые или на основе овсянки) яйца, куриная грудка без кожи, натуральный плавленый и козий сыры, сметана обезжиренная, каши на молоке, кукуруза, сырая зелень, а также цельнозерновой и кукурузный хлеб, бананы, сладкие яблоки.
- Ребенку, страдающему изжогой, также можно употреблять желе и мармелад домашнего приготовления, суфле, пастила, зефир, мед и сухое печенье. Эти сладости помогут разнообразить невкусный по мнению вашего чада рацион.

Как избавиться от изжоги надолго всего за 7 дней диеты и правильного питания?
При составлении меню пользуйтесь списками разрешенных продуктов, а также учитывайте чувствительность к тем или иным продуктам, аллергию и прочие негативные реакции. Каждый рацион сугубо индивидуален, и то, что подходит вашему желудку, может не подойти ребенку.
Понедельник:
Завтрак. Геркулесовая каша на молоке, некрепкий чай. В качестве лакомства можно съесть желе или зефир домашнего приготовления.
2-й завтрак. Кисель, несладкие сухари.
Обед. Суп овощной с добавлением петрушки, рыбное филе на пару с домашней кабачковой икрой, немного орехов на закуску.
Полдник. Бананы, молочный шоколад, кисель.
Ужин. Картофельное пюре, салат, отварная куриная грудка, омлет на пару.
Вторник:
Завтрак. Нежирный творог с сухофруктами и орехами или ленивые вареники с нежирной сметаной.
2-й завтрак. Ягодный мусс, запеканка творожная.
Обед. Манный суп, говядина на пару с овощами, некрепкий чай.
Полдник. Фруктовый салат, мёд.
Ужин. Гречневая каша, тефтели паровые, овощной салат, компот.
Среда:
Завтрак. Запеканка из нежирного творога с курагой, кисель.
2-й завтрак. Некрепкий чай с бутербродами.
Обед. Суп-пюре из кабачков и картофеля, сухари, негазированная вода.
Полдник. Сладкие фрукты и ягоды.
Ужин. Рисовая каша, котлеты на пару, вареное яйцо, свежий сок из овощей (помогает избавиться от приступа изжоги, если выпить его перед едой).
Четверг:
Завтрак. Овсяные кексы с нежирным молоком.
2-й завтрак. Тосты с сыром или с маслом, чай.
Обед. Запеченная кукуруза в початках.
Полдник. Яблочное желе или манный пудинг.
Ужин. Оладьи овощные на пару.
Пятница:
Завтрак. Вчерашний хлеб с плавленым сыром, некрепкий чай.
2-й завтрак. Тертая морковь со сладким яблоком.
Обед. Суп-пюре с сельдереем, яйцо всмятку, домашние несладкие сухарики.
Полдник. Имбирное печенье с натуральным йогуртом (лучше, если напиток будет домашним).
Ужин. Запеченная рыба с овощами или рыбная запеканка без специй, пюре из картофеля.
Суббота:
Завтрак. Тосты с домашним паштетом, чай.
2-й завтрак. Оладьи из кукурузы с нежирной сметаной.
Обед. Плов в мультиварке с нежирным мясом, свежая зелень, брокколи на пару.
Полдник. Молочное печенье, домашний компот.
Ужин. Овощное рагу с зеленым горошком или утка с гречкой в горшочках, теплый салат из овощей.
Воскресенье:
Завтрак. Банановые панкейки или рисовая каша на молоке.
2-й завтрак. Яичный рулет с овощами или со шпинатом и сыром фета.
Обед. Сырный суп без пряностей, сухарики домашние.
Полдник. Домашний чизкейк с желейной прослойкой, йогурт.
Ужин. Голубцы, фаршированные рисом с овощами и яйцом или куриным мясом.
Исключая из рациона продукты-провокаторы и соблюдая несложные правила диеты, от изжоги можно избавиться быстро и надолго. Составляйте меню с учетом личных вкусовых предпочтений и рекомендаций диетологов – и ваш желудок скажет спасибо.
Будьте здоровы!
Поделиться ссылкой:
Источник
Панкреатин, по наблюдению гастроэнтерологов, — наиболее востребованное средство в лечении пациентов от профильных заболеваний. Сразу предупредим, чтобы читатели не путали название лекарственного препарата с аналогичным компонентом ферментативных медикаментов под разными торговыми марками (Креон, Фестал, Энзистал, Мезим и другие). В статье пойдет речь о том, как применять Панкреатин при заболеваниях ЖКТ.
Поджелудочная железа за сутки вырабатывает панкреатический сок со стандартным набором ферментов. Их количество зависит от употребляемой пищи, возраста человека. Любые сбои в системе пищеварения функционального характера или вызванные патологией сначала «напрягают» орган, затем приводят к декомпенсации.
Организм «ощущает» недостаток ферментов по болям в животе, изжоге, вздутию, изменению работы кишечника с диареей или запорами. Для восстановления требуется Панкреатин. Препарат относится к дешевым, выпускается в разных странах. По качествам практически не отличается.
Полезные свойства Панкреатина при заболеваниях и расстройствах ЖКТ
В аптечной сети рекомендуют отечественный Панкреатин и, выпускаемый украинской фирмой ЗАО «Лекхим-Харьков», Панкреатин-8000. Оба аналога представлены таблетками, покрытыми защитной оболочкой. Качественный состав одинаков, но харьковский препарат имеет преимущество в указанной на упаковке дозировке ферментов в соответствии с международными требованиями. Инструкция российского Панкреатина содержит только указание веса в мг (по 250 и 300 мг). Это затрудняет расчет суточной дозировки при назначении, сравнение с другими лекарственными средствами ферментативной группы.
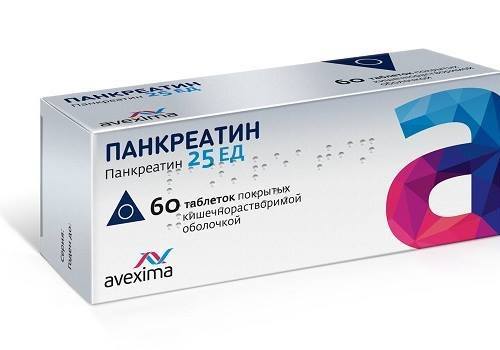
В одну таблетку Панкреатина-8000 включено:
- липазы — 8000 Ед.,
- амилазы — 5600 Ед.,
- протеаз (включая трипсин и химотрипсин) — 370 Ед.
По уточненным данным производителя, в препарате Панкреатин:
- липолитического энзима — 4300 Ед.,
- амилазы — 3500,
- протеолитическая активность — 200 Ед.
Каждый из ферментов незаменим для усвоения поступающих с пищевыми продуктами веществ:
- липаза — способствует получению из липидов жирных кислот и глицерина,
- альфа-амилаза — необходима в переработке углеводов, крахмала,
- трипсин, химотрипсин — расщепляет сложные белки до цепочек аминокислот.
В трансформированном виде продукты всасываются в тонком кишечнике, с кровотоком разносятся по организму, участвуют в получении энергии, восстановительных процессах, образовании секрета в других органах, становятся коферментами в биохимических реакциях.
В физиологии пищеварения особо важна функция протеолитических ферментов трипсина и химотрипсина в подавлении деятельности поджелудочной железы и снятии болевого синдрома при ее воспалении.
Все ферменты высвобождаются из таблетки на границе с двенадцатиперстной кишкой (ДПК). Защитная оболочка растворяется в щелочной среде, что предотвращает потерю активности при высокой кислотности желудочного сока.
Максимум действия регистрируется спустя 30-45 минут после проглатывания таблетки. Это определяет соблюдение правила приема: пить препарат необходимо не на голодный желудок, когда нечего переваривать, а при наличии в нем пищи (непосредственно до начала еды, сразу после).
Прямое назначение Панкреатина — компенсация пониженной функции поджелудочной железы. При этом происходит стимуляция деятельности всего желудочно-кишечного тракта (ЖКТ): увеличивается синтез гормонов и секрета желудка, тонкого кишечника, желчи. Происходит улучшение переработки пищи на всех уровнях.
Пищеварительный процесс нарушается как при болезнях железы, так и на фоне патологии других органов. Поэтому в список показаний для назначения Панкреатина входят органические и функциональные заболевания ЖКТ:
- панкреатит в хронической стадии,
- кисты поджелудочной железы,
- кистозно-фиброзные изменения при муковисцидозе,
- поражение желудка и ДПК (гастрит, дуоденит, язва),
- болезни билиарной системы и печени (гепатиты, дискинезии и холецистит, цирроз),
- послеоперационные нарушения при резекции желудка, кишечника, холецистэктомии (по поводу язвенной болезни, опухоли, острого холецистита и камней в пузыре, непроходимости кишечника и болезни Крона),
- последствия лучевой и химиотерапии злокачественных опухолей.
Функциональные нарушения приходится устранять при следующем:
- возникшая резкая перегрузка пищеварения после праздничного застолья с жирными, острыми блюдами, алкоголем,
- временное снижение подвижности (при затянувшемся постельном режиме, переломах, параличах, тяжелых заболеваниях),
- патология ротовой полости и недостаточное пережевывание пищи,
- необходимость устранения газовых пузырей и вздутого кишечника для качественного обследования методом УЗИ, рентгенографии почек, печени, желчного пузыря, кишечника.
Терапия болезней желудочно-кишечного тракта при помощи ферментного препарата
Прием таблеток Панкреатина необходимо совмещать с основным режимом питания. Их следует проглотить целиком, не разжевывая и не размельчать в порошок. Лечение детей возможно только, когда ребенок научился глотать таблетки.
Советы по применению в измельченном виде, делению таблетки на части не годятся, поскольку неизвестно, какая доза Панкреатина дойдет до кишечника, препарат будет дезактивирован повышенной кислотностью в желудке. Кроме того, ротовая полость малыша не будет защищена от воздействия энзимов, возможно воспаление, стоматит.
Запивать препарат лучше всего обычной водой. В течение 5-10 минут после проглатывания рекомендуется находиться в вертикальном положении для более быстрого продвижения таблетки по пищеводу и желудку.
Врач рассчитывает суточную дозу по липазной активности препарата, в зависимости от лабораторных показателей угнетения секреторной деятельности железы. Обычно суточную дозу делят на два-три приема. Каждый пациент получает индивидуальную рекомендацию. В среднем дозировка составляет:
- для взрослых — 2-4 таблетки до 6 раз в день,
- для подростков 10-14 лет — по 2 таблетки 2-3 раза во время еды,
- детям в возрасте 6-9 лет достаточна 1-2 таблетки в сутки.
Суточную дозу по липазной активности разрешается при необходимости увеличить до 150 тысяч Ед.
Курсы лечения определяются причиной назначений. Для заместительной терапии при заболеваниях препарат пьют годами, а если необходимо восстановить пищеварение после переедания или для подготовки к обследованию, достаточно принимать препарат 3-5 дней. Насколько эффективна выбранная дозировка, покажет состояние пациента в ближайшие дни.
Панкреатин помогает, когда у пациента трудно выяснить причину поноса и других диспепсических расстройств. До настоящего времени неизвестна этиология синдрома раздраженного кишечника.
При беременности принимать лекарство следует только после разрешения акушера-гинеколога. Тошнота может вызываться интоксикацией, резким повышением уровня прогестерона. Хотя компоненты Панкреатина не попадают в кровоток и не влияют на плод, специалисты предпочитают обходиться без вмешательства энзимов, временно изменить диету.
Еще одна причина использования Панкреатина — частичная атрофия железы в преклонном возрасте, вызванная нарушенным кровоснабжением паренхимы органа из-за атеросклероза артерий брюшной полости. У пожилых людей часто возникает процесс «несварения» даже при диетическом питании. Они жалуются на ощущение тяжести в верхней половине живота, отрыгивание воздуха после еды, метеоризм, неустойчивый стул. Все проблемы объясняются недостаточностью синтеза ферментов.
Значение ферментов в лечении панкреатита
При воспалении поджелудочной железы для приема Панкреатина необходимо быть уверенным, что острый процесс исчерпал свои возможности и затухает. Обычно должно пройти не менее 10-14 дней с момента начала болевого приступа. В начальной активной фазе в органе скапливается излишек энзимов и начинает переваривать собственную паренхиму. Поэтому любые ферментные препараты категорически запрещены. Назначают блокаторы (Гордокс, Трасилол, Контрикал) для подавления синтеза и создания максимального покоя железе.
Одновременно применяется голод на 2-3 дня, чтобы убрать любую пищевую стимуляцию. Желудок промывают через зонд и отсасывают содержимое. На живот кладут холодную грелку. Для обезболивания используют спазмолитики, наркотические анальгетики.
Когда симптомы интоксикации уменьшаются, исчезают боли, пациенту понемногу расширяют диету. В этот период энзимы нужны для помощи ослабленному органу. Назначаются осторожно, под контролем анализов крови.
Панкреатин необходим в фазу ремиссии пациентам с хроническим панкреатитом. Недостаточность панкреатического сока вызывается постепенной заменой функционирующей ткани на фиброзную (рубцы). Терапия энзимами помогает задержать этот процесс. Принимать лекарство приходится всю жизнь.
Успехи в трансплантологии вызвали особый вид осложнения — поздний панкреатит. В его возникновении участвуют аутоаллергические процессы, высокие дозы цитостатиков и гормональных средств. О признаках свидетельствуют характерные боли и жидкий кашицеобразный стул. Панкреатин назначается для поддержки пищеварения.
Гастрит, язва, а также боли в желудке
Действие Панкреатина начинается в начальной части двенадцатиперстной кишки. До этого таблетки должны пройти через пилорический сфинктер. Установлено, что на процесс перехода влияет размер частиц. Быстрее всего передвигаются лекарственные вещества в форме минисфер не более 1,2-2 мм в диаметре. Поэтому препараты типа Креона, Микразима имеют явное преимущество в лечении.
Использование Панкреатина при гастрите целесообразно при наличии признаков нарушения кислотности, для борьбы с хеликобактерной инфекцией. Большие таблетки задерживаются в полости желудка и подвергаются дезактивации соляной кислотой.
Панкреатин назначают при эрозивном гастрите и язвенной болезни с повышенной кислотностью. Чаще всего — при остром гастроэнтерите, вызванном инфекцией.
Усиленное брожение под влиянием патогенных бактерий вызывает усиление газообразования и вздутие живота. Показателем недостаточности поджелудочной железы служит появление жирного блеска кала (пациенты отмечают, что остатки плохо смываются в унитазе). Одновременно применяют препараты из группы блокаторов протонной помпы (Омез, Омепразол), антациды с висмутом.
Схема лечения: детям назначают по 50-100 тыс. Ед. в сутки, взрослым пациентам — до 150 тыс. Ед. Обеспечивают прием только во время еды с запиванием водой.
Панкреатин при изжоге
Изжога — многоликий симптом. Прежде чем употреблять Панкреатин от изжоги, следует выяснить ее причину. Возможно, препарат не понадобится. Физиологическим механизмом является нарушенная регуляция сокращения кардиального сфинктера. В норме он герметично закрывается и предотвращает обратное (рефлюксное) поступление содержимого в пищевод. Чувство жжения вызывает попадание кислоты желудочного сока на его слизистую оболочку.
Применение ферментов поджелудочной железы показано, если причиной изжоги становятся функциональные сбои или патологические изменения в пищеводе и желудке при следующем:
- перераздражение поверхности желудка острыми приправами, спиртом, задержке тяжелой для обработки пищи (мясные, жареные и копченые блюда, жирные кондитерские изделия) с растяжением органа,
- гастрит,
- гастроэзофагеальная рефлюксная болезнь,
- язва желудка или двенадцатиперстной кишки,
- хронический панкреатит с дефицитом продукции энзимов,
- нарушение моторики мышечной стенки желудка, приводящее к застою пищи.
В таких случаях, кроме основной терапии, рекомендуется курсом в 10 дней использовать Панкреатин непосредственно перед началом еды по 2-3 таблетки трижды в день. При этом следует учитывать, что лекарство нельзя принимать одновременно с антацидами. Между ними нужно соблюдать перерыв 1,5-2 часа.
Лечение расстройств пищеварения при помощи Панкреатина
Соблюдать требования диетологов есть мясо и рыбу не с картошкой и макаронами, а с овощами не всем под силу. Приходится бороться с национальными традициями в питании, утвердившимися взглядами старших членов семьи. Блюда из теста с мясом заранее следует отнести к тяжелым для переваривания. Отказаться от пельменей, вареников, выручающих быстротой приготовления и сытностью работающих людей, очень сложно.
Что уж говорить про шашлыки, праздничные салаты с майонезом. Специалисты считают, что виной срыва секреции поджелудочной железы является частое поступление преимущественно тяжелой для переваривания пищи, требующей усиленной выработки секрета. За перегрузкой следует отказ органа, а недостаток ферментов сразу ощущается по болям в животе, застойной «тухлой» отрыжке, нарушению стула, метеоризму.
Отсутствие разнообразия продуктового набора при вегетарианстве, безжировых диетах или ограничение овощей и фруктов тоже приводит к накоплению внутри железы невостребованных ферментов (например, альфа-амилаза растет у людей, питающихся преимущественно жирами и белками). В итоге невостребованная часть энзимов растворяет слизистую оболочку кишечника, собственно ткань железы, провоцирует развитие панкреатита.
Метеоризм и боли в животе
Появление болей в животе — серьезный симптом разных болезней. При остром приступе необходимо вызвать «Скорую помощь» и не пытаться самостоятельно лечиться таблетками. При часто повторяющихся тупых локальных болевых ощущениях врач предложит пройти обследование для выяснения причин. Практически любые боли рефлекторно сопровождаются вздутием живота из-за частичного пареза иннервации кишечника.

Другие симптомы (изжога, рвота, изменения стула, тошнота) помогают диагностировать заболевание.
Панкреатин подходит для терапии болей на фоне:
- переедания,
- отравления алкоголем,
- инфекционного гастроэнтерита,
- атонического запора в пожилом возрасте,
- дисбактериоза после курса антибиотиков,
- гастрита.
Обычно достаточно небольшой дозы по 3 таблетки в день Панкреатина-8000 и по 2 трижды за сутки обычного Панкреатина с соблюдением правил приема в течение 1-2 недель.
Запор
Панкреатин не относится к слабительным средствам. Он помогает при поносах и запорах, вызванных недостаточностью деятельности поджелудочной железы. Обследование пожилых людей с атонией кишечника показывает возможность лекарственного эффекта компонентов Панкреатина при запорах. До начала назначений необходимо исключить возможные варианты:
- нерациональную диету,
- спаечную непроходимость,
- влияние дисбактериоза,
- опухоль кишечника,
- в детском возрасте — врожденные изменения структуры толстой кишки при мегаколоне,
- последствия длительного применения других лекарств.
Панкреатин способен помочь за счет:
- стимуляции активности других органов пищеварения,
- улучшения всасывания переработанных и трансформированных полезных веществ,
- компенсации недостающей функции поджелудочной железы.

Однако препарат всегда служит вспомогательным средством. Врачи используют диету, слабительные средства в капсулах, таблетках, микроклизмах, минеральные воды, пробиотики. Дозировка Панкреатина — по 2 таблетки трижды в день — должна вписываться в общую схему терапии, согласовываться с гастроэнтерологом.
Схемы терапии ферментным препаратом при погрешностях в приеме пищи
С помощью Панкреатина ускоряется переработка пищи. Из нее организм получает энергию, ценные витамины, питательные вещества, обеспечивающие жизнедеятельность. Обильное переедание срывает процесс ?


