Что может спровоцировать прободение язвы желудка
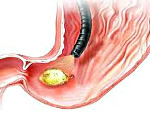
Прободная язва желудка – сквозное повреждение стенки желудка, возникающее на месте острой либо хронической язвы. Данное состояние относится к симптомокомплексу «острого живота». Клинически проявляется интенсивной болью в животе, доскообразным напряжением передней брюшной стенки, лихорадкой, тахикардией, рвотой. Поставить правильный диагноз помогут эзофагогастродуоденоскопия, УЗИ и КТ органов брюшной полости, обзорная рентгенография органов брюшной полости, диагностическая лапароскопия. Лечение преимущественно хирургическое, дополняется антисекреторной, дезинтоксикационной и антихеликобактерной терапией.
Общие сведения
Прободная язва желудка формируется в основном у лиц трудоспособного и пожилого возраста. К счастью, данное осложнение встречается достаточно редко – не более двух случаев на 10000 населения. Несмотря улучшение диагностики и усовершенствование антихеликобактерной терапии, частота перфораций при язвенной болезни с годами увеличивается. Среди всех осложнений язвенной болезни желудка перфоративная язва занимает не менее 15%, а в целом это состояние развивается у каждого десятого пациента с язвенным анамнезом. Среди больных с перфорацией желудка язвенного генеза мужчин в десять раз больше, чем женщин. Прободение желудка является одной из основных причин смертности при язвенной болезни. Исследования в области гастроэнтерологии показывают, что прободение язвы желудка развивается в три раза чаще, чем перфорация язвы ДПК. Ретроспективный анализ историй болезни указывает на то, что около 70% прободных язв являются «немыми», т. е. до перфорации никак клинически не проявляются.
Прободная язва желудка
Причины
К факторам риска данного состояния принадлежат наличие острой или хронической язвы желудка, верифицированную хеликобактерную инфекцию (у 60-70% пациентов). К более редким причинам формирования прободной язвы желудка относят нарушение деятельности желез внутренней секреции, атеросклероз, недостаточность кровообращения, тяжелые дыхательные расстройства с развитием ишемии внутренних органов.
Прободная язва желудка протекает в три стадии. Начальная стадия длится до 6 часов после прободения; в этой фазе кислый сок из желудка попадает в брюшную полость, вызывая сильное химическое повреждение брюшины, проявляющееся внезапной интенсивной болью в животе. Вторая фаза (6-12 часов после прободения) характеризуется интенсивной продукцией экссудата, который разбавляет соляную кислоту, что приводит к уменьшению боли в животе. В третьей фазе (от 12 часов до суток после прободения) развивается гнойный перитонит, формируются межкишечные абсцессы.
Прободные язвы желудка классифицируют по:
- этиологии (прободение хронической или острой язвы);
- расположению (на кривизне желудка, в антруме, кардии либо пилорусе, теле желудка);
- клинической форме (классическая – прорыв в свободную брюшную полость; нетипичная – в сальник, клетчатку забрюшинного пространства, отграниченную спайками полость; комбинация с желудочным кровотечением);
- стадии перитонита (химического, бактериального, разлитого гнойного).
Симптомы прободной язвы желудка
Прободной язве желудка присущи несколько признаков: язвенная болезнь желудка в анамнезе, внезапная интенсивная боль в животе, доскообразное напряжение брюшной стенки, значительная болезненность при пальпации живота. При опросе примерно каждый пятый пациент отмечает усиление болей в желудке за несколько дней до перфорации. Иррадиация боли зависит от положения прободной язвы желудка: в руку (плечо и лопатку) справа при пилородуоденальной язве, слева – при расположении дефекта в области дна и тела желудка. При прорыве язвы задней стенки желудка соляная кислота изливается в клетчатку забрюшинного пространства или сумку сальника, поэтому болевой синдром практически не выражен.
При осмотре обращает на себя внимание вынужденное положение с приведенными к животу коленями, страдальческое выражение лица, усиление боли при движениях. Поперечные борозды на прямых мышцах живота становятся более выраженными, происходит втягивание живота на вдохе (парадоксальное дыхание). Артериальная гипотония сопровождается брадикардией, одышкой. В первые часы заболевания отмечается выраженная болезненность при пальпации в эпигастральной области, которая в последующем распространяется на всю переднюю брюшную стенку. Симптомы раздражения брюшины резко положительные.
Диагностика
Всем пациентам с подозрением на прободную язву желудка показана ургентная консультация гастроэнтеролога и хирурга. Цель всех инструментальных исследований и консультаций (в том числе и врача-эндоскописта) – выявление свободной жидкости и газа в брюшной полости, язвенного дефекта и перфоративного отверстия.
Обзорная рентгенография органов брюшной полости в вертикальном и боковом положении позволяет выявить свободный газ в брюшной полости, серповидно расположенный над печенью или под боковой стенкой живота. Данное исследование информативно в 80% случаев. Для более точной диагностики используют КТ органов брюшной полости (98% информативности) – позволяет обнаружить не только свободную жидкость и газ, но и утолщение желудочной и дуоденальных связок, непосредственно саму прободную язву желудка.
Во время проведения УЗИ органов брюшной полости рекомендуется визуализировать не только газ и жидкость в брюшной полости, но и гипертрофированный участок желудочной стенки в области прободной язвы желудка. Ультразвуковое исследование является одним из самых точных и доступных методов выявления прикрытых перфораций.
Эзофагогастродуоденоскопия дает возможность установить диагноз прободной язвы желудка у девяти пациентов из десяти. Проведение ЭГДС особо показано больным с подозрением на прободную язву желудка, у которых не выявляется пневмоперитонеум (свободный газ в брюшной полости) во время рентгенографии – нагнетание воздуха в желудок во время исследования приводит к выходу газа в брюшную полость и положительным результатам повторного рентгенологического исследования. ЭГДС позволяет визуализировать двойные перфорации, кровотечение из язвенного дефекта, множественные изъязвления, малигнизацию язвы желудка. Также фиброгастроскопия помогает определить оптимальную тактику хирургического вмешательства.
Диагностическая лапароскопия является самым чувствительным методом обнаружения прободной язвы желудка, газа и выпота в свободной брюшной полости. Данное исследование показано всем пациентам с сомнительными выводами уже проведенных обследований (рентгенографии, УЗИ, ЭГДС, КТ органов брюшной полости). Дифференцировать прободную язву желудка необходимо с острым аппендицитом, холециститом, панкреатитом, аневризмой брюшной аорты, инфарктом миокарда.
Лечение прободной язвы желудка
Целью терапии прободной язвы желудка является не только спасение жизни пациента и устранение дефекта в стенке желудка, но и лечение язвенной болезни желудка, разлитого перитонита. В практике гастроэнтеролога и хирурга встречаются случаи консервативного ведения прободной язвы желудка. Консервативное лечение используется только в двух случаях: при декомпенсированной соматической патологии и категорическом отказе больного от операции. Условия для проведения консервативного лечения: менее двенадцати часов от перфорации, возраст не более 70 лет, отсутствие напряженного пневмоперитонеума, стабильная гемодинамика. В комплекс консервативного лечения включают обезболивание, введение антибиотиков и антисекреторных препаратов, антихеликобактерную и дезинтоксикационную терапию.
В оперативном лечении прободной язвы желудка выделяют три основных подхода: закрытие перфорации, иссечение язвы желудка, резекция желудка. У большей части пациентов осуществляется закрытие перфорации путем его тампонады, прикрытия сальником или ушивания. Показания к закрытию прободной язвы желудка: бессимптомная перфорация, длительность заболевания более 12 часов, наличие признаков перитонита, крайне тяжелое состояние пациента. Начало лечения позже, чем через сутки от перфорации, в три раза увеличивает летальность. Улучшить результаты операции по закрытию перфорации позволяет антихеликобактерная и антисекреторная терапия в послеоперационном периоде.
Иссечение прободной язвы желудка производится только у каждого десятого больного. Данная операция показана при наличии стеноза желудка, кровотечения, язвы с каллезными краями, больших размеров перфорации, при подозрении на малигнизацию язвы (иссечение нужно для проведения патоморфологического исследования).
Резекция желудка может производиться у пациентов с прободной язвой при невозможности осуществления более простой операции и проведения послеоперационной антихеликобактерной и антисекреторной терапии. Обычно такие показания возникают при осложненном течении язвенной болезни (калезная, пенетрирующая и пептическая язва; множественные язвы), подозрении на злокачественный процесс, повторной перфорации язвы желудка, огромных размерах перфоративного отверстия (более 2 см).
Примерно у 10% пациентов применяются малоинвазивные методики хирургического вмешательства: лапароскопическое и эндоскопическое лечение язвы желудка. Использование лапароскопических операций позволяет достоверно снизить частоту послеоперационных осложнений и летальности. Различные методики операций могут комбинироваться между собой (например, лапароскопические с эндоскопическими) и с ваготомией (селективная проксимальная ваготомия, стволовая ваготомия, эндоскопическая ваготомия).
Если во время операции ваготомия не проводилась, в послеоперационном периоде назначается противоязвенная терапия (ингибиторы протонной помпы и блокаторы Н2-гистаминовых рецепторов, антихеликобактерные препараты).
Прогноз и профилактика
Прогноз при прободной язве желудка зависит от многих факторов. Риск летального исхода значительно повышается при возрасте пациента старше 65 лет, тяжелой сопутствующей патологии (онкозаболевания, СПИД, цирротическая трансформация печени), больших размерах перфоративного отверстия, длительном анамнезе прободной язвы желудка до операции. 70% летальных исходов при язвенной болезни желудка обусловлены прободной язвой желудка. Единственным методом профилактики данного состояния является своевременное выявление и лечение язвенной болезни желудка.
Источник
Тяжелейшее осложнение болезни желудка – прободная язва требует немедленного оперативного вмешательства для сохранения жизни больного
Язва желудка – распространенная хроническая патология, которая вызвана нарушением функционирования слизистых и подслизистых оболочек органа. Болезнь характеризуется сезонными обострениями, осложнениями после нарушения больным, предписанного ему врачом образа жизни.
Патология в основном «мужская», на 10 заболевших представителей сильного пола приходится 1 женщина, это связано с физиологией женского организма – эстроген напрямую влияет на регуляцию деятельности слизистых желудка. Осложнения язвы возникают в 20 % случаев, одна из самых грозных – перфорация стенки желудка, или прободная язва. Согласно медицинской статистики, срочное оперативное вмешательство в связи с такой патологией перенесли более 3 миллионов человек, из них 6 % рискуют пережить это состояние повторно.
Что такое прободная язва
Появление стойкого поражения слизистых желудка в форме ран (язв) вызывается комплексом причин. Механизм патологии известен только схематически, о точных причинах проходящих при возникновении язв процессов в организме человека, приходится только догадываться. К наиболее вероятным факторам, определяющим поражение слизистых и подслизистых оболочек стенок желудка относят:
- инфицирование бактерией Хеликобактер Пилори;
- наследственность;
- жизнь в условиях постоянного стресса;
- неправильное пищевое поведение;
- проживание в неблагополучных экологических условиях.
Взаимодействуя, эти факторы вызывают нарушение равновесия между элементами естественной защиты оболочек желудка (защитная слизь, пищевые специфические ферменты, физиологические регуляторы кислотности) и агрессивными силами – желудочным соком, влиянием инфицирования Хеликобактер Пилори, пепсином. Дополнительным фактором является спазмы питающих стенки желудка кровеносных сосудов, что приводит к снижению их защитных функций. Совокупность причин вызывает появление зон воспаления с последующим разрушением слизистой желудочным соком.
Образующаяся язва имеет размеры от 10 мм и более, и задевает не только слизистые, но и подслизистые слои.
Язва желудка считается хроническим заболеванием с необратимым воздействием. После успешной терапии и заживления дефектов на слизистых образуется рубец, который полностью утрачивает секреторные функции и не выделяет желудочный сок. При обострениях болезни развиваются серьезные осложнения, угрожающие жизни пациента.
К одному из таких нарушений относится прободение язвы желудка, которое возникает у 1 человека из 10 и возможно в любом возрасте. Известны случаи заболевания детей, но обычно критический период 20 — 45 лет. Разрушения желудка становятся серьезными, целостность стенок нарушается, содержимое органа начинает проникать непосредственно в брюшную полость.
Причины и симптомы перфорации
Что такое прободная язва и чем она опасна? Осложнение возникает как следствие перенесенной ранее язвы или во время течения заболевания. Прободная язва желудка – это сквозное разрушение его стенки, что нарушает физиологическую обособленность систем. Воздействие агрессивного желудочного содержимого на брюшную полость формирует развитие перитонита, лишь экстренно оказанная помощь больному может сохранить его здоровье и жизнь в дальнейшем.
Симптомы заболевания
Прободение – острое состояние, и проявляется:
- гиперемией;
- обильной и частой рвотой;
- сильным сердцебиением.
Перфорации желудочных стенок не происходят бессимптомно, предвестники прободения язвы желудка появляются за несколько дней и проявляются характерными для больного признаками обострения язвы, усиливающимися по ночам болями, сильнейшей изжогой.
Признаки прободения язвы проявляются тройкой признаков (симптомами Мондора):
- болью;
- твердым животом;
- диагностированием язвенной болезни ранее.
Перфоративная язва манифестирует острой, внезапной болью, (ее называют кинжальной) которая фокусируется строго в одной точке в верхней зоне живота, около пупка или в подреберье.
Сок и жидкость из желудка, выплескиваясь на брюшину (тонкую оболочку, выстилающую изнутри брюшную полость и внутренние органы), вызывают специфическое перенапряжение мышц брюшной полости (доскообразный живот).
Боль постепенно распространяется по всему животу, при попытке кашля и желании повернуться в постели сильно усиливается. Такой же симптом наблюдается при легком нажатии на живот.
Визуальные симптомы прободной язвы желудка:
- живот не приподнимается в такт дыханию;
- пациент находится в характерной позе – лежит на боку, колени подтянуты к груди (поза эмбриона);
- лицо пациента бледнеет, появляется пепельно-синюшный оттенок, на лбу — пот;
- у больного холодные конечности;
- пациент прерывисто и часто дышит;
- при измерении давления определено его резкое снижение;
- после кратковременного надавливания на живот и резкого убирания руки боль отвечает резким усилением (Симптом Щеткина-Блумберга).
Через некоторое время (до 6 часов):
- боль начинает снижаться;
- живот становится более мягким, так как специфические рецепторы на брюшине становятся менее чувствительными к желудочному содержимому;
- ЦНС начинает продуцировать специальные вещества, которые способствуют смягчению болевых ощущений, отчего некоторые больные впадают в состояние легкого возбуждения и эйфории;
- наблюдается реакция на симптом Щеткина Блумберга при диагностировании брюшной стенки — наблюдается обострение боли;
- наблюдается остановка (парез) кишечника симптомами которого являются вздутие и исчезновение специфических звуков, которые сопровождают перистальтику;
- язык и губы больного пересыхают;
- пульс больного начинает учащаться, возможна аритмия;
- отмечается низкое артериальное давления.
Эта стадия может длиться 12 от момента появления первого приступа, и сопровождается инфицированием брюшной полости, провоцируя перитонит.
При переходе в третью стадию болезни определяются следующие признаки сформированной прободной язвы желудка:
- пациент испытывает сильную жажду, возможна рвота (редко);
- язык сухой, губы трескают от пересыхания;
- больной плохо реагирует на обращения, может терять сознание;
- кожа больного покрыта специфичным липким потом, цвет кожи становится темным, землистым;
- температура тела больного держится у верхних показателей, затем резко снижается до нормальной;
- лицо больного меняется – черты становятся острее, глаза и виски западают;
- живот напряженный и болезненный;
- определяется вздутие живота и снижение перистальтики кишечника;
- боль стойкая, но при сильно выраженном перитоните возможно снижение болевых ощущений;
- давление и пульс критически низкие;
- дыхание аритмичное, поверхностное, частое;
- отделение мочи значительно снижено, может полностью прекратиться.
Прободная язва желудка симптомы острых этапов которой описаны выше, без оказания помощи длится на протяжении 96 часов. После этого наступают изменения в брюшной полости, которые не поддаются корректированию, состояние заканчивается смертью.
Причины возникновения болезни
При наличии в истории пациента язвенной болезни желудка врач при жалобах пациента на ухудшение состояния обязан учитывать возможность перфорации язвы.
Язва желудка прободная провоцируется:
- нарушением режима питания, перееданием (разовым) и большим количеством пищи в желудке;
- обострением, распространением воспалительного процесса, в слизистых органа;
- резким повышением кислотности желудочного сока;
- нарушением пищевого поведения, употребления пищи, содержащей большое количество специй;
- употребление чрезмерно горячей или холодной пищи, продуктов из запрещенного списка;
- неумеренным употреблением алкоголя;
- непосильным физическим трудом или резким разовым подъемом тяжести;
- снижением иммунной сопротивляемости организма.
Факторами риска, которые снижают уровень иммунной защиты, допускают заражение и бесконтрольное размножение Хеликобактер Пилори выступают:
- недавно перенесенное тяжелое инфекционное заболевание;
- длительное влияние сильного стресса;
- длительная нехватка сна, работа в ночные часы, низкое качество сна;
- принятие лекарственных препаратов (нестероидных противовоспалительных, снижающих вязкость крови, гормональных препаратов, цитостатиков;
- курение, которое оказывает влияние на циркуляцию крови в слизистых оболочках дыхательных органов;
- наличие параллельных воспалительных заболеваний внутренних органов.
Определяемые признаки прободной язвы желудка требуют срочной госпитализации больного и немедленного оказания медицинской помощи.
«Прикрытая» язва
В каждом пятом случае возникает специфический вид перфорации, который имеет название «прикрытой». Отличается тем, что после вытекания из желудка в брюшную полость небольшого количества массы, отверстие в стенке перекрывается сальником или дном язвы становится стенка кишки, печени.
Самопроизвольное перекрытие отверстия при таком желудочно-язвенном поражении возможно в случае:
- небольшого диаметра язвы;
- критически малого количества пищи в органе на момент прободения;
- малое расстояние между язвой и органом в этом месте.
Прикрытая язва проходит три стадии развития:
- непосредственная перфорация стенки;
- сворачивание проявленных симптомов;
- стадия возникновения осложнений.
Так же, как и при «классическом» прободении, перфорация прикрытого типа начинается внезапно с острой боли, формируется излишнее напряжение мышц живота. Оно носит частичный характер, в отличие от тотального, при «классическом» поражении, и фиксируется в верхней части живота.
При переходе в следующую фазу наблюдается:
- закрытие прободного отверстия;
- уменьшение боли;
- снижение напряжения мышц.
Третья фаза обострения характеризуется осложнениями в виде разлитого перитонита или абсцессов. Такой тип перфорации часто принимается за обострение язвенной болезни и не диагностируется.
При закрытии перфорационного отверстия сальником сопровождающие симптомы проявляются медленно при сильных болях и формируется абсцесс, который можно распознать только при УЗИ.
Диагностирование поражения
В связи с тем, что перфорация – крайне тяжкое и угрожающее жизни поражение и неотложная помощь при прободной язве желудка и двенадцатиперстной кишки должна быть оказана больному немедленно
Диагностирование проводится оперативно и включает в себя:
- опрос больного (по возможности);
- осмотр с применением специфических методов диагностирования перитонита;
- забор и проведение общего анализа крови (определяется лейкоцитоз, увеличение количества лейкоцитов, палочкоядерных лейкоцитов, высокое СОЭ);
- аналитическое исследование мочи (появляются следы белка);
- проводится биохимический анализ крови (определяется уровень содержания в крови билирубина, уровень некоторых глобулинов), мочевины;
- запись и чтение ЭКГ;
- проведение рентгеноскопии брюшной полости, которое выявляет скопление газа под диафрагмой;
- УЗИ, при котором определяют инфильтраты в брюшной полости или забрюшинном пространстве;
- эндоскопическое обследование является дополнительным метолом обследования и применяется при неопределенности рентгенографических снимков для получения достоверных данных о прободении. Проводится с помощью эндоскопа с закачиванием воздуха в брюшную полость, что позволяет визуально рассмотреть картину поражения.
Необходимо дифференцирование состояния прободной язвы от:
- аппендицита;
- воспаления желчного пузыря;
- прободения новообразований;
- желчнокаменной болезни;
- обострения панкреатита;
- тромбозов;
- расслаивающейся аневризмы аорты;
- инфаркта миокарда;
- воспаления нижней доли легкого;
- патологий плевры;
- пневмоторакса.
Виды перфорированной язвы
Описаны и диагностируются несколько видов перфорированных поражений стенок желудка:
По типу протекания заболевания
Различается форма болезни:
- классическая, при которой жидкость из желудка истекает в брюшную полость;
- нетипичная с истечением содержимого желудка в сальники;
- прободение с выраженным кровотечением в брюшную полость и ЖКТ.
По стадиям развития перитонита
Определяется прободная язва:
- первичная с развитием болевого шока;
- на стадии перитонита с развивающимся бактериальным заражением;
- в фазе затихания с проявлением симптомов «мнимого благополучия»;
- в стадии гнойного перитонита.
По клиническим признакам
Диагностируется перфорация язвы при:
- хронической язвенной болезни;
- при остром воспалении органа;
- прободение стенки желудка разрастающейся опухолью;
- гельминтозе;
- нарушении кровообращения.
По месту поражения
Определяется язвенное поражение желудка:
- малой, большой дуги (кривизны);
- передней, задней части органа;
- сочетанное с язвой кишечника.
После определения типа поражения и получения данных аналитических исследований назначается лечение патологии. Цель – восстановление физиологической изолированности желудка от органов брюшной полости, очищении ее и восстановлении жизнедеятельности организма.
Лечение перфорированной язвы
Для лечения поражений такого рода применяется исключительно оперативный путь лечения. Начальным этапом является первая помощь больному с:
- выводом содержимого желудка;
- восстановлением показателей сердечно-сосудистой деятельности.
После стабилизации состояния больного избирается путь дальнейшего лечения. Для этого анализируются:
- время, которое прошло с момента прободения;
- клинические характеристики язвы;
- объем поражения и степень выраженности перитонита;
- индивидуальные характеристики пациента – пол, возраст, общее состояние;
- сопутствующие заболевания, их тяжесть;
- особенности клиники и уровень подготовки персонала, техническое оснащение стационара.
В зависимости от течения болезни могут быть избраны следующие типы хирургического вмешательства:
- направленные на максимальное сохранение органа (сшивание стенок пораженного органа);
- радикальные методы лечебного вмешательства – полное удаление или иссечение его пораженной части.
Максимальное сохранение органа и сшивание стенок пораженного органа проводится при:
- обширном перитоните;
- тяжелых сопутствующих патологиях и высоком возрасте больного;
- при отсутствии данных о перенесенной язвенной болезни у больного.
Хирург при проведении операции иссекает пораженные ткани и края язвы и соединяет стенки органа двумя рядами швов. После восстановления целостности органа устанавливаются временные дренажи. В последующем назначается лечение соответственно типу язвы.
Если врач считает, что целостность органа обеспечить невозможно, то проводится срочная резекция (удаление большей части) органа. Это решение хирурга должно иметь важные обоснования – после резекции человек становится инвалидом.
Показаниями для такого решения врача являются:
- язвы хронического течения и больших диаметров;
- подозрения на злокачественные новообразования;
- молодой или средний возраст больного;
- отсутствие критических патологий;
- формирование гнойного перитонита после 6 — 12 часов с момента заболевания.
Отсутствие адекватной медицинской помощи приводит к смерти больного в короткие сроки после развития болезни. Медикаментозная терапия после операции включает применение антибиотиков и обезболивающих средств.
Послеоперационный период
Основным способом лечения больного после проведения хирургического вмешательства является соблюдение строжайшей диеты на протяжении полугода. По мере улучшения состояния больного диета расширяется за счет включения новых продуктов. Диета принципиально не отличается от принятой при обострении язвы желудка.
В первый день после операции больному запрещается еда. Через сутки добавляется минералка без газа, жидкий, слегка подслащенный кисель, некрепкий чай с небольшим количеством сахара.
На 3 — 4 сутки в рацион вводят:
- слабый отвар шиповника;
- протертые овощные супы из моркови, тыквы, кабачков, картофеля;
- полужидкие каши из рисовой и гречневой крупы;
- яйцо (в «мешочек», всмятку);
- воздушное творожное суфле.
После 10 дня начинают расширять меню введением:
- протертых разрешенных овощей;
- паровых мясных блюд из нежирного мяса или рыбы;
- блюда из протертого творога;
- молочнокислые продукты без выраженного кислого вкуса (йогурт).
Через 30 дней вводят подсушенный хлеб, через 60 – сметану и кефир.
Строгое соблюдение диеты – основной способ обеспечить выздоровление больного после болезни.
В последующем точное выполнение назначений врача и строгое следование предписанному режиму питания позволит больному избегнуть обострения язвенной болезни и прободения.
Источник


